Избавиться от хрипов при астме
Кашель, хрипы, одышка при бронхиальной астме свидетельствуют о развитии данного заболевания. Изначально эти признаки выражены в слабой форме и не вызывают особого дискомфорта.
Однако со временем недуг прогрессирует, что ведет к усугублению первоначальной симптоматики. Дальнейшее развитие астмы сопровождается нарушением дыхания, регулярными обострениями и другими проблемами.
Бронхиальная астма
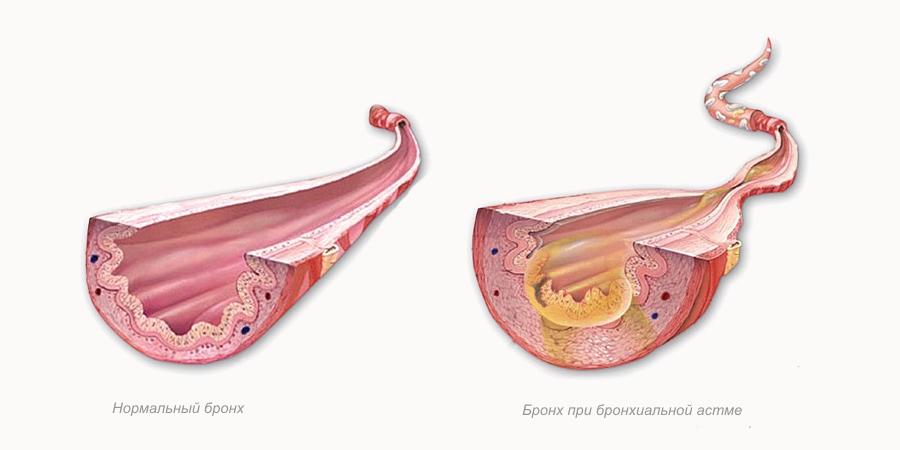
Бронхиальная астма – распространенная патология дыхательных путей, клиническая картина которой включает хрипы, сухой кашель, одышку. Главная особенность заболевания – это периодическое возникновение приступов удушья. Спровоцировать это состояние способны следующие факторы:
- различные аллергены (пыльца, шерсть животных, косметика, продукты питания и т. д.);
- некоторые лекарственные препараты;
- сигаретный дым;
- загрязненный воздух;
- инфекции органов дыхания;
- переживания, стрессовые ситуации;
- чрезмерные физические нагрузки.
Удушье сопровождается следующими признаками: хрипы, свисты, характерные при астме шумы в бронхах, сильный кашель, боль в груди. Возникают проблемы с дыханием, ощущается недостаток воздуха.
Аускультация при диагностике астмы

Аускультация является первоочередным методом исследования при подозрении на наличие патологических процессов в бронхах. Этот вид диагностики используется для выявления свистящих и хрипящих при дыхании, что характерно для бронхиальной астмы.
В современной медицине врач использует стетоскоп, с помощью которого легко уловить даже самые слабые шумы. Раньше практиковалась прямая аускультация. В этом случае прослушивание органов[М4] пациента проводилось только посредством прикладывания к телу уха.
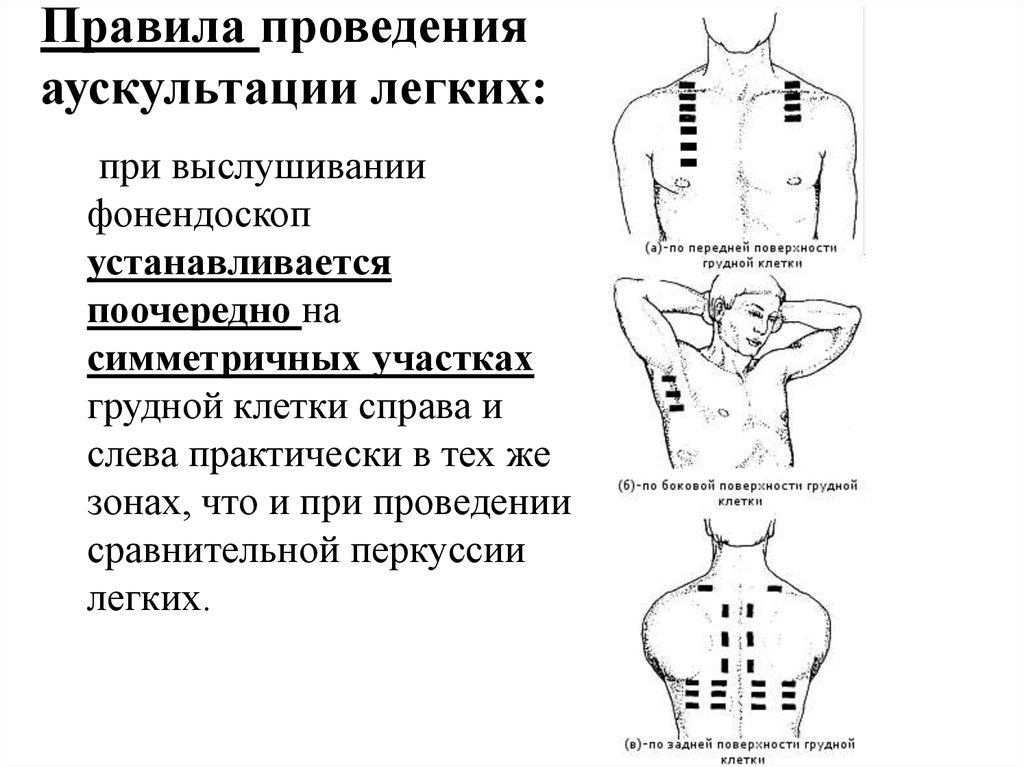
Для формирования полной клинической картины специалисту нужно исследовать все отделы грудной клетки. Очередность такого прослушивания – передняя область, затем боковая и задняя.
Для получения достоверного результата больному необходимо придерживаться правил:
- принимать позы, установленные врачом;
- дышать как можно глубже;
- стараться не двигаться;
- соблюдать тишину, не разговаривать.
Для выбора дальнейшего лечения для астматика врачу важно определить, какой именно вид хрипов слышен при дыхании. Хрипы подразделяются на сухие (появляются при выдохе), влажные (слышны при вдохе) или смешанные.
В основном у больных БА выявляются сухие свистящие хрипы, которые прослушиваются по всей поверхности легких.
Чтобы выявить другие признаки заболевания, врач назначает дополнительные диагностические исследования. При данной патологии используют такие методы, как бронхоскопия, томография, спирография, рентгенография.
Хрипы как один из симптомов бронхиальной астмы

Бронхиальная астма сопровождается определенными признаками. При воздействии провоцирующих обострение факторов у больного развивается отдышка, сухой кашель, першение в горле, проблемы с дыханием.
Хрипы, возникающие при астме, являются типичным симптомом. На начальном этапе приступа они очень тихие и практически не прослушиваются. Дальнейшее прогрессирование обострения значительно усугубляет ситуацию.
Кашель усиливается, начинается приступ удушья. Свист и хрипы становятся громкими и длительными, проявляются на выдохе, слышны на расстоянии. При нарушении дыхания происходит напряжение диафрагмы, что провоцирует болевые ощущения в грудной клетке.
Если была оказана своевременная помощь, симптомы утихают и самочувствие налаживается. В противном случае могут возникнуть осложнения, вплоть до развития астматического статуса.
Причина хрипов при бронхиальной астме

Хрипы при приступе бронхиальной астмы подразделяются на два типа – сухие и влажные. Каждый вид имеет свои особенности, зависящие от того, какие патологические процессы протекают в бронхах.
Влажные хрипы появляются вследствие обильного накопления жидкой слизи в бронхах. Прослушиваются при дыхании за счет соприкосновения воздуха с мокротой.
В результате такого взаимодействия в последней формируется большое количество пузырьков, которые лопаются и издают шум. Причина таких хрипов — развитие воспалительных процессов в бронхолегочной системе. Чем сильнее прогрессирует болезнь, тем крупнее образуются пузырьки и громче хрипы.
Сухие хрипы возникают из-за накопления густой слизи в бронхах. Вязкая мокрота способна образовывать перегородки в дыхательных путях, мешая нормальному прохождению воздуха.
Также наблюдается оседание слизи на стенках бронхов, из-за этого значительно уменьшается просвет. Сужение происходит неравномерно (где-то в большей, а где-то в меньшей степени). Совокупность представленных факторов и вызывает свистящие хрипы при бронхиальной астме. Такое явление наблюдается при бронхоспазме.
Отличия хрипов при астме и других заболеваниях и дыхательной системы
Разного рода шумы сопровождают дыхательные патологии воспалительного характера. Они прослушиваются при бронхите, пневмонии, туберкулезе, ларингите и других заболеваниях дыхательных путей.
Хрипы, вызванные развитием бронхиальной астмы, имеют свои особенности:
- во время начала приступа наблюдаются тихие, едва различимые шумы. При дальнейшем прогрессировании этого процесса хрипы становятся громкими, различимыми даже на расстоянии;
- часто при обострении БА возникают сухие хрипы, напоминающие свист;
- шумы отмечаются при прослушивании по всей площади легких, в то время как при других заболеваниях органов дыхания они локализованы в конкретной области;
- сухие хрипы обнаруживаются на вдохе и выдохе, а влажные — только на вдохе;
- при тяжелом приступе никаких звуков в легких не прослушивается, даже при использовании медицинского оборудования.
Частые проявления хрипов и кашля при астме говорят о прогрессировании заболевания и развитии возможных осложнений. Поэтому при наличии этих симптомов необходимо срочно начать лечение.
Лечение хрипов при астме
Чтобы вовремя купировать приступ бронхиальной астмы и тем самым убрать хрипы и шумы в легких, необходимо грамотное лечение. При данном заболевании используется комплексная терапия, призванная обеспечить контроль над течением заболевания и предотвратить обострения.
В зависимости от особенностей патологии, для лечения бронхиальной астмы и купирования ее симптомов используют:
- Антибактериальные препараты. Часто при инфекционных осложнениях назначаются лекарства широкого спектра действия. Направлены на ликвидацию очага инфекции. Эффективны при обширном воспалительном процессе, наличии скоплений гноя в бронхах. Назначаются в комплексе со средствами, восстанавливающими микрофлору желудка.
- Ингаляции. Разжижают и выводят даже застоявшуюся мокроту, помогают снять бронхоспазм. Для процедуры понадобится специальный прибор — небулайзер, в который заливают выписанное врачом лекарство. Ингаляции проводят с интервалом в четыре часа, пока не наступит улучшение.
- Аэрозоли. Доставляют нужный препарат сразу в бронхи, чем объясняется их мгновенное терапевтическое воздействие. Чаще всего это бронходилататоры, которые за короткий срок купируют спазм.
- Ингаляционные глюкокортикостероиды. Противовоспалительные лекарственные средства, используемые в виде основной терапии бронхиальной астмы. При продолжительном применении помогают больному контролировать течение болезни, продлевать состояние ремиссии.
- Бронхоскопия. С помощью специального прибора (фибробронхоскопа) проводится обработка бронхиального дерева антисептиками и другими лекарствами. Процедура назначается с целью разжижения и удаления мокроты, подавления инфекционных процессов, снятия воспаления. Для терапии используются антибиотики, муколитики[М29] , антисептики, бронхолитики. Такой способ применяется при отсутствии положительной динамики от перорального приема препаратов.
Некоторые пациенты отдают предпочтение народным методам. Хорошо помогают чаи на основе следующих лекарственных трав, обладающих целебными свойствами:
- ромашка аптечная — выводит аллергены и токсины;
- куркума – ликвидирует воспаление, оказывает противомикробное действие;
- трава иссопа – снимает спазмы бронхов;
- корень солодки – способствует восстановлению дыхания;
- мать-и-мачеха – убирает кашель и хрипы.
Врачи допускают народную терапию, но только в качестве дополнения к основному лечению после предварительной консультации с врачом.
В заключение
Побороть бронхиальную астму полностью невозможно, однако купировать неприятные симптомы и снизить количество приступов реально. Важно не только проводить своевременную терапию, но и использовать методы профилактики. Если бросить вредные привычки, вести здоровый образ жизни и избегать аллергенов, период ремиссии будет долгим.
Чтобы контролировать течение болезни, необходимо посещать пульмонолога не реже двух раз в год, а при тяжелом течении патологии – ежемесячно. Врач назначает обследование, чтобы определить наличие воспалительных процессов в организме. Диагностика позволяет оценить состояние дыхательной системы. Это помогает астматику заботиться о своем здоровье и избежать возможных осложнений.
Источник
Бронхиальная астма – заболевание, которому подвержены все возрастные категории людей. Хрипы при бронхиальной астме свидетельствуют о том, что болезнь прогрессирует. На первой стадии болезнь не приносит ощутимого дискомфорта, но со временем нарушается дыхание и возникают регулярные обострения.
Клиническая картина заболевания
Клиническая картина бронхиальной астмы – патологии дыхательных путей: хрипы, сухой кашель и одышка. Главной особенностью заболевания считается появление приступов удушья, которые провоцируют такие факторы:
- Аллергены – тополиный пух, шерсть домашних животных, косметические средства, еда и другие
- Некоторые виды медикаментов
- Табачный дым
- Сильное загрязнение воздуха
- Стрессы
- Физические перегрузки
- Инфекционные заболевания органов дыхания
- Гормональный сбой
- Температурные перепады
- Частые заболевания вирусной природы
К основным признакам удушья относятся:
- Хрипы
- Болевые ощущения в груди
- Сильный кашель
- Недостаток воздуха
- Сбивчивое дыхание
- Шумы в бронхах
Метод аускультации
Аускультация легких – метод исследования состояния пациента при бронхиальной астме, благодаря которому специалист проводит выслушивание характерных шумов организма, определяя болезнь.
Аускультация при бронхиальной астме бывает двух типов:
- Прямая – когда к телу пациента прикладывается ухо
- Непрямая – с помощью стетоскопа
Аускультация бронхиальной астмы позволяет различать хрипящие и свистящие звуки различного происхождения. Наиболее сильно они выражаются при задержке дыхания во время вдоха и при непринужденном выдохе.
Прямой метод сегодня не используется ввиду своей низкой чувствительности. Пульмонолог слышит и анализирует не только шумы во время вдоха, но и звуки, на выдохе. Чтобы сформировать полную клиническую картину, исследованию подвергается каждый из отделов грудной клетки.
Чтобы аускультативные данные были максимально достоверными, пациент должен придерживаться нескольких правил:
- Принимать позы, диктуемые специалистом
- Глубоко дышать
- Не двигаться и не говорить
- Соблюдать тишину
Чтобы подобрать лечение, врач определяет, какие хрипы слышатся, когда пациент дышит. Хрипы при бронхиальной астме подразделяют на два типа:
В основном, у пациентов, страдающих бронхиальной астмой наблюдаются сухие свистящие хрипы, прослушиваемые по всей области легких. Для выявления других признаков заболевания, специалист назначает:
- Бронхоскопию
- Томографию
- Спирографию
- Рентгенографию
Перкуссия
Перкуссия легких – еще один метод прослушивания. Перкуторный метод основан на выстукивании определенных участков грудной клетки и анализе издаваемых звуков. Удар проникает в ткани и возвращается в качестве звуковых колебаний. Звуковая картинка различается в зависимости от органа и его расположения.
Перкуссия анализирует четыре получаемые характеристики:
- Силу
- Высоту
- Звукоподобность
- Продолжительность
Перекуторный звук может быть трех типов:
- Ясным легочным – слышен при простукивании между ребер грудной клетки. Формирование акустической картины происходит во время воздушных колебаний, колебаний альвеол и легочной ткани
- Тупой – во время простукивания печени и селезенки – в них нет воздуха.
- Тимпанический – тип звука напоминает барабанные удары, обнаруживается, при простукивании органов с гладкими стенками
Метод диагностирует кашель и другие патологии, связанные с дыханием.
Виды перкуссии:
- Сравнительная – основана на поочередном анализе звуков, исходящих через простукивание симметричных участков грудной клетки. Специалист начинает диагностировать здоровую сторону, чтобы произвести оценку тяжести патологии. Сначала простукивается передняя поверхность грудной клетки, затем – бока и спина. Это делается, чтобы оценить результаты и подобрать необходимое лечение.
- Топографическая – отслеживает размеры органов в процессе дыхания. Специалист индивидуально устанавливает границы и сравнивает их с нормальными показателями.
- Непосредственная – выполняется серия постукиваний по определенному участку тела.
- Опосредованная – выполняется плессиметром и молоточком. Плессиметр используется врачом в качестве прокладки, по которой он ударяет, извлекая звук. Также в этом качестве может быть палец или рука врача, пластинка из металла или дерева. Громкость зависит от силы удара
- Громкая – используется для анализа состояния глубоких легочных слоев
- Тихая – для оценки поверхностных слоев легких
Этапы обследования
Перкуссия проводится в несколько этапов:
- Сначала фиксируется положение верхних точек легких спереди и сзади;
- Затем происходит измерение дыхательной области над верхними частями легких;
- На третьем этапе фиксируются нижние границы легких;
- Определяется степень подвижности легких при вдохе и выдохе.
Использование приведенного алгоритма позволяет врачам получить полную картину того, как работают легкие пациента. Простукивание – простой, универсальный и достоверный способ оценки работы органов. Перкуссия легких позволяет диагностировать ряд заболеваний, сопровождающихся такими признаками как одышка, затрудненное дыхание, кашель, к которым относится и астма.
Хрипы, как признак бронхиальной астмы
Хрипы при приступе бронхиальной астмы на начальном этапе практически не слышны. Когда заболевание прогрессирует и происходит обострение, кашель становится сильнее, возникает приступ удушья. На вдохе слышны громкие длительные свистящие звуки и хрипы. Нарушение дыхательного ритма провоцирует напряжение диафрагмы, и пациент чувствует боль в области грудной клетки.
Влажные хрипы, или сухие зависит от воспалительных процессов в бронхах. Влажные говорят о том, что в бронхах накопился большой объем жидкой слизи. Их слышно, потому что воздух во время вдоха соприкасается с мокротой. В мокроте образуются пузырьки, которые лопаются и возникает шум. Причиной тому – воспалительные процессы в бронхолегочной системе. Чем больше запущена болезнь, тем больше размер пузырьков и громче хрипы.
Возникновение сухих хрипов обусловлено накоплением густой слизи в бронхах. Вязкая мокрота способствует образованию перегородок в области дыхательных путей и затрудняет прохождение воздуха.
Слизь оседает на стенках бронхов, уменьшая просвет. Это сужение неравномерное и, вместе с остальными факторами вызывает появление свистящих хрипов.
Отличительные признаки хрипов при бронхиальной астме
Хрипы могут проявляться при других заболеваниях легких, таких, как ларингит или пневмония. Хрипы при астме имеют собственные характерные признаки:
- В начале приступа они тихие, а по мере нарастания становятся громче и их можно различить на расстоянии
- Обострение бронхиальной астмы характерно хрипами, напоминающими свист
- Шумы слышны по всей области легких, при других заболеваниях они локализуются в конкретной области
- Сухие хрипы различимы как во время вдоха, так и на выдохе, а влажные – только во время вдоха
- Тяжелый приступ бронхиальной астмы характерен тем, что прослушать шумы в легких невозможно, даже при использовании высокочувствительного оборудования
Хрипы и кашель – признак обострения, необходимо срочно посетить специалиста.
Лечение
Для лечения бронхиальной астмы используются следующие средства:
- Антибактериальные средства широкой области действия, направленные на ликвидацию очага инфекции. Эффективны при сильном воспалительном процессе и когда в бронхах обнаружились скопления гноя. Специалисты назначают их вместе с препаратами, которые могут восстановить микрофлору желудка
- Ингаляции – способствуют разжижению и выведению застоявшейся мокроты, снимают спазмы бронхов. Для проведения ингаляций нужен небулайзер – в него заливается назначенное лекарственное средство. Ингаляции проводят с промежутком раз в четыре часа до возникновения положительной динамики
- Аэрозоли – доставляют препарат непосредственно в бронхи, мгновенно оказывая терапевтическое воздействие. Обычно используются бронходилататары, снимающие спазм за короткое время
- Противовоспалительные средства, используемые в качестве основной терапии при бронхиальной астме. Длительное применение помогает пациенту контролировать ход болезни и справляться с ремиссией
- Бронхоскопия – при помощи специального аппарата происходит обработка бронхиального дерева лекарственными препаратами и антисептиками. Так разжижается и удаляется мокрота, подавляется инфекция, снимается воспаление
Травы
Некоторые пациенты используют травы в своем лечении, можно применять:
- Аптечную ромашку – она способствует выводу токсинов и аллергенов
- Куркуму – убивает микробов, снимает воспалительный процесс
- Траву иссопа – снимает бронхиальные спазмы
- Мать-и-мачеху избавляет от хрипа и кашля
Важно: использовать травы можно без отказа от основного медикаментозного лечения и строго с разрешения лечащего врача.
Для своевременной остановки приступа используются комплексные меры, контролирующие ход заболевания и предотвращающие обострения. Бронхиальная астма не вылечивается полностью, но лечение помогает снижать приступы. Для пациента важно избегать аллергенов, вредных привычек и вести здоровый образ жизни, совместно с правильным питанием. Также нужно регулярно посещать пульмонолога для диагностики состояния легких и предупреждения возможных осложнений.
Источник
Одним из симптоматических признаков бронхиальной астмы является кашель. При обострении заболевания кашлевой рефлекс может сопровождаться выделением мокроты (незначительным), а может и нет. Чаще всего этот мучительный симптом беспокоит больного в ночное время.

Признаки симптомов у взрослых
В большинстве случаев астматический кашель сопровождается распространением очагов воспаления на верхние дыхательные пути. Организм естественным образом реагирует на раздражители, которые проникают в дыхательные пути, что и провоцирует кашлевой симптом.
Астматический кашель протекает достаточно специфично. При этом больной делает резкие быстрые вдохи, сменяющиеся длительными и тяжелыми выдохами. В этом случае может наблюдаться значительное расширение легких, которое сопровождается слабыми дыхательными шумами. Иногда присутствуют хрипы и свисты.
Астматический кашель может иметь следующие провоцирующие факторы:
- наследственная предрасположенность, которая связана с нарушением образования вещества, несущее ответственность за выработку антител к аллергенам;
- лишний вес;
- пол человека – мальчики до 15 лет страдают от астмы чаще, чем девочки;
- аллергены – плесень, пыль, пыльца и т. д.;
- вирусы;
- вредные токсические вещества;
- некоторые пищевые продукты;
- лекарственные препараты;
- дым (в том числе и табачный).
ВАЖНО! Надо понимать, что астматический кашель может указывать не только на астму, но и на ряд других заболеваний – астматический бронхит, туберкулез, онкологические процессы в легких.
Как уже было сказано, при бронхиальной астме кашель может быть двух видов:
- Сухой. Никаких выделений и мокроты при этом не происходит. Опасность такого кашля в том, что без лечения он может вызывать удушье. Сухой кашель практически всегда сопровождается болевыми ощущениями в области грудной клетки, проблемами со сном, сильным потоотделением и слабостью;
- Влажный. Если астма возникла на фоне респираторных заболеваний, спровоцированных инфекционными агентами, возможно повышение температуры, развитие признаков интоксикации, появление насморка, а в некоторых случаях удушья. Чаще все влажных астматический кашель диагностируется при холинергической форме заболевания. Лечение такого кашля проводится с учетом лабораторного исследования мокроты.
Диагностика и необходимые анализы
 Отталкиваясь только от симптоматики поставить диагноз «бронхиальная астма» не получится. Чтобы определить наличие заболевания нужна консультация пульмонолога и специальные диагностические мероприятия:
Отталкиваясь только от симптоматики поставить диагноз «бронхиальная астма» не получится. Чтобы определить наличие заболевания нужна консультация пульмонолога и специальные диагностические мероприятия:
- Рентгенография. Это исследование помогает выяснить сопутствующие недуги, но если рентген делается не в момент приступа, возможно он не покажет наличие астмы. А вот при удушье на снимке можно будет увидеть значительное уменьшение или полное отсутствие подвижности диафрагмы, усиление прозрачности легочных полей, купола диафрагмы становятся более плотными, подвижность ребер ограничена, сердечные контуры просматриваются нечетко. Кроме того, легочный рисунок может быть деформирован, а пневматизация легких повышена;
- Клинические анализы крови и мочи;
- Аллергическое пробы;
- Ингаляционные тесты;
- Анализ микрофлоры мокроты;
- Определение объема легких – спирография. Это исследование помогает выяснить сколько воздуха в течение минуты попадает в легкие, объем легких, максимальную вместимость органов (то есть резервы легких), определить каков просвет бронхов, и нет ли в них воспалительного процесса.
Методы лечения
В принципе все препараты, которые применяются для лечения кашля при бронхиальной астме можно разделить на две категории:
- препараты, купирующие приступ;
- средства для систематического использования.
Форма лекарственных средств может быть разной:
- таблетки;
- ингаляции;
- инъекции.
СПРАВКА! Выписанные врачом лекарства для систематического приема должны приниматься больным ежедневно, вне зависимости от самочувствия.
Чаще всего препараты для лечения заболевания используются в виде:
- Таблеток – для систематического лечения.
- Аэрозолей – быстрый и эффективный способ снять приступ удушья. Аэрозольное средство моментально проникает в бронхи и трахею, и в считанные секунды улучшить состояние больного. Побочные эффекты при этом минимальные, поскольку медикаментозные средства оказывают местное влияние.
Для купирования приступа астмы используются бронхолитики. Эта группа препаратов способна не только оказать терапевтическое воздействие, но и оказать неотложную помощь при приступе.
Врачи для лечения астмы назначают:
- Бронхорасширители – таблетированные или в форме аэрозолей.При частом использовании эти лекарства могут переставать оказывать нужное воздействие на организм, поэтому ихнадо периодически менять после консультации с врачом.
- Противовоспалительные препараты. Так как обсуждаемый недуг практически всегда сопровождается воспалением,эти средства позволяют снизить частоту приступов.
- При возникновении аллергических реакций в процессе активно принимают участие тучные клетки, поэтому для снятия аллергических астматических проявлений назначаются стабилизаторы клеточных мембран (тучных клеток). Эти вещества останавливают их выброс в кровь, тем самым предотвращая приступы.
- Гормональные бронхолитические препараты. Эти медикаменты обладают очень сильным противовоспалительным эффектом, снижают выделение мокроты, и уменьшают чувствительность организма к аллергенам. Но быстро снять приступ удушья эти средства не могут.
- Препараты нового поколения, которые очень эффективно снижают воспалительный процесс. Они известны как антилейкотриеновые препараты.
- Отхаркивающие медикаментозные средства. Муколитические препараты назначаются для вывода мокроты из бронхов. Это может быть Мукодин, АЦЦ и прочие.
- Антигистаминные препараты выписываются редко.
- Средства, в состав которых входят кромоновые вещества уменьшают просвет бронхов. Их не используют в острый период, а назначают для базового лечения недуга. Это Кромолин, Недокромил, Кетотифен.
- Существуют комбинированные средства для лечения астмы – это комплексы бронхорасширителей и противовоспалительных средств. Их возможно использовать для купирования приступов – Зенхейл, Тевакомб.

ВАЖНО! Антибактериальная терапия показана только в тех случаях, когда отход мокроты очень затруднителен по причине инфекционных процессов.
Купирование астматического приступа
После того, как пациент обращается к специалисту за консультацией по поводу бронхиальной астмы, врач обязательно детально объяснит как нужно купировать возможный приступ. Однако знать, как помочь человеку в этом случае должен каждый сознательный человек.
 Итак, алгоритм действий при приступе:
Итак, алгоритм действий при приступе:
- Больного необходимо усадить перед открытым окном или форточкой, чтобы обеспечить ему приток свежего воздуха.
- Расстегнуть или снять стесняющую грудную клетку одежду.
- Если вдох затруднен или присутствует большое количество вязкой мокроты, рекомендуется дать больному молоко с содой или щелочную минеральную воду.
- Если приступы кашля очень сильные можно поставить горчичники или банки.
- В случае кровавой мокроты необходимо срочно вызвать скорую помощь, а до приезда врачей следить, чтобы кровь не попала в легкие и больной не захлебнулся. Для этого человека укладывают на живот и поддерживают руками его голову.
- При повышении температуры можно приложить к голове лед.
- Если приступ возник у ребенка, и он паникует, для расслабления можно сделать легкий массаж грудной клетки и спины.
- Если приступ случился впервые и больной еще не знает какой ингалятор ему надо использовать, для снятия приступа подойдет вода с добавлением соды и йода. На стакан воды достаточно 2 ложек соды и нескольких капель йода. Это смесь для дыхания. При отсутствии эффекта в дальнейшем это средство применять не целесообразно.
- При отсутствии ингалятора можно ввести Эуфиллин внутривенно.
Для купирования приступов используются:
- Эфедрин;
- Эуспиран;
- Теофедрин;
- Алупент.
При простуде
Средства, которые применяются для улучшения отхождения мокроты, могут быть медикаментозными или нетрадиционными. Такие средства раздражающее влияют на слизистую желудка, что в свою очередь стимулирует центр продолговатого мозга, отвечающий за рвотный рефлекс. При этом активность бронхиальных желез повышается, а перистальтика бронхов усиливается. Таким образом выработка мокроты происходит сильнее, кроме того, секрет разжижается, и поэтому легче выводится.
 Если говорить о растительных средствах, то это может быть:
Если говорить о растительных средствах, то это может быть:
- солодка;
- алтей;
- термопсис;
- девясил и прочие.
Их применяют в виде экстрактов, отваров, порошков, настоев.
Некоторые эфирные масла тоже могут увеличивать секрецию бронхиальных желез. Это:
- тимиановоемасло;
- анисовое;
- фенхелевое;
- эвкалиптовое.
Ароматические углеводы, которые присутствуют в составе этих масел,напрямую воздействуют на железистые структуры бронхов. Помимо этого, вещества, содержащиеся в эфирных маслах, оказывают противовоспалительное и антимикробное воздействие.
Муколитические медикаментозные средства делятся на следующие виды:
Прямого действия:
- тиолы – лекарственные препараты на основе мукомиста, ацетилуистеина, мукосольвиа и прочих веществ.
- ферменты претеолитического вида – трипсин, альфахимотрипсин, стрептокиназа и другие.
- другие действующие вещества – аскорбиновая кислота, йодиды калия, гидрокарбонат натрия.
Непрямого действия:
- средства, которые уменьшают вырабатываемую слизь;
- средства с антиадгезивным действием – бикорбанат натрия, Амброксол, Бромгексин.
Наиболее действенные препараты для снижения вязкости и более эффективного вывода мокроты:
- Каделак;
- АЦЦ;
- Лазолван;
- Бромгексин;
- Термопсис;
- Стоптуссин;
- Пектуссин;
- Амброксол;
- Флюдитек;
- Бронхобос.
Народными рецептами
 В настоящее время все больше людей предпочитают лечить различные недуги травами. Во многих случаях это оправдано и целесообразно, поскольку лечение травами может быть не менее эффективно, чем медикаментозными средствами, но уж точно более безопасно.
В настоящее время все больше людей предпочитают лечить различные недуги травами. Во многих случаях это оправдано и целесообразно, поскольку лечение травами может быть не менее эффективно, чем медикаментозными средствами, но уж точно более безопасно.
Важно! Лечение травами должно начинаться только после консультации с врачом и с его одобрения. Нельзя забывать, что бронхиальную астму может провоцировать пыльца растений.
Борьба с болезнью при помощи трав происходит как за счет лекарственных средств того или иного растения, так и за счет наличия полезных веществ, витаминов и антиоксидантов, которые укрепляют иммунную систему организма.
СПРАВКА! Лечение травами вполне может совмещаться с традиционными способами лечения, а также применяется в качестве поддерживающей и профилактической терапии.
Для профилактики заболевания показания для использования траволечения могут быть следующими:
- генетическая предрасположенность к данному недугу;
- физиологические особенности организма;
- инфекционные процессы в дыхательных путях хронического течения;
- астма, возникающая на фоне приема медикаментозных средств, стрессов и эмоциональны перегрузок;
- заболевание, которое обостряется при сильных нагрузках на организм или в результате воздействия холода.
Травы для лечения астмы использовать запрещено в следующих случаях:
- кашель сухой и удушливый;
- затяжной вдох и одышка;
- нехватка воздуха;
- ощущение давления в грудине;
- свист при дыхании;
- удушье.
ВАЖНО! При наличии перечисленных симптомов необходима консультация с врачом и медикаментозное лечение.
Травы, редко провоцирующие аллергические реакции,которые можно использовать при астматических проявлениях:
- куркума – антисептический, противомикробный и противовоспалительный эффект;
- ромашка – противовоспалительный и антигистаминный эффект;
- иссоп – противовоспалительный и обезболивающий эффект;
- солодка – противовоспалительный эффект и нормализация дыхательного процесса;
- мать-и-мачеха – восстанавливает организм после приступов астмы и улучшает пропускаемую способность дыхательных путей;
- гинкобилоба – противоаллергенный и противовоспалительный эффект;
- гринделия – подавляет астматические приступы и улучшает отхождение слизи из дыхательных путей;
- белокопытник – противовоспалительный и антигистаминный эффект.



