Изменения сердца при бронхиальной астме
Астма — это удушье, или одышка, которая возникает в результате патологии дыхательной, либо сердечно-сосудистой систем. Поэтому, в зависимости от того, какая система поражена, выделяют бронхиальную и сердечную астмы. Хотя бывают случаи, когда удушье является следствием одновременно присутствующих как дыхательного, так и сердечно-сосудистого компонентов. При таком раскладе трудно разобраться даже специалисту, а не то, что искушенному читателю. В обиходе под астмой обычно подразумевают именно бронхиальную астму, а такой ее вид, как сердечная астма в народе малоизвестна.
Почему я выбрал эту тему для статьи? Недавно поступил пациент, которого беспокоила выраженная одышка. Меня удивило то, что больной сам, найдя информацию в просторах интернета, выставил себе диагноз бронхиальная астма! И даже пошел в аптеку и купил себе сальбутамол (препарат, очень часто применяется при приступах бронхиальной астмы). Уж как он его применял, я не знаю, но препарат ему не помогал. Поступает он через 7 дней после начала одышки в крайне тяжелом состоянии. Скорую решили вызвать сердобольные родственники. И поступает он не с диагнозом Бронхиальная астма, а с диагнозом Инфаркт миокарда недельной давности, осложненный отеком легких (сердечной астмой). Вот и долечился. Пациента благополучно выписали, но теперь он — уже инвалид.
Обе астмы схожи тем, что основной беспокоящий фактор — одышка (нехватка воздуха), присутствует в обоих случаях. Но, пожалуй, на этом схожесть и заканчивается. Давайте подробнее разберем эти патологии и их отличия: (как обычно, много объяснения, без этого — никак)
1. Бронхиальная астма — возникает вследствие повышенной чувствительности воздухоносных путей — бронхов. Но если быть правильным, то это и не бронхи, а бронхиолы. Бронхиолы, в отличие от бронхов, имеют мышечный слой в своих стенках и меньший диаметр. При этой астме повышается чувствительность бронхиол к различным видам раздражителей, на которые у здоровых людей нет никакой реакции. Поэтому, как только появляется этот раздражитель, происходит сокращение мышечной стенки и заметное сужение просвета бронхиол. При таком раскладе вдох выполнить можно, но вот выдох крайне затруднен.
Почему такое происходит? Дело в том, что вдох мы делаем активно, при помощи диафрагмы, а вот выдох происходит пассивно, при полном расслаблении дыхательной мускулатуры. Как видно на рисунке выше, в норме воздух спокойно поступает и покидает альвеолы через бронхиолы. Но при бронхоспазме поступивший в альвеолы воздух уже не может спокойно покинуть их, так как не хватает давления, создаваемого стенками альвеол. Они остаются такими набухшими.
Теперь, объяснив, что происходит при бронхиальной астме, я расскажу об основных проявлениях этой болезни:
A. Одышка имеет свою особенность — легко вдохнуть, тяжело выдохнуть. Поэтому основную часть дыхательного цикла занимает выдох. Чтобы у Вас вложилось впечатление, то можете попробовать вдохнуть через рот и выдыхать через корпус авторучки.
B. Человек, страдающий бронхиальной астмой, старается задействовать дополнительную мускулатуру, чтобы сделать выдох активным. Для этого он обычно, сидя на кровати, хватается руками за ее край.
C. Дыхание сопровождается сухими, свистящими хрипами. Это происходит благодаря воздуху, который проходит через суженные бронхиолы с большой скоростью.
D. Кашель малоэффективен, и мокрота при этом скудная и очень тягучая.
2. Сердечная астма — одышка, при которой сердце не справляется со своей насосной функцией. Это может происходить в силу различных причин, но среди основных следует упомянуть ишемическую болезнь сердца (инфаркт миокарда, нестабильная стенокардия, перенесенный инфаркт миокарда с развитием хронической сердечной недостаточности), пороки сердца с поражениями митрального и аортального клапанов, гипертонический криз (резкое повышение артериального давления на фоне длительной гипертонической болезни).
При этих патологиях обогащенная кислородом кровь из легких, притекающая к сердцу, толком не успевает оттекать дальше по артериям. Это приводит к скоплению крови в сосудах легких — легочных венах. Постепенно объем скапливающейся крови увеличивается и вместе с этим растет внутрисосудистое давление в легочных венах. В определенный момент стенки вен начинают пропускать жидкую часть крови. Эта жидкая часть устремляется в легочную ткань, а оттуда — уже в альвеолы. Одышка возникает в результате того, что жидкость в альвеолах препятствует нормальному газообмену в легких.
Итак, вот какие проявления этой астмы:
A. При этой астме одышка носит смешанный характер, то есть нет разницы между вдохом и выдохом. Вроде бы вдох и выдох совершаются как обычно, но воздуха все равно не хватает.
В. Лучшее положение, при котором облегчается одышка, — сидя, свесив ноги вниз. Это создает благоприятные условия для скопления части крови в венах ног и разгрузки легочных вен. Снижается давление в легочных венах — уменьшаются процессы отека легких. В положении лежа — одышка только усугубляется.
С. Одышка сопровождается влажными хрипами. Аналогично пусканию пузырей в стакане воды через соломинку.
D. Кашель с большим количеством пенистой мокроты.
На этом все. Надеюсь, я Вас не утомил, и статья была интересной и полезной. Подписывайтесь на мой канал, ставьте лайки, делитесь статьей в социальных сетях. Таким образом Вы поддержите меня и подстегнете на написание новых статей. Берегите себя и своих близких!
Источник
Изменения сердечно-сосудистой системы при бронхиальной астме были описаны еще в прошлом столетии. Они связывались в основном с функциональным перенапряжением сердечной мышцы, имеющим место в условиях острой или хронической инфекции органов дыхания (Г. И. Сокольский, 1838; А. Родосский, 1863; С. П. Боткин, 1885).
В связи с изучением механизмов развития легочно-сердечной недостаточности у больных бронхиальной астмой в настоящее время выявилась необходимость учитывать несколько патогенетических факторов.
Значительную роль в изменении сердечно-сосудистой системы играют расстройства функции внешнего дыхания, возникающие в результате бронхоспазма, повышения внутригрудного давления и изменения функции диафрагмы. Развивающиеся вследствие бронхиальной непроходимости и понижения легочной вентиляции артериальная гипоксемия и гиперкапния ведут к повышению тонуса периферических разветвлений легочной артерии, иногда с последующим анатомическим их поражением на почве легочного артериолосклероза. Это все факторы, обусловливающие гипертонию малого круга кровообращения. Важное патогенетическое значение в этом отношении принадлежит также эмфиземе легких, наступающей уже в раннем периоде заболевания, а также пневмосклерозу. Артериальная гипоксемия, особенно при длительных, тяжелых астматических состояниях, может и самостоятельно вести к значительной гипоксии сердечной мышцы, особенно гипертрофированного правого желудочка. Наряду с перечисленными факторами, в развитии легочно-сердечной недостаточности важную роль играют токсико-инфекционные влияния, исходящие из инфекционных очагов, расположенных как в верхних дыхательных путях, так и в легких. Влияние их имеет место как в период инфекционной аллергии, еще до заболевания бронхиальной астмой, так и в период развившегося заболевания, обычно при обострении бронхо-пульмональной инфекции. Инфекционно-аллергические факторы могут сказаться и на изменении реактивности организма, обусловливая патологические рефлекторные влияния на сердце.
Уменьшение притока венозной крови к сердцу, вследствие в основном повышения внутригрудного давления и нарушения функции диафрагмы, даже при гипертонии малого круга кровообращения является причиной того, что сердце при бронхиальной астме длительно остается неувеличенным. Только в дальнейшем, вследствие токсико-инфекционных влияний, обусловленных, главным образом, обострением бронхолегочной инфекции, размеры сердца значительно возрастают. Это состояние легочного сердца при наличии, как правило, эмфиземы легких, обычно развивающейся в ранней стадии заболевания, значительно затрудняет изучение изменения его по клиническим данным.
У длительно болеющих бронхиальной астмой, с такими осложнениями, как хронический бронхит, хроническая пневмония или хроническая эмфизема легких, границы сердца могут изменяться во время приступа.
Практически при определении границ сердца мы сталкиваемся с рядом трудностей, в первую очередь к ним относится наличие эмфиземы легких.
В литературе об изменении границ сердца у больных бронхиальной астмой единого мнения не существует. По наблюдениям Л. С. Харитоновой (1930), В. П. Луканина (1934), Мори-ца (Moritz, 1884), Александра Лютена и Коунтца (Alexander, Luten, Kountz, 1927) и др., сердце вне и во время приступов у больных бронхиальной астмой не изменено, и правая граница его не увеличена.
По данным Колтона (Colton, 1937) и его сотрудников, при развивающемся удушье границы сердца у больных бронхиальной астмой увеличиваются, а затем, вне приступа бронхиальной астмы, приходят к норме.
М. Я. Арьев (1926) и Л. С. Харитонова (1930) наблюдали во время приступов бронхиальной астмы у больных уменьшение размеров сердца. Они объясняют это явление тем, что во время приступа под влиянием усиленных выдыхательных движений при суженных бронхах внутригрудное давление повышается, а это затрудняет продвижение крови к сердцу по венам. Создаются условия, воспроизводящие своего рода феномен Вальсальвы.
Вторым фактором, ухудшающим работу сердца, является расстройство функции диафрагмы, нарушающее работу правого желудочка и затрудняющее продвижение крови в малом кругу. Создаются условия, при которых сердце не получает достаточного количества крови, а венозная система, особенно система нижней полой вены, переполняется. Диафрагма во время приступа бронхиальной астмы или в период астматического состояния оттесняется книзу, смещая, в свою очередь, за собою сердце. Вследствие этого сердце изменяет положение, поворачивается верхушкой вперед, а правым желудочком назад, что, по представлению М. Я. Арьева (1926) и Л. С. Харитоновой (1930), и приводит-к изменению контура сердца, его уменьшению.
По наблюдениям С. Р. Татевосова (1941), у больных бронхиальной астмой расширение границ сердца наблюдалось в тех случаях, когда у больных, помимо бронхиальной астмы, имелись эмфизема легких и хронический бронхит. В случаях же, в которых эти сопутствующие заболевания отсутствовали, границы сердца были или в пределах нормы, или только несколько расширены в поперечнике.
Б. Б. Коган (1941) довольно часто обнаруживал изменение правой границы сердца у больных бронхиальной астмой. Особенно часто он наблюдал эти изменения у больных, у которых бронхиальная астма осложнялась эмфиземой легких.
Кан (Kahn, 1927) отмечает увеличение правой границы сердца у 20% больных бронхиальной астмой. Увеличение границ сердца вправо у больных бронхиальной астмой было обнаружено и другими исследователями — Н. Я. Чистовичем (1922), Ослером (1928) и др.
Подытоживая данные литературы по вопросу об изменении границ сердца у больных бронхиальной астмой, отметим, что они противоречивы. При обследовании больных не всеми авторами учитывались осложнения в виде хронической эмфиземы легких, хронического бронхита, хронической неспецифической пневмонии, не учитывались давность заболевания, возраст больного, характер течения заболевания, что и сказалось при подытоживании полученных результатов.
Больных, находившихся под нашим наблюдением, мы подразделили на несколько групп. Для сравнения мы взяли две группы: одну, состоящую из 50 больных в возрасте от 16 до 25 лет, с давностью заболевания от года до 5 лет, и другую — из 50 больных в возрасте от 41 года до 50 лет, с давностью заболевания от 16 до 20 лет.
У больных первой группы вне приступов изменений границ сердца не наблюдалось. Во время приступов, в особенности во время длительного астматического состояния, мы определяли увеличение границы сердца вправо у большинства больных. У этих же больных мы наблюдали в большинстве случаев надчревную пульсацию во время приступа бронхиальной астмы. На 2—3-й день после окончания длительно протекавшего астматического состояния или приступа бронхиальной астмы границы сердца у большинства больных приходили к норме.
У больных второй группы в свободное от приступов время были выражены хроническая везикулярная эмфизема легких, хронический бронхит, хроническая пневмония. Вне приступов границы сердца у 2/3 этих больных были увеличены вправо до 1 см. Во время приступов или астматического состояния границы сердца у всех больных этой группы были увеличены вправо и несколько влево; надчревной пульсации мы не наблюдали.
Страницы: 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22
Источник
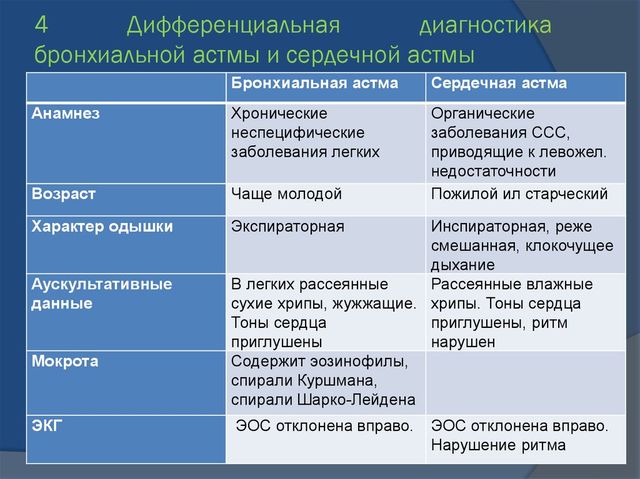
Несмотря на многие сходные проявления, сердечная астма и бронхиальная астма имеют отличительные признаки, позволяющие дифференцировать их друг от друга. Это важно для проведения правильной диагностики и назначения лечения, так как эти состояния в корне отличаются происхождением и требуют разных методов воздействия.
Что представляют собой заболевания
Оба вида проявляются приступами удушья, но вызываются они совершенно разными причинами. Сердечную форму нельзя считать самостоятельным заболеванием, так как она является следствием наличия у больного нескольких проблем с сердечно-сосудистой системой, приводящих к развитию сердечной недостаточности.
Бронхиальная астма – это отдельное заболевание, чаще всего аллергической природы, поражающее легкие и бронхи, но никак не связанное с сердечной деятельностью. В этом состоит основное отличие бронхиальной астмы от сердечной астмы. Для назначения лечения важно различать эти два состояния, так как воздействовать на них нужно различными методами и препаратами.

Грамотная диф. диагностика бронхиальной астмы и сердечной астмы помогает распознать картину заболевания и начать его лечение на самых ранних стадиях, задолго до развития осложнений.
Почему возникает сердечная астма
Приступ сильного удушья, который возникает при различных кардиологических проблемах, принято называть сердечной астмой. Это состояние нужно вовремя распознавать, так как оно может сопровождать такое опасное для жизни больного заболевание, как инфаркт миокарда. Также приступ может развиться при разных типах пороков сердца, кардиосклерозе и других заболеваниях, сопровождающихся сердечной недостаточностью.
Сердечная форма астмы возникает как проявление недостаточности левого желудочка, вызванной застоем крови в малом круге кровообращения и отеком легких. Приступ развивается внезапно, начинаясь с одышки и переходя в сильный, надсадный кашель сухого типа, ощущением недостатка воздуха, страхом смерти и другими симптомами.
Больному нужна срочная помощь, добиться купирования приступа можно приемом нитроглицерина и других нитратов, а также иных препаратов по назначению врача. Так как причиной такого состояния может быть инфаркт, больному нужно вызвать скорую помощь и госпитализировать его.
Причины развития бронхиальной астмы
Особенность бронхиальной астмы состоит в том, что это заболевание имеет воспалительную природу, поражает дыхательные пути и клеточные элементы. В основном эта болезнь имеет аллергическое или иммунологическое происхождение, сопровождается сильнейшими приступами удушья с характерными признаками.
 При астме такого происхождения возникает обструкция дыхательных путей, не позволяющая больному выдохнуть воздух, сопровождающаяся бронхоспазмом, повышенной секрецией мокроты и отеком слизистых оболочек бронхов.
При астме такого происхождения возникает обструкция дыхательных путей, не позволяющая больному выдохнуть воздух, сопровождающаяся бронхоспазмом, повышенной секрецией мокроты и отеком слизистых оболочек бронхов.
При обследовании при подозрении на наличие такой астмы проводится бронхоальвеолярный лаваж. Это диагностический смыв нейтральным раствором легких и бронхов, исследование которого позволяет установить точную причину заболевания.
Различия и сходства между бронхиальной и сердечной астмой
Отличие сердечной астмы от бронхиальной заключается в различной природе заболеваний и проявляется разными признаками:
-
 Сердечная астма является следствием сердечной недостаточности, возникает при ишемической болезни, пороках, инфаркте миокарда, артериальной гипертензии. Развивается в основном в среднем и пожилом возрасте, сопровождается акроцианозом, то есть посинением максимально удаленных от сердца участков тела, отеками, при этом у больного холодные руки и ноги. При приступе больной предпочитает находиться в сидячем положении, ему не хватает воздуха, он издает влажные хрипы, словно внутри лопаются пузыри, у него выделяется обильная пенистая мокрота, которая указывает на ухудшение состояния. Если вовремя не принять меры, у пациента может развиться отек легких. Купировать приступ помогают нитраты, например, Нитроглицерин.
Сердечная астма является следствием сердечной недостаточности, возникает при ишемической болезни, пороках, инфаркте миокарда, артериальной гипертензии. Развивается в основном в среднем и пожилом возрасте, сопровождается акроцианозом, то есть посинением максимально удаленных от сердца участков тела, отеками, при этом у больного холодные руки и ноги. При приступе больной предпочитает находиться в сидячем положении, ему не хватает воздуха, он издает влажные хрипы, словно внутри лопаются пузыри, у него выделяется обильная пенистая мокрота, которая указывает на ухудшение состояния. Если вовремя не принять меры, у пациента может развиться отек легких. Купировать приступ помогают нитраты, например, Нитроглицерин. - Бронхиальная астма обычно начинается в раннем возрасте, может быть наследственным заболеванием, вызываться экологическими и профессиональными факторами. Она проявляется спазмом бронхов, при котором человек не может выдохнуть воздух. Состояние сопровождается свистящими хрипами, разлитым цианозом из-за нехватки кислорода, наличием малого количества прозрачной, стекловидной мокроты. Ее появление свидетельствует о завершении приступа. При нем больной старается находиться сидя или опираться на руки, его конечности остаются теплыми. Прием Нитроглицерина не улучшает состояния больного.Характерными отличиями при разных типах астмы является отхождение мокроты и тип удушья. При сердечной астме появление мокроты означает ухудшение состояния, а при бронхиальной – наоборот, завершение приступа с облегчением состояния больного. При сердечной форме больной никак не может вдохнуть воздух, а при бронхиальной – его выдохнуть.
Различия между заболеваниями очень важны, так как для лечения используются совершенно разные препараты и способы.
Применяемые методы диагностики
Дифференциальная диагностика сердечной и бронхиальной астмы предусматривает использование различных методов обследования. При подозрении на бронхиальное происхождение приступов применяются следующие способы обследования:
-
 Спирометрия. Она позволяет оценить уровень обструкции и ее обратимости. При методике исследуется объем усиленного выдоха за секунду и форсированная жизненная емкость легких.
Спирометрия. Она позволяет оценить уровень обструкции и ее обратимости. При методике исследуется объем усиленного выдоха за секунду и форсированная жизненная емкость легких. - Пикфлоуметрия помогает вычислить пиковую скорость выдоха, которая является на только способом диагностики, но и методом определения правильности назначенного лечения.
Кроме этих способов, больного опрашивают, узнают, имелись ли случаи заболевания в роду, осматривают, прослушивая легкие, отдают на анализ мокроту, сдают кровь, а также проводят различные аллергологические пробы.
Для выявления сердечной формы и ее дифференциации от других заболеваний со сходными признаками (астматического бронхита, стеноза гортани, уремической одышки, медиастинального синдрома, истерического припадка) применяются следующие методики:
- осмотр пациента;
- сбор анамнеза;
- ЭКГ;
- рентгенография области грудной клетки.
При сердечной астме присутствуют шумы при дыхании, но они все равно отличаются от звуков при бронхиальных проявлениях, позволяют уловить глухие тона сердца и разграничить проявления разных состояний.
После получения полноценных данных и выявления картины заболевания врач может поставить точный диагноз и начать правильное, целевое лечение. Так как сердечные приступы несут непосредственную опасность жизни пациента и могут быть проявлением инфаркта миокарда, при котором уровень выживаемости больных зависит от скорости госпитализации, человеку нужно обязательно вызывать «скорую помощь» для предотвращения ухудшения состояния.
Бронхиальная астма имеет хроническое течение и требует постоянного применения выписанных врачом препаратов, прохождения специализированного лечения для снижения частоты и тяжести приступов.
Источник

