Как может развиваться бронхиальная астма у детей

Опубликовано zhs в 15.06.201915.06.2019

Аллергию в том или ином проявлении имеет большая часть современных детей. Ее симптомы разнообразны – это могут быть сыпь, отеки, или ринит. А в некоторых случаях аллергия проявляется в виде бронхиальной астмы (БА). Эта болезнь может “стартовать” в разном возрасте, но чаще всего она поражает детей и подростков. При этом каждый родитель задается вопросом, лечится ли бронхиальная астма у детей и что можно сделать, чтобы уберечь ребенка, ведь приступы удушья, возникающие при астме, настолько опасны, что могут привести к весьма плачевным последствиям.
Содержание:
- Характерные особенности бронхиальной астмы
- Симптомы астмы
- Диагностика бронхиальной астмы
- Методы диагностики
- Лечится ли астма у ребенка
- Этапы лечения
- Санаторное лечение
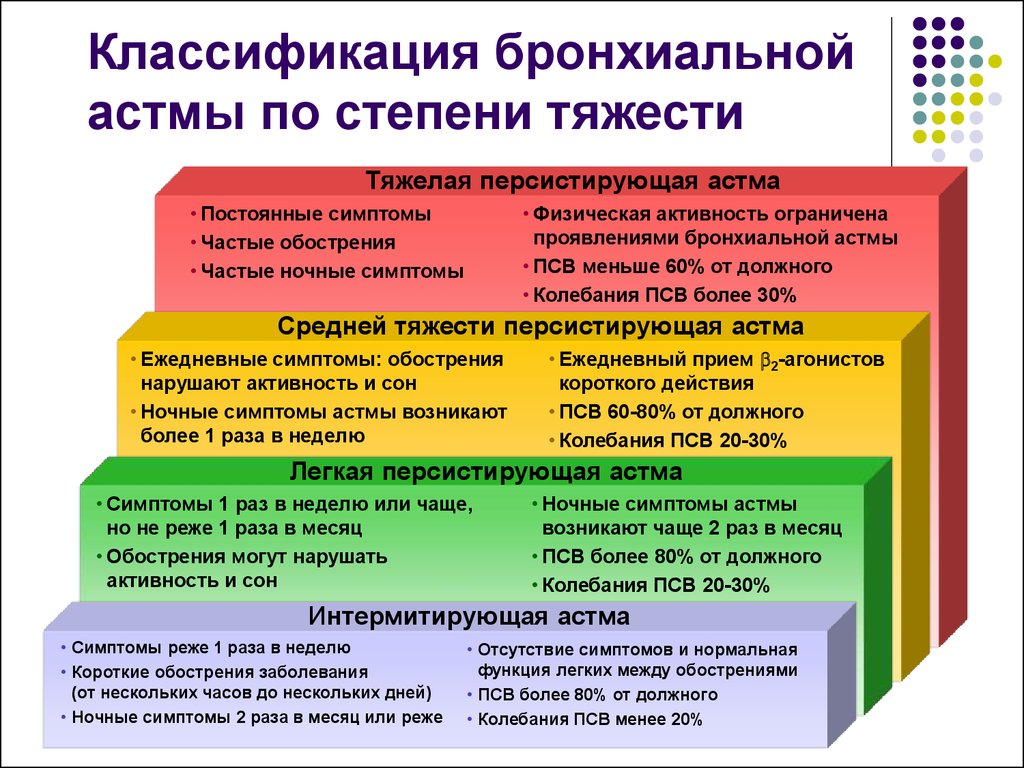
Характерные особенности бронхиальной астмы
Специфическая
особенность заболевания – гиперактивность бронхов, то есть их способность
реагировать на раздражители спазмом. Существует три разновидности БА:
- неаллергическая;
- аллергическая;
- смешанная.
Заболевание
аллергического типа чаще возникает у детской возрастной группы и лиц молодого
возраста. Неаллергическая астма говорит сама за себя, ее причина –
неаллергические компоненты. Бывает, что аллергены и другие факторы действуют
сообща, и тогда возникает заболевание смешанного типа.
Симптомы астмы

Бронх
представляет собой тонкую трубочку, стенки которой состоят из гладких мышц. При
попадании аллергена в организм, гистамин – органическое вещество, являющееся
медиатором аллергических реакций, заставляет резко сжиматься мускулатуру
бронха, не давая аллергену проникнуть. Получается что-то вроде защитной
реакции, но в неправильном виде.
Приступ
удушья возникает из-за следующих процессов в бронхах:
- спазма;
- отека слизистой бронха;
- скопления слизи.
Эти три
компонента мешают воздуху правильно циркулировать в бронхах. При этом
характерным признаком болезни является то, что ребенок спокойно делает вдох, но
не может до конца выдохнуть воздух.
Последствия
астмы опасны не только приступами удушья. Не до конца выдыхаемый воздух
вызывает эмфизему, то есть раздувание легких, которая радикально ухудшает
ситуацию.
Диагностика бронхиальной астмы
Многие
уверены, что единственным проявлением бронхиальной астмы является невозможность
дышать. Это не совсем так, симптомы заболевания во многом такие же, как при
обструктивном бронхите:
- затрудненность дыхания при
физической нагрузке; - долго не проходящий кашель.
Поэтому иногда ставят неправильный диагноз. Чтобы человек клинически почувствовал удушье, надо, чтобы просвет бронха был закрыт на 50-60%. Но если он сужен на процентов 15, то в этом случае будет чувствоваться только одышка при нагрузке.
Возьмите на заметку! Систематически повторяющиеся бронхиты должны насторожить родителей – возможно под маской данного заболевания скрывается бронхиальная астма.
Методы диагностики

- Важнейший момент в обследовании
детей – выявление аллергена, провоцирующего спазм. Исследование проводится
скарификационным методом, при котором делают маленькие царапинки на коже,
наносят аллергены, и смотрят, на какой из них будет реакция. - Обструкцию в легких выявляют
методом измерения воздушного объема при выдохе специальным прибором –
пикфлоуметром. Таким прибором можно диагностировать обструкцию даже в
домашних условиях. В стационарах и поликлиниках используют для этих целей
более дорогостоящий метод – спирографию. Далее, в зависимости от тяжести
диагноза назначается лечение.
Лечится ли астма у ребенка
Первый
вопрос, задаваемый родителями врачу аллергологу и пульмонологу – лечится ли
бронхиальная астма, и будет ли она проявляться по мере взросления ребенка.
До недавнего времени ответ был однозначным – этот диагноз не снимается, и
качество жизни больного зависит от частоты повторяющихся приступов.
Обратите внимание! Сегодня больные с БА также состоят на врачебном учете, но диагноз «бронхиальная астма» врачи ставят совершенно спокойно. Болезнь настолько хорошо купируется, если ее лечить, что пациент практически забывает о своем недуге.
Как и к
любой другой аллергии, ребенок может быть предрасположен к астме, а проявит она
себя или нет, зависит от усилия взрослых. При правильном подходе к лечению, и
при благоприятных факторах астма может не проявлять себя много лет, протекать
неагрессивно, и не нарушать качество жизни ребенка.
Е. О. Комаровский о бронхиальной астме у детей:
Этапы лечения
Первый шаг в
лечении БА – удаление аллергена, провоцирующего болезнь. Это может быть пыльца
растений, бытовая пыль, шерсть животных и многое другое.
Факт! Существует метод лечения аллергии, который позволяет не только избавится от симптомов, но и вылечить ее. Это аллерген-специфическая иммунотерапия – метод, основанный на введении в организм провоцирующего аллергена в микродозах с последующим увеличением. То есть организм учат правильно реагировать на провоцирующий фактор.
Для лечения
астмы у детей применяются бронхолитики. Это целый список препаратов, который
назначается врачом, и бывает длительного и короткого действия:
- Теофиллин (можно детям с 3 лет);
- Сальбутамол (с 2 лет);
- Фенотерол (с 6 лет).
Основное
лечение – базовая терапия, направленная на снижение воспалительной реакции в
виде спазма, воспаления и отека. В данном случае ее снимают применением
специальных ингаляционных препаратов:
- Фликсотид (с 1 года);
- Бекотид (с 4 лет);
- Левалбутерол (с 4 лет).
Ингаляции
делаются не над паром, а с применением прибора – небулайзера, который распыляет
лекарство с ультразвуковой частотой, чтобы мельчайшие частицы попали в самые
глубинные отделы бронхов.
Санаторное лечение
В комплексе
терапии для детей, лечащихся от астмы, предусмотрены санаторно-курортные
пансионаты для реабилитации.
Пребывание
детей в санатории с сопутствующим лечением бронхо-легочной системы не только
снижает негативные симптомы, но и приводит к длительной ремиссии. Но санаторий
желательно подбирать такой, который находится в одной климатической зоне с
местом проживания ребенка. Во многих санаториях вместе с ребенком могут
находиться и родители.
Внимание!
При выборе санатория важно учитывать не только климат местности, но и сезон,
рассчитывая время пребывания с учетом стадии цветения растений.
Лучшие из
пансионатов предлагают такие методы реабилитации, как:
- Гидроаэронизация. Суть метода –
пребывание ребенка в специально оборудованной комнате, насыщенной ионами
кислорода. Часто совмещается с дыхательной гимнастикой при процедуре. - Бальнеотерапия. Применяются
кислородно-озоновые, родоновые и сероводородные ванны. Благотворно
воздействуют на слизистые оболочки бронхов и легких. - Спелеотерапия. Пациенты пребывают
в соляных пещерах и карстовых гротах, воздух которых насыщен минералами,
продуктивно влияющих на дыхательную систему. - Диафрагмальное стимулирование.
Данный метод с применением специального оборудования позволяет
активировать мышцы легких и бронхов. - Грязелечение. Воздействие
лечебных грязей с входящими в ее состав витаминами и минералами
способствует улучшению кровообращения и поднятию общего тонуса организма.
Какой бы санаторий ни был выбран, все назначенные
процедуры проводятся под наблюдением квалифицированных специалистов и врачей.
Детские здравницы для лечения бронхиальной астмы у детей оборудованы с учетом
всех современных требований, и позволяют лечиться маленьким пациентам
круглогодично.
Источник
Фото: Legion Media.Ru
• При бронхиальной астме из-за повышенной чувствительности бронхов к действию определенных веществ развивается воспаление. Появляется кашель и приступы удушья.
• Важно выявить факторы, которые вызывают приступ (вещества, на которые у ребенка имеется аллергия, или инфекции, провоцирующее обострение). Иногда для лечения приступов достаточно просто устранить «провокатора».
• Чтобы не дать приступу развиться или прервать его, врач назначает противовоспалительные препараты разных групп, в том числе гормональные.
Как проявляется астма у детей
Основной симптом астмы – хронический сухой кашель. При этом у ребенка не повышается температура и не отделяется мокрота.
Второй распространенный симптом – приступы удушья при контакте с определенными веществами, на которые у ребенка имеется аллергия (аллергенами), или по причине развития инфекций дыхательных путей. Во время приступа бронхи отекают и заполняются вязкой слизью.
В зависимости от частоты и тяжести приступов астма у детей бывает легкой, среднетяжелой и тяжелой. Приступ начинается с кашля, затем развивается одышка (ощущение нехватки воздуха).
Дыхание ребенка при этом шумное, свистящее, это слышно даже на расстоянии. Часто перед приступом появляется насморк, заложенность носа, зудящая сыпь на коже. Дети постарше в такие моменты могут жаловаться на чувство сжатия в груди и нехватку воздуха.
Причины бронхиальной астмы
Бронхиальная астма у детей чаще развивается на фоне наследственной предрасположенности к аллергии, но саму болезнь нельзя считать наследственной. Есть два основных провоцирующих фактора для бронхиальной астмы: это аллергия (склонность к ней называют атопией, а такую форму астмы атопической) и воспалительные заболевания дыхательных путей (инфекционно-зависимая астма).
Чаще встречается форма болезни, которая провоцируется аллергией. Вызывающие ее «раздражители» могут быть любыми – пищевые продукты, пыль, пыльца растений, бытовая химия, шерсть животных.
Иногда астма оказывается завершающим звеном в цепочке аллергических проявлений: сначала аллергия у ребенка проявляется крапивницей, экземой (зудящей пузырьковой сыпью), сенной лихорадкой (насморком), и только через некоторое время организм начинает реагировать на аллерген именно астматическим приступом.
Реже такие приступы появляются после периода частых воспалений дыхательных путей, в основном, бронхитов. И затем при каждой новом эпизоде острого респираторного заболевания (ОРЗ) возникают приступы астмы.
Как диагностируют астму у детей
Врач собирает подробную информацию обо всех деталях жизни ребенка и о том, как развивается приступ. Иногда уже во время беседы удается предположить, какой аллерген вызывает астму.
После этого наступает следующий этап, когда с помощью серии анализов точно определяется аллерген, провоцирующий развитие приступов.
Старый метод определения аллергии – кожная проба, когда на предплечье наносят растворы разных «раздражителей», и в месте контакта с аллергеном кожа краснеет. Будьте осторожны – такую пробу нельзя проводить в день приступа, можно спровоцировать ухудшение, поэтому лучше сдать анализ крови на аллергены – это безопаснее и информативнее.
Следующий шаг – необходимо установить, какова степень нарушения работы дыхательной системы. Для этого проводится спирометрия (измерение объемов дыхания).
Главные показатели спирометрии – объем форсированного (то есть сделанного с усилием) выдоха и форсированную жизненную емкость легких (объем максимального вдоха плюс объем максимального выдоха). Чем они ниже, тем тяжелее протекает астма.
К сожалению, бронхиальную астму часто диагностируют слишком поздно, через много месяцев после появления симптомов. До этого диагноз может звучать как «обструктивный бронхит» («обструкция» значит «закупорка», в данном случае просвета бронхов слизью).
Отчасти это связано с тем, что родители воспринимают диагноз «бронхиальная астма» как приговор, означающий обязательную инвалидность. Это может побуждать врача до последнего не ставить травмирующий диагноз, при этом назначая те же препараты, что принято давать при бронхиальной астме.
Лечение бронхиальной астмы
Для лечения астмы часто бывает достаточно убрать из окружения ребенка аллерген. Если это не помогает, врач назначает противовоспалительное лечение.
Препараты для лечения этой болезни делятся на две группы: одни останавливают (купируют) приступ, другие предотвращают его развитие. Чтобы родители могли осознанно выполнять рекомендации врача, нужно выяснить у него, для чего нужен каждый препарат. От этого будет зависеть режим его приема.
При нетяжелых формах астмы, как правило, используются препараты из группы стабилизаторов мембран иммунных клеток (кромогликат натрия). Этот препарат не помогает в момент приступа, а именно не позволяет ему развиваться. Под действием лекарства иммунные клетки не выделяют вещества, которые вызывают воспаление и сужают бронхи.
При тяжелых формах для профилактики приступов врач прописывает гормоны кортикостероиды (например, будесонид, флутиказон). Не нужно бояться этих препаратов, потому что они действуют только на слизистой оболочке бронхов. При тяжелой астме риск побочных эффектов гораздо ниже, чем опасность самого заболевания.
Для того, чтобы экстренно снять приступ у ребенка, используют другие препараты, быстро прекращающие спазм бронхов (сальбутамол). Обычно их выпускают в форме спрея, и каждый взрослый, который остается с ребенком, должен уметь правильно провести ингаляцию.
Важно, чтобы родители малыша, имеющего бронхиальную астму, не считали его тяжелобольным, по возможности давали много двигаться, разумно закаливали. Когда ребенок повзрослеет, приступы станут редкими, будут протекать легче, а у многих они и вовсе прекратятся.
Следует учитывать, что эта перспектива – не повод отказываться от лечения, в том числе, если потребуется, гормональными препаратами. Каждый приступ – это огромный стресс для ребенка, который нужно всеми способами устранить.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Источник
Случаи, когда аллергический ринит у ребенка «перерос» в бронхиальную астму, известны многим. Но могут стать причиной астмы и вирусные инфекции. Они вызываются другими вирусами, чем у взрослых, но протекают порой так же тяжело. Как предотвратить болезни легких у детей, рассказывает Дмитрий Юрьевич Овсянников, заведующий кафедрой педиатрии Медицинского института Российского университета дружбы народов, пульмонолог ГБУЗ «Детская инфекционная клиническая больница № 6 Департамента здравоохранения города Москвы».
— Что такое бронхиальная астма?
— Это хроническое воспалительное заболевание дыхательных путей, которое проявляется в виде затрудненного выдоха, сухого кашля, эпизодов свистящего дыхания, которое слышно на расстоянии. При тяжелой астме могут быть боли в груди.
Эти симптомы обострения возникают в основном при контакте с аллергенами. Также у детей очень частым триггером, то есть причинным фактором, является вирусная инфекция или физическая нагрузка. В соответствии с этим выделяют три формы астмы: аллергическую (атопическую), вирус-индуцированную и астму физической нагрузки. Все три формы одновременно могут быть у одного ребенка.
Симптомы астмы могут также появляться из-за резких запахов, из-за эмоций, смеха. Типичным является возникновение симптомов ночью. Температура тела обычно не меняется, но в редких случаях может повышаться, особенно когда приступы астмы провоцируют вирусы.
Еще для заболевания характерна сезонность — оно обостряется в период цветения деревьев или трав, если есть повышенная чувствительность к их пыльце (поллиноз).
— Как часто у детей раннего возраста встречается бронхиальная астма?
— Прежде всего нужно отметить, что в подавляющем большинстве случаев она начинается именно в раннем возрасте. Пик начала заболевания приходится на возраст от 2 до 4 лет.
По данным официальной статистики, в Москве в последние годы достаточно стабильный показатель — под наблюдением по поводу бронхиальной астмы находятся 1,25% детей. Однако этот процент включает в основном детей со среднетяжелой и тяжелой астмой. Легкая астма часто не выявляется, и реальный показатель может быть выше.
Постановка диагноза у маленьких детей осложняется тем, что схожие проявления имеют и обструктивные бронхиты – они, как и астма, вызываются обструкцией бронхов. И почти каждый третий ребенок в первые годы жизни хотя бы один раз болеет обструктивным бронхитом. Из-за диагностической сложности в среднем проходит примерно три года до постановки диагноза астма, двум третям детей диагноз ставят с задержкой.
Существуют группы риска, у которых заболевание может встречаться чаще. Одна из них связана с наследственностью и сопутствующими атопическими заболеваниями. У малышей, которые имеют атопический дерматит или аллергический ринит, повышен риск развития бронхиальной астмы. У последних это произойдет через 5 лет течения заболевания в 50% случаев — такова печальная статистика.
О других факторах риска мы узнали относительно недавно. К ним относятся:
Недоношенность. В силу того, что у малыша узкие дыхательные пути, риск астмы увеличивается в 1,7 раза. Некоторые младенцы, особенно глубоко недоношенные, после рождения получают кислородотерапию. Если они нуждаются в кислороде в первые 28 суток жизни, то у них диагностируется бронхолегочная дисплазия. Это еще одно хроническое заболевание легких. Наличие бронхолегочной дисплазии увеличивает риск бронхиальной астмы в 2,2 раза.
Кесарево сечение. Совсем недавно стало известно, что этот фактор увеличивает риск развития аллергических заболеваний в целом и бронхиальной астмы в частности. По современной статистике, около 30% родов в Москве происходят путем кесарева сечения.
Респираторные инфекции, перенесенные в раннем возрасте.
Также сравнительно недавно стало известно, что назначение антибиотиков, а также жаропонижающих препаратов детям первых лет жизни тоже может увеличивать в последующем риск развития бронхиальной астмы.
— Вы назвали респираторные инфекции как фактор риска. А как они способны «запустить» развитие астмы?
— В основе бронхиальной астмы лежит хроническое поражение нижних отделов дыхательных путей, бронхов и бронхиол. У маленьких детей ему может предшествовать острое поражение — оно называется острым бронхиолитом, или воспалением мелких бронхов, малых дыхательных путей.
Острый бронхиолит наиболее часто вызывается респираторно-синцитиальным вирусом (РСВ). По данным российской статистики, его частота составляет примерно 117 случаев на 1000 детей. После перенесенного РСВ-бронхиолита снижаются функциональные возможности легких, и эти малыши потом чаще имеют бронхиальную астму.
К сожалению, этот вирус очень необычен. Он меняет иммунный ответ в сторону клеток, ответственных за развитие аллергии. И даже если у человека не было предрасположенности к аллергии, не было отягощенной наследственности, то после перенесенной РСВ-инфекции она сформируется. Развивается и бронхиальная астма, и атопический дерматит, и аллергический ринит. Это было показано на многолетних наблюдениях детей, в том числе до 14-летнего возраста.
— Для кого особенно опасен острый бронхиолит?
— Есть несколько групп риска, у которых болезнь протекает особенно тяжело. Это:
- недоношенные дети;
- дети с бронхолегочной дисплазией (зависимые от кислорода в первые 28 суток жизни);
- дети с врожденными пороками сердца, с перегрузкой малого круга кровообращения.
Кроме них есть еще дети — пассивные курильщики, которые дома подвержены воздействию табачного дыма.
Еще к факторам риска тяжелого течения РСВ-инфекции относится наличие старших братьев и сестер. Дело в том, что РСВ-инфекция протекает в форме бронхиолита только у детей первых лет жизни. А у школьников, подростков — в форме назофарингита, обычного насморка. В случае, если малыш до двух лет, например, заразится от старшего брата, болезнь будет протекать тяжело.
Дети с синдромом Дауна, с первичными иммунодефицитами, с так называемыми нервно-мышечными заболеваниями, с муковисцидозом тоже относятся к группе риска тяжелого течения РСВ-инфекции.
— Можно ли как-то предотвратить РСВ-инфекции у детей?
— Вопрос о предотвращении необычайно актуален, потому что для лечения бронхиолитов существует не так много средств. Неспецифическая профилактика РСВ-инфекции такая же, как и для любой вирусной инфекции — это ношение масок, мытье рук для предотвращения воздушно-капельной и контактной передачи. Также есть специфическая профилактика — пассивная иммунизация, то есть введение ребенку готовых защитных антител. Если они находятся в крови у ребенка, то вирус, связываясь с ними, инактивируется. В таком случае бронхиолит просто не развивается.
Данный препарат — не вакцина, а моноклональные антитела, полученные генно-инженерным способом. Этот препарат необходимо вводить один раз в месяц, чтобы постоянно поддерживался необходимый уровень. Минимальное число введений, рекомендуемых в инструкции, — 3–5 раз. Обычно иммунизацию проводят с октября по март.
Источник