Как снять приступ астмы при беременности

21 ноября 2014228,1 тыс.
Бронхиальная астма. Общие сведения.
Основное место действия при бронхиальной астме это бронхи, система разветвленных трубочек, по которым воздух из трахеи поступает в легкие и обратно.
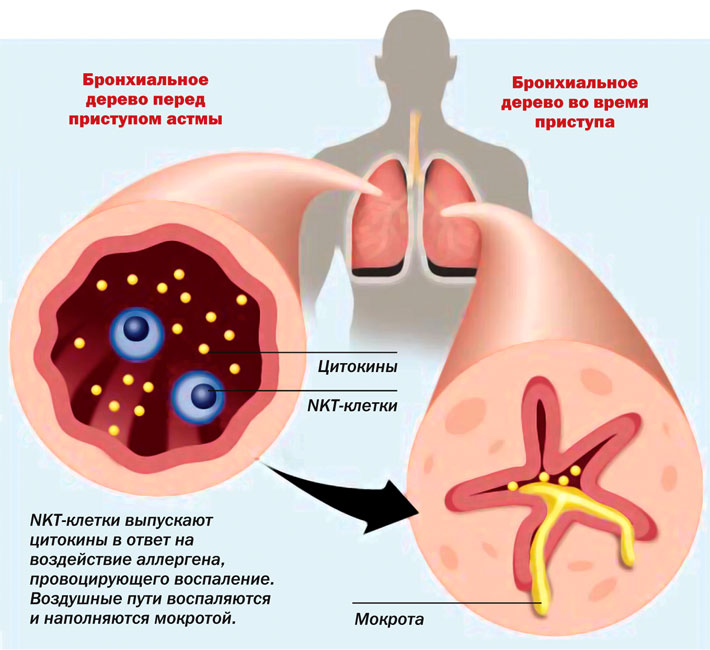
При астме в бронхах имеется постоянно текущий воспалительный процесс. Этот воспалительный процесс изменяет стенки бронхов, в результате чего они начинают активно реагировать сужением просвета на некоторые факторы, которые у здорового человека такой реакции не вызывают: вдыхание аллергенов, холодного влажного воздуха, физическую нагрузку, некоторые медикаменты.
Дополнительная информация: Бронхиальная астма. Реакция на запах
Именно сужение просвета бронхов и вызывает симптомы бронхиальной астмы: затруднение дыхания, удушье, кашель, чувство заложенности в груди, хрипы в легких. Сужение это обратимо, то есть может прекращаться самостоятельно или под воздействием назначенного врачом лечения, в результате чего проходимость бронхов восстанавливается и симптомы исчезают.
Влияние беременности на течение бронхиальной астмы
У одной трети женщин течение бронхиальной астмы во время беременности ухудшается, как правило это женщины с тяжелой бронхиальной астмой, у одной трети приступы протекают легче и случаются реже, а у оставшейся трети течение астмы не меняется. Приступы бронхиальной астмы чаще случаются между 24 и 36 неделями гестации.
В родах подавляющее большинство женщин с бронхиальной астмой чувствует себя нормально.
В течение трех месяцев после родов частота и сила приступов становятся такими же, как до беременности.
Если течение бронхиальной астмы во время беременности каким-либо образом изменилось, оно скорее всего будет так же меняться и при последующих беременностях.
Влияние бронхиальной астмы на течение беременности
Во время беременности бронхиальная астма влияет не только на здоровье женщины, но и на количество кислорода, которое получает развивающийся плод.
В случае, если астма хорошо контролируется, риски для беременной и плода минимальны, так что наличие у будущей мамы бронхиальной астмы не должно оказывать влияние на решение при планировании семьи.
Полезно помнить, что подавляющее большинство препаратов, назначаемых для контроля бронхиальной астмы достаточно безопасны для плода, в то время как неконтролируемая бронхиальная астма несет угрозу здоровью и иногда жизни как матери, так и плода.
Неконтролируемая бронхиальная астма может приводить:
- у матери к повышению артериального давления и преэклампсии, состоянию, которое вызывает подъем артериального давления и местные нарушения кровообращения в плаценте, почках, печени и мозгу.
- у плода – к задержке внутриутробного развития, к преждевременным родам, к низкому весу при рождении, к внутриутробной или неонатальной гибели.
Чем лучше контролируется бронхиальная астма, тем меньше риск развития этих состояний.
Ваша астма хорошо контролируется, если:
- активность не вызывает у вас симптомов астмы,
- симптомы астмы не беспокоят вас ночью,
- у вас хорошие результаты пик-флоуметрии.
В случае, если это не так, вы должны обратиться к вашему врачу для изменения схемы лечения.
Очень важно обращать внимание на шевеления плода. Если вы ощущаете, что во время приступа астмы шевеления плода стали реже, вы должны немедленно обратиться за медицинской помощью, эта ситуация угрожает жизни плода.
Лечение бронхиальной астмы при беременности проводится по следующим принципам:
- предпочтение отдается ингаляционным формам введения лекарств, потому что при этой форме введения только очень незначительное количество препарата попадает в кровь матери и плода.
- предпочтение отдается старым препаратам, которые давно на рынке и которые поэтому дольше применялись у беременных: об их применении у беременных больше известно.
- насколько это возможно, стоит минимизировать употребление медикаментов в период активного формирования плода — в первом триместре беременности.
- у беременных, в родах и при грудном вскармливании применяются одни и те же препараты
Во время беременности особо важное значение приобретает профилактика приступов бронхиальной астмы, поскольку она может уменьшить потребность в медикаментах.
Аллергологи рекомендуют беременным с бронхиальной астмой:
- удалить из доме животное, чья шерсть вызывает аллергическую реакцию или держать его вне спальни.
- использовать непроницаемые для пылевых клещей наволочки и чехлы на матрас.
- если это возможно, стирать постельное белье в воде температурой 60 градусов, чтобы уничтожить пылевых клещей.
- поддерживать в доме влажность менее пятидесяти процентов для контроля роста плесени и пылевых клещей.
- при уборке использовать вакуумные фильтры чтобы избежать пылевого загрязнения воздуха.
- закрывать окна и по возможности использовать кондиционер между 17 и 22 часами, когда загрязнение воздуха максимально.
- избегать табачного дыма. У курящей беременной больше риск тяжелого обострения астмы во время беременности, а у ее ребенка повышается риск внезапной младенческой смерти. Практически также опасно пассивное курение. Не позволяйте членам вашей семьи курить в вашем и ребенка присутствии.
Источник
Астма и беременность – два практически несовместимых понятия. Дело в том, что патология — одна из самых опасных респираторных заболеваний, особенно во время вынашивания плода. Без должного обследования и несоблюдения предписанных врачебных советов, есть риск осложнений у плода и у беременной. Что это такое, каковы ее причины и проявления, как диагностировать и лечить? Приступы удушья при беременности что делать? Это и другое далее.
Что это такое
Бронхиальная астма, или БА, считается болезнью, которая проявляется хронической формой воспаления в области путей дыхания.
Симптомы — респираторные в виде хрипов с одышкой в грудной клетке и кашлем.
Воспаления варьируются по времени и интенсивности, появляются совместно с другими заболеваниями.
Причины
БА часто обостряется:
- из-за плохой окружающей среды, выхлопных газов, смога и пыли растений;
- из-за бытовой пыли, особенно из-за шерсти;
- из-за курения;
- из-за синтетических пищевых добавок, особенно сульфитов;
- из-за некоторых лекарств, например, аспирина.
К тому же, неустойчивость психики в форме панических атак, страха, нервного напряжения, повышенной тревожности могут спровоцировать симптомы болезни.
Часто причиной появления и обострения хронического заболевания становятся респираторная форма имеющихся вирусов.
Классификация
Патология бывает персистирующая и интермиттирующая или эпизодическая. По протеканию — средней тяжести и тяжелая.
Классифицируется по степеням тяжести положения человека, до того как он начал лечиться.
- Сопровождается дважды в месяц короткими обострениями, легкие работают хорошо.
- Проявляется удушающими приступами один раз в неделю или в день, обострениями, нарушающими активность со сном.
- Проявляется ежедневными симптомами, нарушением работы мозга и отсутствием сна.
- Проявляется ежедневными обострениями кашля, частыми симптомами удушья, ограниченной физической активностью.
Симптомы
Болезнь проявляется в форме удушающих приступов. У женщин в положении также наблюдается общая заложенность носа с чиханием, кашлем, сыпью зудящей.
При БА присутствует прерывистый тон речи, появляется кашель с мокротой, учащается биение сердца, наблюдается кожный цианоз.
Осложнения
Отвечая на вопрос, возможно ли выносить ребенка при бронхиальной астме, можно ответить так: если нет должного лечения и контроля, то последствия необратимы.
В качестве осложнений появляется респираторная недостаточность с артериальной гипоксемией и периферической микроциркуляцией. В результате у многих появляется ранний токсикоз с гестозом и угрозой выкидыша. У некоторых даже существует угроза ранних родов.
Иногда развивается гипоксия, тогда, когда у ребенка закладываются основные органы и системы. Это приводит к врожденным аномалиям развития. В результате патологии, у крохи возникает порок сердца с нарушениями желудочно-кишечного тракта, проблемами в позвоночнике и нервной системы.
Также из-за циркулирующих в крови иммунных комплексов, повреждаются сосуды на плаценте, что приводит к деформации плаценты и как следствие задержки плода в развитии.
К тому же, отвечая на вопрос, астма при беременности влияние на плод, можно сказать, что каждый второй ребенок, мать которого имеет любое респираторное заболевание, рождается с малой массой тела и аллергией.
Половина процентов детей в таких случаях имеют частые ОРВИ, бронхиты и пневмонии.
Диагностика
Если у будущей мамы наблюдаются удушающие приступы и кашель — это основание для полноценного обследования.
Прежде всего, пациентке рекомендуется консультация терапевта. Необходимо уточнить, можно ли ей проводить тесты, гистаминовые, метахолиновые, ацетилхолиновые и иные ингаляции. Если ей запрещено проводить подобные процедуры, то терапевт назначит перкуссию и аускультацию легких.
Также часто проводят:
- спирографию с пикфлоуметрией;
- процедуру маркеров с аллергическими реакциями;
- изучение ОАК на эозинофильные клетки с шарко-лейденными кристаллами и с куршмановскими спиралями;
- изучение крови на синусовую тахикардию и симптомы дефектов в сердце;
- ЭКГ с дифференциальным видом диагностики.
Дифференциальную диагностику проводят, когда у нее уже присутствует ряд недугов в виде:
- хронического обструктивного абсцесса легких;
- муковисцидоза;
- трахеобронхиальной дискинезии;
- констриктивного бронхиолита;
- фиброзирующего и альвеолита;
- опухолевидных образований в области дыхательных путей;
- профессиональных респираторных болезней;
- патологии в сердце и сосудах;
- сердечной недостаточности;
- перегрузки сердца.
Также пациентку отправляют на консультацию к пульмонологу, аллергологу, кардиологу и онкологу. При выявлении добавочных болезней, проводится комплексная терапия.
Лечение
Любому врачу, который помогает женщине выносить и родить малыша, важно поддерживать нормальное состояние больной и ее малыша. Поэтому часто проводится диагностика общего состояния женщины и ее плода, поддержание респираторных функций.
При отсутствии осложнений плод развивается стабильно. Будущая роженица три раза за время вынашивания бывает у пульмонолога. Обычно это посещение на 20, 30 и 40 неделях.
Внешнее дыхание контролируют пикфлоуметрией. Учитывая возможную фетоплацентарную недостаточность, могут заменить эту процедуру на фетометрию с допплерографией плаценты и кровотока в нее.
Как снять приступ астмы при беременности?
Бронхиальная астма при беременности лечение обычно проходит по двум схемам. Применение конкретной схемы зависит от тяжести заболевания и самочувствия будущей мамы.
Есть интермиттирующая форма и персистирующая форма лечения. На первой проводят базисную терапию без использования лекарств. Используют ингаляционные малодействующие виды бронходилаторов-агонистов.
На второй проводят базисную терапию с содействием ингаляционных глюкокортикоидов В, комбинируемых с некоторыми видами антилейкотриенов и бета-агонистов с коротким или долгим действием. Приступ купируют ингаляционными бронходилататорами.
Интересно, что при применении системных видов глюкокортикостероида повышается риск получить гипергликемию, гестационный диабет, эклампсию, преэклампсию, родить недоношенного малыша. Нельзя использовать триамцинолон с дексаметазоном и депо-формами. Лучше использовать преднизолон.
Если есть возможность получить гипоксию при родах, то в качестве дополнительных мер, врачи назначают делать ингаляционную процедуру с атропиновым веществом, чистым воздухом, чтобы поддержать процесс сатурации. В крайнем случае, делается искусственный вид вентиляции легких.
Роды
Как проходят роды с астмой? При условии, что заболевание проникает без осложнений — доктора настаивают на естественных родах. Только в 30% случаев рекомендуют сделать кесарево.
Во время начала родов, пациентка принимает те же медицинские препараты в назначенных раннее микрограммах, что и при ношении плода.
Если нужно дополнительно стимулировать сокращения матки, прописывают небольшую часть окситоцина.
Внимание! Не назначают простагландины. Они провоцируют бронхоспазмы.
При грудном вскармливании пациентке назначают антиастматические средства, прописанные ей ранее. При этом важна повторная консультация с врачом: возможно снижение или повышение дозы, смена препарата.
Профилактика
Благодаря адекватной терапии у беременной женщины, можно полностью ликвидировать осложнения, угрозы для жизни и здоровья ребенка с матерью.
Если есть обострение бронхиальной астмы при беременности, профилактика не помешает. В качестве нее, пациенты группы риска, которые склонны к аллергии либо атопическим болезням, должны отказаться от курения, ограничить контакты со всеми животными, бытовыми/производственными/химическими веществами, растениями-аллергенами.
Также, чтобы снизить частоту обострений, врачи рекомендуют пациенткам физическую культуру с лечебным массажем, специальными дыхательными комплексами, галотерапию и спелеотерапию. Иногда назначают йогу.
В целом, с БА реально выносить здорового и доношенного ребенка, родить без осложнений. Важно вовремя диагностироваться и лечиться.
Грамотный врач назначит правильные препараты и позволит сделать самочувствие женщины и ее малыша лучше. Родить здорового малыша без патологий в его развитии.
Полезное видео: бронхиальная астма при беременности
Источник
Здоровье будущего ребенка напрямую зависит от состояния матери во время беременности. Некоторые заболевания представляют реальную угрозу. Одной из таких опасных патологий является астма, которая может обостриться во время вынашивания плода. Еще несколько лет назад медики не рекомендовали рожать женщинам с такой болезнью. Но медицина не стоит на месте, и сегодня мамочки с астмой рожают здоровых малышей.
Астма при беременности
Классификация заболевания
Астма – хроническое заболевание органов дыхания. В момент приступа происходит сужение просветов в бронхах, вызывая спазмы, отек слизистых гортани, что провоцирует удушье. Случаи диагностирования астмы у беременных в последнее время участились. Это представляет угрозу, так как оказывает непосредственное влияние на плод. Еще не рожденный ребенок испытывает кислородное голодание, что может спровоцировать внутриутробную гипоксию. Поэтому беременные женщины-астматики должны постоянно находиться под наблюдением врача.
Классифицируется патология на основании этиологии:
- эндогенная;
- атопическая;
- смешанная;
- профессиональная;
- аспириновая.
Также заболевания классифицируют по тяжести течения, где выделяют четыре ступени:
- Интермиттирующая (эпизодическая). Приступы редкие, чаще ночные.
- Персистирующая (легкая). Симптомы проявляются несколько раз в неделю.
- Средней тяжести. Частые приступы, которые повторяются ежедневно.
- Тяжелая форма. Ежедневные приступы, чаще возникающие в ночное время.
Женщины, желающие родить здорового ребенка, должны самостоятельно контролировать свое состояние. Профессиональное лечение бронхиальной астмы у беременных поможет избежать тяжелых симптомов и сохранить жизнь будущему малышу.
Проявления
Заболевание часто встречается у женщин детородного возраста, что увеличивает число беременных пациенток. Спровоцировать приступ у астматиков могут:
Аллергены
- морепродукты;
- цветочная пыльца;
- пыль;
- средства бытовой химии;
- дым сигарет;
- шерсть животных.
Под воздействием этих факторов у женщины появляется одышка, переходящая в приступы удушья. Иногда астма появляется после перенесенной черепно-мозговой травмы или как следствие нарушения работы эндокринной системы.
Диагностика
Основной метод диагностики заболевания – спирометрия, помогающая определить количество воздуха на выдохе. Диагностирование методом пикфлоуметрии дает возможность определить скорость выдоха. Кроме этого, пациентки проходят стандартное лабораторно-инструментальное обследование, которое включает:
- анализ крови (общий, биохимический);
- рентген легких;
- аллергопроба;
- бакпосев мокроты;
- компьютерная томография легких (при необходимости).
Рентген легких
Диагностика и последующее лечение происходят под контролем пульмонолога, аллерголога или терапевта.
Особенности лечения у беременных
Часто пациентки жалуются, что с наступлением беременности приступы астмы учащаются, становятся более тяжелыми. Такое положение медики объясняют резким изменением гормонального фона, токсикозом.
Астма при беременности приводит к гипоксии, возможному выкидышу или преждевременным родам. Существует риск неполноценного развития, врожденных пороков, серьезных нарушений со стороны нервной системы. Отсутствие должного лечения несет угрозу для здоровья, жизни мамы и ее будущего ребенка.
Большинство лекарственных препаратов противопоказаны беременным. Поэтому чаще всего рекомендовано использовать специальные ингаляторы (небулайзеры), которые астматики давно успели оценить. Их помощь может оказаться действенной для женщин-астматиков при беременности и как профилактическое средство.
Ингаляции небулайзером
Ингаляции дают местный эффект и воздействуют только на бронхи, легкие, концентрация в крови минимальная. Врачи не рекомендуют применять ингаляторы, содержащие фреон.
Беременная женщина нуждается в профессиональном наблюдении. Если до беременности она могла сама контролировать свое состояние, то теперь это необходимо делать вместе с врачом. Любые препараты, витамины, которые не были назначены врачом, необходимо исключить. Даже если они принимались до беременности.
Необходимо, чтобы будущая мама понимала тяжесть всех осложнений, возникающих во время беременности. Если все делать правильно, приступы астмы могут даже не побеспокоить за весь период беременности. Чтобы не спровоцировать новый приступ, помогут несколько рекомендаций от профессиональных медиков:
Влажная уборка
- избегать стрессовых ситуаций, контролировать эмоциональное состояние;
- ежедневно увлажнять жилье, проводить влажную уборку;
- соблюдать диету, исключить из рациона морепродукты, экзотические фрукты, мед, кофе, яйца, шоколад;
- исключить все вредные привычки;
- постараться не заводить домашних животных;
- придерживаться режима дня, больше отдыхать;
- использовать немедикаментозные методы для лечения (климатотерапия, дыхательная гимнастика).
И тогда астма не будет противопоказанием для беременности.
Дыхательная гимнастика
Существует несколько рекомендаций по проведению дыхательной гимнастики для беременных. Это помогает не только снять приступ, но и предупредить его появление. Поэтому такую практику необходимо применять не только при астматическом приступе, но и в качестве профилактического метода. Новый приступ вызывает паническое настроение. Это необходимо научиться контролировать. Стрессы отяжеляют приступы.
Примеры упражнений:
Дыхательная гимнастика
- Если нет возможности сделать вдох, необходимо продолжать делать глубокие выдохи.
- Невозможно сделать выдох, продолжать вдыхать. Сесть прямо, расправить плечи и вдыхать как можно больше воздуха.
- Сделать глубокий вдох, нагнуться вперед и резко выдохнуть.
- Все упражнения выполняются сидя, можно даже на полу.
Несколько таких упражнений быстро снимают спазмы в бронхах и снижают риск возможного приступа.
Какие препараты разрешены
При беременности женщина дышит и питается за двоих. Все, что она принимает, обязательно достанется ребенку. И если нет возможности отказаться от препаратов, медики назначают их с крайней осторожностью. Обычно прописывают:
Беклометазон
- Пульмикорт;
- Беклометазон;
- Теофиллин;
- Сальметерол;
- Теопэк;
- глюкокортикоидные средства.
Некоторые компоненты быстро попадают через плаценту к плоду и могут спровоцировать тахикардию.
Средства народной медицины
Народная медицина в своем арсенале имеет множество средств, помогающих в борьбе с астматическими приступами. Чаще всего это травы, которые применяют в виде отваров для ингаляций. Именно в этом случае подойдут небулайзеры. В них нет необходимости заливать горячие растворы, что исключает риск возможного ожога. Для приготовления отваров используют травы, которые помогают снять отеки, спазмы. Это:
- тысячелистник;
- зверобой;
- ромашка;
- подорожник;
- мята.
Использовать отвары внутрь нежелательно. Особенно если этого не советовал врач. Некоторые могут повысить тонус матки, привести к ее опущению и спровоцировать непроизвольный аборт. Особенно это опасно в первом триместре беременности.
Отвар тысячелистника
Профилактические меры
Женщина при беременности должна контролировать свой образ жизни, избегать стрессов, полноценно питаться и отдыхать. В качестве профилактических мер при астме медики рекомендуют:
Промывание носа солевым раствором
- регулярно промывать нос солевым раствором;
- использовать глазные капли от конъюнктивита перед прогулками во время активного цветения;
- избегать мест, где находятся курильщики (пассивное курение);
- поддерживать оптимальную влажность воздуха в спальне;
- ограничить или полностью исключить контакт с аллергенами.
Эти несложные правила помогут избежать новых приступов.
Возможные последствия
Если женщина выполняет все рекомендации врача и держит свое заболевание под контролем, возможность рецидива во время беременности сводится к минимуму. Роды обычно протекают естественным путем. Дети, рожденные мамой с астмой, находятся под пристальным наблюдением педиатров на протяжении первого года жизни. Патологию, если она возможна, необходимо выявить на ранних сроках.
Источник