Как уменьшить боль в пазухах при гайморите

Гайморит является одной из разновидностей синусита, при котором воспалительный процесс локализуется в верхнечелюстных пазухах носа. Поражаться может одна или обе воздухоносные полости. Патологический процесс развивается в передней части черепа, в начальном отделе дыхательной системы, в непосредственной близости от мозга, органов зрения и слуха. Поэтому одним из наиболее характерных симптомов являются боли при гайморите.
Причины развития синдрома
 На начальной стадии заболевания неприятные ощущения вызывают воспалительные процессы в носу, в результате которых отмечается отек тканей, слизистая набухает и препятствует естественному оттоку жидкости. Развивающийся застой приводит к накоплению в синусе экссудата, который с все большей силой давит на стенки придаточного кармана и воспринимается, как боль при гайморите. При этом повышается внутричерепное и внутриглазное давление.
На начальной стадии заболевания неприятные ощущения вызывают воспалительные процессы в носу, в результате которых отмечается отек тканей, слизистая набухает и препятствует естественному оттоку жидкости. Развивающийся застой приводит к накоплению в синусе экссудата, который с все большей силой давит на стенки придаточного кармана и воспринимается, как боль при гайморите. При этом повышается внутричерепное и внутриглазное давление.
Характер ощущений при этом – выраженное давление в передней части лица в проекции пораженных синусов и лба.
Эти ощущения похожи на мигрень и вазомоторный ринит, поскольку накатывают сильными приступами, приносящими человеку настоящие мучения.
В отличие от мигрени, которая усиливается от внешних воздействий (свет и шум), и вазомоторного ринита, который концентрируется в височной, затылочной и теменной части черепа, боли при гайморите активизируются при наклонах и поворотах головы. Также заметны припухлости под глазами, кожа на этих участках становится мягкой.
В зависимости от длительности развития недуга и специфических особенностей синдрома выделяют три стадии болевых ощущений:
- Начальный этап. Нос заложен, боль ощущается не выражено, смазано, утром она ощущается в затылочной части, а в течение дня перемещается в лобный сегмент и проходит через несколько часов.
- Болезнь продолжает прогрессировать, спазмы становятся интенсивнее, сначала локализуются в районе скул, глаз и переносицы, затем переходят на всю голову и зубы.
- Синдром начинает носить приступообразный характер. Приступы могут возникать при выходе из теплого помещения на свежий воздух или любых изменениях температуры окружающей среды.
Чем сильнее отечность тканей, тем больше накапливается жидкости в полостях. Болезнетворные бактерии активно размножаются и усиливают общую интоксикацию организма. Слизь становится плотной и не может выйти через суженное соустье. Она давит на стенки синуса, вызывая сильный болевой синдром, нередко сопровождающийся головокружением, тошнотой, рвотой, гипертермией, который необходимо максимально быстро снять.
Какие органы могут болеть при синусите
 Боль при гайморите может поочередно охватывать разные части головы, менять свои характеристики. Возможно возникновение неприятных ощущений в таких органах:
Боль при гайморите может поочередно охватывать разные части головы, менять свои характеристики. Возможно возникновение неприятных ощущений в таких органах:
- Голова. Сначала проявляются несильные ощущения разлитого характера в затылке или без четкой дислокации, усиливающиеся по утрам и несколько ослабевающие днем. Позже они переходят в область пораженной придаточной камеры, начинают носить распирающий характер. Боль становиться сильной и пульсирующей при пальпации и наклоне вперед по причине избыточного давления.
- Зубы. Отделенная от пазухи лишь тонкой перегородкой ротовая полость одна из первых принимает удар заболевания. Через расположенные рядом или выступающие в верхнечелюстные синусы корни верхних зубов, боль охватывает их, чем нередко побуждает человека идти к стоматологу, а не к отоларингологу.
- Глаза. Глазница расположена по соседству с гайморовой пазухой, разделительная стенка между ними пронизана большим количеством нервов, которые в случае инфицирования патогенами приводят к конъюнктивиту и другим осложнениям.
- Лоб. Чувствительность участков над внутренней частью бровей может свидетельствовать о том, что воспалительный процесс перекинулся на лобные придаточные карманы, вызвав фронтит или, что еще хуже, пансинусит, когда поражаются все воздухоносные пазухи.
- Уши. Острые прострелы в ушах и ухудшение слуха становятся следствием попадания микроорганизмов в среднее ухо по евстахиевой трубе, которая служит для дренажа и выравнивания атмосферного давления между барабанной полостью и внешней средой.
- Горло. Болезненность возникает от того, что с воздушным потоком болезнетворные микроорганизмы разносятся по дыхательным путям, раздражая стенки горла и трахеи и вызывая кашель и чихание. Часто развивается фарингит.
Очень сильный болевой синдром может свидетельствовать о том, что возникли серьезные осложнения, такие как отит, пневмония, сепсис или менингит.
Диагностика симптомов заболевания
Чтобы дифференцировать ощущения пациента при воспалении верхнечелюстных карманов от сходных признаков других болезней, врач осуществляет диагностику, основываясь на таких методах:
- Беседа с больным, выявление предшествующих ощущений и места локализации синдрома в разное время суток и при разных внешних раздражителях.

- Визуальный осмотр назальной полости с целью выявления покраснения, уплотненности и отечности тканей, характерных для синусита.
- Пальпация (ощупывание) лица в проекции пазух и крыльев носа.
- Общий анализ крови.
- Рентгенография или компьютерная томография.
- Анализ мазка со слизистой оболочки носа.
- Аллерготест в случае необходимости при наличии предварительного аллергического ринита.
Способы избавиться от боли
Гайморит представляет собой серьезное заболевание с наличием комплексных клинических симптомов. Поэтому снимать болевой синдром необходимо параллельно с подавлением патогенов и других признаков. Полная терапия делится на две основные части: этиологическая и симптоматическая.
Этиологическая терапия – это санация, направленная на устранение причины болезни, в нашем случае, воспаления слизистых гайморовых пазух. Для этого используются фармакологические препараты, применяемые перорально или парентерально:
- Антибиотики ряда пенициллинов (Флемоксин солютаб, Амоксиклав), макролидов (Макропен) или цефалоспоринов (Цефтриаксон, Цефазолин). Последние вводятся инъекционным путем или применяются при промывании воздухоносных карманов.
- Муколитики для разжижения и облегчения эвакуации накопившегося секрета (Мукалтин, Амбробене, Флавамед).
- Противоотечные и антигистаминные средства в виде капель и спреев (Нафтизин, Галазолин, Риназолин) для восстановления носового дыхания и улучшения оттока слизи.
- Нестероидные противовоспалительные препараты на основе ибупрофена (Нурофен), ацетилсалициловой кислоты (Аспирин), диклофенака.
- Кортикостероиды в нос (Амавис).
Нередко в медицинской практике применяется оперативное вмешательство – пункция (прокол) тонкого участка стенки синуса через носовой ход для принудительного удаления гнойного экссудата.
 Фактически создается временный свищ, через который отводится гной, при этом заметно снижается внутричерепное давление, и болевой синдром резко ослабевает. Обычными показаниями для прокола являются:
Фактически создается временный свищ, через который отводится гной, при этом заметно снижается внутричерепное давление, и болевой синдром резко ослабевает. Обычными показаниями для прокола являются:
- Усиление спазмов и их распространение на различные части головы.
- Неэффективность консервативного лечения или невозможность его полноценного проведения вследствие наличия противопоказаний к лекарствам (хронические болезни, беременность).
- Развитие абсцесса (гнойного процесса) около глазного яблока, грозящее нарушением зрения и слепотой.
- Наличие застойных явлений в полости, подтверждающихся данными рентгенографии. При этом на снимке виден горизонтальный уровень слизи с гноем.
Несколько облегчить состояние больного может многократное промывание назальной полости и придаточных карманов. Для этого используются:
- Морская и поваренная соль, а также морская вода. Раствор должен быть не очень насыщенным, чтобы не обжечь слизистую. Половинки чайной ложки соли на стакан теплой воды будет вполне достаточно.
- Физиологические растворы. К солевому раствору для большего противомикробного эффекта добавляется пара кристалликов марганцовки (до слабого розового цвета), 2-3 капли йода или половина чайной ложки соды.
- Аптечные растворы, приготовленные на основе морской воды (Долфин, Аква Марис, Аквалор).
Для правильного промывания необходимо очистить носовые ходы или закапать сосудосуживающий препарат (при сильной заложенности), через несколько минут наклониться над раковиной, слегка повернув голову набок. Специальным чайничком, шприцем без иголки или мини-спринцовкой жидкость подается в назальную полость. Она должна втекать в верхнюю ноздрю и вытекать через нижнюю. Большого давления создавать не следует, во избежание затекания инфицированной жидкости в горло или в евстахиеву трубу. После окончания процедуры нужно постоять с опущенной головой, чтобы вся вода вылилась из камер, после чего тщательно высморкаться.
Вышеприведенный метод удобно использовать дома. В условиях стационара применяются другие методы промывания с использованием:
- Синус-катетера ЯМИК, работающего по принципу создания вакуума в полости носа. Удобен тем, что его можно использовать для детей от 5 лет и старше.
- Аспиратора-отсоса («кукушка»). Для улучшения циркуляции раствора аспиратором создается пониженной давление в одной из пазух.
Симптоматическая терапия заключается в том, чтобы максимально быстро и эффективно снять болевой синдром. Для этого применяются обезболивающие средства в таких видах:
-
 Таблетки. Слабые или средней выраженности спазмы можно устранить распространенными и относительно недорогими лекарствами, такими как Анальгин, Аспирин, Парацетамол, Темпалгин, Спазмалгон. Они обладают хорошим противовоспалительным действием, кроме того, снимают жар. Сильные приступы требуют препаратов с большим анальгетическим действием (Кеталонг, Кетанов), снимающих симптом на 8-12 часов. Принимать их нужно одноразово или системно не более 5 дней. Однако такие сильные средства противопоказаны беременным женщинам, детям в возрасте до 16 лет и лицам, склонным к кровотечениям.
Таблетки. Слабые или средней выраженности спазмы можно устранить распространенными и относительно недорогими лекарствами, такими как Анальгин, Аспирин, Парацетамол, Темпалгин, Спазмалгон. Они обладают хорошим противовоспалительным действием, кроме того, снимают жар. Сильные приступы требуют препаратов с большим анальгетическим действием (Кеталонг, Кетанов), снимающих симптом на 8-12 часов. Принимать их нужно одноразово или системно не более 5 дней. Однако такие сильные средства противопоказаны беременным женщинам, детям в возрасте до 16 лет и лицам, склонным к кровотечениям. - Растворы для полоскания или присыпки (при зубной боли). Присыпку можно сделать, используя средство в порошках или размельчив таблетку, нанести на десны и слегка втереть пальцем. Эти же препараты можно развести в воде и полоскать ротовую полость в течение нескольких минут до ослабевания неприятных ощущений.
- Линименты и мази с адреноблокаторами для ослабления воспаления в глазах (тетрациклиновая и эритромициновая мазь, Офлоксацин, Гидрокортизон).
Также часто в практике применяют альтернативные методы:
- Точечный массаж, направленный на усиление обмена веществ и увеличение притока артериальной крови к пораженным областям.
- Полоскания полости рта настоями из природных продуктов (прополиса, вытяжки мелиссы, настойки чеснока, мяты или шалфея).
Воздействие этих методов не столь заметно, но они не имеют побочных эффектов и подходят людям, имеющим противопоказания к фармакологическим препаратам.
Источники: medscape.com, health.harvard.edu,
medicalnewstoday.com.
Источник
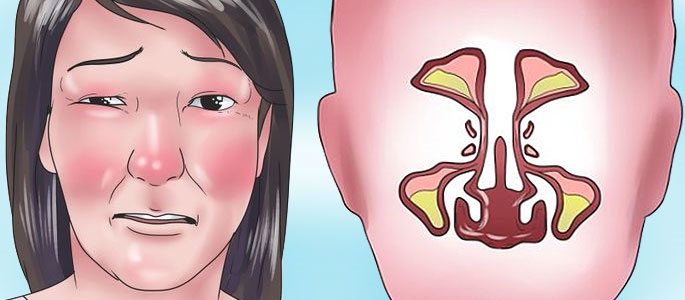
Боли при гайморите являются неизбежным проявлением этого заболевания. Они бывают разной степени выраженности и локализации, и могут быть признаками самого заболевания или возникновения его осложнений.
Причины
На первых стадиях гайморита, болевой синдром, часто вызывается воспалительными явлениями в носу. Затем происходит набухание слизистой, и состояние усугубляется перекрытием путей оттока содержимого синуса.
При застое создаётся благоприятная среда для развития болезнетворных бактерий. Гной по мере накопления и при невозможности полноценного выведения создаёт давление на стенки пазухи. И при отсутствии адекватного лечения процесс становится запущенным, вызывая сильные боли.
Что может болеть при гайморите?
Голова. 
Основным симптомом гайморита является головная боль. Начальная стадия заболевания характеризуется не выраженной разлитой головной болью, непостоянного характера. С отсутствием, как правило, чёткой локализации или же болью в затылке, которая усиливается по утрам, и проходит через несколько часов самостоятельно.
Затем присоединение гнойной инфекции приводит к тому, что боль сопровождается чувством распирания и становится постоянной. Чаще всего ощущается она со стороны повреждённой пазухи, если гайморит односторонний. Для такой боли отличительной особенностью является усугубление при наклонах головы вперёд. Её характер при этом меняется – она становится пульсирующей. Сильная болезненность отмечается также при ощупывании лица в месте проекции пазухи.
Глаза.
Глазная боль появляется в связи с тем, что орбита глаза анатомически граничит с гайморовой пазухой, а глазные нервы проходят в стенке отграничивающей полости глаз от носа. При развитии гайморита эти нервы могут попасть под воздействие бактерий и воспалиться, вызывая конъюнктивит и прочие глазные заболевания.
Зубы.
Зубы при гайморите могут болеть по той же причине, что и глаза. Ротовая полость напрямую граничит с носом и отделяется только тоненькой, нёбной стенкой. У некоторых людей ввиду анатомических особенностей корни зубов выходят в пазуху. В этом случае зубная боль появится гораздо раньше остальных признаков. Это может спутать заболевшего и направить его по ложному следу.
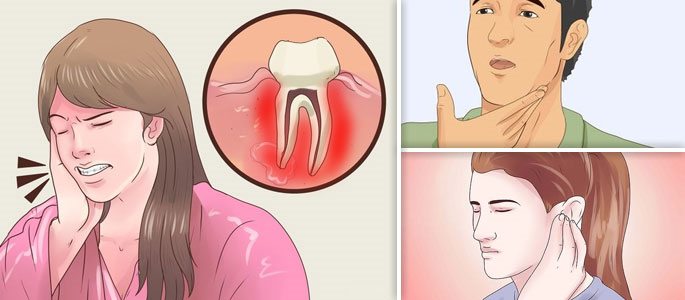 Уши.
Уши.
Нередко при гайморите люди начинают жаловаться на острые, простреливающие боли в ушах или потерю слуха. Это объясняется тем, что ушные раковины для поддержания оптимального давления имеют специальный канал, связывающий их с глоткой.
Если закрыть нос и попытаться через него выдохнуть, именно по этому каналу воздух попадает в перепонку, создавая высокое давление и закладывая уши. Этим же путём туда попадают бактерии из носа, вызывая неприятные ощущения.
Лоб.
Выраженная болезненность лба, бровей и небольших участков над ними говорит о том, что поражены фронтальные (лобные) пазухи. В этом случае следует говорить не о гайморите, а о фронтите. Или о пансинусите – заболевании, при котором воспаление развивается сразу в нескольких парах носовых пазух.
Горло.
Болезненность горла возникает практически всегда при любых вирусных или инфекционных заболеваниях дыхательных путей. Дело в том, что во время болезни, вдыхаемый воздух не очищается, а наоборот, подхватывает дополнительные микробы, которые впоследствии оседают на стенках горла и лёгких, вызывая раздражение, кашель и чихание.
! Необходимо отметить
Очень сильная боль сигнализирует о том, что процесс достаточно запущенный, и без полноценного лечения может закончиться развитием осложнений. Это может быть:
- Менингит;
- Отит;
- Воспаление лёгких;
- Сепсис.
Как избавится от боли?
Лечение гайморита должно быть своевременным, комплексным и проведено до конца. В первую очередь нужно воздействовать на причину заболевания, а уж потом заняться снятием симптомов. Если же пренебречь первым и уделить внимание только второму, болезненность будет возвращаться вновь и вновь, образуя хроническую стадию.
Этиотропное лечение
Заключается в комплексе мер по устранению очага воспаления и обеспечению дренажа пазухи. Для этого используются различные методы:
- При гайморите в начальной стадии возможно лечение промыванием носа («кукушка», Ямик-катетер, домашние методики);
- Снятие отёка при помощи сосудосуживающих и противовоспалительных средств, поступающих непосредственно в пазуху;
- Разжижение слизи муколитиками.
Присоединение бактериальной флоры требует добавления антибактериальной терапии. А при опасности развития осложнений рекомендуется использование пункции гайморовой пазухи. В самых тяжёлых случаях используется внутримышечное и внутривенное введение препаратов.
Обезболивающее при гайморите
Для того чтобы устранить боль быстрее, до того, как подействует этиотропная терапия можно использовать нестероидные противовоспалительные препараты. Они достаточно быстро помогают снять неприятные ощущения и облегчают состояние больного.
Парацетамол, аспирин и анальгин помогают снять слабую и средней силы боль, обладают невыраженным противовоспалительным действием, снимают жар. Удобное, простое и дешёвое средство избавит от неприятных ощущений пока не подействуют основные методы терапии.
При сильной боли можно принять кетанов или кетолонг. Это средства, которые обладают выраженным анальгетическим действием в совокупности с умеренным противовоспалительным и жаропонижающим.
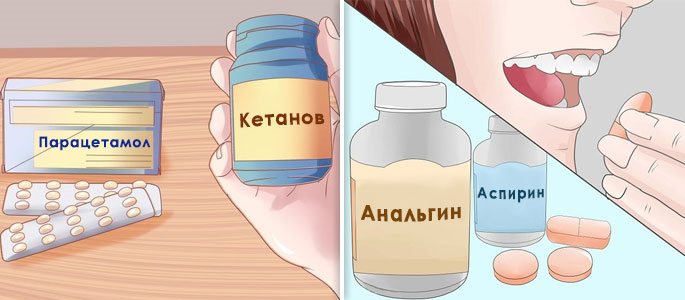
Принимать их рекомендуется однократно, или же, при стойком болевом синдроме, до 4 раз, не более 40 мг в день. Длительность лечения максимум 5 дней.
В связи с большим количеством побочных эффектов и противопоказаний, препараты не используют для постоянного применения. Противопоказаны:
- Детям до 16 лет;
- При беременности и кормлении грудью;
- При склонности к любого рода кровотечениям.
Источник
Головные боли относящиеся к проявлениям синуситов, в том числе и гайморита, характеризуются сильными пульсирующими боли в области придаточных пазух носа, расположенными на лицевой части черепа.
Основной причиной такой болезненности является скопление отделяемого внутри и вокруг пазухи, из-за закупорки носовых проходов, что препятствует нормальному дренажу содержимого в этих образованиях.
Синусовые головные боли достаточно схожи с болями при мигрени, однако есть определенные различия. Так, например, они имеют тенденцию к усилению, при наклоне головы вперед. Так же присутствует иррадиация (отдает) в верхние зубы и челюсть. Дополнительным отличием является, наличие гнусавости в голосе и выделение жидкого секрета (иногда гнойного) из полости носа.
Могут ли боли в пазухах пройти самостоятельно?
Боль в пазухах при синусите (гайморите) — довольно не приятное состояние. Ведь она может быть настолько сильной, что пациентам иногда даже сложно встать с кровати. Конечно же в при легком течении, когда головная боль умеренная, и специального лечения не требуется, неприятные ощущения проходят через несколько дней.
Но в более серьезных случаях, без медикаментозного лечения, просто не обойтись. Так например, при хроническом гайморите, даже если симптомы проходят через несколько дней, после этой стадии ремиссии, далее происходит еще большее ухудшение состояния. А это требует введение курса антибиотиков для подавления роста бактериальной инфекции в пазухах.
Что лучше применять при консервативном лечении?
Наиболее эффективный способ лечения болей в пазухах — это использование противоотечных средств. Эти препараты устраняют блокировку, которая является основной причиной данного состояния, в пазухах. Выбор этих препаратов сугубо индивидуальный, но наиболее лучшей формой является назальные спреи.
Другими рекомендованными группами препаратов являются противозастойные (антигистаминные) и муколитические (разжижающие) препараты. В данном случае, их применение направлено на облегчение оттока отделяемого из придаточных пазух.
Следует отметить об осторожности при использовании противоотечных и противозастойных препаратов — не принимайте их более 5 дней — так как это может ухудшить состояние и вызвать дополнительные проблемы со здоровьем.
При сильных головных болях рекомендуется использование препаратов из обезболивающей группы: ибупрофен, аспирин, парацетамол. Для временного облегчения симптомов.
Паровые увлажняющие ингаляции, так же могут оказать полезными, так как способствуют естественному увлажнению и оттоку жидкости из пазух — что так же уменьшает остроту болей в пазухах.
Что делать если боль не проходит?
Если улучшения не наблюдается в течение 5 дней, то это говорит о присоединении бактериальной инфекции в пазухах. В данном случае, без применения антибиотиков не обойтись из-за риска возникновения осложнений.
Другими признаками наличия бактериальной инфекции в пазухах, являются: выделения желто-зеленого цвета с неприятным запахом, а так же боль — более ограниченная по размеру.
В любом случае, начинать нужно с посещения специалиста. Который может оценить тяжесть состояния и назначить более эффективное индивидуальное лечение.
Какие можно сделать выводы?
Боли в пазухах могут пройти самостоятельно, если синусит протекает со слабой клинической картиной, и давление в придаточных пазухах минимальное. В случаях чрезмерного образования экссудата необходимо использование противоотечных, муколитических и противозастойных препаратов для устранение проявлений острого синусита (гайморита).
Спасибо, что читаете мои публикации! Буду признателен, если поставите оценку или подпишитесь на мой канал. Будьте здоровы! С уважением, хирург-оториноларинголог к.м.н. Боклин А.К.
Источник
