Как выглядит слизистая носа при гайморите

Возникновение в носу соплей при гайморите у взрослых — это нагноение слизистой пленки верхнечелюстной (гайморовой) пазухи. Процедура воспаления активируется при патологиях вольных оттоков из пазухи слизистого секрета (с одной стороны либо с двух). В подобном обстоятельстве застоя формируется безупречная среда для формирования воспалительных течений, когда организм ощущает проблемы при борьбе с инфекцией.
Причины
Как правило, фактором гайморита становится заражение, что попадает в носовую полость через кровь или при дыхании. Имеется ряд ключевых состояний, которые нарушают носовое дыхание. Это искривленность носовой перегородки, вазомоторный насморк, гипертрофический насморк (рост носовых раковин), у ребенка – аденоиды, аллергические болезни носа.
Также фактором гайморита могут быть патологии иммунной системы, к которым приводят продолжительные хронические болезни, паразитозы, аллергические состояния и др., а также несвоевременная или неправильная терапия обыкновенной простуды, ОРЗ, ринита, что порождает в качестве осложнения эту болезнь.
Когда у людей забирают мазки из носа при медосмотре, у человека выявляется так называемый стафилококк, который продолжительное период проживает в носоглотке человека. Последний же, если бы не проходил осмотр, не узнал бы, что он – обладатель микроорганизмов. Продолжительное время данные бактерии могут не доставлять значительного вреда для самочувствия. Однако даже при обыкновенной простуде стафилококк способен активизироваться и показать собственные патогенные качества.
Цвет соплей при гайморите (на фото они могут быть зеленого, желтого, белого, коричневого цвета) может быть разным. Все зависит от причины возникновения и тяжести течения болезни.
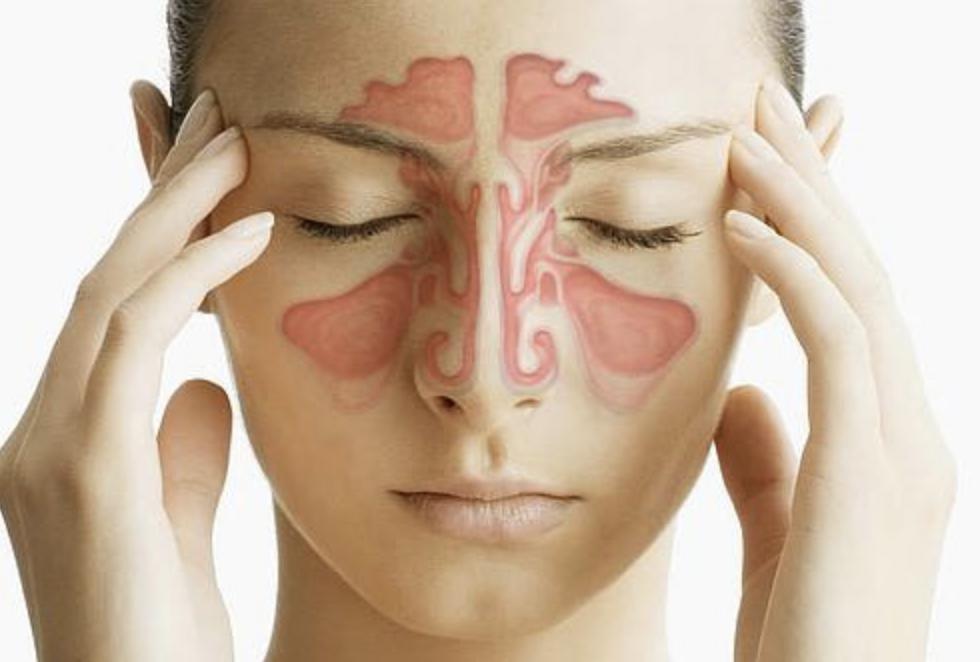
Признаки
Сильный гайморит выражается ознобом, повышением температуры тела, ухудшением общего здоровья, головной болью разной интенсивности, зачастую отдающей в основу носа, зону лба, зубы. Болевые чувства в области воспаленной пазухи способны увеличиваться при надавливании на нее.
По характеру боль непрерывная, насыщенная, сопутствуется чувством распирания, способна увеличиваться при наклонах головы, кашле, чихании. В отдельных вариантах возникают слезоотделение, светобоязнь. Нос при гайморите заложен, отмечается отделяемое слизистого (катаральный гайморит), слизисто-гнойного характера (гнойный гайморит). При вовлечении в процесс кости возникает припухлость щек, опухлость век. В стороне поражения способно уменьшаться обоняние.
Хронический гайморит характеризуется недомоганием, головной болью (как правило, в вечерние часы), общей слабостью, заложенностью носа, стремительной утомляемостью. Обоняние способно уменьшаться.

Диагностирование гайморита
Гайморит, как правило, диагностируется с помощью врачебного осмотра и скрупулезного исследования истории заболеваний и обследований. Исследование врачебной истории зачастую представляет немалую значимость, чем физический осмотр. Доктор способен установить наличие либо отсутствие гайморита, задавая вопросы о состоянии самочувствия, совершив физический осмотр. Кроме того, берутся анализы крови.
В случае, если признаки и физические сведения считаются характерными для гайморита, скорее всего, дополнительные обследования не понадобятся. Но немаловажно отличить гайморит от обычной инфекции высших респирационных путей, простуды. По этой причине вспомогательные обследования могут понадобиться в случае, если:
- Диагноз не определен.
- Терапия антибиотиками не разрешает задачу.
- Существуют подозрения на осложнение (такие как туберкулез).
- Рассматривается вопрос хирургии.
Зрительное диагностирование понадобиться при сохранении либо возобновлении признаков гайморита, невзирая на терапию. Она необходима для отыскивания опухолей или иных наростов при возникновении кровотечения или кровавых выделений из носа.

Эта диагностика включает:
- Компьютерную томографию головы и лица, что предоставляет подробную картину строений пазухи. Томография помогает установить тяжелую либо хроническую форму гайморита, обнаружить возможные его осложнение, или устранить прочие болезни. Она не применяется в диагностике острого гайморита.
- Рентгеноскопия пазухи применяется для определения гайморита. Рентгеноскопия предоставляет вид непроницаемых тканей внутри организма, однако компьютерная томография дает более подробные данные.
Микроэндоскопия
Реже прочих типов диагностики отоларингологом либо аллергологом могут быть назначены прочие способы, такие как носовая микроэндоскопия. Применяется освещенный аппарат, именуемый эндоскопом, для осмотра внутренней ткани носа и пазух. Этот тип диагностики применяется для оценки хронического гайморита. Прокол иглой и взятие образца содержимого пазухи с целью установления микроорганизмов и грибков, порождающих патологии.
Томография проводится в случае, если существуют причины считать, что заражение распространилось за границы пазух. Оно будет полезным для выявления наростов либо опухолей изнутри носа или пазух.
Цвет соплей при гайморите
Выделения при гайморите на каждой определенной стадии протекания патологии обладают собственными характерными чертами, что дает возможность абсолютно четко определить вид и форму воспаления верхнечелюстных пазух. Также густота и цвет соплей при гайморите дают возможность установить стадию патологий. В случае, если вовремя определить стадию протекания болезни и начать терапию, то возможно стремительно излечить заболевание и исключить появление осложнений.
Цвет соплей при гайморите зависит от характера протекания патологии. Но нередко выделения имеют такие цвета, как:
- белый;
- желто-зеленоватый;
- зеленые сопли при гайморите.
Выделения молочного либо бесцветного тона прослеживаются в основном, если патологический процесс проходит в отсутствии гноя, что случается в начальных стадиях.
Плотные тягучие выделения из носа у ребенка и старших являются показателем выздоровления. В случае, если же сопли у детей зеленоватого либо желтого цвета, означает, что в организме проходит островоспалительный процесс. Желтый окрас случается, в основном, по причине скопления гноя.
В некоторых случаях могут быть коричневые выделения из носа, что говорят о неверно проделанном лечении либо несвоевременном его начале. Данное свидетельствует о том, что в организме проходит значительный островоспалительный процесс, и заболевание переступило в затяжную стадию.
Важно! Возникновение соплей с кровью при гайморите должно заставить задуматься и быть сигналом для посещения врача.

Как лечить гайморит
Даже с ранее описанного заметно то, что причины болезни отличаются, в соответствии с этим, курс лечения выбирается персонально. Однако главная цель доктора всегда — «откупорить» замкнутые отеком пазухи, чтобы гарантировать возможность отхождения слизи и гноя.
Гайморит лечат, как правило, амбулаторно. При нелегком ходе либо при осложнениях возможна госпитализация. Следует предоставить хороший вывод патологического содержимого с пораженной пазухи.
Медикаменты при гайморите
Медикаментозная терапия гайморита включает использование антибиотиков («Азитромицин», «Цефазолин», «Цефалексин»), десенсибилизирующей терапии («Левоцетиризин», «Лоратадин»), пробиотической терапии, местных сосудосуживающих медикаментов («Ксилометазолин», «Оксиметазолин», «Фенилэфрин»), смягчающих капель для слизистой носа (с маслами), веществ, возобновляющих слизистую оболочку пазухи, антисептиков («Мирамистин», «Диоксидин»), препаратов на основе морской воды.
Операционное вмешательство
Хирургическая терапия гайморита – прокол верхнечелюстной пазухи. Такого рода метод используют как срочную меру при запущенном остром гнойном гайморите (при скоплении значительного числа гноя в пазухе). На этапе, если гной из пазухи убран, представлено физиотерапевтическое лечение (лазеротерапия, ультрафиолетовое кварцевание (УФО), ультразвуковое лекарственное орошение полости носа, виброакустическая терапия).

Тепловые процедуры
В случае, если приняться за терапию при первых симптомах насморка, то могут помочь термические процедуры. Рекомендовано приставлять к области гайморовых пазух мешок с подогретым в сковородке рисом либо пшеном, горячий картофель в мундире, куриное яйцо, сваренное вкрутую. Проводить такую процедуру прогревания не меньше, чем пять минут.
Также результативна ингаляция теплого пара – после вареной картошки, парующие настои травы ромашки, мяты, душицы. Из плотного полотенца скрутить конус, широкий конец положить в емкость с теплым настоем, а узкий конец придавить к ноздрям. Вдыхать носом в обычном темпе, не быстро, чтобы не обжечь слизистую. Длительность – 10–12 мин.

Профилактика
Формирование острого гайморита либо осложнение хронического возможно исключить, в случае, если проделывать верную профилактику малоприятного заболевания:
- Следить за сыростью воздуха. Слизистая носа человека нежна к пересушенному воздуху. Если под влиянием негативных условий подсыхает, в таком случае нарушается дренажная система пазух, и они прекращают вычищаться природным способом.
- Освободиться от сухости могут помочь воздухоувлажнитель и профилактические ингаляции. Для этого следует просто дышать паром.
- Профилактика гайморита включает массаж в области проекции верхнечелюстных пазух. Впоследствии к ним повысится поступление крови, и уйдет медленное развитие слизи. Профилактический массаж греет область возле носа.
- Чаще сморкаться. Таким образом можно почистить пазухи от слизи. Делать специализированное процедуры для усовершенствования проветривания гайморовых пазух – стремительно втягивать в себе воздух на протяжение двух секунд. Вследствие этого застоявшееся воздушное пространство из полостей станет выступать в носовые проходы.
- В случае, если интенсивное вентилирование не выходит из-за заложенности, то нужно закапать сосудосуживающие лекарства («Нафтизин», «Эфедрин», «Ксимелин»), и если дыхание восстановится, попытаться совершить занятия вновь.
Источник
Содержание:
Сегодня сложно встретить человека, который не знал бы о том, что такое гайморит. Однако информация, получаемая многими пациентами из разных источников, достаточно противоречива. Поэтому сейчас мы попытаемся суммировать наиболее актуальные и проверенные сведения о данном заболевании.
Прежде, чем говорить о гайморите, следует определиться с тем, что такое синусы. Последним термином называют специальные пазухи (или полости) в черепе, которые выполняют несколько функций. Во-первых, они значительно облегчают его вес, а во-вторых, они важны для резонирования звука. Внутри синусы покрыты слизистой оболочкой, несколько напоминающей таковую в носу. Различают несколько основных синусов: гайморовый (или верхнечелюстной), фронтальный (находится в лобной кости), этмоидальный (решетчатый) и сфеноидальный.
Гайморит и его причины
Итак, гайморит – это синусит, который развивается в верхнечелюстной пазухе. Теперь попробуем разобраться, что же происходит при данном патологическом процессе. Поскольку гайморов синус тесно связан с полостью носа, то любое заболевание, которое вызывает активное воспаление его слизистой оболочки, может привести к описываемому синуситу. Помимо этого возможен также перенос микробов с током крови, что наиболее часто встречается при таких общих инфекциях организма как скарлатина, грипп или корь. Достаточно часто гайморит присоединяется к хроническому насморку, который изначально может и не иметь инфекционной природы. Так, например, хронический аллергический ринит вызывает набухание слизистой оболочки носа, что затрудняет ее очищение. Это приводит к снижению местного иммунитета и инфицированию гайморовой пазухи.
Итак, подведем некоторые итоги. Ниже приведен практически полный перечень патологических состояний, которые могли бы вызывать воспаление верхнечелюстной пазухи:
- затруднение носового дыхания, вызванное ринитом любой природы (инфекционной или аллергической), искривлением срединной перегородки носа;
- сниженная иммунная готовность организма: длительные вялотекущие хронические заболевания, нерациональное использование антибиотиков, СПИД, лечение некоторыми гормональными и/или противоопухолевыми средствами;
- носительство в носу или ротовой полости возбудителей различных инфекций;
- сахарный диабет;
- постоянные стрессы, переохлаждения, избыточные физические нагрузки;
- несвоевременное лечение респираторных инфекций, пренебрежение к рациональному и обоснованному использованию антибиотиков;
- различные врожденные аномалии строения околоносовых пазух или черепа (наличие верхнечелюстной расщелины);
- хронические инфекции зубов;
- аденоиды;
- опухоли околоносовых пазух.
Помимо инфекционных форм гайморита также выделяют неинфекционные. К ним относят аллергическую и вазомоторную. Последняя является следствием нарушенной иннервации сосудов, что приводит к отеку, набуханию слизистой оболочки пазухи, нарушению оттока слизи и, соответственно, к воспалительному процессу.
В зависимости от длительности заболевания гайморит может быть классифицирован на острый и хронический.
Симптомы гайморита
Итак, как же проявляют себя все описанные выше формы гайморита? Для острого процесса характерны следующие клинические симптомы:
- нарушение общего состояния организма, проявляющееся слабостью, тошнотой, ощущением чрезмерной усталости или «разбитости»;
- температура тела в большинстве случаев повышается свыше 380С. Она сопровождается ознобами и обильным потоотделением;
- во всех случаях возникает достаточно интенсивная головная боль распирающего характера, высокой интенсивности, которая иррадиирует (отражается) в область лба, зубов или корня носа. Спровоцировать ее можно прикосновением к переносице. Усиливается боль при наклонах головы (особенно вперед), натуживании, физической нагрузке, чихании или кашле;
- в некоторых случаях может продуцироваться значительное количество слезной жидкости, возникать боязнь яркого света;
- носовое дыхание затруднено, при этом больше этот симптом выражен на стороне поражения;
- в зависимости от характера воспалительного процесса в гайморовой пазухе, насморк может быть прозрачным (слизистый), желто-зеленым (гнойный) или с примесью крови;
- обоняние, как правило, отсутствует вовсе или значительно снижается;
- в том случае, если воспалительный процесс перешел на надкостницу, то у пациента опухает щека на стороне поражения, а также отекает нижнее веко.
Если воспалительный процесс в гайморовой пазухе приобретает хроническое течение, то признаки заболевания становятся несколько иными:
- температурная реакция практически отсутствует. Лишь изредка может повышаться температура тела, однако не выше 370С;
- наиболее выражены признаки интоксикации, которые проявляются слабостью, сильной утомляемостью. Для многих пациентов характерен симптом хронической усталости и/или эмоционального выгорания;
- по вечерам таких пациентов беспокоит распирающая головная боль, которая проходит после применения нестероидных противовоспалительных препаратов (нимесулид, парацетамол);
- обоняние снижено практически постоянно;
- если хронический гайморит сохраняется на протяжении нескольких лет, то возможно появление симптомов раздражения бронхов. Появляется кашель с выделением скудной мокроты;
- пациента постоянно беспокоит насморк (гнойный – при обострении заболевания, слизистый – в период ремиссии).
Вазомоторный гайморит характерен в наибольшей степени для пациентов, страдающих одноименным ринитом. Его течение волнообразное, не связано с инфекционными агентами. Вазомоторный гайморит может обостряться или провоцироваться различными психотравмирующими ситуациями, хроническим перенапряжением.
Для аллергического гайморита в наибольшей степени характерна связь с различными аллергенами (т.е. веществами, которые организм воспринимает как чужеродные и вырабатывает против них антитела). В большинстве случаев – это какие-либо дыхательные аллергены (пыль, пыльца, пух и т.д.).
Диагностика гайморита
Установить данный диагноз достаточно несложно. Для этого потребуется выполнить следующие обследования:
- клинический анализ крови;
- посев крови на питательные среды (только при лихорадке и тяжелом состоянии пациента);
- мазок из носа и зева с обязательным определением чувствительности к антимикробным лекарственным средствам и фагам;
- осмотр носа при помощи специального носового зеркала;
- осмотр ушей;
- рентгенография придаточных пазух (с акцентом на гайморову);
- в сложных для диагностики случаях – КТ черепа.
Лечение гайморита
Является достаточно непростым и трудоемким процессом. Лечение острого воспаления околоносовых пазух предусматривает следующее:
- интенсивную антибактериальную терапию. Вначале она подбирается вслепую, однако после получения результатов посева мазка пациенту рекомендуют наиболее оптимальный препарат;
- проведение детоксикационных мероприятий;
- противовоспалительные средства;
- закапывание в нос специальных капель, которые уменьшают отек и воспаление;
- при выраженном гнойном процессе проводится прокол гайморовой пазухи специальной иглой. Далее содержимое полости отсасывается, а вместо него вводится антибактериальное средство;
- при полном стихании воспалительного процесса показана физиотерапия.
Следует помнить, что весь период лечения (особенно если он приходится на холодное время года) пациент должен высоко заматывать лицо шарфом, чтобы не допустить переохлаждения. Полный курс терапии острого процесса может длиться до 2х месяцев.
Хронический гайморит лечить достаточно сложно из-за того, что микробы при длительном пребывании в организме приобрели определенную устойчивость, а потому их реакция на лекарственные препараты значительно снижена. Антибиотики в данном случае назначаются только после посева. В дальнейшем могут быть использованы различные биологические добавки, витамины и прочие стимуляторы защитных сил организма. Полезным может также оказаться лечение с использованием лазера: оно приводит к окончательному стиханию воспалительного процесса.
Основным в фармакотерапии аллергического гайморита является применение антигистаминных средств, глюкокортикоидов и пр.
Как при остром, так и при хроническом гайморите пациент проходит амбулаторное лечение (т.е. на дому).
Важно помнить, что при остром воспалении околоносовых пазух рекомендован строгий постельный режим. Это поможет предотвратить возникновение многих угрожающих жизни состояний.
Методика проведения пункции гайморовой пазухи
Поскольку данная манипуляция является крайне распространенной среди ЛОР-врачей, то приведем вкратце основные этапы ее выполнения.
Для того, чтобы пациент совершенно не испытывал болевых ощущений, прокол выполняется после введения местного анестезирующего препарата. Пункция проводится через носовой ход путем прокола тонкой костной пластинки.
В тех случаях, когда необходимо выполнить неоднократное введение в гайморову пазуху лекарственных средств или извлечь из нее гной, ЛОР-врач может порекомендовать установку микроскопических трубочек, через которые происходит отток воспалительной жидкости, что способствует ускорению процесса восстановления.
Также стоит уточнить, что пункция является и диагностической, поскольку полученное содержимое гайморовой пазухи отправляется на анализ в лабораторию.
Возможные осложнения пункции:
- головная боль, длительность которой иногда составляет несколько дней;
- выделение небольшого количества крови из носа.
Также стоит развенчать наиболее распространенное в среде обывателей заблуждение, что выполненная один раз пункция предполагает постоянное ее проведение. На самом деле может наступить полное излечение после однократного ее выполнения. Важно только, чтобы пациент обратился к специалисту в самом начале заболевания.
Местные антибактериальные средства
Помимо лекарств, которые рекомендуются пациентам внутрь, возможно еще местное назначение фармакологических препаратов. Наиболее часто они используются в виде капель или специальных спреев.
В их состав включают следующие ингредиенты:
- сосудосуживающие, которые уменьшают отечность слизистой оболочки и облегчают носовое дыхание;
- противовоспалительные;
- усиливающие местную иммунную защиту;
- антисептические;
- глюкокортикостероидные;
- антиаллергические.
Лучше отдавать предпочтение спреям, поскольку они более комфортны в использовании и обеспечивают более равномерное распределение лекарственного средства в полости носа.
Когда показаны внутривенные или таблетированные антибиотики?
Существуют следующие показания для назначения указанных групп лекарственных средств:
- острый гнойный гайморит;
- высокая температура тела;
- гнойные выделения из полости носа;
- сочетание гайморита с отитом;
- тонзиллофарингит;
- неэффективность противовоспалительных препаратов.
Промывание носа при гайморите
Многим пациентам с детства знаком метод промывания носа и его придаточных пазух при помощи аппарата, называемого «кукушкой». В среде врачей такая методика носит фамилию Проэтца.
Описываемый метод намного комфортнее прокола, однако, его можно применять только на ранних стадиях заболевания, а также у тех пациентов, у которых сохраняется достаточно выраженный местный иммунитет. В некоторых случаях промывание гайморовой пазухи описываемым способом сочетают с лазеротерапией. Это дает более выраженный эффект и способствует скорейшему выздоровлению.
Суть промывания по методике Проэтца состоит в том, что в оба носовых хода вводятся катетеры. Через один из них поступает раствор с лекарственным средством, а через другой проводится аспирация введенного содержимого. Во время данной манипуляции лежащий на спине пациент должен достаточно часто говорить «ку-ку». Это необходимо для того, чтобы лекарственное средство не попало в нижние дыхательные пути и не вызвало удушья. Как правило, для купирования воспалительного процесса достаточно 6-7 процедур. Однако существенное улучшение наступает уже после первого сеанса.
Что такое синус-катетер?
В последнее время достаточно большим успехом пользуется система «Ямик», которая позволяет удалять патологические выделения из полости носа и пазух за счет разности создаваемого им давления. Данная процедура достаточно короткая (около 15-20 минут) и выполняется она после анестезии слизистых оболочек.
Для большинства пациентов постановка синус-катетера не представляет особенного дискомфорта, однако для лиц с искривлением носовой перегородки она может стать достаточно неприятной.
Если есть возможность,топостарайтесь проводить данную манипуляцию в выходные дни, поскольку синус-катетер вызывает интенсивный отток содержимого пазух из полости носа. Это может нарушить ваш привычный ритм жизни.
Также стоит указать, что после данной манипуляции ряд пациентов предъявляет жалобы на головную боль высокой интенсивности.
В большинстве случаев для излечения заболевания достаточно проведения 8-10 процедур.
Значительными плюсами данной методики являются:
- полная атравматичность, что исключает заражение некоторыми инфекциями (гепатит, ВИЧ);
- поступление лекарственного средства направленно в пазухи.
Несколько слов о физиотерапии при гайморите
Физиотерапевтическое воздействие помогает укрепить общий и местный иммунитет и значительно улучшить результаты медикаментозного лечения. Наиболее часто применяются следующие процедуры:
- УВЧ, суть которого состоит в воздействии на организм электрического поля с переменной величиной. Под воздействием данного метода ткани нагреваются, что приводит к расширению сосудов, значительному улучшению микроциркуляции, усилению лимфатического оттока. Как результат, повышается доступность лекарственных препаратов для клеток организма. Помимо этого, УВЧ оказывает достаточно сильный противоотечный, противоболевой, а также противовоспалительный эффект.
- УФО – лечение с применением ультрафиолета, действие которого напоминает УВЧ.
Следует еще раз повториться, что любые физиопроцедуры могут проводиться только при отсутствии активных симптомов воспаления.
А если лечение гайморита совершенно неэффективно?
В тех случаях, когда процесс является слишком выраженным и не поддается терапии, пациенту могут порекомендовать оперативное вмешательство, которое проводится под общим наркозом. При этом выполняется разрез в верхней части десны на пораженной стороне, слизистая оболочка отодвигается, а затем удаляется небольшой участок кости. Далее происходит очищение пораженной пазухи от патологического содержимого.
Как улучшить отток из полости носа дома?
Выше были перечислены процедуры, которые способствуют удалению патологического содержимого из носовой полости. Однако они проводятся только под контролем медицинских работников.
В последнее время были разработаны аппараты, которые позволяют выполнять промывание на дому (например, Долфин). Они очень просты в эксплуатации и обладают высоким профилем безопасности: их использование разрешено даже у беременных и детей после первого года жизни.
Осложнения гайморита
Несмотря на тот факт, что гайморит – это преимущественно местный процесс, данное заболевание чревато развитием осложнений, многие из которых крайне опасны для организма. Итак, среди них такие угрожающие жизни состояния как:
- Менингит. Этим термином называют воспалительный процесс, который поражает оболочки мозга (как головного, так и спинного). При этом развивается глухота, слабоумие, эпилепсия, гидроцефалия. Причину менингита при гайморите легко понять, если вспомнить, что носовые пазухи сообщаются не только между собой, но и с полостью черепа;
- Энцефалит – тяжелое состояние, связанное с поражением головного мозга. Проявляется в виде судорожного синдрома, который может приводить к прогрессирующей потере памяти и снижению интеллектуальных способностей;
- Тромбоз мозговых синусов – закупорка кровяным сгустком сосудов, расположенных в основании черепа на нижней поверхности головного мозга. Наиболее часто патологическим процессом поражается кавернозный (пещеристый) синус. Проявляется данное патологическое состояние нарастающей головной болью, неукротимой рвотой, тошнотой, выпячиванием кнаружи глазных яблок (т.н. экзофтальм), отеком и интенсивной синюшностью век;
- Сепсис – это генерализованное бактериальное заражение крови, которое вызвано массивным поступлением микроорганизмов из носовых пазух. Лечить данную патологию крайне сложно, летальность при ней очень высока.
Как предотвратить гайморит?
Для того, чтобы не допустить развития данного заболевания, необходимо пользоваться приведенными ниже правилами:
- своевременно лечите инфекционные заболевания. Не допускайте перехода их в хроническую форму;
- не назначайте сами себе антибактериальную терапию. Это приведет к формированию устойчивости у микроорганизмов;
- не стоит отменять антибактериальные средства при первом улучшении самочувствия, поскольку в дальнейшем состояние может ухудшиться;
- не пренебрегайте своевременным визитом к стоматологу;
- в холодное время года не забывайте про ношение шапки, шарфа, а также куртки с высоким воротником;
- при занятиях спортом в прохладную погоду надевайте шапку;
- закаливайтесь;
- регулярно бывайте на свежем воздухе;
- при выраженном насморке не стоит слишком сильно высмаркиваться. Это не только может привести к повреждению сосудов носа, но и вызвать осложнение в виде отита. Помимо этого происходит заброс содержимого полости носа в гайморову пазуху.
Эффективна ли народная медицина при гайморите?
Воспаление верхнечелюстной пазухи – это, как правило, хронический процесс, протекающий с периодами обострений и ремиссий. Поэтому многие пациенты в состав лечения дополнительно включают народные средства, чтобы усилить (или иногда полностью заменить) действие лекарственных препаратов. Однако в данном случае необходимо помнить следующее:
Не существует каких-либо лекарственных растений, которые могли бы полностью заменить антибактериальный препарат.
Далеко не всегда настои и отвары, приготовленные по рецептам народной медицины, сочетаются с официальными лекарственными средствами.
Не доверяйте всей полученной информации о подобных методах лечения из Интернета. Помните, что лучше всего проконсультироваться с лечащим врачом или со специалистом в области народной медицины.
Не стоит лечить гайморит растительными средствами при остром процессе.
«Симптомы тревоги» или когда нужна немедленная помощь врача
Важно помнить, что немедленная консультация врача может понадобиться в следующих случаях:
- головная боль достигла высокой интенсивности;
- появились судороги;
- речь стала запутанной и/или невнятной;
- пациент галлюцинирует;
- температура тела превышает 390С;
- снизилось артериальное давление (менее, чем 90/60 мм рт.ст.);
- сердечная деятельность или сильно участилась, или стала аритмичной;
- появился выраженный отек лица.
Источник

