Какими путями передается корь

Корь – это инфекционное заболевание, которому в основном подвержены дети. Но эта болезнь также опасна и для взрослых. Каждый год корь уносит около 150 тысяч жизней, большинство из которых детские. Поэтому каждый человек должен знать, каковы симптомы кори, как можно ею заразиться и как ее избежать.
Этиология
После проникновения в человеческий организм вирус кори закрепляется на слизистых тканях и провоцирует воспалительный процесс. Далее его агенты попадают в лимфоидные органы и начинают размножение. В тот момент, когда агенты распространяются по всему организму, человек становится наиболее заразным.
Новорожденные имеют большое количество антител к вирусу кори. Но через полгода после рождения эти показатели сильно падают, и ребенок легко может заболеть.

Стадии развития
Инкубационный период (скрытый) с момента заражения длится одну неделю. Клиническая картина заболевания состоит из трех стадий:
- Катаральной.
- Процесса возникновения сыпи.
- Пути к выздоровлению.
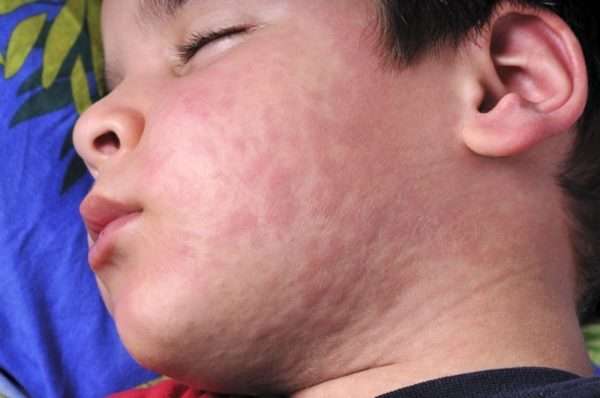
Катаральная стадия характеризуется появлением начальных признаков: головных болей, слабостью, лихорадками и так далее. Также возникает сильный насморк, конъюнктивит, нарушается дыхания и работы желудочно-кишечного тракта. Такими симптомами больной страдает несколько дней. Затем происходят скачки температуры и во рту возникают характерные для кори пятнышки белого цвета с ободком, наполненным кровью. У взрослых катаральная стадия продолжается не более 7 дней, у малышей – пять.
Высыпания у больного корью появляются сначала на голове, а потом быстро распространяются по всему телу. На третий день сыпь светлеет. У взрослых сыпь более густая, чем у деток. Во время разрастания сыпи у больного наблюдается сильное повышение температуры, интоксикация.
Стадия восстановления (выздоровление) наступает через 8 дней после наступления катарального периода. Состояние пациента улучшается. Пигментация после исчезновения высыпаний сходит через 7 дней. Легкая интоксикация держится еще 1-2 дня.
Способы передачи
Этому заболеванию подвержены только люди. Корь передается двумя способами:
- Воздушно-капельным путем. Заражение происходит через чихание, кашель и во время общения с больным.
- Корь передается от матери к ребенку.
Человеческий организм очень восприимчив к этому вирусу. Вероятность заражения при нахождении человека рядом с инфицированным в одном помещении около суток, составляет 40%, более трех суток – 80%.
Примерно раз в 10 лет случаются вспышки кори. Наиболее часто они возникают в яслях, детских садах, школах (в младших классах), детских домах. Эпидемии случаются в теплое время года: весной и летом. Это обусловлено тем, что при средней температуре воздуха микроорганизмы размножаются активнее. Раньше корь вспыхивала зимой и в начале весны, но с изобретением вакцины вирусы адаптировались и начали размножаться только в теплую погоду.

Группы риска
Особенно осторожными должны быть люди, которые принадлежат к следующим категориям:
- дети и взрослые, редко бывающие на свежем воздухе,
- люди, у которых нет прививки от кори,
- страдающие соматическими заболеваниями,
- малыши, которых рано отлучили от грудного вскармливания,
- дети, болеющие рахитом.
Симптомы
Первые признаки инфекции:
- сниженный аппетит,
- нарушение устойчивости и координации движений,
- ощущение слабости, вялости,
- головная боль,
- легкое покраснение горла.
У взрослых болезнь протекает намного тяжелее, чем у малышей, потому и симптомы у них более ярко выражены:
- диарея,
- боязнь яркого света,
- увеличение лимфоузлов,
- сильный ринит,
- сухой кашель.
Через 3-4 дня после проявления первых симптомов самочувствие заболевшего стремительно ухудшается. Повышается температура, в ротовой полости появляется белый налет. Через 2 дня пятнышки меняют цвет и становятся красными. Все эти симптомы беспокоят малыша около пяти дней, а взрослого – не менее 7 суток.
После этого по всему телу образовывается множественная сыпь. У малышей она не такая сильная, как у взрослых. Также пациенты с возрастом от 35 лет могут страдать от скачков артериального давления и тахикардии.
Через некоторое время сыпь сменяется пигментацией светло-коричневого цвета. После этого больной начинает идти на поправку. У него появляется аппетит, исчезают головные боли и слабость, приходит в норму температура тела. Пигментные пятна полностью сходят через 8 дней.
Какой режим нужно соблюдать во время болезни
Чтобы больной легче перенес недуг, нужно принять несколько необходимых мер. Сделать так, чтобы в комнату не проникал яркий свет. Влажность воздуха не должна превышать 70%, а температура должна быть в пределах 20 градусов.
Инфицированному больному нельзя нарушать постельный режим до тех пор, пока он полностью не поправится. В период болезни необходимо каждый день придерживаться режима сна.
Необходимо временно исключить из рациона соленую еду, копчености, специи, консервы, животные жиры. В меню должны присутствовать: фрукты, овощи, легкие супчики, кисломолочная продукция и каши, и блюда приготовленные на пару. Чтобы человек не чувствовал дискомфорт и боль во время еды, пища должна быть хорошо протертой.

Также нужно соблюдать и питьевой режим. Жидкость способствует выведению токсинов. Рекомендуется пить чистую воду, чай, компот. Ребенок должен выпивать около 150 мл в сутки, а взрослый – 2 литра.
Осложнения
Даже если человек легко перенес болезнь, последствий все равно не избежать. Главная проблема в том, что корь сильно подавляет иммунную защиту.
Самые распространенные осложнения:
- пневмония разных степеней тяжести, из-за которой возникает плеврит и абсцесс,
- поражение центральной нервной системы, развитие менингоэнцефалита, энцефалита, менингита. Чаще всего больной выздоравливает, однако эти осложнения могут привести и к смерти,
- стоматит. Он провоцирует онкологию кожных покровов лица, от чего человек может умереть,
- развитие ларингита.
Гораздо реже развиваются отит, сердечно-сосудистые патологии, ангина.
Профилактика
Наиболее эффективный метод – это вакцинация. Первая прививка убережет малыша от кори с вероятностью 85%. Если провести ревакцинацию, защита будет уже стопроцентной.
С помощью этой меры профилактики показатель смертности от кори был снижен в несколько раз. Преимущество прививки в том, что она дает защиту от инфекции не менее чем на 20 лет.
Первая вакцинация проводится, когда ребенку исполняется один год. Вторую прививку делают в 6 лет. Также прививают и взрослых, но только до 40 лет.
Если человек уже заболел, чтобы не заразить других необходимо предпринять следующие действия:
- срочно изолировать больного от окружающих,
- постоянно проветривать и убирать помещение,
- если человек контактировал с больным менее 5 дней назад, ему можно ввести человеческий иммуноглобулин.
Главное – это своевременное лечение, которое должен назначать только врач.
Источник
Энциклопедия / Заболевания / Инфекционные заболевания / Корь
Автор статьи — Чуклина Ольга Петровна, врач общей практики, терапевт. Стаж работы с 2003 года.
Корь является высокозаразным инфекционным заболеванием. Если человек переболел корью, то у него формируется стойкий иммунитет.
Возбудителем кори является РНК-содержащий вирус. Источником инфекции является больной человек. Наиболее заразен больной в первые дни заболевания.
Корь передается воздушно-капельным путем. Попадая на слизистые оболочки дыхательных путей, вирус по кровотоку распространяется по организму.
Так как у взрослых заболевание протекает в более тяжелой форме и высок риск развития осложнений, необходимо обязательно проводить вакцинацию.
Национальный календарь прививок предусматривает обязательную вакцинацию взрослых до 35 лет, а также лиц, работающих с детьми независимо от возраста.
Вакцинация обеспечивает формирование у человека иммунитета, что гарантирует защиту от кори примерно на 20 лет.
Сделать прививку можно как в государственной, так и в коммерческой поликлинике. На данный момент можно привиться одно-, двух- или трехкомпонентными прививками (корь, корь-паротит, корь-паротит-краснуха). Целесообразность каждой из этих прививок определяется врачом индивидуально.
Вакцинация проводится дважды с промежутком в 3 месяца.
Осложнения после прививки
Самыми частыми осложнениями прививки от кори у взрослых считаются:
- подъем температуры на 5-15 сутки (иногда до 40 градусов), которая держится до четырех дней. Ее можно сбивать жаропонижающими средствами, например, парацетомолом.
- помимо температуры могут беспокоить ринит, кашель, небольшая сыпь.
Поскольку в вакцине содержатся антибиотики и фрагменты яичного белка, то может развиться аллергическая реакция (при условии существования аллергии на эти компоненты ранее).
Также возможно обострение хронических заболеваний.
Тяжелые осложнения редки.
И отечественные, и зарубежные вакцины переносятся одинаково.
В течении болезни различают четыре периода:
- инкубационный;
- катаральный;
- период высыпаний;
- период выздоровления.
Типичное течение кори
В инкубационный период никаких клинических проявлений нет. Он в большинстве случаев длится от 7 до 14 дней, редко может быть до 21 дня.
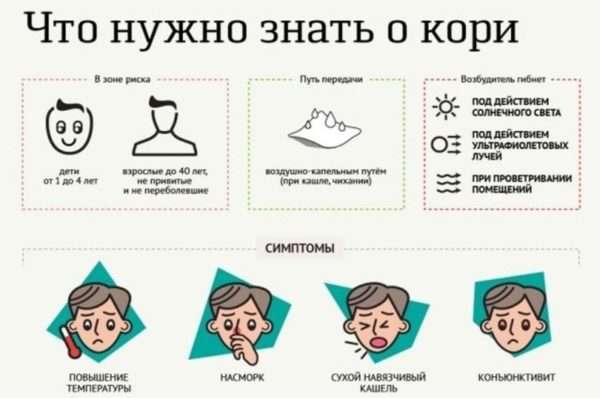
Клинические признаки кори появляются в период катаральных проявлений. Для катарального периода характерно наличие следующих симптомов:
- общая слабость, ломота в теле;
- головные боли;
- повышение температуры тела от 38 до 40 градусов;
- насморк с обильным отделяемым слизистого характера;
- вирусный конъюнктивит (воспаление слизистых оболочек глаз);
- мучительный сухой кашель;
- увеличение шейных лимфатических узлов;
- боль в горле при глотании;
- на второй день на слизистой щек характерно появление белесых пятнышек с красным ободком — пятен Бельского-Филатова-Коплика.
Период катаральных проявлений длится до 5 дней, в конце этого периода самочувствие больного улучшается, симптомы интоксикации уменьшаются.
Но примерно через сутки у больного опять повышается температура тела и самочувствие ухудшается. Начинается период высыпаний.
Фото: сайт кафедры дерматовенерологии Томского военно-медицинского института
Для периода высыпаний характерно появление сыпи, сыпь – пятнисто-папулезная, очаги высыпаний склонны к слиянию.
В начале высыпания появляются на голове, шее, верхней части грудной клетки.
Позже сыпь распространяется на все туловище, конечности.
Сыпь на теле больного держится на протяжении трех дней, затем элементы сыпи бледнеют.
Когда сыпь на теле бледнее начинается период выздоровления больного. На месте элементов сыпи появляются участки пигментации кожи. Температура тела нормализуется.
Такая картина характерна для типичного течения кори, иногда встречается атипичное течение.
Атипичная корь
К атипичным формам кори относят следующие:
- митигированная;
- гипертоксическая;
- геморрагическая.
При митигированной форме у больного
- появляются легкие катаральные явления;
- температура повышается до субфебрильного уровня (до 38 градусов);
- элементы сыпи единичные и бледные.
Данная форма кори может развиться при введении больному гамма-глобулина, у лиц со слабым противокоревым иммунитетом.
Для гипертоксической формы характерно
- наличие высоких цифр температуры тела (фебрильных),
- выраженная интоксикация организма,
- проявления острой сердечно-сосудистой недостаточности (одышка, цианоз носогубного треугольника и кончиков пальцев),
- проявления менингоэнцефалита (выраженная головная боль, двигательные нарушения, нарушения чувствительности).
Для геморрагической формы характерна общая интоксикация и появление множественных кровоизлияний на коже, слизистых оболочках, появление крови в моче, кале. Эта форма отличается очень тяжелым течением и часто приводит к смерти больного.
Диагностика в первую очередь основана на:
- тщательном сборе анамнеза у больного,
- характерной сыпи и распространением ее по телу (начало процесса с головы),
- длительности периода высыпаний (в большинстве случаев 3 дня).
Для подтверждения диагноза проводятся следующие лабораторные исследования:
На ранних стадиях заболевания можно сдать кровь из вены и определить иммуноглобулин М (IgM, ранние антитела) к вирусу кори. Обнаружение данного вида антител говорит о начальной стадии заражения вирусом кори. Организм уже начал бороться с заболеванием.
При заражении корью происходит нарастание титра IgM (антител) к вирусу кори в четыре или более раз. Проводится анализ крови при появлении клинических признаков и через 2-3 недели, это является достоверным критерием заражения коревой инфекцией.
Поздние антитела к вирусу кори (иммуноглобулин G, IgG) определять не нужно при диагностике, так как они формируются и после прививки, и после перенесенного заболевания. Выработка G-иммуноглобулинов происходит через 1-2 месяца после перенесенной коревой инфекции. Если человек никогда не прививался от кори, то их появление говорит о том, что он когда-то перенес корь. Наличие IgG защищает человека от повторного заражения.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
При появлении признаков заболевания необходимо обратиться к врачу-терапевту, дерматологу или инфекционисту.
Если у больного нет признаков осложнения кори, то больной лечится амбулаторно. Госпитализации подлежат лица с осложненным течением кори, при невозможности изолировать больного (проживание в общежитии, военных частях).
Больные госпитализируются в инфекционное отделение.
Специфического лечения кори нет.
Противокоревой гаммаглобулин применяется только при установленном контакте и отсутствии вакцинации в инкубационный период.
Лечение кори только симптоматическое.
При наличии у больного температуры тела более 38.5 градусов назначаются жаропонижающие препараты:
Популярные противовирусные препараты такие как Кагоцел, Циклоферон, ингавирин и другие не доказали свою эффективность в качественных клинических исследованиях.
При насморке назначаются сосудосуживающие средства:
Применение местных препаратов для полоскания ротовой полости также не достаточно эффективны и не сокращают период заболевания. Эффективность антибактериальных препаратов достаточна только при назначении внутрь, но назначаются они только при развитии бактериальных осложнений (например, при пневмониях, отитах). Антибиотики при кори назначаются только после выявления возбудителя и с учетом его чувствительности к этим антибиотикам.
В большинстве случаев заболевание протекает благоприятно, выздоровление без отрицательных последствий. Однако взрослыми корь переносится гораздо тяжелее, чем детьми, а это увеличивает риск развития осложнений.
Возможны следующие последствия кори, перенесенной во взрослом состоянии:
- бактериальные осложнения (бронхит, пневмония, отит);
- снижение слуха;
- язвы роговицы, кератит;
- поражение внутрибрюшных лимфоузлов (проявляется болями в животе);
- энцефаломиелит, является причиной смерти больных;
- тромбоцитопеническая пурпура (наличие кровотечений в ротовой полости, в кишечнике, мочевыводящих путях);
- редко – восходящий и поперечный миелит.
Для предупреждения развития осложнений необходимо обязательно вакцинироваться. Так как если даже человек заболеет, то заболевание будет протекать в легкой форме и без осложнений.
- Вакцинация живой вакциной (возможно, в составе комбинированных препаратов) здоровым детям с 12-месячного возраста. Ревакцинация показана детям перед поступлением их в школу. В течение первых трех суток после контакта с больным вакцинацию используют в качестве экстренной профилактики (желательно в течение первых 72 часов после контакта с больным). У отдельных лиц на введение живой вакцины (на 4-5-й день после инъекции) возможно развитие симптомокомплекса, внешне напоминающего стертый вариант болезни (эти дети для окружающих не опасны).
- Альтернативный вариант профилактики после контакта с больным (первые 5 суток) – нормальный иммуноглобулин человека (0,25 мл/кг, не более 15 мл) для детей до 1 года, иммунодефицитных пациентов и беременных женщин.
- Детей из организованных коллективов разобщают на 17 дней, при введении иммуноглобулина – на 21-й день после изоляции первого заболевшего.
- Карантин не распространяется на вакцинированных, переболевших ранее корью и взрослых.
Введение вакцины лицам, ранее перенесшим корь, не показано (вследствие развития стойкого постинфекционного иммунитета).
Источник: diagnos.ru
Источник
Корь – заболевание, чаще поражающее детей. Недуг передается с воздухом (при чихании, кашле) и характеризуется неприятными признаками. Источник заражения – заболевший человек. Он представляет угрозу для окружающих 3 – 4 дня с момента появления сыпи.
Возбудитель кори – вирус РНК, чувствительный к условиям внешней среды. Он хорошо переносит замораживание, но быстро разрушается под воздействием солнечных лучей и света. Отличительное свойство вируса – его способность сохраняться в организме человека на протяжении всей жизни.
Симптомы
Инкубационный период вируса составляет от 7 до 14 дней, в отдельных ситуациях до 1 месяца. Попадая в организм человека через дыхательные пути, возбудитель начинает размножаться на слизистых оболочках. Активно распространяясь, вирус попадает в кровь. После этого начинается катаральная стадия заболевания. Она характеризуется следующими симптомами:
- слабость в теле;
- головные боли;
- плохой аппетит;
- нарушение координации движения.
Взрослые люди переносят катаральный период гораздо тяжелее, чем дети. У них появляется:
- чувствительность к яркому свету;
- обильный насморк;
- сухой кашель:
- диарея;
- увеличение лимфатических узлов.
У детей в катаральном периоде наблюдается лишь небольшое покраснение горла и глотки.
 Через 4 дня состояние зараженного человека резко ухудшается, сопровождаясь повышенной температурой и появлением налета белого цвета во рту. Через 2 суток пятна становятся ярко-красными. Катаральная стадия заболевания длится около 5 дней у детей и 7-8 дней у взрослых.
Через 4 дня состояние зараженного человека резко ухудшается, сопровождаясь повышенной температурой и появлением налета белого цвета во рту. Через 2 суток пятна становятся ярко-красными. Катаральная стадия заболевания длится около 5 дней у детей и 7-8 дней у взрослых.
После того, как красные пятна в ротовой полости сливаются в общий очаг поражения, начинается стадия высыпания. Сыпь распространяется на кожу лица, шеи и головы, а затем – по всему телу. Количество высыпаний у детей меньше, чем у взрослых. В это время взрослые могут замечать у себя тахикардию и скачки давления.
Коревые высыпания постепенно исчезают на этапе пигментации. Вместо ярко-красных пятен на теле человека появляются пигментные образования желто-коричневого цвета. На последнем этапе недуга общее состояние пациента улучшается – нормализуется температура тела, восстанавливается аппетит. Пигментные образования исчезают в течение 8 дней с момента появления симптомов недуга.
Лечение кори
Терапия взрослых и детей, которым исполнился 1 год, проходит в амбулаторных условиях. Больного регулярно осматривает специалист и редактирует схему приема медикаментов.
Основная цель терапии кори – предупреждение ее осложнений.
Лечение взрослых
Если у пациента отмечается повышение температуры – свыше 38,5 градуса, ему назначают жаропонижающие: Ибупрофен, Найз или Ибуклин.
В начале заболевания врач рекомендует пациенту противовирусные лекарства: Кагоцел, Циклоферон, Эргоферон.
При сильном насморке используют сосудосуживающие препараты в нос: Тизин, Ринонорм.
Ротовую полость обрабатывают антисептическими препаратами: Ингалипт, Мирамистин.
Антибиотики взрослым назначаются только в крайних случаях – когда имеется риск осложнения основного заболевания до бронхита, пневмонии или отита.
Лечение детей
Зараженных малышей, которым не исполнилось 1 года, госпитализируют. В больницу также помещают детей, находящихся в закрытых многолюдных помещениях, например, детских домах или интернатах.
В остальных случаях лечение проводят по схеме:
- Глаза промывают заваркой, кипяченой водой или гидрокарбанатом натрия 2%. После удаления корок и гнойных масс в них закапывают Альбуцид или масло ретинола. Процедура позволяет предотвратить развитие конъюнктивита и кератита.
- Потрескавшиеся губы обрабатывают вазелиновым маслом или гигиенической помадой.
- Обеспечивают гигиенический уход за полостью рта. Для этого используют Винилин или Мирамистин. Детям старшего возраста показаны полоскания рта раствором морской соли или Фурацилина. Антисептическая обработка позволяет предупредить стоматит.
При высокой температуре детям, как и взрослым, назначаются жаропонижающие противовоспалительные препараты: Нурофен, Панадол.
Детям с ослабленным иммунитетом и малышам до 2 лет при тяжелом течении заболевания назначают антибиотики.

Режим во время болезни
Чтобы заболевание прошло в более легкой форме, важно обеспечить больному комфортные условия в помещении и убрать из комнаты источники яркого света. Оптимальная температура – от 18 до 22 градусов, а влажность воздуха от 50 до 70 %.
Больной корью должен соблюдать постельный режим до того, как исчезнут признаки патологии. Если ребенок не может долгое время находиться в кровати, ему предлагают спокойные игры или просмотр телевизора. Во время недуга желательно не нарушать режим отдыха и укладывать малыша в привычное для него время.
Особое внимание уделяют рациону больного. При кори не рекомендуется употреблять:
- соленые блюда;
- копчености;
- консервацию;
- специи;
- животные жиры;
- жесткое мясо.
В меню следует включить:
- овощи;
- фрукты (в запеченном виде);
- супы на нежирном бульоне;
- молочные каши;
- паровые котлеты;
- творог;
- кисломолочные продукты.
Желательно, чтобы приготовленная пища подавалась больному в протертом виде. Это поможет избежать дополнительного раздражения слизистой оболочки рта.
Не стоит забывать и о питьевом режиме. Норма жидкости для взрослого человека в период заболевания от 2,5 – 3 литров в сутки, для ребенка – 150 мл/кг. Это поможет скорее вывести из организма токсины вирусов. Предпочтение следует отдавать: компотам, чаю, морсам и чистой воде. Для восполнения запасов воды в организме больному предлагают готовые растворы – Регидрон или Электролит.
Возможные осложнения
Корь особенно опасна для взрослых людей и женщин в положении. Осложнения после заболевания – подселение бактериальной инфекции к организму, ослабленному вирусом. Основные проблемы после заболевания у взрослых людей:
- воспаление ЛОР – органов;
- поражение верхних и нижних дыхательных путей;
- нарушение работы ЖКТ;
- расстройство нервной системы.
У пожилых людей после перенесенной кори часто наблюдается пневмония, несвоевременное лечение которой приводит к летальному исходу.
Вирусный недуг особенно опасен для женщин в положении, поскольку он может стать причиной выкидыша, замершей беременности или преждевременных родов. Если инфицирование произошло на ранних сроках, беременным могут предложить аборт. Поскольку перенесенное заболевание приводит к врожденным патологиям плода:
- слабоумию;
- дефектам нервной системы;
- поражению органов дыхания.
Менее опасно заболевание на последних сроках беременности. Малыша, инфицированного корью, можно будет вылечить после рождения.
Профилактика болезни
Существует несколько способов профилактики заболевания:
- Защитные мероприятия в разгаре недуга.
- Вакцинация.
Первый случай – профилактика кори при контакте с зараженным человеком. Чтобы исключить риск инфицирования следуют правилам:
- больного человека изолируют в отдельное помещение;
- лиц, контактировавших с больным, разобщают на несколько недель;
- контактировавшим с больным человеком делают экстренную вакцинацию.
Экстренно прививают всех лиц в возрасте 1 — 35 лет, ранее не болевших корью и не получавших плановых вакцин от этого недуга. Прививочный препарат в дозировке 0,5 мл вводят пациенту под лопатку или в верхнюю треть плеча. Малышам до 12 месяцев в целях экстренной вакцинации подкожно вводят иммуноглобулин человека.
Самая эффективная защита от кори – плановая вакцинация.
Согласно национальному календарю, прививки от кори выполняют детям по следующей схеме:
- 1 ввод – 12 месяцев;
- 2 ввод – 6 лет.
- 3 ввод – 15 -17 лет.
График вакцинации меняется, если малыш был рожден женщиной, ранее не болевшей и не получавшей прививку от кори. Схема выглядит следующим образом:
- 1 ввод – 9 месяцев;
- второй ввод – 15 – 18 месяцев;
- 3 ввод – 6 лет;
- 4 ввод – 15 – 17 лет.
Если ребенок не был привит в установленный срок, вакцину от кори ему ставят при первой возможности. Последующую вакцинацию осуществляют по графику: в 6 лет, и в 15 – 17 лет.

Прививание взрослых людей от кори проходит также по национальному календарю. Согласно ему, вакцинацию от заболевания на бесплатной основе получает следующая категория лиц:
- люди до 35 лет, которые не были привиты ранее;
- не привитый ранее взрослый, контактировавший с зараженным человеком.
Остальным людям инъекции выполняют платно. Препараты вводят двукратно с интервалом между процедурами – 3 месяца. Иммунитет после второго укола сохраняется 12 лет.
В России официально зарегистрировано несколько типов вакцин от кори.
- Моновакцины, которые содержат только противокоревой компонент:
- Сухая коревая вакцина (Россия);
- Рувакс (Франция).
- Комбинированные препараты (от нескольких типов заболеваний):
- Вакцина от кори и паротита (Россия);
- Приорикс (Великобритания) – от кори, краснухи и паротита;
- ММР II (США) – от кори, краснухи и паротита.
Наименьшее количество побочных эффектов после введения вызывают моновакцины. Среди них предпочтение отдают препарату российского производства, поскольку она разрешена при аллергии на куриный белок. Подробнее о вакцинации в статье: Прививка против кори.
Подробнее о способах защиты от кори можно узнать из видео:
Заключение
Корь – заболевание вирусного происхождения, которое плохо подается медикаментозному лечению. При этом заболевание может обернуться рядом серьезных осложнений. Особенно уязвимы перед корью взрослые люди и беременные женщины. Вакцина от заболевания – оптимальный способ защитить себя от вирусного возбудителя. Прививание проводится по схеме, соответствующей возрасту пациента.
Источник

