Какое отделение лечит гайморит
Воспаление верхнечелюстных пазух носа является очень опасным недугом, так как они находятся близко от головного мозга. Многие пациенты интересуются, прежде чем лечь в стационар, как лечат гайморит в больнице. Еще больных очень интересует, на сколько дней может затянуться лечение.
Способы лечения заболевания в больнице
Гайморит в разных случаях имеет различную степень тяжести. При неостром протекании болезни обычно врач-отоларинголог назначит лечение в домашних условиях, но когда речь идет о гнойной ее форме, то в этом случае нужно лечиться в стационаре.
Болезнь уходит быстрее при комплексной терапии. На приеме, в условиях поликлиники, врач делает осмотр больного, интересуется симптомами, присутствующими при заболевании. Затем направляет на обследование, а когда появляются результаты — ставит заключительный диагноз. После этого он прописывает терапевтический курс.
Раньше при гайморите, основным способом лечения была пункция (прокол носовой пазухи). Сегодня в больнице существуют более инновационные методы терапии. В основном врачи прописывают:
- Промывание гайморовых пазух носа техникой «кукушка».
- Применение антибактериальных препаратов, если недуг имеет бактериальное происхождение.
- Снятие симптомов патологии с помощью обезболивающих и жаропонижающих лекарств (Парацетамол, Ибупрофен) сосудосуживающих медикаментов (Тизин, Санорин).
- Увлажнение носовых ходов с помощью физиологического раствора.
- Применение физиотерапии.
Когда протекание недуга более тяжелое, отоларинголог может назначить прокол или хирургическое вмешательство. Быстро вылечить синусит в больничных условиях поможет систематический контроль медиков и возможность вовремя отслеживать результаты терапии. Если лечить гайморит в больнице, это снизит риск возникновения серьезных осложнений.
Промывание или «Кукушка»
Во время лечения гайморита в больнице часто используется промывание гайморовых пазух носа. В народе оно имеет простое название — «Кукушка». По-научному этот метод звучит, как «перемещение жидкости по Проетцу».
«Кукушку» назначают врачи при таких недугах:
- сильный ринит;
- поражение пазух носа бактериального происхождения (синусит, гайморит или фронтит);
- при наличии выраженных аденоидов;
В результате процедуры устраняются из полостей носа аллергены, вирусные инфекции. При этом проходят воспалительные процессы, зуд, чихание, обретается обоняние. Данный метод настолько действенен, что в большинстве случаев можно избежать прокола. Эта манипуляция является безопасной, и имеет минимум ограничений. Проводится она с помощью лор-комбайна.
Чтобы сделать промывание носа, врач берет такие вспомогательные средства:
- капли с сосудосуживающим эффектом;
- антисептик;
- двадцати кубовый шприц.
Перед выполнением процедуры, за 20 минут, следует закапать в нос сосудосуживающие капли. Затем, через одну ноздрю доктор не спеша заливает теплый раствор антисептика. С другой стороны носа аппарат отсасывает вязкий секрет с патогенной микрофлорой, который содержится в каждой гайморовой пазухе. Во время сеанса пациент должен говорить фразу «ку-ку», чтобы жидкость не попадала в дыхательные пути. Для большинства пациентов оптимальным количеством процедур принято считать от 4 до 10.
После манипуляции слизистые оболочки носа увлажняют солевыми растворами.
Не рекомендуется «Кукушка» людям с эпилепсией, а также страдающим частыми носовыми кровотечениями. Запрещается проведение процедуры и детям до 5 лет.
Антибиотикотерапия
Когда предыдущий метод не дает результата, врач принимает решение использовать антибиотикотерапию. Лекарства больному могут прописать в виде уколов, таблеток или спрея. Инъекции применяются наиболее часто, так как эта форма лекарств является наиболее эффективной.
Иногда при непереносимости антибиотиков врач может назначить сульфаниламидные препараты. Дозы и длительность приема врач должен определить в индивидуальном порядке. Он берет во внимание запущенность недуга и физиологические особенности каждого больного. Эти лекарства имеют много противопоказаний.
Группы антибиотиков, которые пригодны для назначения врачами без предварительного результата анализов:
- Пенициллины.
- Цефалоспорины.
- Макролиды.
Последние две группы назначаются, в случае возникновения у больного аллергической реакции на первую. А чтобы устранить отечность у взрослых, нужно использовать кортикостероид в виде спрея.
Физиопроцедуры
Лечат гайморит без прокола в комплексе с физиотерапевтическими процедурами. Делают их только после очищения пазух носа от содержимого.
Основные манипуляции:
- Виброакустическое лечение.
- Ультрафиолетовое облучение.
- Орошение лекарством носовой полости с помощью ультразвука.
- Лазерная терапия.
- УВЧ гайморовых пазух.
Так как для выполнения каждой из перечисленных процедур требует использование сложной аппаратуры, то проводят их только в условиях больницы.
Метод прокола
Используют этот метод лечения при обнаружении гнойной слизи в гайморовых пазухах. Образовавшееся вещество следует быстрее удалить, так как оно находится в непосредственной близости к головному мозгу, что несет большую опасность. С помощью пункции можно получить результат диагноза жидкости и провести дезинфекцию носовых пазух.
Показания, когда делают прокол:
- продолжительные головные боли;
- наличие повышенной температуры, которую сложно сбить;
- двухсторонний гайморит.
Метод прокола все же легче переносится пациентом, чем сложная хирургическая операция. Делается процедура под местным наркозом, пункцией. И важное то, что лежать в больнице долго после нее не придется. Выполняют процедуру с помощью отоларингологической иголки Куликовского. Через носовые ходы врач промывает антисептическим раствором. За 15 минут, пока длится манипуляция, из гайморовых пазух отходят скопления.
Нередко пациенты интересуются, сколько лежать в стационаре после прокола — это процедура не отличается большой сложностью, так что длительное пребывание на больничной койке не понадобится.
Хирургическое вмешательство
Самый жесткий способ лечения воспаления гайморовых пазух — операция. Ее проводят, когда при терапии присутствуют такие факторы:
- Предыдущие методы лечения не были эффективными.
- Пациент имеет одонтогенный гайморит.
- В наличии полипозная форма воспаления верхнечелюстного синусита.
Когда возникает необходимость, врачи открывают очаг воспаления и удаляют пораженные ткани носовых пазух. Хирургическое вмешательство проводится при помощи общего наркоза, и длится 40-90 минут.
Доступ к гайморовым пазухам осуществляется через полость рта, или извне. Во втором случае рубец после операции будет почти незаметен.
Сегодня широко распространено оперативное вмешательство с помощью специального эндоскопа. Это инновационный метод позволяет выполнить операцию более щадящим образом. При этом применяется общий наркоз, и эндоскопом высасывают скопление гноя, удаляют поврежденные ткани, восстанавливают дренаж.
Сколько времени занимает лечение в больнице?
Сколько дней будет длиться лечение гайморита в больнице, зависит от стадии развития болезни. На начальном этапе острой формы недуга, терапевтический курс должен быть на протяжении 1-2 недель, если больной выполняет все рекомендации доктора. Чаще всего своевременное лечение длится не больше 7 суток.
После хирургического вмешательства с помощью эндоскопа, пациент проведет в стационаре несколько дней, а дальше будет лечиться дома.
Если ваш лечащий врач при гайморите настаивает на диспансеризации, то отказываться не нужно. Лечение в условиях больницы имеет преимущества. Там быстрее могут предупредить развитие осложнений. Длительность терапевтического курса редко превышает 14 суток, и заканчивается полным выздоровлением.
Источник

Гайморитом принято называть воспаление слизистой поверхности верхнечелюстных (гайморовых) пазух носа. Заболевание может протекать в острой, хронической и рецидивирующей форме. Главными признаками являются:
- заложенность носа,
- тупая боль в области переносицы,
- лихорадка,
- выделения из носа желто-зеленого цвета.
Могут ли положить в больницу с гайморитом
Лечением данного заболевания занимается врач-отоларинголог. Именно он, оценивая тяжесть состояния больного, данные обследований, выносит решение о направлении в стационар. Этот шаг пугает многих пациентов, и они задаются вопросом: как лечат гайморит в больнице.
Стационар – не приговор
В случае если воспалительный процесс в пазухах протекает в легкой форме, то врачи в первую очередь назначают сосудосуживающие медикаменты для оттока патогенной слизи. В основном это специальные назальные капли или спреи:
- Нафтизин,
- Санорин,
- Галазолин.
Они также улучшают носовое дыхание и способствуют восстановлению дренажа.
Использование врачами жаропонижающих (Ибупрофен, парацетамол) и обезболивающих средств оправдано в том случае, если пациент жалуется на повышение температуры или постоянную ноющую боль. Если этих симптомов нет, то лечиться предлагают применением сухого тепла. Это может быть:
- ультрафиолетовое облучение,
- УВЧ на область носа,
- лазеротерапия.
В больнице нередко при легкой форме проводится процедура под названием «перемещение жидкости по Проетцу» или в простонародье «кукушка». Суть ее заключается в промывании пазух специальными антисептическими растворами под давлением. После нее рекомендуют увлажнять слизистые носа при помощи солевых растворов (АкваМарис, Физиомер).
Антибиотики в помощь при гайморите
Что делают при гайморите в больнице, если щадящие методы лечения не дают результата? В таком случае врач-отоларинголог назначает антибиотикотерапию, которая проводится строго индивидуально с применением препаратов пенициллинового (Амоксициллин) или цефалоспоринового (Зиннат) ряда. Посев в таком случае может и не проводиться, а вот аллергопроба – обязательно.
Антибиотики при гайморите могут назначаться в виде инъекций, таблеток или спрея. Для наибольшей эффективности, конечно же, назначаются уколы, которые проводятся в строгих асептических условиях. Такая форма подачи лекарства в организм позволяет быстро устранить патогенный фактор заболевания, что уменьшает риск возникновения осложнений.
Бывают случаи, когда пациент не переносит антибиотики, и для лечения приходится использовать сульфаниламидные препараты (Сульфадиметоксин, Бисептол). Дозировку и курс приема определяет врач, исходя из запущенности процесса и физиологических особенностей организма пациента. У таких средств существует масса противопоказаний, поэтому ознакомьтесь с инструкцией и перед применением обратитесь к врачу.
К этим средствам в обязательном порядке добавляются спреи на основе кортикостероидов, чтобы устранить отечность и улучшить отток жидкости в пазухах носа. Используется чаще всего препарат Назонекс.
Традиционный метод излечения от гайморита
Хирургическое вмешательство является последним способом лечения гайморита и показано в следующих ситуациях:
- антибиотикотерапия не оказывает положительного результата,
- возникновение одонтогенного гайморита,
- рецидивирующее течение болезни,
- полипозная форма гайморита.
В качестве замены сложному хирургическому вмешательству в стационаре уже несколько десятилетий используется метод прокола. Во время малоинвазивной процедуры применяется местная анестезия, чтобы максимально снизить дискомфортные ощущения у пациента, поэтому бояться ее не стоит. Сама пункция проводится с помощью отоларингологической иглы Куликовского через ход носа. Врач, убедившись, что игла находится в просвете гайморовой пазухи, промывает ее раствором антисептика. Манипуляция занимает 10-15 минут и позволяет быстро и малотравматично эвакуировать патогенное содержимое из носа.
Эндоскопическая операция при гайморите
Новейший метод устранения воспаления в пазухах носа в условиях стационара – это функциональная эндоскопическая хирургия (FESS). Данная операция выполняется под общей анестезией при помощи маленького эндоскопа и не оставляет видимых шрамов. Такое хирургическое вмешательство позволяет сразу решить несколько задач: удалить патологические ткани, восстановить дренажную функцию, забрать ткани для биопсии. При необходимости также исправляется перегородка носа.
Тактика врачей в сложных ситуациях
Если вся вышеперечисленная терапия не принесла ожидаемого результата, то врачи прибегают к открытию очага воспалительного процесса и удалению поврежденных тканей пазух. Оперативное вмешательство проводится под общим наркозом, который длится от 40 до 90 минут.
В процессе манипуляции доступ к верхнечелюстным придаточным пазухам может быть осуществлен либо через ротовую полость, либо через кожу лица. В первом случае послеоперационный рубец практически незаметен даже при ближайшем рассмотрении.
Если вас кладут при гайморите в больницу, то не стоит отказываться. Главное преимущество терапии гайморита в условиях стационара – своевременная диагностика при возникновении осложнений заболевания, например, воспаления оболочек головного мозга или заражения крови. Как правило, лечение неосложненного гайморита в больнице заканчивается на 10-14 сутки полным выздоровлением. Пациент выписывается домой с дальнейшими рекомендациями для реабилитации после болезни, для которой оформляется больничный лист.
Источник
При инфекционном поражении гайморовых пазух возникает гайморит. Самолечением заниматься не рекомендуется, это может привести к сильнейшим осложнениям.
Настораживающие признаки
При обнаружении следующих признаков можно заподозрить развитие гайморита:
- Общее снижение трудоспособности организма, слабость, вялость, апатия.
- Гипертермия (повышение общей температуры тела).
- Сильные головные боли, возникающие на фоне кажущегося здоровья (при хроническом течении) или на фоне острого заболевания, плохо поддающиеся снижению привычными препаратами.
- Боль усиливается при обычном наклоне головы вниз, при резком изменении положения тела в пространстве.
- Заложенность носа.
- Выделения из носа вязкой консистенции, особенно гнойного характера.
- Болевые ощущения при надавливании на область гайморовых или лобных пазух.
- Нарушение сна на фоне затруднения дыхания.
Идти к врачу лучше сразу, как заподозрили у себя гайморит, не следует дожидаться, пока болезнь приобретет тяжелое течение.
К какому врачу обратиться
Полноценное лечение данного недуга, особенно в осложненной или запущенной степени, подается лишь специалисту узкого профиля. Прежде чем записаться на прием, нужно знать какой врач лечит гайморит.
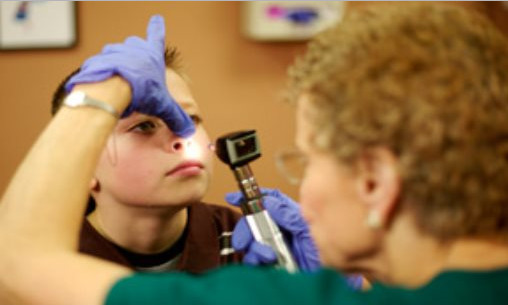
Все заболевания уха, горла, носа являются вотчиной отоларинголога. Это узкий врачебный профиль, направленный на диагностику, лечение и наблюдение нарушений 3 органов, находящихся в тесной взаимосвязи друг с другом.
После того как определились, к какому врачу обратиться при гайморите, следует выяснить, где его найти. ЛОР ведет прием в каждой поликлинике, дежурный врач есть в каждой больнице, даже при отсутствии профильного отделения, и в частных клиниках.
К какому врачу можно обратиться при гайморите кроме ЛОРа? При отсутствии узкого специалиста в ближайшей доступности с заболеваниями носа и горла можно пойти на прием к терапевту. Если нет осложнений и возможности направить пациента к узкому специалисту, гайморит будет лечить терапевт. Но при возникновении осложнений или в запущенной стадии гайморита врач перенаправит к узкому специалисту.
Помимо отоларинголога и терапевта необходим осмотр стоматологом для исключения патологии в ротовой полости, способствующей развитию гайморита. При поражении десен или зубов к лечению подключается и стоматолог.
Диагностика
Гайморит легко определит врач, занимающийся данной патологией. Для постановки диагноза специалист опросит пациента, осмотрит слизистую носа и пазух, проведет пальпацию. Для уточнения распространения процесса назначается рентген гайморовых пазух. При наличии воспалительного процесса на снимках будут четко видны границы поражения.
При необходимости ЛОР проведет пункцию пазух с дальнейшим исследованием экссудата и введением в полость антисептического раствора с целью снижения воспаления локально.
Кроме отоларинголога ни один врач за это не возьмется.
Лечение
Объем терапии зависит от профиля лечащего врача. Терапевт ограничится медикаментозной терапией, отоларинголог же направит еще и на физиопроцедуры (УВЧ, УФО, электрофорез, ионофорез) способствующие скорейшему выздоровлению и профилактике повторного возникновения болезни.
При первых признаках гайморита следует обратиться к специалисту за грамотным назначением лечения и наблюдением до полного выздоровления. В первую очередь рекомендуется записаться к отоларингологу (ЛОРу), при отсутствии такой возможности – к терапевту. В течении лечения может возникнуть необходимость дополнительной консультации стоматолога и врача-физиотерапевта. Если не знаете, к какому врачу записаться на прием, всегда можно обратиться за помощью в регистратуру поликлиники по месту жительства, где вас направят в нужный кабинет.
Источник
Гайморит – это скопление слизи и гнойного экссудата в полостях гайморовых пазух. В зависимости от стадии и запущенности данного заболевания, оно лечится с помощью медикаментозных средств и ежедневных процедур, как в домашних условиях, так и в условиях стационара. Гайморит в больнице лечат несколькими способами. Давайте рассмотрим их поподробнее.
Формы гайморита
Воспаление гайморовых пазух в большинстве случаев перерастает в хроническую форму. Первый прецедент заболевания – это результат затяжного насморка. Формы гайморита:
- катаральная. Это самая лёгкая стадия заболевания, которую надо лечить сразу же, пока не наступило обострение. При такой форме пазухи или, как правило, одна из них наполовину заполнена слизью. Больной жалуется на головную боль, на давящее чувство в области лба и у крыльев носа, на жёлтые или белые слизистые выделения из носа и на постоянный отёк слизистой. Температура тела при катаральной форме – до 38С;
- хроническая. В этой форме гайморит не отступает, и каждую весну и осень эта болезнь даёт знать о себе. Самая распространённая проблема, из-за которой недуг возвращается вновь и вновь – это искривление носовой перегородки. У больного постоянно отёкший нос, из которого выделяется жёлто-зелёная слизь, его преследуют головные боли, слабость и повышенная субфебрильная температура. Если адекватного лечения нет, то наблюдается кашель;
- острая. Это наиболее распространённая форма, с которой больного сразу же отправляют на лечение в стационар. Обычно на такой стадии пазухи полностью забиты гноем и слизью, температура повышается до 39 градусов, нос практически не дышит, а головные боли становятся невыносимыми.
Это лишь общие характеристики — у каждого человека гайморит проявляется по-разному. У кого-то полости пазух полностью заполнены гноем, но при этом он совершенно не чувствует головной боли, и температура тела тоже находится в пределах нормальных отметок. Это ещё опаснее, так как в таких случаях запущенный гайморит можно принять за затяжной насморк.
Кладут ли в больницу с гайморитом
Не все вышеперечисленные формы гайморита являются прямым показанием для госпитализации больного. Процедуры, которые проводят в больнице, направлены на удаление патологического содержимого из пазух, уменьшение отёка и количества выделяемой слизи.
Если заболевание не запущено, то его можно вылечить и в домашних условиях, только под наблюдением лора. Если же гайморит принял острую форму, и пазухи больного полностью заполнены гноем и слизью, то без госпитализации не обойтись. При выписке из больницы выдаётся больничный лист, который предъявляется по месту работы.
Кукушка, или промывание «по Проетцу»
Процедура «кукушка» проводится в условиях стационара и показана как при затяжном насморке, так и при острой форме воспаления гайморовых пазух. Как правило, для того чтобы пройти курс лечения гайморита этим методом, в больницу ложиться не нужно – достаточно ежедневно посещать отоларинголога, хотя бы 5-10 раз подряд. Промывание «по Проетцу» быстро помогает при катаральной форме гайморита и делается следующим образом:
- медсестра подогревает раствор антибиотика с антисептиком и заливает его в 100 мм шприц;
- за 10 мин до процедуры в обе ноздри нужно брызнуть сосудосуживающим средством;
- больной ложится на спину, в одну ноздрю ему вставляют вакуумную трубку от компрессора, который будет выкачивать гнойное содержимое вместе с введённым раствором;
- в другую ноздрю заливают 100 мм подогретой жидкости;
- во время процедуры больной должен постоянно говорить «ку-ку», чтобы раствор не стекал по задней стенке глотки.
После процедуры необходимо сесть и наклонить голову, чтобы лишняя жидкость вышла из носовых ходов. Остатки раствора могут выходить ещё пару часов. После «кукушки» больной чувствует облегчение. Возможно небольшое головокружение и дискомфорт в области лба и носа.
Помимо промывания по «Проетцу», пациенту прописывают домашнее лечение – приём сосудосуживающих средств, препаратов на растительной основе, способствующих слизетечению, промывание носа физраствором, приём антибиотиков.
Пункция (прокол) пазухи
Эта процедура приравнивается к операции и делается только в условиях стационара. Если на рентгене все пазухи – и гайморовы, и лобные забиты патологическим содержимым, то это прямое показание к пункции. Прокол делается следующим образом:
- в нос и околоносовую область делается анестетический укол;
- чётким движением с помощью иглы доктор прокалывает пазуху, в этот момент больной слышит небольшой хруст;
- после этого лор промывает пазухи с помощью шприца раствором антисептика и антибиотика или противогрибкового средства;
- как правило, иглы остаются в носу, а промывание проводится ежедневно в течение 10 дней.
Срок лечения в условиях стационара после прокола обычно составляет 2 недели. Помимо ежедневных промываний, больному ставят капельницы и делают уколы с антибиотиком, проводят ингаляции ультразвуковым прибором, прописывают ему сосудосуживающие и противоаллергические препараты.
В некоторых больницах прокол делают дважды: в день поступления и в день перед выпиской. В промежутке больного лечат антибиотиками, ингаляциями, сосудосуживающими и антигистаминными препаратами.
Катетер Ямика
Это устройство – настоящий прорыв в отоларингологии. Оно позволяет вычистить пазухи от гноя и слизи без оперативного вмешательства. Многие отказываются от прокола, так как это весьма неприятная процедура. Очищение пазух синус-катетером происходит без нарушения целостности пазухи. Автор методики – российский отоларинголог.
Освобождение пазух от гноя происходит за счёт разницы давления в носовой полости. Ямик-катетер полностью выполнен и мягкого латекса, поэтому он е травмирует носовые ходы. Процедура проходит следующим образом:
- пациент находится в сидячем положении со слегка наклонённой головой;
- сначала ему проводят анестезию, а затем вводят катетер по нижней части носового хода;
- врач плавно перемешает поршень, в пазухе создается давление и содержимое откачивается в подсоединённый шприц;
- затем пациент ложится набок и ему в нос вводится лекарственный раствор с помощью подключённого шприца;
- после этого баллоны на катетере сдуваются, а сам инструмент извлекается из носовой полости.
Курс лечения ямик-катетером составляет 5-6 процедур. Пазухи промываются до тех пор, пока гнойный экссудат и слизь не перестают выделяться из носовых ходов, и отёчность слизистой не уйдёт.
Ямик-катетер используется, как в условиях стационара, так и в кабинете лора при поликлинике. Таким образом, для того чтоб пройти курс лечения этим методом, необязательно ложится в больницу. Многие современные отоларингологи одобряют такой способ лечения гайморита. Тем не менее в сложных запущенных случаях рекомендуют именно пункцию.
Существует несколько методов лечения гайморита в условиях стационара: прокол пазухи, очистка пазух катетером Ямика и промывание «по Проетцу». Помимо этого, больной получает полноценное лечение: антибиотикотерапию, ингаляции, антигистаминные препараты. Как правило, в больнице лечатся лишь сложные случаи гайморита. Если болезнь не запущена, достаточно просто посещать лор-кабинет для проведения ежедневных процедур.
Источник


