Какого цвета мокрота при бронхиальной астме

Одной из причин бронхиальной обструкции является выделение густого секрета. На этапе диагностики очень важно понять причину возникновения болезни, для этого необходимо сделать анализ мокроты.
По результатам анализа можно судить о тяжести хронического воспаления бронхов, а также об эффективности назначенного лечения. При бронхиальной астме на основе исследования секрета можно сделать выводы о прогрессировании болезни и дальнейшем прогнозе.
Что такое мокрота

В норме в просвет дыхательных путей выделяется небольшое количество слизи. Она необходима для смазывания стенок, предохранения их от инфекции и пересыхания.
При воспалении выработка секрета усиливается, он становится более вязким и густым, изменяется цвет. Также изменяется его запах, что зачастую свидетельствует о тяжелой патологии.
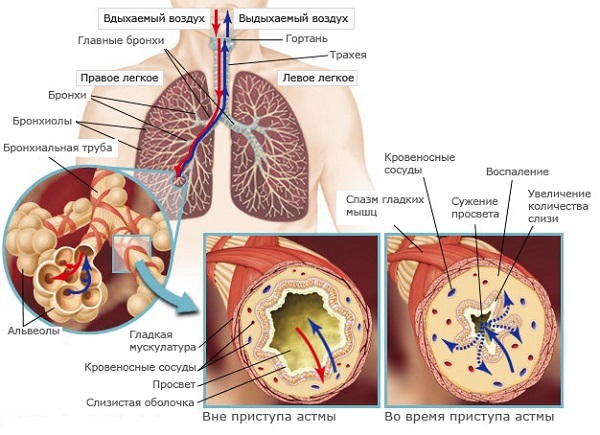
Мокрота при бронхиальной астме выделяется с кашлем, может содержать в себе примеси крови или эпителия бронхов. Выведение вязкого секрета наружу довольно затруднительно, поэтому он скапливается в просвете бронхов, нарушая дыхание больного.
Это становится одной из причин приступа удушья.
Виды и особенности мокроты при астме
Для дифференциального диагноза имеет большое значение характеристика отделяемого из респираторного тракта. Для этого необходимо внимательно исследовать материал:
- Прозрачный цвет мокроты с белым оттенком при бронхиальной астме говорит о заболевании дыхательной системы в начальной стадии. Слизь при этом вырабатывается активно из-за воздействия аллергенов, которые таким образом выводятся наружу из дыхательных путей.
- Отделяемое желтого цвета означает, что в дыхательной системе развивается инфекционный воспалительный процесс.
- Зеленоватые выделения появляются при воспалении средней и тяжелой степени.
- Густая коричневая слизь свидетельствует о повреждении сосудов и недавнем кровотечении.
- Розовая пенистая мокрота при астме указывает на наличие кровотечения из-за повреждения стенки сосуда.
О характере мокроты при бронхиальной астме нужно спрашивать пациента в первую очередь, так как это напрямую влияет на лечение заболевания и прогноз. Обязательно на этапе диагностики проводится анализ слизи, выделяемой при кашле.
Анализ мокроты как метод диагностики астмы
Целесообразно проведение анализа мокроты при подозрении на бронхиальную астму и любые другие болезни органов дыхания. Обязательно исследуется состав, качественные и количественные характеристики, проводится посев материала для выявления болезнетворных микроорганизмов и на чувствительность к антибактериальным средствам (при необходимости).
При наличии бронхиальной астмы такой анализ является одним из ключевых в диагностике болезни. По его результатам можно предположить причину возникновения астмы и, исходя из этого, выбрать метод лечения.
Подготовка и сбор биоматериала

Перед сдачей мокроты на анализ очень важно подготовиться. Правильно проведенная подготовка влияет на достоверность полученного результата:
- За 8-12 часов до сдачи материала пациент должен употреблять больше жидкости. Это необходимо для улучшения отхождения секрета.
- Биоматериал сдается обычно в утренние часы, перед отхаркиванием нужно почистить зубы для удаления остатков пищи и микроорганизмов.
- За несколько дней до анализа нельзя употреблять алкоголь, исключается курение и тяжелая пища, ограничиваются физические нагрузки.
- Откашливание слизи проводится в чистую посуду, перед этим вся слюна обязательно сплевывается. Рекомендуется перед сбором экссудата прочистить носоглотку.
Для анализа будет достаточно 3-5 мл отделяемого при кашле. Материал необходимо доставить в лабораторию в течение 2-3 часов: это оптимальный срок для получения достоверного результата.
Проведение анализа

Экссудат сдается в лабораторию, где проводится его детальный анализ: оцениваются физико-химические свойства, исследуется клеточный состав. На основании полученных данных назначается лечение с обязательным учетом вида обнаруженной микрофлоры.
Процесс исследования образца материала при бронхиальной астме обычно длится не менее трех дней от момента сдачи его в лабораторию. Из особенностей оценки материала: огромную роль играет цвет отделяемого и примеси, среди которых можно в тяжелых случаях увидеть фрагменты тканей стенки бронхиального дерева.
Расшифровка результатов
В полученном результате лаборант обязательно указывает клеточный состав материала, по которому устанавливается природа и характер заболевания:
- при повышенном содержании эритроцитов можно предположить повреждение сосудов ввиду деструктивного процесса в тканях респираторного тракта;
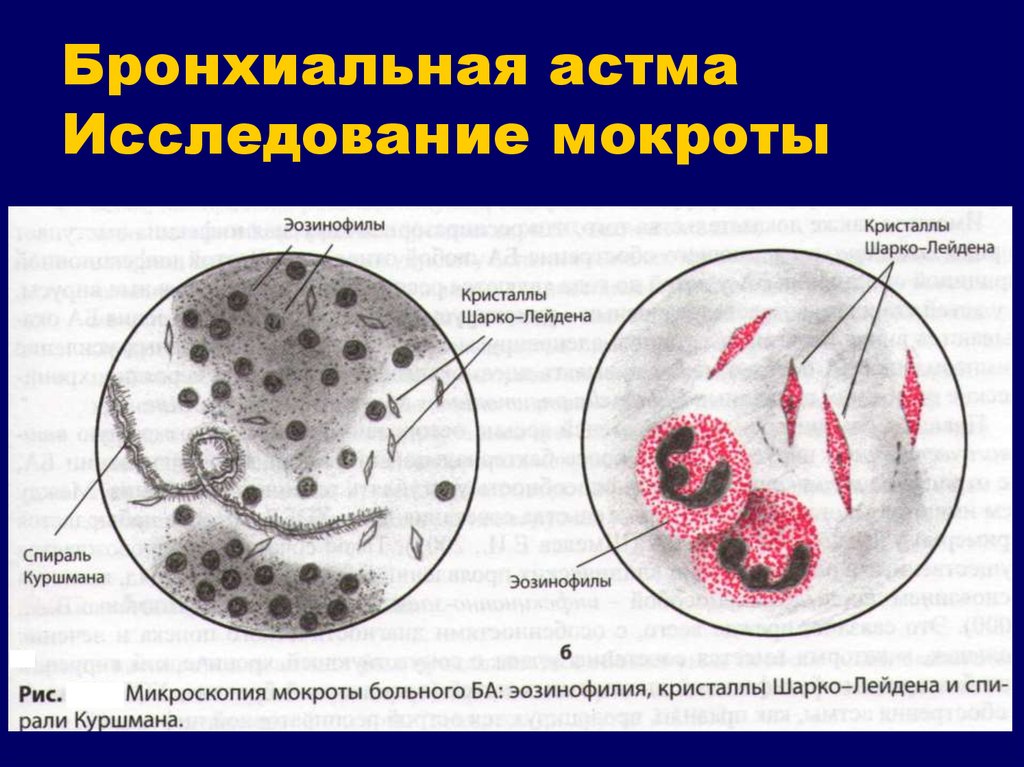
- большое количество эозинофилов в слизи характерно для бронхиальной астмы, они свидетельствуют о ее аллергической природе;
- кристаллы Шарко-Лейдена указывают на аллергический процесс и его прогрессирование;
- количество мерцательного эпителия увеличивается при бронхиальной обструкции или воспалении бронхов;
- спирали Куршмана в анализе являются патогномоничным признаком астмы, говорят о спазме бронхов и скоплении густого секрета в просвете;
- макрофаги в отделяемой слизи подтверждают диагноз астмы.
Не менее важно соотношение содержания этих клеток. В зависимости от преобладания тех или иных клеточных структур назначается лечение.
Если в материале выявлены болезнетворные микроорганизмы, то необходимо провести бактериологический посев.
Чем опасно накопление мокроты
Мокроты при астме в бронхах вырабатывается очень много во время приступа. Она становится очень густой, перекрывая просвет. Это влечет за собой следующие последствия:
- закупорка дыхательных путей в результате невозможности выведения слизи и, как следствие, удушье;
- малопродуктивный кашель с мокротой и хрипами, недостаток воздуха;
- непроходимость бронхов, которые деформируются в процессе длительного воспаления, изменение структуры их тканей.
Как бороться с мокротой

Одной из главных задач при лечении бронхиальной астмы является улучшение отхождения мокроты по бронхиальному дереву. Это можно обеспечить при помощи медикаментозных препаратов.
Также необходимо соблюдение общих рекомендаций.
При бронхиальной астме с мокротой назначают:
- отхаркивающие средства (улучшают отхождение слизи);
- муколитики (способствуют разжижению и ускоренному выведению мокроты);
- антигистаминные препараты (уменьшают отек, в случае аллергии борются с причиной);
- растительные средства в виде отваров для приема внутрь и ингаляций (помогают вывести слизь).
В помещении, где живет человек с бронхиальной астмой, должна поддерживаться повышенная влажность. Для этого можно использовать специальные увлажнители воздуха.
Астматику необходимо пить не менее полутора литров жидкости в сутки, проводить ингаляции паром с добавлением пихтового масла.
В заключение
Бронхиальная астма — хроническое заболевание, но его можно и нужно держать под контролем. Для этого необходимо вовремя обратиться к врачу, который назначит обследование.
Одним из важнейших при диагностике астмы является исследование мокроты. Оно помогает отличить ее от других заболеваний и назначить правильное лечение.
Источник
Заболевание бронхиальная астма развивается постепенно, переходя в хроническую форму. Если ее не лечить, развиваются опасные для жизни больного сопутствующие заболевания. Чтобы не допустить существенного осложнения здоровья, которое может привести к инвалидизации, нужно как можно раньше приступить к лечению. Одним из важных пунктов в постановке диагноза являются анализы мокроты.
Что дает анализ
Имея на руках результаты анализов, врач может определить количество эозинофилов и нейтрофилов (подвидов лейкоцитов). Анализ позволит правильно оценить состояние бронхов и выявить, есть ли инфекция в дыхательных путях. Отторжение большого количества слизи обычно указывает на наличие других заболеваний, отличающихся от астмы. Количество мокроты, которое отходит во время приступа у больного бронхиальной астмой, обычно небольшое. Но ее достаточно для того, чтобы провести микроскопическое исследование.
Кроме этого анализ мокроты позволяет обнаружить кровь и гной. В результате комплексного исследования и анализа врач устанавливает диагноз больному, определяет причины развития бронхиальной астмы, назначает лечение. Одним из видов анализов является проверка реакции возбудителей на определенные лекарственные средства.
Анализ мокроты назначается пациенту, если у него:
- Длительное время наблюдается кашель с выделением слизи
- Есть бронхит, особенно обструктивный, или заболевание легких
- При подозрении на онкологическое заболевание
- При угрозе заражения туберкулезом
Внешний вид и консистенция
Слизь в незначительных количествах отходит из органов дыхательной системы даже у здоровых людей. Она защищает стенки от пересыхания и помогает вывести из системы мелкие частицы, которые случайно попали в трахею или бронхи. Количество мокроты увеличивается у курящих людей или у больных простудными заболеваниями, бронхитом или воспалением легких. Но она в большинстве случаев легко откашливается. Если объем мокроты в сутки не превышает 100 мл, то состояние бронхолегочной системы считается удовлетворительным.
У больных бронхиальной астмой ее количество может быть большим, но отходит она слабо, скапливаясь в проходах и вызывая приступы.
Причины застоя мокроты:
- Увеличивается ее образование
- Изменяется состав из-за аллергических реакций и инфекционных процессов
- Нарушается механизм вывода из бронхов и трахеи
- Густые выделения могут привести к закупорке дыхательных путей, в результате чего может произойти удушье
При этом наблюдаются такие явления:
- В результате процессов, происходящих в бронхах, ткани деформируются, изменяется их структура, уменьшается прохождение воздуха.
- Кашель малопродуктивный, долго не прекращается. При этом слышны хрипы, ощущается недостаток воздуха.
Характер мокроты при бронхиальной астме, которая выделяется во время приступа, отличается от выделений при других заболеваниях дыхательной системы внешне и по запаху. Они зависят от стадии заболевания:
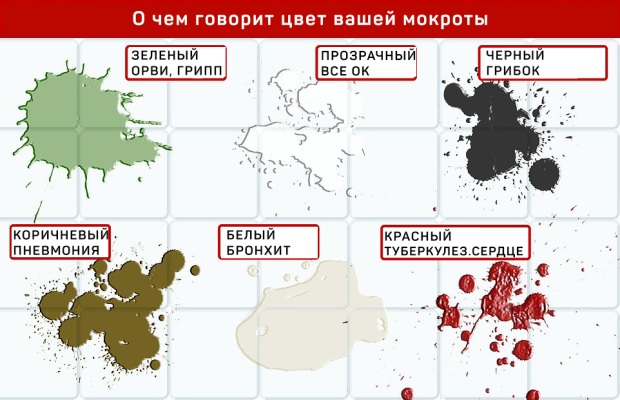
- Мокрота прозрачная или белого оттенка, пенистой консистенции указывает на начальную стадию болезни без сопутствующих инфекций. Ее количество небольшое, отходит она в конце приступа.
- Желтый цвет и неприятный запах указывает на развитие воспалительного инфекционного процесса.
- Зеленый цвет вкраплений и густая консистенция указывает на то, что заболевание переходит в тяжелую форму.
- Коричневые вкрапления в слизи, высокая ее плотность указывает на повреждение сосудов и мелкие кровотечения.
- Розовая мокрота пенистой консистенции говорит о том, что кровотечение длится в настоящее время, происходят внутренние разрывы кровеносных сосудов бронхов.
При бронхиальной астме средней и тяжелой формы слизь очень плотная, образует пробки, которые с трудом выходят из бронхов. Часто они имеют разветвленную форму в виде дерева. Из-за своей консистенции слизь получила название «стекловидной» мокроты.
Встречаются микроскопические элементы, которые имеют специальные названия:
- Спирали Куршмана штопорообразной формы белого цвета или прозрачные.
- Кристаллы Шарко-Лейденатонкие, бесцветные, вытянутой веретеновидной формы.
Их нельзя разглядеть невооруженным глазом, для определения выполняют бактериальный посев.
Мокрота при бронхиальной астме может содержать гной и следы крови в форме прожилок, части тканей стенок бронхов. Цвет слизи в таком случае желтого или желто-зеленого оттенка. Если от мокроты исходит неприятный запах, это может указывать на наличие злокачественных образований.
Сбор мокроты
Слизь собирают во время кашля. Посуда для сбора должна быть стерильной. Лучше купить в аптеке специальную пластиковую баночку. Проще сделать это утром, потому что всю ночь мокрота из бронхов не выводилась. Для того, чтобы можно было сделать общий анализ, нужно собрать не меньше 3-5 мл слизи.
Так как мокрота при астме отходит слабо, предварительно выполняют такие процедуры:
- За сутки перед сдачей общего анализа пьют много жидкости, чтобы слизь отходила легче.
- Перед проведением процедуры используют ингалятор или проводят перкуссионный массаж.
- В начале сбора делают три глубоких вдоха.
Выполняют еще ряд предписаний, которые влияют на правильность анализа:
- Перед самой процедурой чистят зубы, полощут полость рта и чистят носоглотку.
- Несколько дней до сдачи анализа не употребляют алкоголя, не курят.
- Пища, потребляемая несколько дней перед процедурой, должна быть легкой.
- Избегают физических нагрузок.
- Не собирают слюну, берут только мокроту.
- Сдать собранный материал нужно не позже 2-3 часов после сбора.
Если это не поможет, вводят в трахею катетер и через него берут нужное количество слизи для анализа. Такую процедуру может сделать только медицинский работник. Результат анализа мокроты при бронхиальной астме получают не меньше чем через 3 дня после сдачи в лабораторию.
Как бороться с мокротой
Чтобы улучшить состояние больного, выполняют процедуры, которые способствуют уменьшению количества мокроты, более легкому ее отхождению:
- Применяют отхаркивающие препараты, муколитики для разжижения слизи (Лазолван, Амброксол Либестин-Муко).
- Антигистаминные препараты для уменьшения отека тканей как реакции на аллерген (Телфаст, Интал).
- Выполняют ингаляции с лекарственными растениями, пихтовым маслом.
- Дыхательная гимнастика улучшает отхождение мокроты.
- Увлажняют воздух в помещении, где находится больной.
- Применяют физиотерапевтические процедуры.
- Пьют от 1,5 л жидкости в сутки.
- Используют народные средства.
Перед началом приема препаратов и народных средств консультируются с врачом и проводят тесты или проверяют другим способом на отсутствие аллергии на них. Ни в коем случае нельзя принимать одновременно разжижающие препараты и средства от кашля.
Итоги
Бронхиальная астма представляет опасность тем, что в бронхах собирается слизь, которая перекрывает суженные проходы. В результате ее скопление может привести к удушью, ухудшению самочувствия. Вовремя сданные анализы смогут быстро и правильно определить причины болезни и назначить адекватное лечение.
Предыдущая
АстмаБерут ли в армию с астмой – как получить белый билет
Следующая
АстмаСимптомы бронхиальной астмы у грудничков
Источник
Бронхиальная астма – это хроническое заболевание дыхательных путей, вызванное воздействием различных аллергенов. Одним из симптомов при этом заболевании является кашель с выделением мокроты. Это происходит вследствие повышенной секреции слизистых дыхательных путей.
Виды
Мокрота представляет собой густой секрет, который образуется из-за действия различных раздражителей на трахеобронхиальное дерево.
Мокрота начинает активно образовываться после воздействия аллергена. Например, при вдыхании пыльцы с деревьев. После этого секрет начинает накапливаться, образуя большое количество. Это может способствовать застойным явлениям в бронхах, что приводит к развитию более частых приступов, тяжёлому откашливанию.
В некоторых случаях возможно присоединение бактериальной флоры. Но происходит это не всегда, а только при снижении иммунной защиты организма или при заболевании дыхательных путей, например, острого бронхита.
Мокрота при бронхиальной астме может быть прозрачной, густой по своей консистенции. При остром приступе приобретает вид «стекловидной». Это характерная особенность, которая отличает приступ бронхиальной астмы от других заболеваний дыхательного тракта.
Вне приступа мокрота может отделяться не обильно, иметь белесоватый цвет или быть прозрачной. С течением заболевания мокрота отделяется хуже. И имеет повышенную вязкость. Если наблюдаются различные примеси в отделяемом, это может свидетельствовать о развитии патологии, которая не связана с бронхиальной астмой.
Желтоватое или зеленоватое отделяемое – говорит о присоединении бактериальной инфекции и развитии бронхита или пневмонии.
Если появляются кровяные сгустки в отделяемом из бронхов – это может свидетельствовать об их повреждении.
Анализы
Основной диагностический метод обнаружения бронхиальной астмы – это анализ мокроты.
Лабораторное исследование отделяемого из бронхов может дать полную картину о патологических процессах, происходящих в дыхательных путях, оценить характер секрета и микроскопические свойства.
Мокрота при бронхиальной астме имеет специфические клетки, при обнаружении которых можно с точностью определить патологический процесс. Это спирали Куршмана и кристаллы Шарко – Лейдена, которые представляют собой продукты распада эозинофилов (клетки, появляющиеся при аллергических реакциях).
В лабораторном анализе мокроты при бронхиальной астме будет наблюдаться эозинофилы. Так как аллергены частая причина этого заболевания.
Подготовка и сбор биоматериала
Перед сдачей анализа больному необходимо выпить большое количество тёплой жидкости. Это поможет более эффективно вывести бронхиальный секрет из дыхательных путей. Но принимать жидкость нужно за 10—12 ч. до сбора мокроты.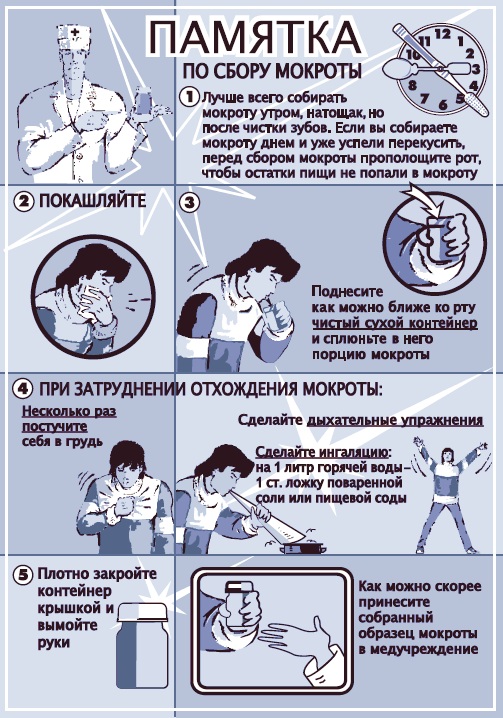
Кроме этого, перед сдачей анализа нельзя принимать лекарственные препараты (антибиотики, противогрибковые), а разрешается приём препаратов, которые жизненно-необходимы пациенту (например, купирующие приступы удушья).
Больному выдаётся стерильный пластиковый контейнер, в который нужно собрать отделяемое. Внутреннюю часть контейнера нельзя касаться руками.
До сдачи анализа нужно хорошо почистить зубы и прополоскать большим количеством воды. Это необходимо для того, чтобы во время проведения анализа результаты были достоверными.
Сдача анализа должна быть до еды. Чтобы частицы пищи не попали в мокроту, это может исказить результаты анализа.
Отделяемое собирается при откашливании, в контейнер должна попасть только мокрота. Попадание слюны может исказить результаты исследования.
При невозможности полноценно откашляться, могут назначаться отхаркивающие препараты, ингаляции с физиологическим раствором в день исследования. Контейнер с отделяемым необходимо доставить в лабораторию не позднее 3 ч.
Проведение
В лаборатории мокроту осматривают и оценивают следующие показатели:
- Цвет. В норме мокрота белого цвета или прозрачная.
- Объём. Оценивается количество отделяемой мокроты. Большой объём может свидетельствовать об отёке лёгких, плеврите, пневмонии.
- Запах. В норме запах отсутствует, но при развитии воспаления может быть неприятным, гнилостным.
- Консистенция (густая или жидкая).
- Патологические примеси (кровь, гной, бактерии).
- Клетки (эпителий, цилиндры, эозинофилы, лейкоциты, атипичные клетки).
 Мокрота при бронхиальной астме — это сопутствующее заболевание
Мокрота при бронхиальной астме — это сопутствующее заболевание
После осмотра лаборант выбирает из отделяемого несколько участков и помещает их на предметное стекло. Затем осматривает под микроскопом.
Для диагностики бронхиальной астмы используется окрашивание препарата (по Романовскому – Гимзе). Этот способ помогает обнаружить в мокроте эозинофилы. Эти клетки характерны для бронхиальной астмы.
Расшифровка результатов
Данные лабораторного исследования интерпретируются следующим образом:
| Характеристика | Норма | Бронхиальная астма |
| Цвет | Прозрачный | Может быть прозрачным или иметь белый оттенок |
| Запах | Отсутствует | Отсутствует |
| Консистенция | Жидкая | Вязкий характер секрета, слизистая |
| Объём | 0,5-1 мл | 1- 2 мл |
| Патологические примеси | Отсутствуют | Отсутствуют |
| Спирали Крушмана | Отсутствуют | Обнаружены |
| Эритроциты | Отсутствуют | Отсутствуют |
| Лейкоциты | Единичные в поле зрения | Единичные в поле зрения |
| Кристаллы Шарко-Лейдена | Отсутствуют | Обнаружены |
| Эозинофилы | Отсутствуют | 6,0 -12,0 |
| Атипичные клетки | Отсутствуют | Отсутствуют |
Чем опасно накопление
Основная опасность скопления мокроты при бронхиальной астме – это образование застойных явлений в лёгких.
Если мокрота начинает застаиваться, её консистенция становится более вязкой и трудноотделимой. Из-за этого приступы кашля у больного учащаются. А также увеличивается частота приступов бронхиальной астмы.
В самом начале приступа астмы мокрота, скопившееся в бронхах не может полноценно откашляться. Поэтому происходит закупорка просвета бронха слизистым секретом, в результате чего газообмен нарушается и больной чувствует, что задыхается.
Для облегчения отхождения мокроты и улучшения дыхания, человек принимает вынужденную позу: сидя с упором на руки. В результате чего, спустя несколько минут мокрота приобретает более жидкую консистенцию и отходит обильно. Между приступами мокрота отделяется в небольших объёмах.
Бронхиальная астма чаще всего провоцирует активизацию воспалительных процессов. При этом, если мокрота содержится в большом количестве в бронхах и с трудом отделяется, это может привести к развитию бронхита и пневмонии. Это происходит из-за присоединения бактериальной флоры. Часто воспаление в бронхах при бронхиальной астме встречается на фоне ОРВИ или гриппа.
Как бороться
Чтобы слизь из дыхательных путей лучше отходила и не застаивалась существует множество методов.
К ним относятся:
- Лекарственные препараты. В том числе и купирующие острый приступ астмы.
- Массаж. Может применяться профессиональный массаж, но также больным бронхиальной астмой рекомендуется освоить дренажный массаж.
- Физиотерапевтические методы.
- Ингаляции. При лечении бронхиальной астмы применяются в основном паровые ингаляции, с физиологическим раствором и с лекарственными препаратами.
- Народные методы лечения.
- Диета. Питание при бронхиальной астме должно быть гипоаллергенным. Рекомендуется соблюдать адекватный питьевой режим. Для улучшения отхождения мокроты рекомендуется пить тёплую жидкость (чай, морсы).
- Лечебный режим. В него входят прогулки на свежем воздухе, регулярное проветривание помещения, уборка комнат с гипоаллергенными средствами.
- Дыхательная гимнастика. Применяется для улучшения газообмена в лёгких, улучшения их дренажной функции. Гимнастика способствует улучшению кровоснабжения дыхательных путей, улучшает самочувствие больного.
Как вывести у беременных
При лечении беременных с бронхиальной астмой нужно придерживаться максимально щадящей терапии. Для женщин в положении существует довольно мало разрешённых лекарственных препаратов.
Поэтому, как правило, при их лечении приходится ограничиваться следующими методиками:
- Ингаляционное применение препаратов. Являются наиболее безопасными для беременных женщин. К ним относятся бронходиллятаторы (расширяющие просвет бронхов) – Беродуал и Сальбутамол. Эти препараты купируют приступ удушья во время приступа и способствуют выведению мокроты.
- Глюкокортикостероиды (ингаляционные) – Пульмикорт. Этот препарат применяется при частых рецидивах заболевания, а также при ярко выраженной аллергической нагрузки на организм.
- Глюкокортикостероиды (таблетированные). Наиболее предпочтительным препаратом для беременных женщин является Преднизолон.
- Антибактериальные препараты (при застое мокроты в бронхах и присоединении инфекционных осложнений). При воспалительных заболеваниях, вызванных, скоплением мокроты применяются антибиотики из группы цефалоспоринов (Цефепим).
- Ингаляции с физиологическим раствором. Это помогает увлажнить слизистую оболочку дыхательных путей и облегчить отхаркивание.
- Прогулки на свежем воздухе, питьевой режим.
- Дренажный массаж (осторожное постукивание по спине в проекции лёгких). Применять такой массаж нужно 1-2 раза в день. Поэтому важно обучить членов семьи его приемам и правилам.
Чем очистить у малышей
У ребёнка лечение бронхиальной астмы имеет свои нюансы и определённые сложности:
- Глюкокортикостероиды (ингаляционно, инъекционно, перорально) – Пульмикорт.
- Бронходяллятаторы (Сальбутамол).
- Антибиотики (при присоединении осложнений).
- Антигистаминные препараты (Зиртек).
- Ингаляции физиологическим раствором.
- Применение отхаркивающих препаратов (Амброксол, Лазолван). Можно применять как внутрь, так и в виде ингаляции.
- Применение кислорода.
- Дренажный массаж.
- Травяные сборы.
У детей вид терапии определяется исходя из причины, состояния ребёнка и его возраста. Для детей до 1 года, которые не подвержены частым приступам удушья можно проводить дренажный массаж, применять антигистаминные препараты.
Медикаменты
Для улучшения отхождения мокроты при бронхиальной астме, а также для купирования острого приступа применяются следующие препараты:
- B2-антагонисты — блокаторы. В их число входят препараты: Сальбутамол, Беротек. Они предназначены для быстрого купирования острого приступа удушья.
 Сальбутамол для ингаляций небулайзером
Сальбутамол для ингаляций небулайзером - М-Холиномеметики. Представлены в аптечной сети Атровентом (комбинированный препарат) и Эуфиллином. Применяются у тех людей, которые имеют непереносимость B2-блокаторов.
- Муколитики Амброксол, Лазолван, АЦЦ. Эти препараты разжижают мокроту и выводят её из бронхов.
- Глюкокортикостероиды (ингаляционные, пероральные). Применяются при длительном течении заболевания. Способствуют снижения количества мокроты в дыхательных путях.
Мокрота при бронхиальной астме лучше всего отходит под действием медикаментов, которые вводят в организм ингаляционно. Это помогает быстрее доставить действующие вещество препарата в лёгкие.
При ингаляционном введении лекарственных средств пик эффективности наблюдается в течение нескольких минут после начала процедуры. Быстрое действие особенно важно во время острого приступа астмы или при предрасположенности больного к тяжёлому течению заболевания.
При ингаляционном применении гормональных препаратов наблюдается менее выраженный эффект «привыкания», а также более низкий риск возникновения побочных эффектов на препарат.
Отхаркивающие препараты также рекомендуется вводить с помощью ингаляции. Для этого разовую дозу препарата смешивают с 5 мл физиологического раствора. Длительность введения, как правило, составляет 15-20 минут.
Народные средства
Мокрота при бронхиальной астме хорошо поддаётся лечению народными способами.
Народные методы, помогающие выводить мокроту, включают в себя следующие средства:
- Применение эфирных масел.
- Постановка горячих компрессов на область проекции бронхов.
- Лекарственные сборы, улучшающие отхождение мокроты.
- Отхаркивающие средства на основе лекарственных растений.
Во время приступа астмы хорошо зарекомендовало себя вдыхание эфирных масел. Это помогает снять спазм с дыхательных путей, улучшить отхождение вязкого секрета.
Для такой цели применяются эфирные масла эвкалипта и лаванды. Несколько капель масла наносят на ватный диск или носовой платок и вдыхают на расстоянии вытянутой руки. Единственное ограничение применения этого средства – это аллергические реакции на компоненты.
Горячие компрессы можно применять для улучшения кровоснабжения в бронхах. Компрессы можно приготовить из смеси лекарственных растений или из листа капусты с мёдом. А также можно намочить ткань в горячей воде, приложить к коже, сверху положить бумагу, слой ваты, а поверх всего накрыть тёплой тканью.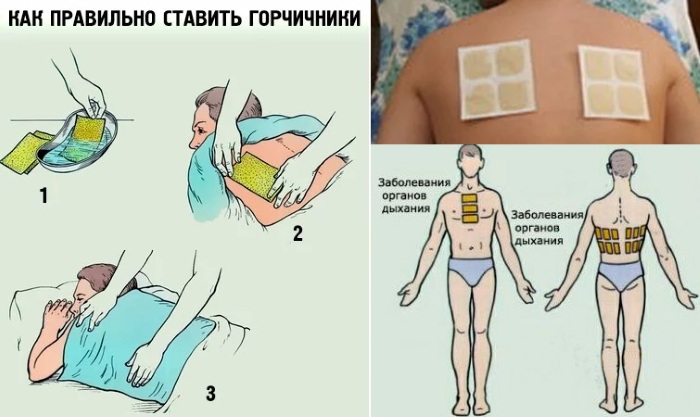
Они не должны быть обжигающие. Человеку должно быть комфортно.
Если на коже есть воспаление или аллергические высыпания – постановка компресса не рекомендуется. А также нельзя применять горячие компрессы при высокой температуре.
Отвары для отхождения мокроты можно готовить из тысячелистника, листов калины, чёрной смородины, а также из плодов шиповника. Для приготовления отвара из тысячелистника нужно залить измельчённый тысячелистник кипятком и дать настояться в течение получаса.
Пить такой отвар нужно 1—2 раза в день.
Листья калины и чёрной смородины также обладают свойством снижать образование мокроты. Для того чтобы приготовить нужно отварить в кипящей воде листья или залить кипятком и дать настояться 30 минут.
Плоды шиповника обладают также противовоспалительным действием. Шиповник нужно залить кипятком и дать настояться. Пить такой отвар можно с добавлением мёда.
К природным отхаркивающим средствам относится сироп алтея и корня солодки. Они обладают отхаркивающим действием, за счёт раздражающего свойства этих препаратов на рецепторы желудка. При приёме сиропов происходит рефлекторный кашель. Таким образом, происходит эффективное отхождение мокроты из бронхов.
Сиропы корня алтея и солодки отпускаются в аптеке. Основные противопоказания для приёма этих препаратов – это аллергические реакции на составляющие препарата, болезни желудка (гастрит, язва), детский возраст и непереносимость алкоголя. В этих препаратах в небольшом количестве содержится этиловый спирт.
Масса неприятных ощущений при бронхиальной астме дополняется образованием специфической мокроты. Но следует помнить, что она является естественным явлением при этом заболевании.
Если секрет образуется в очень больших количествах, могут потребоваться препараты для его выведения. Выбор препаратов и других методов терапии выбирается исходя из конкретного случая и состояния пациента.
Видео о мокроте
Как очистить легкие:
Источник


