Кислородный концентратор при бронхиальной астме


Определения бронхиальной астмы и ключевые положения, эпидемиология.
Бронхиальная астма — это хроническое воспалительное заболевание дыхательных путей, в которых принимают участие многие клетки. Хроническое воспаление обусловливает развитие бронхиальной гиперреактивности, которая приводит к повторяющимся эпизодам свистящих хрипов, одышки, чувства заложенности в груди и кашля.
Диагноз бронхиальная астма можно предположить на основании: эпизоды одышки, кашель, свистящие хрипы, ощущение заложенности груди.
Проведение аллергологического исследования (проб) помогает выявить факторы риска провоцирующие приступы у конкретного больного
Бронхиальной астмой страдает 8-10% взрослого населения в мире. В Российской Федерации распространенность бронхиальной астмы составляет 3,8 на 1000 человек взрослого населения.
Причины развития бронхиальной астмы и факторы риска
Большую роль в развитии астмы играет наследственность и ее генетическая обусловленность. Другими словами астмой нельзя заразиться и она не может появиться из ниоткуда. Астма «заложена» в хромосомном наборе пациента и поэтому избавиться от нее полностью невозможно. У многих пациентов можно проследить семейный анамнез астмы, хотя это не на 100% обязательно.
Суть болезни заключается в патологической реакции бронхиального дерева человека на контакт с аллергеном. В частности при попадании в организм человека аллергена запускается повышенная выработка иммуноглобулина Е, который стимулирует образование биологически активных веществ в приводящих к сужению бронхов, отеку их слизистой оболочки и появлению таких симптомов как кашель, одышка, шумное дыхание, свистящие хрипы и т.д. Астма – это «легочная форма аллергии» на различные вещества (аллергены), в качестве которых могут выступать бытовые аллергены (шерсть животных, пыль, плесень), продукты питания (злаки, орехи), сезонные цветения трав и т.д.
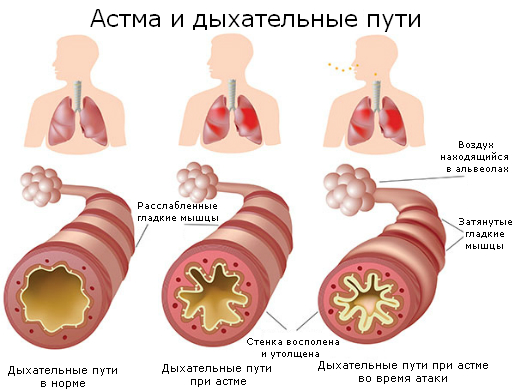
Классификация и симптомы бронхиальной астмы по клиническим признакам (до начала лечения).
Степень тяжести бронхиальной астмы (БА) | Проявления |
Степень 1: интермиттирующая БА | Симптомы реже 1 раза в неделю Короткие обострения Ночные симптомы не чаще 2 раз в месяц ОФВ1* или ПСВ** ≥80% от должных величин |
Степень2: легкая персистирующая БА | Симптомы чаще 1 раза в неделю, но реже 1 раза в день Обострения могут влиять на физическую активность и сон Ночные симптомы чаще 2 раз в месяц ОФВ1 или ПСВ ≥80% от должных величин |
Степень 3: персистирующая БА средней тяжести | Ежедневные симптомы Обострения могут влиять на физическую активность и сон Ночные симптомы чаще 1 раза в неделю ОФВ1 или ПСВ 60-80% от должных величин |
Степень 4 : тяжелая персиститирующая БА | Ежедневные симптомы Частые обострения Частые ночные симптомы Ограничение физической активности ОФВ1 или ПСВ < 600% от должных величин |
*ОФВ1- объем форсированного выдоха за 1 секунду, **ПСВ – пиковая скорость выдоха
Диагностика бронхиальной астмы
Несмотря на четкое определение, достаточно яркие симптомы (одышка, свистящие хрипы, кашель) и большие возможности функциональных методов исследования, бронхиальной астмы диагностируют как различные формы бронхита и неадекватно лечат курсами антибиотиков и противокашлевых препаратов. У 3 из 5 больных БА диагноз устанавливается через много лет после дебюта заболевания.
Распространенный тезис о том, что «все, что сопровождается свистящими хрипами, еще не является бронхиальной астмой», необходимо изменить, так как более подходящей точкой зрения является следующая – «все, что сопровождается свистящими хрипами, следует считать астмой до тех пор, пока не будет доказано обратное»
Для диагностики бронхиальной астмы обычно применяют функциональные исследования и аллергологические исследования.
Цель функциональных исследований определить «ответ» бронхиального дерева человека на введение специальных препаратов. Например можно моделировать приступ удушья при бронхиальной астме, путем ингаляции разных доз метахолина. Для проведения этого теста используется специальное оборудование и обученный медперсонал. У здорового человека при ингаляции метахолина –«ответа» бронхиального дерева не будет, и функция внешнего дыхания не изменится.
Противоположным тестом является т.н. тест с бронхолитиком, который показывает обратимость обструкции при ингаляции простейшего бронхорасширяющего препарата Сальбутамола в дозе 400 мкг. Если прирост ОФВ1 (определяется во время спирометрии) более 12% от исходного — результат трактуется как обратимая обструкция, которая весьма характерна для бронхиальной астмы.
Аллергологические пробы используются для определения чувствительности организма к тем или иным аллергенам. Аллергологические исследования обязательны к выполнению и должно проводиться только в специализированных центрах или кабинетах. Основными видами являются скарификационные пробы и исследование «титра аллергенов» в крови больного.

Лечение бронхиальной астмы
Длительный стаж болезни приводит к хроническому дефициту кислорода в организме и формированию вторичных осложнений (энцефалопатия, легочное сердце и т.д.). Чем своевременней будет поставлен диагноз, тем быстрее можно будет начать лечение.
Лечение должно начинаться с ограничения и устранения факторов риска. В жизнь больного астмой должно войти понятие «гипоаллергенный быт». Необходимо избегать контакта с домашними животными (включая птиц и рыб), избавиться от пыльных открытых стеллажей с книгами (предпочтительно закрытые шкафы), избавиться от пуховых подушек и одеял, плесени в доме, цветов, мягких игрушек. Для пациентов имеющих «профессиональную астму» можно посоветовать либо избегать контакта с аллергеном либо сменить род деятельности.
В настоящее время основным методом лечения бронхиальной астмы является лекарственная терапия. Медикаментозные средства при лечении БА могут применяться с целью предотвращения развития симптомов бронхоспазма, контролирующие (противовоспалительные, базисные) препараты и препараты неотложной помощи для устранения развившегося бронхоспазма (симптоматические препараты).
Противовоспалительные препараты призваны контролировать течение заболевания при ежедневном длительном приеме. Симптоматические препараты направлены на быстрое устранение бронхоспазма, приступообразного кашля, свистящих хрипов, чувства стеснения в грудной клетке. Они назначаются «по потребности». К основным средствам для лечения бронхиальной астмы относят ингаляторы содержащие глюкокортикоидные гормоны, антилейкотриеновые препараты и препараты снижающие уровень иммуноглобулина Е. Хорошо себя зарекомендовала аллерген-специфическая иммунотерапия. Однако самым частым методом лечения бронхиальной астмы является – использование ингалятора.
У пациентов с тяжелой астмой, сопровождающееся дыхательной недостаточностью и гипоксией используют кислородную терапию (син. оксигенотреапия, длительная кислородная терапия). Обычно для этих целей применяют кислородный аппарат получивший название — кислородный концентратор, позволяющие устранять симптомы дыхательной недостаточности. Более эффективно использовать длительную кислородную терапию (дышать медицинским кислородом высокой концентрацией не менее 15 часов в сутки, на протяжении месяцев лечения), благодаря которой повышается качество жизни пациентов, а насыщение крови кислородом носит характер плато. Кислородотерапия показана при обострении заболевания, при частых приступах удушья, при нарушении оксигенации крови.
После достижения контроля над бронхиальной астмой необходимо постоянное мониторирование состояния больного с целью минимизации медикаментозной нагрузки, материальных затрат и оптимизации лечения. С этой целью может применяться пикфлоуметрический мониторинг, астма-контрол тест и т.д. Важно убедить и научить пациента самоконтролю и обеспечить врачебное наблюдение за пациентом.
При достижении улучшения состояния и даже достижении контроля важно продолжить терапию в первоначальном объеме до 3 месяцев, а при тяжелом течении заболевания и более и только после этого начинать снижение доз противовоспалительных препаратов до минимальных поддерживающих.
При отсутствии контроля над бронхиальной астмой в ходе мониторирования ее течения может потребоваться увеличение объема терапии.
Какой кислородный концентратор выбрать для кислородной терапии при бронхиальной астме?
Абсолютными лидерами по классу надежности и доверия опытных врачей-специалистов являются кислородные концентраторы, произведенные в Германии.
Основными достоинствами этих аппаратов являются: высокая надежность, стабильность работы, продолжительный срок службы, самый низкий уровень шума, высококачественная система фильтрации, наличие самых последних разработок в системе сигнального оповещения.
• Bitmos OXY 5000 5L
• Bitmos OXY 6000 5L
• Bitmos OXY 6000 6L
• Weinmann OXYMAT 3
• Invacare PerfectO2
Условно, на второе место можно поставить кислородные аппараты, производимые в США. Они мало чем уступают по основным характеристикам немецким аппаратам, но, пожалуй, самый главный их минус – это цена покупки. Хотя нельзя не отметить вес американских приборов, они самые легкие в классе стационарных кислородных концентраторов (вес некоторых моделей аппаратов достигает всего лишь 13,6 кг.).
• Nidek Nuvo Lite
• Nidek Mark 5 Nuvo 8
• DeVilbiss 525
• PHILIPS Respironics EverFlo
• AirSep VisionAire
Из числа бюджетных моделей кислородных концентраторов, рекомендуем обратить внимание на надежные приборы, разработанные и произведенные в Китае торговой марки Армед (Armed).
Главный плюс этих аппаратов – это их низкая цена по сравнению с западными кислородными аппаратами.
• Armed 7F-3L
• Armed 7F-3A
• Armed 7F-5L
• Armed 7F-5L mini
Для ценителей дополнительного комфорта перемещения и желания к максимально мобильному образу жизни, рекомендуем обратить внимание на приобретение самых удобных и компактных портативных кислородных концентраторов.
Пациенты, которые используют эти портативные кислородные концентраторы, имеют полную свободу передвижений. Аппарат можно повесить на плечо, либо перевозить при помощи удобной тележки. Портативные кислородные концентраторы так же используются как автономный источник подачи кислорода пациенту на дому, который нуждается в непрерывной кислородной терапии, но по каким то причинам у него дома возникают перебои с электроэнергией. На западе многие пациенты уже постепенно отказываются от стационарных кислородных концентраторов, предпочтя им данные аппараты:
• AirSep LifeStyle
• AirSep FreeStyle
• DeVilbiss iGo
• Invacare SOLO2
• PHILIPS Respironics EverGo
• Invacare XPO2
——————————————————————————————————
Статью подготовил Гершевич Вадим Михайлович
(врач торакальный хирург, кандидат медицинских наук).
Просто позвоните нам сейчас по телефону бесплатной линии 8 800 100 75 76 и мы с радостью поможем Вам в выборе аппарата, квалифицированно проконсультируем и ответим на все интересующие Вас вопросы.
Источник
Главная → Кислородные концентраторы → Кислородные концентраторы при бронхиальной астме
 Кислородные концентраторы при бронхиальной астме применяются как средство оксигенотерапии у больных с тяжелыми формами этого заболевания, сопровождающиеся длительным кислородным голоданием.
Кислородные концентраторы при бронхиальной астме применяются как средство оксигенотерапии у больных с тяжелыми формами этого заболевания, сопровождающиеся длительным кислородным голоданием.
При выборе кислородного концентратора для астматиков необходимо учитывать:
- Производительность О2 в минуту. При длительных сеансах лечения этот показатель должен равняться не менее 5 л/м. Кислород на выходе должен составлять не менее 80% газовой смеси. При краткосрочных — не менее 3 при той же концентрации О2.
- Уровень шума. Самое минимальное значение этого параметра в существующем ряде генераторов кислорода — 40 Дб.
- Портативность устройства. При нетяжелых формах бронхиальной астмы возможно использование прибора, независимого от сети и работающего на аккумуляторах.
- Срок гарантии. Базовый срок составляет 5 лет, у некоторых моделей — 10.
- Возможность подключения второго больного. Эта функция оправдана, когда концентратор нужен нескольким людям.
Применение кислородных концентраторов для астматиков характерно практически полным отсутствием противопоказаний. Таковыми считаются некоторые специфические заболевания мозга, аутизм, кровотечения в легких и индивидуальная непереносимость оксигенотерапии. В остальных случаях использование концентратора для больных астмой допускает и круглосуточный режим, и применение ночью (удобно спать в маске).
|
|
Вдыхание чистого воздуха из концентраторов кислорода для больных астмой приводит к:
- купированию приступов удушья;
- уменьшению хрипов в легких;
- спаданию отека слизистой в носоглотке и бронхах;
- отсутствию ощущения сдавленности в груди.
Купить кислородные концентраторы при бронхиальной астме можно в нашем специализированном магазине кислородного оборудования, который представлен в виде электронного каталога и офиса в Москве. Цена зависит от условий оплаты и выбранного производителя.
Источник
Человек не может существовать без кислорода. Его нехватка даже в течение короткого периода времени приводит к отмиранию тканей головного мозга и другим необратимым последствиям в организме. Некоторые заболевания, такие как хронический бронхит или астма, могут привести к тому, что кислород начинает поступать в кровь в недостаточных объемах, в результате самочувствие человека ухудшается. Восполнить нехватку можно посредством оксигенотерапии – процедуры, которая проводится в больницах и санаториях с использованием специального оборудования. Однако при необходимости получить необходимую порцию кислорода можно и дома. Для этого достаточно купить кислородный концентратор с комплектом насадок.
Основные факты об оксигенотерапии
Методика использования кислорода в терапевтических целях хорошо известна во всем мире. Она применяется как самостоятельно, так и в комплексе с другими медицинскими процедурами. В частности оксигенотерапию назначают пациентам во время восстановительного периода после серьезных травм или хирургических операций, поскольку она ускоряет регенерацию тканей. Доказано, что у пациентов, которые лечатся кислородом, ускоряется процесс метаболизма, нормализуется кровяное давление, улучшается сон, а регулярное использование оксигенотерапии укрепляет иммунитет, благодаря чему периоды ремиссии у больных астмой и хроническим бронхитом удлиняются, а обострения случаются значительно реже и проходят в легкой форме.
Кроме того, регулярная кислородотерапия помогает значительно улучшить качество жизни людей, страдающих хронической обструктивной болезнью легких. Наблюдения за пациентами с этим недугом показывают, что больные после лечения кислородом лучше себя чувствуют, возрастает физическая активность, снижается восприимчивость к инфекциям, что в среднем увеличивает продолжительность жизни на шесть лет.
Оксигенотерапия безвредна, поэтому ее назначают даже детям. Если ваш ребенок склонен к простудным заболеваниям или хотя бы раз лежал в больнице с обструктивным бронхитом, стоит купить кислородный концентратор. Его применение поможет при первых же симптомах купировать недуг и быстро улучшить состояние маленького пациента.
Однако перед применением устройства следует обязательно проконсультироваться с педиатром. Это важно, поскольку, несмотря на то, что оксигенотерапию разрешается проводить в домашних условиях из-за ее безопасности, существуют заболевания, при которых кислородная терапия категорически запрещена. К примеру, процедура не назначается людям с заболеваниями головного мозга или легких, а также пациентам, находящимся в состоянии сильного алкогольного или наркотического опьянения.
Оборудование
В домашний условиях для проведения оксигенотерапии обычно используются концентраторы, которые осуществляют забор воздуха из окружающей среды, сгущая его до нужных показателей (примерно до 90%). Некоторые устройства работают на сжиженном газе из баллонов. Но они стоят значительно дороже, поэтому встречаются реже.
Для того чтобы обеспечить поступление кислорода в организм, используются маски и назальные канюли. Это может быть обычная конструкция, которая применяется, если точная концентрация газа в дыхательной смеси не имеет решающего значения. При этом она обеспечивает среднюю скорость потока. Такие маски применяются при остром и хроническом бронхите для облегчения общего состояния пациента.
При серьезном кислородом дефиците, который может случиться после приступа астмы, следует использовать макси с клапанами Вентури или частичным обратным потоком. За счет значительной скорости потока происходит быстрое насыщение тканей кислородом, что обычно быстро улучшает состояние пациента.
В домашних условиях рекомендуемая концентрация газа в дыхательной смеси – около 60%. Более насыщенные составы нужно использовать с осторожностью и только после консультации с врачом. Особенно это касается пациентов, страдающих дыхательной недостаточностью. В периоды обострения время терапии в среднем может составлять не менее 15 часов в сутки, в идеале – 24 часа. В ночное время скорость потока дыхательной смеси разрешается увеличить.
Методы оксигенотерапии
Сегодня в медицинских учреждениях чаще всего используется ингаляционный способ введения кислорода в организм. Когда смесь поступает в дыхательные пути при помощи специальных масок, трубок и катетеров. В некоторых случаях, когда ингаляционный метод использовать невозможно, кислород вводится в организм подкожно или внутривенно. Для процедуры применяется не чистый газ, а его смесь, которая может иметь разную концентрацию.
В лечебных учреждениях для оксигенотерапии чаще всего применяется носовой катетер. Перед началом процедуры всегда следует подготовительный этап, когда врач проверяет все узлы оборудования на предмет утечки. Это важный момент, поскольку высококонцентрированный кислород легко воспламеняется и может вызвать пожар. По этой же причине нельзя проводить терапию вблизи открытых источников огня.
Перед введением катетера в носовую полость он стерилизуется и смазывается вазелином. Правильность установки определяется посредством пальпации — его внутренняя часть должна быть видна в зеве. Если все в порядке, то наружный конец закрепляется у височной части или на щеке пациента. Во время процедуры врач следит за чистотой катетеров и меняет их по мере надобности, чередуя ноздри.
После окончания сеанса пациент должен некоторое время находиться в состоянии покоя. Если кислородная терапия была назначена впервые, то она полностью должна проходить под наблюдением врача. После процедуры он наблюдает за состоянием здоровья пациента и оказывает ему помощь в случае недомогания. В домашних условиях начинать терапию следует с коротких 10-минутных ингаляций кислородом, постепенно увеличивая время до 30 минут. В периоды обострения бронхита или астмы проводятся более серьезные процедуры.
Использовать кислородный концентратор можно и даже нужно не только в периоды обострений, но и во время ремиссий. Современный человек в условиях жизни в мегаполисе испытывает постоянную гипоксию, поскольку уровень кислорода в городах обычно ниже нормы. Это проявляется в снижении иммунитета, регулярных головных болях, повышенной утомляемости. Для людей, страдающих заболеваниями органов дыхания, хроническая нехватка кислорода вдвойне опасна, поскольку может спровоцировать приступ.
Для профилактики гипоксии в домашних условиях рекомендуется принимать кислородные коктейли, а также проводить регулярные 30-минутные ингаляции. Коктейли чаще всего делаются на основе фруктовых соков, поэтому они приятны на вкус. Их любят дети и взрослые. Однако не стоит забывать, что это лечебный напиток, который имеет свои противопоказания. Его нельзя употреблять при обострении желудочно-кишечных заболеваний или мочекаменной болезни. Также перед приемом кислородных коктейлей нужно убедиться, что у пациента нет аллергии на их компоненты. Назначается напиток обычно курсами продолжительностью около четырех недель. При обострении бронхита у взрослого или ребенка дополнительно к коктейлям также используются ингаляции.

Источник





