Клиники при гнойном гайморите


Лечение острого гнойного гайморита в ЛОР клинике №1
Автор:
Острый гнойный гайморит – это воспаление придаточных гайморовых пазух носа. Заболевание достаточно распространенное, чаще всего является осложнением острого респиратиорного вирусного заболевания или любой длительной заложенности носа (вазомоторный ринит, аллергический ринит и проч.). То есть любой длительно протекающий насморк и заложенность носа, независимо от причины его возникновения, если его не лечить может осложниться гнойным воспалением придаточных гайморовых пазух носа. (P.S.:Также причиной развития одностороннего гнойного гайморита может явиться воспалительные процессы в корнях зубов верхней челюсти или пломбный материал, как инородное тело, попадание которого в гайморову пазуху возможно в некоторых случаях при пломбировании корней 5-6-го зубов верхней челюсти.)
Механизм развития воспаления в гайморовых пазухах:
В связи с отеком слизистой оболочки носа блокируется выходное отверстие гайморовой пазухи (соустье), что затрудняет физиологический отток слизи из пазухи. Кроме того, само по себе отсутствие нормального воздухообмена в пазухе провоцирует увеличение слизеобразования, слизь накапливается, застаивается и становится идеальной средой для размножения бактерий и той условно-патогенной микрофлоры, которая заселяет слизистые оболочки, что и приводит к гнойному воспалению.
Кто особо угрожаем по развитию гнойного гайморита:
Риск развития острого гнойного гайморита многократно повышается у людей имеющих анатомические особенности носа и гайморовых пазух (искривление носовой перегородки, анатомические особенности в области расположения соустья гайморовой пазухи), затрудняющих нормальную аэрацию гайморовой пазухи и эвакуацию отделяемого из пазухи.
Когда можно заподозрить развитие острого гнойного гайморита:
Если на фоне насморка и заложенности носа:
- отделяемое из носа становится желто-зеленого цвета, иногда приобретает зловонный запах
- заложенность носа усиливается
- присоединяется чувство заложенности или тяжести в области гайморовых пазух (подглазничная область справа и слева от носа)
- головная боль
- боль в проекции гайморовой пазухи (лицевые боли), чувство давления и боли в гайморовых пазухах может усиливаться при наклоне головы вниз.
- часто появляется ощущение невозможности сосредоточения, ухудшение общего самочувствия
- возможно повышение температуры до субфебрильных цифр (37-37,8 град.)
Почему при появлении симптомов острого гнойного гайморита необходимо срочно обратиться к ЛОР врачу:
Не забывайте, что «нос растет на голове», а значит любые гнойные заболевания околоносовых пазух – это наличие гноя в черепе, в непосредственной близости к полости глазниц и к головному мозгу, следовательно и осложнения могут быть крайне серьезными, с самыми непредсказуемыми последствиями:
- Отиты
- Внутриглазничные осложнения (флегмона орбиты, абсцесс орбиты)
- Внутричерепные осложнения (менингит, энцефалит, абсцесс головного мозга)
Не надо пытаться справиться с гайморитом самостоятельно. Наличие гнойного процесса в пазухе говорит о том, что сама она опорожниться не может и если время будет упущено, большая вероятность, что гной сам проложит себе путь в один из близлежащих органов.
Современные возможности диагностики и лечения острого гнойного гайморита.
В современных специализированных ЛОР клиниках или ЛОР кабинетах есть все необходимые условия для выявления диагноза острого гнойного гайморита в день обращения. Врач оториноларинголог проведет эндоскопический осмотр носа и носоглотки, на котором с помощью видеокамеры, с освещением и увеличением будет осмотрено в том числе место соустья гайморовых пазух, на предмет наличия и характера отделяемого из соустья.
Ультразвуковое исследование придаточных пазух носа подтвердит наличие или отсутствие отека и отделяемого в гайморовых пазухах.
После постановки диагноза ЛОР врач назначит медикаментозную терапию, а также индивидуально подберет пациенту курс лечебных манипуляций и аппаратного лечения, облегчающий эвакуацию гнойного содержимого из пазух, что позволит уже с первых дней лечения облегчить состояние пациента, снизить болевой синдром, облегчить носовое дыхание, значительно улучшить прогноз выздоровления, избежать повторных курсов антибиотикотерапии.
При необходимости (при высоком риске развития внутричерепных осложнений) проводится пункция гайморовых пазух носа с промыванием и введением в пазуху лекарственных веществ. Современные методы обезболивания позволяют провести эту манипуляцию безболезненно, с минимальным дискомфортом для пациента. Альтернативой пункции является экстракция гнойного отделяемого с помощью Ямик-катетера (эффективный неинвазивный метод).
В части случаев возможно промывание пазух носа методом перемещения (с помощью электроотсоса).
Для того, чтобы ускорить процесс выздоровления, тщательно санировать носоглотку от патогенной микрофлоры, снять отек, облегчить самостоятельный отток отделяемого из пазухи, купировать воспаление и усилить местный иммунитет, применяется аппаратные методы лечения: УЗОЛ терапия, лазеротерапия, фотохромотерапия, магнитотерапия.
Врачами-оториноларингологами медицинского центра «ЛОР клиника номер 1» разработана комплексная программа для лечения острого гнойного гайморита.
Не затягивайте обращение к ЛОР врачу, помните, чем быстрее Вы обратитесь за помощью, тем легче будет специалисту справиться с симптомами заболевания, тем более щадящие методы лечения применимы, меньше вероятность хронизации и формирования осложнений!
Источник
Общая информация
Хронический гайморит – одна из разновидностей синуситов, при которой воспаление развивается в гайморовой пазухе. Заболевание может спровоцировать запущенный насморк, искривление носовой перегородки, аллергия, заболевания зубов и другие причины. В результате ослабления иммунитета патогенные микроорганизмы проникают в полость пазухи и активно размножаются, вызывая воспаление.
Виды хронического гайморита
Тактику лечения хронического гайморита оториноларинголог определяет, исходя из нескольких факторов, в том числе разновидностей заболевания.
В зависимости от характера воспаления хронический гайморит может быть:
- катаральным,
- гнойным,
- полипозным,
- кистозным,
- смешанным.
В зависимости от того, как инфекция проникла в пазуху, диагностируют следующие формы хронического гайморита:
- риногенный, развившийся в результате ринита или синусита;
- гематогенный, вызванный инфекционным возбудителем, циркулирующим в крови;
- одонтогенный, появившийся вследствие заболеваний зубов;
- травматический, спровоцированный травмами в области гайморовых пазух.
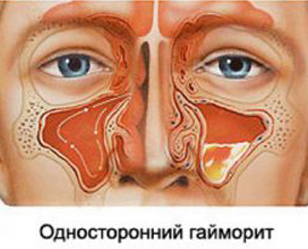
Вне зависимости от формы хронический гайморит может быть односторонним (диагностируется чаще всего) и двусторонним.
Кроме того, хронический гайморит различается по характеру возбудителя и может быть бактериальным или грибковым.
После точной диагностики заболевания опытные врачи успешно лечат все формы хронического гайморита.

Симптомы
Как любое хроническое заболевание, гайморит имеет две стадии: ремиссии и обострения. В первом случае жалобы практически отсутствуют. Обострение хронического гайморита сопровождается следующими симптомами:
- заложенностью носа;
- болью в области гайморовой пазухи, отдающей в зубы, скулы или лоб;
- повышением температуры тела до 37,5 С°;
- выделениями из носа белесоватого цвета, которые через несколько дней зеленеют и приобретают гнойный характер.
Из-за стекания слизи по задней стенке глотки появляется кашель, который мучает больного не только днем, но и ночью. Все симптомы в совокупности значительно ухудшают качество жизни пациента: развивается бессонница, появляется чувство усталости из-за головных болей и кашля.
Если вас беспокоят перечисленные выше симптомы, не занимайтесь самолечением, обязательно обратитесь к врачу. Хронический гайморит может стать причиной развития серьезных осложнений, угрожающих жизни.

Диагностика
Для диагностики заболевания применяются классические и современные методики. В первую очередь врач осматривает пациента и собирает анамнез. Исследование полости носа проводится с помощью риноскопии – традиционных инструментов – или микрохирургического оборудования, позволяющего более детально оценить состояние пазух и особенности анатомического строения носа. Для уточнения формы заболевания и выбора тактики лечения проводится рентгенологическое обследование или компьютерная томография. В период обострения патологии возможно проведение диагностической пункции для определения типа возбудителя и его чувствительности к антибиотикам.

Оперативное лечение хронического гайморита
Если курсы консервативной терапии оказываются неэффективны и обострения продолжаются, необходимо провести хирургическое лечение. В ходе оперативного вмешательства врач удаляет гной, кисты, полипы, пломбировочный материал из пазухи и промывает ее антисептическим препаратом. В настоящее время успешно применяют различные методики, и врач выбирает оптимальную, исходя из формы и стадии заболевания, общего состояния пациента.
Операции при хроническом гайморите
Лечение хронического гайморита проводят опытные оториноларингологи с использованием современных технологий и оборудования.
Суть оперативного лечения – в очистке пазух от гнойного содержимого и их промывании.
В зависимости от формы и тяжести заболевания ЛОР-хирурги выполняют следующие операции.

Пункция. Эту процедуру проводят амбулаторно, с использованием местной анестезии. Врач вводит в стенку гайморовой пазухи тонкую иглу, отсасывает гной, а затем промывает полость антибактериальным, противогрибковым или антисептическим раствором. В зависимости от формы и тяжести заболевания процедура может проводиться несколько раз. Чтобы не делать несколько проколов, устанавливают катетер, через который проводят дальнейшие манипуляции.
Амбулаторная процедура
Время процедуры — 10 мин
Микрохирургическая микрогайморотомия. Проводится под общим наркозом при наличии новообразований или большого количества гноя. Для доступа к содержимому пазухи врач выполняет небольшой прокол под губой в ротовой полости. Через отверстие вводится микрохирургический инструмент, с помощью которого оториноларинголог исследует состояние пазухи, удаляет гной, вводит лекарство. Микрохирургическая микрогайморотомия – малотравматичная и эффективная операция, отличающаяся быстрым периодом восстановления.
Микрохирургическая эндоназальная гайморотомия. Операция выполняется без проколов и разрезов, а доступ к пазухе осуществляется через естественное или искусственно созданное соустье в зоне нижнего или среднего носового хода. Последующие действия врача аналогичны тем, что выполнятся при микрохирургической микрогайморотомии.
Классическая гайморотомия. Если по каким-либо причинам проведение микрохирургической операции невозможно, врачи выполняют радикальное вмешательство. В этом случае ЛОР-хирург делает разрез слизистой длиной 5–6 см под верхней губой. Затем специальным инструментом в кости делают отверстие для ввода инструментов, удаляют содержимое пазухи и вводят лекарство.
Лечение хронического гайморита проводят высококвалифицированные специалисты с большим опытом проведения различных операций.
Источник
Симптомы гайморит острого
- Повышенная температура тела, озноб.
- Общее недомогание.
- Насморк (выделения из носа обычно сначала слизистые, а на 5-7 день — гнойного характера).
- Заложенность носа.
- Чихание.
- Боль в области гайморовых пазух (подглазнично-щечной области), отдающая в зубы, лоб, корень носа.
- Боли усиливаются при наклоне головы вперед, чихании или кашле.
- Гнусавость.
- Снижение обоняния.
Формы
По типу воспаления выделяют:
- острый катаральный гайморит обычно не отличается от насморка и проявляется заложенностью, выделениями из носа, иногда отмечается небольшая тяжесть в щечно-подглазничной области. Острый катаральный гайморит может закончиться выздоровлением или перейти во вторую стадию, то есть стадию острого гнойного гайморита;
- острый гнойный гайморит характеризуется скоплением гноя в гайморовых (верхнечелюстных) пазухах. Лицевая боль становится более интенсивной, присоединяется головная боль, общее состояние больного значительно ухудшается.
При любой из форм гайморит может быть:
- односторонним (воспаление пазухи с одной стороны);
- двухсторонним (воспаление пазухи с обеих сторон).
В зависимости от того, откуда проникает инфекция в гайморовы пазухи, выделяют:
- риногенный гайморит (гайморит, развивающийся в результате ринитов (насморка));
- гематогенный гайморит (развивающийся в результате проникновения в полость гайморовой пазухи инфекции);
- одонтогенный гайморит (развивается на фоне заболевания зубов);
- травматический (в результате травм и ранений верхней челюсти).
Причины
Острый гайморит развивается:
- как осложнение после острых респираторных инфекций;
- при наличии очагов инфекции в области носоглотки (ринит (насморк), тонзиллит (воспаление небных миндалин));
- на фоне заболевания зубов верхней челюсти;
- в результате аллергии.
Предрасполагающим фактором также является сезонный гиповитаминоз, то есть состояние сниженного тонуса организма на фоне недостатка витаминов (как правило, в осенне-зимний период).
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика
- Анализ жалоб и анамнеза заболевания: отмечает ли пациент заложенность носа, густые выделения из носа (возможно, зеленого цвета), головную или лицевую боль, усиливающуюся при наклоне головы вперед, гнусавость, повышение температуры тела, наличие предшествующего заболеванию насморка, простудных заболеваний, факт лечения у стоматолога и т.д.
- Общий осмотр: наличие припухлостей в области щек, при надавливании в области гайморовых пазух отмечается дискомфорт — от повышенной чувствительности и легкой болезненности до резкой боли, отдающей в область глазницы и др.
- Риноскопия — инструментальный осмотр носовой полости, в ходе которого могут быть обнаружены признаки развития воспалительного процесса (отечность и покраснение слизистой оболочки, гнойные выделения).
- Эндоскопический осмотр носа позволяет обнаружить гной в среднем носовом ходе, что свидетельствует о наличии гнойного гайморита.
- Рентгенологическая диагностика: на рентгеновском снимке гайморовых пазух в некоторых случаях виден уровень жидкости. Метод позволяет отличить гнойный гайморит от катарального, но далеко не всегда рентгенологического заключения достаточно для постановки окончательного диагноза.
- При сомнительной клинической картине, когда недостаточно данных рентгенологического заключения, прибегают к диагностической пункции гайморовой пазухи: специальной тонкой иглой под местным обезболиванием прокалывают стенку верхнечелюстной пазухи в носу, в том месте, где она наиболее тонкая. Затем с помощью шприца вытягивают содержимое пазухи. При получении гноя пазуху промывают и вводят в нее лекарственное вещество.
- Содержимое из пазух высевают на питательную среду для определения типа возбудителя инфекции и его чувствительности к антибиотикам (антибиотикограмма). Данные антибиотикограммы применяются при выборе антибактериального лечения (если стандартная терапия оказалась неэффективна) или при рецидивирующих (повторяющихся) гайморитах.
- УЗИ околоносовых пазух иногда применяется как альтернатива рентгеновскому исследованию.
- Орофарингоскопия (обследование ротовой полости) на выявление кариозных зубов, оценка состояния пломб и др. При необходимости показана консультация стоматолога.
- Диафаноскопия лампочкой Геринга (лампочку в затемненной комнате вводят в полость рта больного, который затем плотно обхватывает ее основание губами. При воспалении верхнечелюстной пазухи отмечают снижение свечения лампочки).
Лечение гайморит острого
Медикаментозное лечение:
- сосудосуживающие препараты в виде спреев или капель в полость носа (препараты данной группы снимают отек слизистой и способствуют выведению застоявшейся жидкости из гайморовых пазух). Средства применяются коротким курсом, продолжительностью 5-7 дней;
- спреи в нос, содержащие антибиотики и стероидные гормоны (обладают противовоспалительным действием);
- антигистаминные препараты, если заболевание развилось на фоне аллергических реакций;
- муколитики – препараты, способствующие разжижению содержимого гайморовых пазух и, как следствие, улучшающие его выведение;
- при гнойном гайморите возможно назначение антибиотиков (в виде таблеток или инъекций).
Немедикаментозное лечение.
- Пункции (прокол) верхнечелюстных пазух. Для этого специальной тонкой иглой под местным обезболиванием прокалывают стенку верхнечелюстной пазухи в том месте, где она наиболее тонкая. Пазуху промывают антисептическим раствором и вводят в нее лекарственное вещество.
Преимущество метода: возможность быстрого извлечения гнойного содержимого (что приводит к быстрому уменьшению головной и лицевой боли, улучшению общего состояния); возможность введения непосредственно в пазуху различных лекарств.
Недостаток метода: необходимость неоднократного повторения процедуры при наличии гнойного процесса (до окончательного очищения пазухи); возможность осложнений при атипичном строении пазухи (редко). Проведение пункций гайморовых пазух во многих случаях позволяет обойтись без назначения антибиотиков. - Чтобы не проводить повторную пункцию, во время первого прокола устанавливают дренаж – тонкую резиновую трубку, через которую производят дальнейшее промывание пазухи.
- Установка ЯМИК-катетера – беспункционный метод лечения, альтернатива проколам. Под местным обезболиванием в нос вводится резиновый катетер, у которого раздуваются 2 баллона — в носоглотке и в области ноздри. Таким образом, носовая полость герметично закрывается, после этого через отдельный канал шприцем отсасывают содержимое из пазух, а затем вводят туда лекарство.
- Преимущество метода: неинвазивность процедуры (не нарушается целостность слизистой оболочки).
Недостаток метода: возможна необходимость проведения нескольких повторных процедур (как и в случае с пункциями); данная процедура проводится далеко не во всех медицинских учреждениях. - Промывание носа солевыми, травяными и антисептическими растворами:
- процедуру можно проводить самостоятельно в домашних условиях с помощью специальных устройств для носового душа, спреев или спринцовки;
- в ЛОР-кабинетах промывание носа и околоносовых пазух проводят методом перемещения лекарственных средств (народное название метода – « кукушка»). Пациенту в одну ноздрю вливают раствор, из другой ноздри отсасывают содержимое с помощью отсоса, при этом пациент повторяет « ку-ку», чтобы раствор не попадал в ротоглотку. Процедура абсолютно безболезненная и неинвазивная, но значительно менее эффективная, чем пункция и ЯМИК.
- Физиотерапию (лечение с помощью природных и искусственно создаваемых физических факторов) назначают на стадии выздоровления и только при хорошем оттоке содержимого из пазух.
- Прием общеукрепляющих препаратов.
Хирургическое лечение проводится при наличии орбитальных (глазных) и внутричерепных осложнений. Лечение сводится к вскрытию гнойных полостей и их санации, то есть удалению гноя.
Осложнения и последствия
- Воспаление мягких тканей лица.
- Распространение воспаления в дыхательные пути: воспаление бронхов (бронхит), легких (пневмония), а также ушей (отит).
- Распространение воспалительного процесса в полость черепа с развитием менингита (воспаление мозговых оболочек), энцефалита (воспаление вещества головного мозга) или абсцесса мозга (образование гнойных полостей).
- Гнойное воспаление костей черепа (серьезное осложнение, требующее хирургического вмешательства).
- Воспаление глазного яблока и его оболочек, возможно гнойное воспаление, что может стать причиной потери зрения.
- Воспаление тройничного нерва (крупного нерва в области лица), сопровождающееся сильной болью.
- Сепсис — тяжелое осложнение, развивающееся при попадании возбудителя в кровеносное русло, с дальнейшим образованием вторичных очагов воспаления в жизненно важных органах.
- Риск летального исхода.
Профилактика гайморит острого
- Своевременное и адекватное лечение насморка (ринита).
- Лечение заболеваний носа, сопровождающихся затруднением носового дыхания (хронический ринит, искривление перегородки носа).
- Своевременная санация (лечение) кариозных зубов.
- Своевременное лечение аллергии.
- Профилактика простудных заболеваний и укрепление иммунитета:
- закаливание в осенне-зимний период;
- избегать переохлаждений;
- прием поливитаминных комплексов в осенне-зимний период;
- ношение защитных повязок в период массовой заболеваемости, например, гриппом;
- сбалансированное и рациональное питание (употребление в пищу продуктов с высоким содержанием клетчатки (овощи, фрукты, зелень) и др.).
Дополнительно
Некоторые кости черепа человека представляют собой полые образования, то есть внутри имеют пазухи.
Выделяют следующие пары (правая и левая) околоносовых пазух:
- верхнечелюстные (гайморовы) – расположены в верхнечелюстных костях. Передняя их стенка соответствует верхней части щеки. Воспаление гайморовой пазухи называют гайморитом;
- лобные (фронтальные) – расположены в лобной кости, в центральной части лба, над переносицей. В случае воспаления лобной пазухи говорят о фронтите;
- решетчатые (этмоидальные) – состоят из отдельных, связанных друг с другом воздухоносных клеток, которые делятся на передние решетчатые и задние решетчатые клетки, они расположены в глубине носа. Воспалительный процесс в этмоидальных пазухах — это этмоидит;
- клиновидные (сфеноидальные) – расположены в клиновидной кости, наиболее глубокие околоносовые пазухи, задняя их стенка граничит с полостью черепа и головным мозгом. Сфеноидит — это воспаление клиновидных пазух.
Самой большой пазухой является гайморова (верхнечелюстная). Гайморова пазуха расположена в теле верхнечелюстной кости.
Попадание в пазуху бактерии, вируса или аллергена провоцирует развитие отека, просвет пазухи уменьшается, образуется избыточное количество слизи, которая нарушает движение воздушного потока. В полости начинают размножаться бактерии, продуцирующие гной. Так развивается гайморит.
Источник


