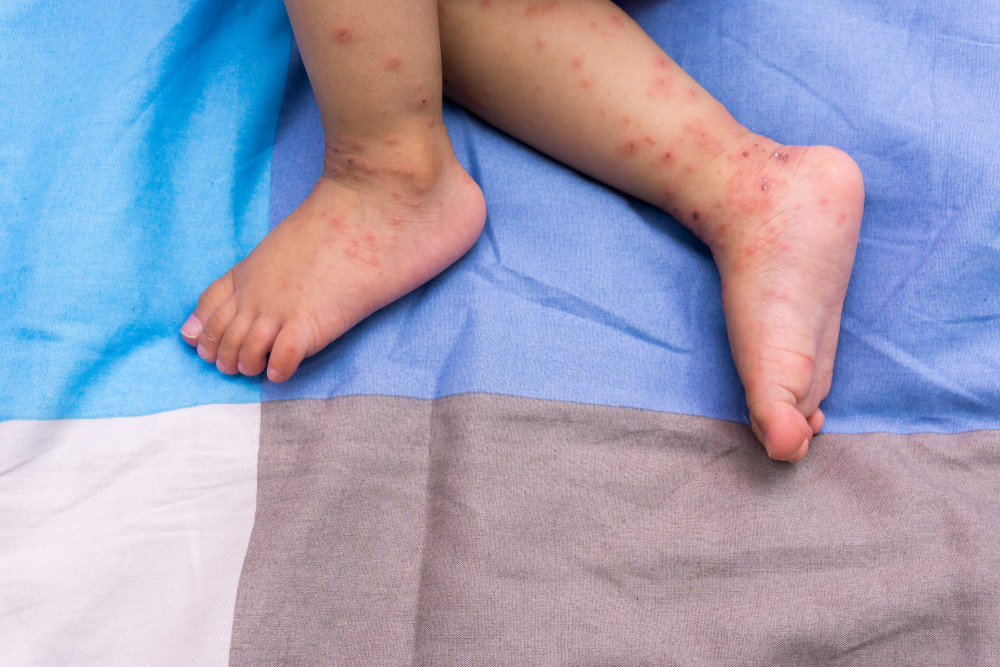
Коллективный иммунитет при кори

К сожалению, врачи (а точнее, чиновники от медицины) затрудняются дать ответ на вопросы: на вопрос, каким образом работает этот самый коллективный иммунитет и откуда берется волшебная цифра 95%. Но я не врач 🙂 Давайте попробуем вместе разобраться с этим самым herd immunity, используя простые и понятные аналогии из области ядерной физики. Благо, здесь нет никакой магии, а для понимания базовых принципов глубокие знания в области физиологии, вирусологии, микробиологии, иммунологии и эпидемиологии не обязательны, хоть отнюдь и не лишние.
Итак, проводим мысленный эксперимент. В некую группу людей попал носитель вируса в инкубационном периоде. Вирус кори весьма контагиозный (легко передающийся при контакте, особенно внутри помещения), и через некоторое время какие-то количество N общавшихся с носителем и не имеющих иммунитета заболеют и начнут распространять вирус дальше.
Тут возможны следующие варианты:
Если N>1, то возникает очаг инфекционного заболевания — число больных резко увеличивается;
Если N=1 (приблизительно), то мы имеем постоянную циркуляцию возбудителя с более-менее стабильным числом случаев болезни ежегодно;
Если N<1, то мы имеем затухание болезни.
Для лучшего понимания проведу аналогию с процессами, происходящими в ядерном реакторе или в атомной бомбе. Допустим, у нас есть кусок обогащенного урана (группа людей), в который залетает случайный нейтрон (вирус). Если этот нейтрон попадет в атом урана-235 (вирус попадет в организм восприимчивого человека), то атом расщепляется и выделяет новые нейтроны (человек заболевает и выделяет новые вирусы). Эти новые нейтроны могут вызвать реакцию расщепления N других атомов. Если N<1, то ничего страшного не происходит, реакция угасает. Если N=1, то начинается самоподдерживающаяся цепная реакция, благодаря которой долгие годы работают атомные реакторы на электростанциях, ледоколах и подводных лодках. Если коэффициент становится больше единицы, то количество делящихся атомов (больных людей) начинает очень быстро возрастать, и происходит атомный взрыв (эпидемическая вспышка).
Вернемся к нашей кори.
На коэффициент N влияет множество факторов: свойства возбудителя (контагиозность, длительность инкубационного периода), сезонность (летом у людей иммунитет сильнее, чем ранней весной) интенсивность социальных связей носителя (студент, который живет в общаге, ходит на лекции днем и дискотеки вечером, заразит больше, чем одинокий пенсионер).
Кроме того, коэффициентом N можно управлять. Например, чем быстрее мы будем выявлять и изолировать больных, тем меньше людей заразится. Еще одно эффективное средство борьбы с эпидемией — объявление карантина, когда крупные группы распускаются и дробятся на мелкие, при этом N неизбежно уменьшается. Отметим, что аналогичный прием применяется в атомной бомбе: есть понятие «критической массы», при достижении которой начинается взрывная цепная реакция. До этого компоненты бомбы разделены на несколько частей с безопасной докритической массой, то есть находятся в состоянии «карантина».
Еще один способ — уменьшение восприимчивости окружающих людей к болезни. Предположим, что у нас есть вакцина, которая формирует устойчивый специфический иммунитет к возбудителю (инфекционному агенту). В результате вакцинирования какой-то части населения мы теоретически уменьшим количество восприимчивых в окружении, то есть вместо N мы получим N’, причем:
N’ = N*(100%-K),
где К — процент охвата прививками эпидемического окружения больного.
Пример. Если в классе 30 детей, и все непривитые и неболевшие (то есть восприимчивые), то в теории носитель вируса кори может заразить все 30 детей. Теперь предположим, что в этом классе охват прививками 90%. Тогда количество восприимчивых к кори N’ станет:
N’ = 30 * (100% — 90%) = 3
Логика коллективного иммунитета заключается в том, что после прививания какого-то процента населения К мы придем к ситуации, когда N окажется меньше единицы, и занос инфекции не приведет к эпидемической вспышке. Например, если в нашем примере мы доведем охват до 95%, то количество неимунных станет равным полтора человека:
N» = 30 * (100% — 95%) = 1,5,
и шансы на то, что занос инфекции не приведет к вспышке, становятся очень высокими.
Цифра 95% сегодня является ориентиром — считается, что коллективный иммунитет работает только при достижении такого охвата. Однако очевидно, что этот коэффициент должен быть разным для разных возбудителей и даже разных стран.
Это была теория, а теперь спустимся на грешную землю.
Во-первых, вакцины у нас не волшебные. Если прочитать инструкции, то получится, что самые современные и эффективные вакцины лучших производителей дают ожидаемый эффект примерно у 90% привитых. Лучшие показатели у живых ослабленных вакцин. Так, лучшие вакцины против кори вызывают появление антител у 95% привитых. Это значит, что при достижении отличного 95% охвата и великолепной 95% эффективности, защиты не будет у каждого десятого, и далеко не факт, что это позволит предотвращать вспышки.
Во-вторых, как показывает практика, наличие защитных титров антител еще не дает гарантии того, что привитый не заболеет. Поэтому сегодня общепринятой является точка зрения о том, что прививка призвана не защитить от болезни, а только облегчить тяжесть течения и вероятность осложнений. Что, опять-таки, ставит под сомнение теоретические выкладки, обосновывающие «коллективный иммунитет».
В-третьих, иммунитет после прививки не может сравниться по продолжительности защиты с иммунитетом, приобретенным в результате болезни. Производители говорят, что защита держится 11 лет. Научные исследования свидетельствуют, что через 12 лет с момента вакцинации титры антител снижаются до уровня предиммунизационных. В результате мы имеем нынешнюю ситуацию, когда традиционные «детские» болезни становятся «взрослыми»: привитые в 6 лет к окончанию школы окончательно теряют иммунитет. На сегодня основным уязвимым контингентом по кори являются подростки и взрослые, в том числе и ранее привитые. Так, во время недавнего циклического подъема заболеваемости в Украине наблюдалось несколько тысяч случаев кори, в основном среди подростков, и один умерший — 16-летний мальчик, ранее дважды привитый.
https://pda.bagnet.org/news/accidents/169793
В-четвертых, для достижения высокого охвата нам неизбежно придется игнорировать все противопоказания, с вполне ожидаемыми печальными последствиями. Так, в начале 90-х, в ситуации сильного эпидемического подъема заболеваемости дифтерией, перечень противопоказаний в Украине сократили с 26 до 3. Тогда удалось добиться охвата на уровне 99,5%, но я сомневаюсь, что в конечном итоге нанесенный прививками ущерб оказался меньше предотвращенного. Ко мне уже пятый год приходят письма от родителей, потерявших своих детей: проблемы с вилочковой железой раньше были основанием для отвода от прививок. Сейчас таких детей прививают и, увы, иногда хоронят.
Наконец: массовые прививки конкретно от дифтерии делаются не вакцинами, а анатоксином — инактивированным токсином, от которого в принципе не вырабатывается иммунитет к возбудителю. Это значит, привитый не становится невосприимчивым, вероятность инфицирования у него такая же, как у непривитого.
Естественно, о коллективном иммунитете не может быть речи даже теоретически. Но давайте посмотрим, как массовая вакцинация дифтерийным анатоксином влияет на коэффициент N.
Как я уже писал, антитоксический иммунитет искажает картину болезни. Это приводит к длительному бессимптомному носительству или же к протеканию болезни в стертой форме без строгой изоляции. То есть: коэффициент N в случае инфицирования привитого дифтерийным анатоксином не уменьшается, а наоборот, увеличивается в разы. В ситуации умеренной циркуляции возбудителя (единичные случаи заболевания в год) это само по себе может спровоцировать мощнейшую вспышку.
В недавней публикации я констатировал, что с переходом на бесклеточную вакцину АаКДС можно окончательно забывать о коллективном иммунитете к коклюшу. Прививки от коклюша и без того весьма малоэффективные. В новых безопасных вакцинах иммуногенность еще ниже, а основным действующим веществом является коклюшный анатоксин. Думаю, это одна из причин нынешней ситуации в США, где в результате вспышки в хорошо охваченном прививками контингенте заболеваемость коклюшем достигла допрививочного уровня. Власти пытаются обуздать её дополнительными массовыми вакцинациями. Осмелюсь предположить, что начавшаяся в 2010 году вспышка скоро пойдет на спад, причем независимо от усилий вакцинаторов.
Подведем итоги.
Да, теория коллективного иммунитета достаточно стройна и логична. Однако в реальной жизни получить ожидаемый эффект при помощи поголовной вакцинации можно только для некоторых болезней, в некоторых случаях и достаточно дорогой ценой, которая может лишить всю эту кампанию смысла. Но говорить об этом смысле можно только в случае, если мы дорожим жизнью каждого. Если нет — добро пожаловать в Herd Immunity…
Источник
© Сергей Бобылев/ТАСС
По данным главы Роспотребнадзора Анны Поповой, в этом году прививки от гриппа в России сделали уже 33 млн 700 тыс. человек. Вакцинация — единственный доказанный способ защититься от гриппа. Хотя привитые люди тоже болеют, но риск все же сильно снижается. «Вакцинация против гриппа в первую очередь гарантирует, что человек не умрет от гриппа. Случаев смерти от гриппа у нас у привитых практически нет», — говорит Анна Попова. По ее словам, иммунитета, который создает вакцина, хватает до конца эпидсезона, а прививаться могут в том числе дети от шести месяцев и беременные женщины. Идеально сделать прививку от гриппа к концу октября: тогда к началу роста заболеваемости у вас уже будет иммунитет.
По данным ВЦИОМ, больше половины опрошенных россиян считают, что прививки являются эффективным способом защиты от инфекций, но при этом каждый пятый уверен в их бессмысленности. Число антипрививочников растет по всему миру, и это — серьезный риск. В феврале прошлого года Всемирная организация здравоохранения уже зафиксировала в Европе рекорд по заболеваемости корью. Заведующий кафедрой инфекционных болезней и эпидемиологии РНИМУ им. Н.И. Пирогова, д.м.н., профессор Владимир Никифоров рассказал, чем нам это грозит и какие прививки стоит повторить взрослым, чтобы себя обезопасить.
Чем больше людей в обществе привито, тем сильнее популяционный (еще говорят — коллективный) иммунитет. То есть там, где вакцинировано большинство людей, меньше шансов заболеть даже у тех, кто прививки не делал (например, по медицинским показаниям). «Если привить 95–97% людей, инфекция вообще исчезнет, — объясняет Владимир Никифоров. — Ей просто будет не за кого зацепиться. Именно это произошло с натуральной оспой».
То есть, во-первых, из-за антипрививочников вирус не «умирает». А во-вторых, от них могут пострадать те, кому прививки противопоказаны, или те, у кого они не сработали.
Ни одна вакцина не гарантирует того, что вы не заболеете. «Если я привью сто человек, то как минимум у пятерых это все равно не даст результата, — рассказывает Никифоров. — И это еще очень хороший вариант. Есть вакцина от холеры с эффективностью 65%, и то ее считают целесообразным использовать». Это не значит, что прививаться бесполезно: вакцинированный человек перенесет болезнь легче.
Исключение — грипп: этот вирус постоянно мутирует. Поэтому всегда есть риск, что вас привьют от одного вида вируса, а вы заразитесь другим. В то же время, по словам главы Роспотребнадзора Анны Поповой, каждый год в России готовятся к тому, что придет два штамма гриппа А и два штамма гриппа Б. И каждую весну ВОЗ дает новый рецепт вакцин, изучив огромное количество информации со всего мира.
К счастью, это практически невозможно. Последний случай заболевания человека оспой был зафиксирован в 1979 году. «Может, где-то в бассейне Амазонки у какого-нибудь племени, которое никто никогда не видел, оспа еще есть, — говорит Никифоров. — Но за столько лет шило бы из мешка вылезло».
Не только. «Вакцина от кори — «капризная», любое нарушение правил хранения и технологии самого вакцинирования — и она потеряет эффективность», — рассказывает Никифоров. Еще, по его словам, эпидемиологическую обстановку могут осложнять мигранты (особенно в Европе, в которую в последние годы едет много людей с Ближнего Востока).
Подробнее о кори и о том, как себя от нее обезопасить, читайте в материале ТАСС.
Те, что внесены в Национальный календарь профилактических прививок. Среди них — вирусный гепатит B, туберкулез, пневмококковая инфекция, дифтерия, коклюш, столбняк, полиомиелит, корь и краснуха. Скорее всего, с большинством этих болезней вы никогда не сталкивались — именно благодаря вакцинации. Чтобы сформировать иммунитет, прививки делают по несколько раз — в определенном возрасте.
Надо. Дело в том, что иммунитет, полученный благодаря вакцине, не бессрочен. Например, женщинам от 18 до 25 лет, не болевшим краснухой и привитым от нее однократно, стоит сделать ревакцинацию. Людям, практикующим незащищенный секс и часто меняющим партнеров, следует повторить прививку от гепатита B. «А если вы на даче поранитесь лопатой, я вам очень советую привиться от столбняка», — добавляет Владимир Никифоров. Есть смысл повторить и прививку от кори (особенно сейчас, с учетом роста заболеваемости).
И уж тем более привиться от той или иной болезни стоит, если вы не знаете, вакцинировали ли вас в детстве, или точно знаете, что не вакцинировали (без медицинских противопоказаний).
В поликлинику, к вашему участковому терапевту. Он осмотрит вас и примет решение, стоит ли вам сделать прививки и какие. В государственной клинике они будут бесплатными. Еще можно сдать платные анализы, которые покажут, сохранился ли у вас иммунитет к распространенным инфекциям. Но врачи говорят, что даже при положительном результате прививку есть смысл повторить, потому что через какое-то время иммунитет все равно может угаснуть. В любом случае универсального совета «за глаза» вам никто не даст — только терапевт в зависимости от вашего состояния здоровья подскажет, что делать.
«Глупость, — категорически заявляет Владимир Никифоров. — В 30 лет вам грозит только то, что грозило бы и в детстве». Иными словами, негативные последствия возможны, но не потому, что вы взрослый, а из-за особенностей вашего организма.
Никак. От аллергии или индивидуальной реакции застраховаться невозможно. «Из миллиона человек найдется один, у кого от анальгина заболит голова, — объясняет Владимир Никифоров. — А от димедрола он пойдет сыпью». Возможность того, что вакцина окажется некачественной, хоть и минимальная, но тоже есть. Но поликлиника — частная или государственная — отвечает за свою работу по закону. Одним словом, риск здесь такой же, как риск купить в магазине некачественное молоко и отравиться, только много меньше. Вы же не перестаете покупать продукты из-за такой возможности? Вот и тут так же.
Перед вакцинацией человек должен быть абсолютно здоров (если у вас хроническое заболевание, то оно не должно быть в стадии обострения). При хронических болезнях, сниженном иммунитете и любых особенностях здоровья советуйтесь с терапевтом.
Бэлла Волкова
Источник

Ориентировочное время чтения: 5 мин.
Ссылка на статью будет выслана вам на E-mail:
Если вы спросите кого-нибудь в Центре по контролю и профилактике заболеваний (CDC) или Всемирной организации здравоохранения (ВОЗ) или вашего семейного врача, кто те люди, которые впервые обнаружили полиовирус, и когда они это сделали, то скорее всего им будет трудно найти правильный ответ. Ответ, кстати, – Карл Ландштайнер, доктор медицины и Эрвин Поппер, доктор исторических наук Австрии в 1908 году.
В то же время, маловероятно, что в Центре по контролю заболеваний (CDC), ВОЗ или большинство врачей смогут назвать вам имя человека, который придумал теорию «коллективного иммунитета», которая служит основополагающей основой для оправдания кампании по обязательной вакцинации. Имя этого человека – доктор Артур У. Хедрич, сотрудник службы здравоохранения в Чикаго, штат Иллинойс. Он заметил, что «в 1900-1930 годах вспышки кори в Бостоне прекратились, когда 68 процентов детей заразились вирусом».
Позже, в 1930-х годах, Хедрич заметил, что после переболевания корью 55 процентов детского населения в Балтиморе, остальная часть населения города оказалась невосприимчивой к этой болезни. Именно эти наблюдения привели к разработке теории коллективного иммунитета. Но обратите внимание, что теория была основана на невакцинированных популяциях, которые подвергались воздействию этого заболевания и развивали естественный иммунитет к нему. Это было потому, что каждое поколение подвергалось воздействию болезни, и определенный процент людей получал пожизненный иммунитет. Первоначальная теория коллективного иммунитета не имела никакого отношения к вакцинации. Например, первые массовые кампании по вакцинации против полиомиелита и кори в Соединенных Штатах не производились до 1954-1955 и 1963 годов. Это три десятилетия спустя после того, как Хедрич выдвинул свою теорию.
Основополагающим положением теории было то, что сообщество в целом вырабатывает нужную степень естественной защиты от инфекционного заболевания, после того как часть его членов действительно столкнулась с этим заболеванием, оправилась от него и стала невосприимчивой к нему.
Другими словами:
Чем больше было членов коллектива (сообщества), которые подвергались инфекционному заболеванию и развивали естественный иммунитет к нему, тем меньше угроза, которую болезнь ставила перед всем коллективом (сообществом). Где-то между 1930-х и 1950-х гг.
Теория коллективного иммунитета была извращена следующим образом:
Чем больше членов коллектива вакцинировано против инфекционного заболевания и развило иммунитет к нему, тем меньше угроза, которую болезнь ставила перед всем коллективом (сообществом).
Обратите внимание на эту хитрость! Внезапно важность заражения инфекционным заболеванием была убрана и заменена вакцинацией, а важность естественного иммунитета уменьшилась. В этом и есть проблема, потому что оба эти элемента являются ключевыми для теории Хедрича. Хедрич не думал о вакцинированном сообществе или вызванном вакциной – «временном» – искусственном иммунитете, когда он придумывал свою теорию. Он размышлял о том, как болезнь проникает в сообщество и как это сообщество, в конечном счете, естественно создает сопротивление этому.
Сегодня доктор Хедрич не узнал бы свою теорию. Он, вероятно, первым бы сказал: «Нет, это совсем не то, что я имел в виду. Вы упустили главное”.
Почти каждый, имеющий уровень среднего образования, может ответить на вопрос: «Кто открыл теорию относительности? ». Конечно, Эйнштейн. Эта теория занимает центральное место в науке о физике. Хотя некоторые пытались подвергнуть сомнению эту теорию, ни один ученый или профессор физики не осмелился бы исказить или переделать ее.
Тем не менее, попросите любого сотрудника общественного здравоохранения или медицинского работника, участвующего в вакцинации, правильно объяснить теорию коллективного иммунитета и кто ее выдвинул, многие, вероятно, потерпят неудачу по обоим показателям. Почему? Потому что они не предприняли честных усилий для изучения истории теории. Они ошибочно приняли в качестве истины относительно новый миф, пропагандируемый должностными лицами общественного здравоохранения во всем мире, что коллективный иммунитет может быть достигнут только высоко вакцинированным населением и что каждый невакцинированный индивидуум угрожает здоровью и ослабляет сообщество.
Теория Хедрича о коллективном иммунитете была искажена мифом о том, что вакцина дает искусственный иммунитет, идентичный естественному иммунитету, что является ложью. Этот миф служит для продвижения идеи о том, что только строгое соблюдение обязательных законов о вакцинации защитит общество от болезней, что также является ложью.
Источник перевода: 1796 – гомеопатия и прививки на Фейсбук
Источник: The Vaccine Reaction
Материалы по теме
- Прививки: существует ли коллективный иммунитет?
- Мифы о коллективном иммунитете
- Что такое вакцинальный коллективный иммунитет
Внимание! Предоставленная информация не является официально признанным методом лечения и несёт общеобразовательный и ознакомительный характер. Мнения, выраженные здесь, могут не совпадать с точкой зрения авторов или сотрудников МедАльтернатива.инфо. Данная информация не может подменить собой советы и назначение врачей. Авторы МедАльтернатива.инфо не отвечают за возможные негативные последствия употребления каких-либо препаратов или применения процедур, описанных в статье/видео. Вопрос о возможности применения описанных средств или методов к своим индивидуальным проблемам читатели/зрители должны решить сами после консультации с лечащим врачом.
Рекомендуем прочесть нашу книгу:

Диагноз – рак: лечиться или жить? Альтернативный взгляд на онкологию
Чтобы максимально быстро войти в тему альтернативной медицины, а также узнать всю правду о раке и традиционной онкологии, рекомендуем бесплатно почитать на нашем сайте книгу «Диагноз – рак: лечиться или жить. Альтернативный взгляд на онкологию»
Читать бесплатно
Мы распространяем правду и знания. Если вы считаете нашу работу полезной и готовы оказать финансовую помощь, то вы можете перевести любую посильную для вас сумму. Это поможет распространению правдивой информации о раке и других болезнях и может спасти чьи-то жизни. Участвуйте в этом важном деле помощи людям!
Источник