Корь инфекция и эпидемиологии

Корь (Morbilli) – острое инфекционное заболевание, вызываемое вирусом кори, передающееся воздушно-капельным путем, характеризующееся катаральным синдромом, поражением слизистых полости рта, синдромом интоксикации, наличием пятнисто-папулезной сыпи с переходом в пигментацию.
Этиология: Моrbillivirus – вирус кори – РНК-овый парамиксовирус, обладает комплементсвязывающими, гемагглютинирующими, гемолизирующими свойствами и симпластобразующей активностью.
Эпидемиология: источник – только больной корью человек (заразен с 2 последних дней инкубационного периода и до 5-ого дня с момента появления сыпи), путь передачи – воздушно-капельный (при кашле, чихании, разговоре), трансплацентарный (при заболевании женщины в конце беременности); индекс контагиозности 100%; дети первых 3 мес не болеют (есть врожденный иммунитет у матери; иммунитет после заболевания стойкий, пожизненный.
Патогенез: адсорбция вируса на эпителии слизистых верхних дыхательных путей и конъюнктивы –> проникновение вируса в подслизистую оболочку и регионарные л. у.–> первичная репродукция вируса –> нарастающая волна вирусемии –> катаральное воспаление слизистых зева, носоглотки, гортани, трахеи, бронхов, бронхиол, тонкой и толстой кишки (обусловлено эпителиотропностью вируса) –> специфическая аллергическая перестройка организма, вторичный иммунодефицит –> благоприятные условия для наслоения патогенной или условно-патогенной флоры с развитием осложнений (чаще со стороны дыхательной системы).
Классификация кори:
I. По типу:
1. типичная форма
2. атипичные формы: а) митигированная; б) абортивная; в) стертая; г) бессимптомная
2. По тяжести: а) легкая форма; б) среднетяжелая форма; в) тяжелая форма
3. По характеру течения: гладкое и негладкое (с осложнениями, с наслоением вторичной инфекции, с обострением хронических заболеваний).
Клиническая картина типичной формы кори:
А) инкубационный период (9-17 дней)
Б) катаральный период (3-4 дня):
– постепенно нарастающее повышение температуры тела (до 38,5-39,0 °С)
– синдром интоксикации (снижение аппетита, недомогание, вялость, плаксивость, нарушение сна)
– синдром катарального воспаления слизистых верхних дыхательных путей и конъюнктив; первые симптомы – сухой кашель, заложенность носа, иногда с необильными выделениями серозного характера, объективно – умеренная гиперемия и разрыхленность задней стенки глотки
– на 2-3-й день катарального периода ухудшается состояние больного, кашель усиливается, становится резким, грубым, появляется гиперемия конъюнктив, отечность век, светобоязнь
– на мягком небе – энантема в виде крупных пятен темно-красного цвета, слизистые щек гиперемированные, сочные, разрыхленные, пятнистые
– на 2-3-й день болезни появляются пятна Вельского-Филатова-Коплика (патогномоничный симптом) в виде мелких серовато-беловатых точек, окруженных венчиком гиперемии, локализующихся у коренных зубов на слизистой щек, губ, десен
– иногда сплошные наложения серовато-белого цвета на слизистой десен – десквамация эпителия
– в начале болезни возможна дисфункция ЖКТ (вследствие поражения вирусом слизистой кишечника)
– в динамике характерно постепенное нарастание симптомов с максимальной выраженностью к периоду высыпания, усиление интоксикации и катарального синдрома, несмотря на проводимое симптоматическое лечение; перед началом высыпания нередко наблюдается резкое снижение температуры тела, иногда до нормальной, с последующим новым подъемом уже при появлении сыпи
В) период высыпания (с 4-5-ого дня болезни, длится 3-4 дня):
– появление синдрома экзантемы на фоне максимально выраженных симптомов интоксикации, лихорадки и катарального синдрома
– катаральный синдром проявляется частым, назойливым, иногда мучительным, грубым «лающим» кашлем, иногда с осиплостью голоса (ларинготрахеит), конъюнктивитом, ринитом; в первые 1-2 дня периода высыпания сохраняются гиперемия, разрыхленность слизистых щек, пятнистая энантема и пятна Вельского-Филатова-Коплика
– синдром интоксикации максимально выражен в первые 2 дня периода высыпания: больные вялые, адинамичные, отказываются от еды и питья, у части детей сильная головная боль, бред, судороги, рвота, повышение температуры тела до 40° С
– синдром экзантемы – характерна этапность распространения сыпи: первые элементы сыпи появляются за ушами, на переносице, в течение первых суток сыпь распространяется на лицо, шею, верхнюю часть груди и плеч, на 2-е сутки сыпь полностью покрывает туловище и распространяется на проксимальные отделы рук, на 3-4-е сутки – на дистальные части рук и нижние конечности; морфологически сыпь пятнистая или пятнисто-папулезная, вначале мелкая, насыщенно-розового цвета, затем через несколько часов ее элементы увеличиваются в размерах, сливаются и приобретают типичный вид: неправильной формы, пятнисто-папулезные, средние и крупные; сыпь располагается как на наружных, так и внутренних поверхностях конечностей на неизмененном фоне кожи
– характерен внешний вид больного: лицо одутловатое, веки и нос отечные, губы сухие, в трещинах, глаза «красные».
– характерны изменения ССС: тахикардия, гипотензия, глухость тонов сердца, аритмия, на ЭКГ признаки дистрофического поражения миокарда
– в ОАМ возможно появление белка и цилиндром
Г) период пигментации (7-14 дней):
– с 3-го дня периода высыпаний сыпь быстро начинает темнеть, буреть (из-за образования гемосидерина) так же этапно и в том же порядке, как и появлялась; пигментированная сыпь синюшного цвета, пятнистая, не исчезает при надавливании и растягивании кожи; в ряде случаев пигментация заканчивается небольшим отрубевидным шелушением.
– этапность появления сыпи и этапность ее перехода в пигментацию обусловливают характер экзантемы на 3-4-й день периода высыпания: на лице и верхней части туловища сыпь приобретает багрово-синюшный оттенок, с отдельными пигментированными элементами, а на верхних и особенно нижних конечностях сыпь еще яркая, с выраженной папулезностью
– состояние больного становится удовлетворительным, нормализуется температура тела, восстанавливаются аппетит и сон, постепенно уменьшаются и к 7-9-му дню от начала высыпаний исчезают катаральные явления
– длительно сохраняется коревая анергия
Клиническая картина атипичных форм кори:
1) митигированная форма – развивается у больных, получивших в инкубационном периоде иммуноглобулин, плазму, кровь:
А) инкубационный период – удлинен до 21 дня
Б) катаральный период – отсутствует или сокращается до 1 дня, клинически легкие катаральные явления и незначительная интоксикация
В) период высыпания – укорачивается до 1-2 дней, сыпь мелкая, пятнистая, необильная, неяркая, с нарушением этапности, слизистые щек чистые, энантемы и пятен Вельского-Филатова-Коплика нет
Г) период пигментации – укорочен, характерна бледная кратковременная пигментация с нарушением этапности
2) абортивная форма – начинается типично, однако затем через 1-2 дня заболевания клинические симптомы «обрываются» (исчезают), сыпь локализуется преимущественно на лице и туловище, температура тела повышена только в первый день болезни
3) стертая форма – характерны слабые, быстро преходящие симптомы интоксикации и невыраженные катаральные явления
4) бессимптомная форма – клинические проявления отсутствуют.
Атипичные формы болезни выявляют по нарастанию титра специфических (противокоревых) антител в динамике, как правило, в очагах при обследовании контактных.
Осложнения кори:
А) собственно коревые (первичные, специфические) – обусловлены непосредственно вирусом кори, являются по существу симптомами болезни, но выраженными в интенсивной форме: бронхит с явлениями бронхообструкции, ларингит с явлениями стеноза и др.; коревые осложнения возникают в острый период болезни и существуют параллельно с основными симптомами кори (интоксикацией, катаральными явлениями, высыпанием), исключение – специфические поражения ЦНС (энцефалит, менингоэнцефалит и др.), развивающиеся на 3-5-й день после появлении сыпи и позже
Б) вторичные (неспецифические) – вызываются другими возбудителями в любом периоде болезни, являются следствием вторичного инфицирования:
– неспецифические осложнения органов дыхания: некротические, фибринозно-некротические, язвенные ларингиты и ларинготрахеиты с развитием афонии и нередко стеноза гортани, пневмония со склонностью к абсцедированию, развитию пиопневмоторакса
– осложнения ЖКТ: катаральные, афтозные, некротические, язвенные, очень редко гангренозные (нома) стоматиты, энтериты, энтероколиты
– отиты (обусловлены распространением воспалительного процесса из зева), мастоидиты
– ангины, лимфадениты, стафилодермии и стрептодермии
– гнойные блефариты, кератит, флегмона орбиты, приводящие к образованию спаек роговицы с радужной оболочкой, помутнением роговицы, частичной или полной потерей зрения
По срокам развития осложнения могут быть:
А) ранними – возникают в остром периоде кори (катаральном, высыпания)
Б) поздними – возникают в периоде пигментации.
Диагностика кори:
1. Опорные клинико-диагностические признаки кори:
а) в катаральном периоде: контакт с больным корью; постепенное начало болезни; нарастающая температура тела; нарастающий катаральный синдром (кашель, ринит, конъюнктивит и др.); синдром поражения слизистой оболочки полости рта (энантема; рыхлость, пестрота, матовый цвет); пятна Вельского-Филатова-Коплика (в конце периода)
б) в периоде высыпания: характерный эпиданамнез; этапное появление сыпи; сыпь пятнисто-папулезная с тенденцией к слиянию и переходом в пигментацию; появление сыпи сопровождается новым подъемом температуры тела; нарастающая интоксикация; лихорадка и катаральный синдром выражены максимально; пятна Вельского-Филатова-Коплика (в начале периода); синдром поражения слизистой оболочки полости рта.
2. Вирусологический метод – выделении вируса кори (антигена) из крови, носоглоточных смывов, секрета конъюнктив, мочи методами иммунофлюоресценции (ответ через несколько часов), фазовоконтрастной и флюоресцентной микроскопии.
3. Серологический метод (РН, РСК, РТГА и др.) в парных сыворотках с интервалом в 10-14 дней; диагностически значимо нарастание титра специфических АТ в 4 раза и более; определение специфических коревых АТ методами встречного иммуноэлектрофореза, ИФА, РИА (IgM – признак остро протекающей инфекции, IgG появляются в более поздние сроки заболевания)
4. ОАК: в катаральном периоде – лейкопения, нейтропения, сдвиг лейкоцитарной формулы, лимфоцитоз; в периоде высыпания – лейкопения, эозинопения, моноцитопения, СОЭ не изменена.
Дифференциальная диагностика кори – см. вопрос 1.
Лечение кори:
1. Лечение обычно в домашних условиях. Показания к госпитализации:
– дети с тяжелыми формами болезни
– наличие осложнений болезни или сопутствующих заболеваний
– дети раннего возраста
– дети из социально незащищенных семей
– дети из закрытых детских учреждений
2. Важнейшая задача – предупредить вторичное инфицирование ребенка и возникновение осложнений: комната больного должна быть чистой, хорошо проветриваемой
3. Постельный режим в течение всего времени лихорадки и первые 2 дня после нормализации температуры, слежение за гигиеническим содержанием больного: регулярно умывать, несколько раз в день промывать глаза теплой кипяченой водой, слабым р-ром калия перманганата или 2% р-ром натрия гидрокарбоната, обрабатывать конъюнктивы глаз 3-4 раза в день масляным р-ром ретинола ацетата, для профилактики стоматита чаще поить, полоскать полость рта отварами трав (ромашки, шалфея и др.), смазывать губы ланолиновым кремом, облепиховым маслом, маслом шиповника; диета в острый период молочно-растительная, механически и химически щадящая, с достаточным содержанием витаминов; после снижения интоксикации добавляют мясные блюда в виде паровых котлет, фрикаделек, запеканок из нежирных сортов мяса. Ребенка необходимо чаще поить (теплое молоко, чай с добавлением малины или меда, клюквенный морс, сок шиповника, изюмный отвар).
4. Этиотропная терапия: РНК-аза (орошение слизистых полости рта, закапывание в нос и глаза, в тяжелых случаях – в/м), рекомбинантные интерфероны (виферон, реаферон, реальдирон, интерлок). Ослабленным детям, детям раннего возраста и при тяжелых формах кори рекомендуется вводить иммуноглобулин нормальный человеческий донорский.
АБ не назначают при неосложненной кори. Детям раннего возраста, часто болеющим, с различными хроническими процессами АБ рекомендуют назначать уже при подозрении на осложнение бактериальной природы, а детям старшего возраста – после выявления первых признаков осложнения (препараты выбора – пенициллины, цефотаксим, оксациллин)
5. Патогенетическая и симптоматическая терапия: для борьбы с кашлем – туссин, либексин, бромгексин, бронхикум, геломиртол, микстура с алтейным корнем, пертуссин; витамины (аскорбиновая кислота, витамин А, поливитамины с микроэлементами: аевит, олиговит, центрум), по показаниям – десенсибилизирующие средства (кларитин, тавегил)
6. Лечение осложнений: при гнойном конъюнктивите закапывать 20% р-р сульфацила натрия; при серозных или слизистых выделениях из носа закапывать детский нафтизин, галазолин, при гнойных выделениях из носа закладывать мази с АБ
Профилактика:
– больных изолируют до 5-го дня от начала высыпания; дезинфекцию не проводят, достаточно проветривание комнаты
– карантин на контактных, непривитых и не болевших корью в течение 17 дней с момента контакта; если детям в инкубационном периоде вводили иммуноглобулин, плазму, кровь срок карантина удлиняется до 21 дня
– первые 7 дней с момента контакта ребенку можно разрешить посещать детское учреждение, т. к. заразный период начинается с последних 2 дней инкубационного периода, минимальный срок которого 9 дней
– школьники старше второго класса карантину не подлежат
– экстренную активную иммунизацию в очаге проводят живой коревой вакциной всем здоровым детям старше 12 мес, у которых отсутствуют сведения о кори в анамнезе и вакцинации против данного заболевания
– пассивная иммунизация проводится иммуноглобулином человеческим нормальным донорским контактным детям в возрасте от 3 мес. до 2 лет, не болевшим корью и не привитым против кори, детям старшего возраста иммуноглобулин вводят по показаниям – ослабленным, реконвалесцентам; оптимальные сроки введения иммуноглобулина – не позднее 5-го дня с момента контакта с больным. Для серопрофилактики кори контактным рекомендуется ввести специфический иммуноглобулин – 1,5 мл (детям раннего возраста) или 3,0 мл (детям старшего возраста)
– в детских больницах, санаториях, домах ребенка, других учреждениях, где находятся ослабленные дети, в случае возникновения очага кори иммуноглобулин вводят после проведения серологического обследования; наличие у контактных детей специфических антител в любых, даже минимальных титрах, предупреждает от заболевания корью, при отсутствии противокоревых АТ у данной категории детей, иммуноглобулин человеческий нормальный донорский вводится детям раннего возраста 6,0 мл (3,0 мл и через 2 дня 3,0 мл), детям старшего возраста 9,0 мл (6,0 мл и через 2 дня 3,0 мл)
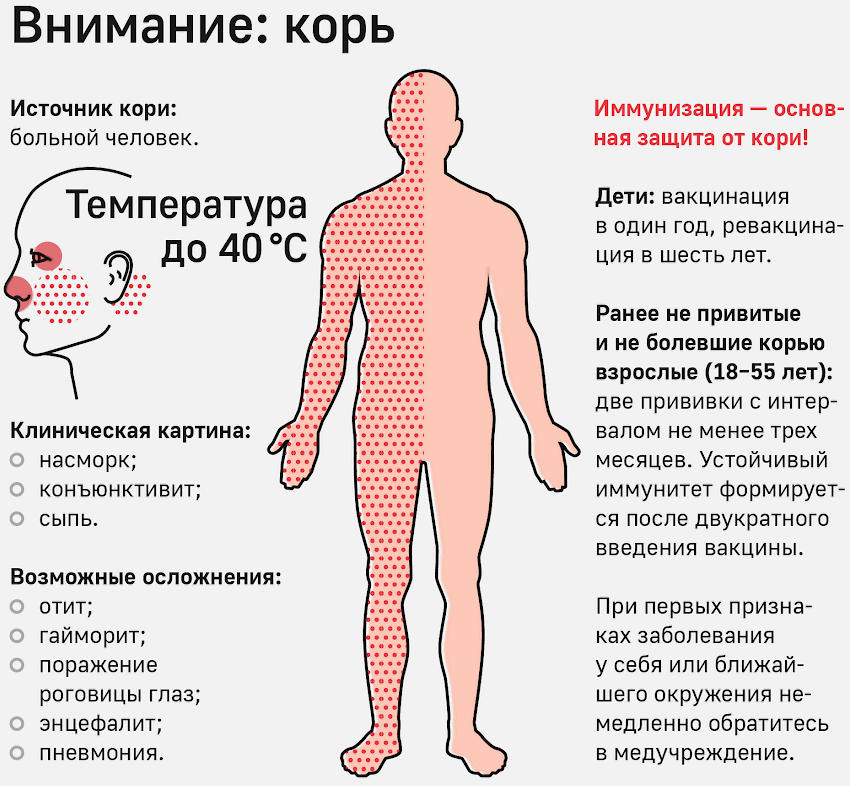
– специфическая профилактика: активная плановая иммунизация проводится живой коревой вакциной с 12-15 мес, ревакцинация – в 6 лет
Источник
→
Эпидемиологический надзор
→

Корь – это острое инфекционное вирусное заболевание с воздушно-капельным путем передачи. Вирус кори при попадании в организм человека поражает верхние дыхательные пути и конъюктиву глаза. Клиническая картина кори характеризуется острым началом, подъемом температуры до 38оС и выше, появлением кашля и/или насморка, конъюнктивита, общей интоксикации организма, через 3-4 дня наступает поэтапное высыпание пятнисто-папулезной сливной сыпи (1 день – лицо, шея; 2 день – туловище; 3 день – ноги, руки) и пигментация. Заболевание корью может протекать с различной степенью тяжести от легких до тяжелых форм, возможно атипичное и стертое течение кори. Тяжесть течения инфекции зависит от иммунного статуса человека и наличия сопутствующих заболеваний. У некоторых больных могут развиваться тяжелые осложнения в виде бронхита, пневмонии, поражений роговицы глаза в форме кератоконъюктивита. Тяжелейшим осложнением кори является поражение центральной нервной системы (энцефалит, менингоэнцефалит), который наблюдается у 1 на 1000 больных корью (у лиц с ослабленной иммунной системой энцефалит наблюдался в 20% случаев). Тяжелые формы заболевания развиваются у лиц с различными иммунодефицитными состояниями. Чаще тяжелая клиника кори и осложнения отмечаются у взрослых и не привитых против кори детей.
Заболевание опасно для беременных. Если беременная женщина заболела корью, то вероятность выкидыша и патологий плода составляет около 20%.
Корь, даже не осложненная, резко ослабляет организм, приводя к анергии – отсутствию сопротивляемости организма на негатиное влияние внешней среды.
Источником инфекции при кори является больной человек, который выделяет вирус в воздух в течение 5 дней до появления и 5 дней после появления сыпи. Наиболее опасны больные в начальном периоде заболевания. Вирус кори выделяется больным человеком при кашле, чихании, плаче, что способствует быстрому распространению инфекции. Вирус кори может переноситься потоками воздуха, поэтому можно заразиться не только при тесном общении, но и при нахождении в одном помещении с больным человеком на довольно большом расстоянии друг от друга. Вирус отличается высокой контагиозностью (заразительностью), поэтому способен заразить человека даже малой дозой. Восприимчивость к кори считается всеобщей. Заболеваемость среди неиммунных людей составляет 98-100%. Раньше корь относили к детским инфекциям, так как в допрививочный период корью переболевало практически все детское население, у детей формировался пожизненный иммунитет и взрослые не боли. В современный период корью болеют неиммунные дети и взрослые.
ПРФИЛАКТИКА КОРИ. Единственным эффективным методом профилактики кори является иммунизация. В нашей стране прививки против кори в рамках плановой иммунизации начаты с 1968 года. Многолетний опыт массовой иммунизации детей против кори показал ее высокую эффективность в снижении заболеваемости. Если в допрививочный период в стране среднемноголетний уровень заболеваемости составлял 933,6 на 100 тыс. населения, то в 2000 г. — 3,15 на 100 тыс. населения. Достигнутые успехи в снижении заболеваемости корью позволили Российской Федерации принять участие в реализации глобальной цели, поставленной Всемирной организацией здравоохранения перед мировым сообществом – ликвидация кори. Главной задачей в реализации поставленной цели является – максимальный охват прививками против кори детей и неиммунных взрослых.
Плановые прививки против кори в нашей стране проводятся контингентам, включенным в национальный календарь прививок. Последний действующий календарь утвержден приказом Министерства здравоохранения и социального развития Российской Федерации от 31.01.2011 № 51-н. Первую прививку против кори (вакцинация) дети получают в 12 месяцев (в 1 год), ревакцинацию в 6 лет; дети в возрасте 15-17 лет, взрослые до 35 лет не привитые ранее, не имеющие сведений о прививках и не болевших ранее корью, подлежат двукратной иммунизации с интервалом не менее 3-х месяцев между прививками, лица, привитые ранее однократно, подлежат также дополнительной однократной иммунизации. Прививки для населения проводится бесплатно в амбулаторно- поликлинических учреждениях по месту жительства, учебы, работы.
Вакцины для плановой иммунизации закупаются за счет средств федерального бюджета и поставляются в субъекты Российской Федерации.
Иммунизация детей (вакцинация и ревакцинация) в плановом порядке в настоящее время проводится отечественной паротитно-коревой вакциной, которая формирует иммунитет от двух инфекций: кори и эпидемического паротита. Вакцина мало реактогенна. У большинства детей вакцинальный процесс протекает бессимптомно. У части детей с 4 по 18 сутки после введения вакцины могут наблюдаться температурные реакции и катаральные явления со стороны носоглотки (легкая гиперемия зева, ринит), продолжающиеся 1-3 суток. В очень редких случаях в эти же сроки возникает кратковременное (2-3 суток) незначительное увеличение околоушных желез, общее состояние при этом не нарушается. В единичных случаях наблюдается легкое недомогание и кореподобная сыпь. Местные реакции, как правило, отсутствуют. В единичных случаях развивается незначительная гиперемия кожи и слабо выраженный отек, которые проходят через 1-3 суток без лечения. К осложнениям, которые развиваются крайне редко, относятся и аллергические реакции, возникающие в первые 24-48 часов у детей с измененной реактивностью.
Противопоказанием к введению вакцины являются:
тяжелые формы аллергических реакций на аминогликозиды (гентамицина сульфат) и на куриные яйца;
первичные иммунодефицитные состояния, злокачественные заболевания крови и новообразования;
сильная реакция (подъем температуры выше 40°С, отек, гиперемия более 8 см в диаметре в месте введения вакцины) или осложнение на предыдущее введение вакцины;
беременность.
ВИЧ-инфицирование не является противопоказанием к вакцинации.
Предупреждения
Прививки проводятся:
после острых инфекционных и неинфекционных заболеваний, обострении хронических заболеваний – по окончании острых проявлений заболевания;
при нетяжелых формах ОРВИ, острых кишечных заболеваниях и др. – сразу после нормализации клинического состояния;
после проведения иммуносупрессивной терапии прививку проводят через 3-6 мес после окончания лечения;
Вакцинация может быть проведена одновременно (в один день) с другими календарными прививками (против полиомиелита, гепатита В, коклюша, дифтерии, столбняка) или не ранее, чем через 1 месяц после предшествующей прививки.
Иммунизация взрослых в плановом порядке проводится отечественной коревой вакциной. Эта же вакцина используется для иммунизации населения по эпидпоказаниям. По своим характеристикам она сходна с вышеописанной паротитно-коревой вакциной.
Для обеспечения надежной защиты от кори и ее распространения среди населения необходим высокий уровень охвата прививками против кори детей и неиммунных взрослых (не болевших корью, не привитых ранее, или привитых однократно, т.к. одна доза вакцины не позволяет сформировать длительный иммунитет). В Российской Федерации установлен минимальный охват прививками населения на территории муниципального образования для обеспечения популяционного иммунитета к кори достаточного для предупреждения распространения инфекции: охват детей должны быть плановой вакцинацией и ревакцинацией – не менее 95%, взрослых в возрасте 18-35 лет – не менее 90%.
Иммунизация по эпидпоказаниям проводится в эпидочагах кори всем контактным не привитым ранее, не болевшим согласно медицинской документации, взрослым привитым однократно. Для лиц имевшим непосредственный контакт с больным корью прививки должны быть проведены в течение 72 часов, иммунизация в более поздние сроки может привести в отдельных случаях к заболеванию привитого по эпидпоказаниям.
Многие взрослые указывают на факт переболевания корью в детстве и отказываются от проведения прививок, вместе с тем обязательная лабораторная диагностика кори введена в Российской Федерации с 2003 года, поэтому лица якобы болевшие корью ранее могли переболеть другим заболеванием, протекающим с экзантемными высыпаниями и сходной клинической картиной (краснуха, мононуклеоз, энтеровирусная инфекция и другие). При отсутствии достоверных данных для установления факта перенесенной ранее кори можно провести серологические исследования сыворотки крови методом иммуноферментного анализа (ИФА) на определении антител класса G, данные антитела формируются у человека после встречи с вирусов кори, как после перенесенного заболевания, так и после иммунизации. При отсутствии у человека антител класса G к кори или их титр недостаточен для защиты от заболевания необходимо сделать прививку.
Наличие в популяции людей неиммунных к кори, в том числе не привитых, создает риск для сохранения циркуляции вируса, для формирования эпидемических очагов с вовлечением не привитых лиц. Не привитые дети и взрослые – мишени для вируса кори.
Для чего важно прививаться и быть защищенными молодым женщинам детородного возраста, планирующих иметь детей? Во-первых, как было вышесказано, заболевание опасно для беременных, вероятность выкидыша и патологий плода составляет около 20%. Во-вторых, новорожденный малыш рожденный от неиммунной к кори матери, не получит защитных коревых антител, в результате он будет подвергаться максимальному риску заболевания инфекцией до 12 мес.жизни пока не получит прививку в 1 год. О том, что многие молодые женщины не привиты против кори или неиммунны свидетельствует факт высокого уровня заболеваемости корью детей до 1 года. Так, только в октябре т.г. в крае заболели корью 10 маленьких детей. Для профилактики кори у маленьких детей при контакте с больными корью и у лиц с противопоказаниями к прививкам вводится иммуноглобулин содержащий готовые антитела.
Могут ли болеть корью привитые люди? В единичных случаях могут, это связанно с индивидуальными особенностями формирования постпрививочного иммунитета, у людей возможны иммунодефицитные состояния, которые влияют и на работу иммунокомпетентных органов. У некоторых людей может отсутствовать выработка антител на введенную вакцину, у некоторых уровень вырабатываемых антител не достаточен для эффективной защиты организма при встрече с вирусом, у некоторых идет угасание иммунитета со временем (по истечении 8-10 лет после прививки). Замечено, что корью могут заболеть взрослые, у которых с момента получения коревых прививок в детском возрасте прошло более 10 лет, что говорит об угасании иммунитета. Корью в редких случаях могут заболеть привитые по контакту в эпидочагах, если прививка проведена позднее 72 часов с момента контакта с больным и это контакт был достаточно тесным.
Источник