Корь прививки кровь на напряженность

Тест на антитела к вирусу кори / напряженность иммунитета против кори*
Как определить, нужна ли прививка или нет
С прививками ситуация очень простая: если ее можно не делать, то ее лучше не делать, ибо последствия могут быть самыми разнообразными…
С другой стороны, если прививку нужно сделать, то ее лучше сделать, поскольку часто бывает так, что прививку сделали, а антитела не выработались, иммунитет не образовался или со временем ослаб.
Перед прививкой против кори желательно проведение анализа крови на антитела (напряженность иммунитета против кори )
Всё логично: если анализ показывает достаточное количество антител к кори – прививка не делается (потому что антитела «говорят», что защита против кори в организме есть). Почти у всех людей естественный титр антител достаточно высокий и прививки делаются буквально 9-15% от всего количества .
Почему повторная РЕвакцинация очень опасна
- В 7% случаях после прививки от кори возникает сильнейшая аллергическая реакция. Столкновение иммунитетов – это ужасно!.
- Прививка это, по сути, заражение организма. Изначально она ослабляет организм и в этот момент он становится уязвим для других болезней.
Зачем нужен анализ на наличие антител, если вы уже делали прививку ранее или переболели уже болезнью?
- У10-12% людей иммунитет на корь не вырабатывается даже после прививки
- У 20-30% людей иммунитет на корь пропадает со временем в результате употребления антибиотиков, иммунодепрессантов и т.д.
- Многие люди не помнят или не знают, делали ли они прививку, болели ли данной болезнью.
- Все эти факторы обостряют вероятность непредвиденного заражения, например, взрослого при контакте с больным ребенком.
Абсолютно такая же ситуация и с остальными вирусами заболеваний данной группы : краснуха, паротит

Немножко теории
Еще «на заре» вакцинации было известно, что ПРИВИВАТЬ НАДО ТЕХ, у кого НЕ выработался специфический (против конкретного заболевания) иммунитет ЕСТЕСТВЕННЫМ путем.
Делать прививки тем, у кого уже есть естественный иммунитет против заболевания, противопоказано!
Часто здоровый человек имеет высокий собственный уровень титров антител к инфекции.
Перед любой прививкой необходимо сдать анализы на наличие антител ( анализ на напряженность иммунитета )
Наличие внутреннего иммунитета к инфекции может быть обусловлено тем фактом, что выработка иммунитета (антител) происходит не только благодаря прививкам (этот метод кстати весьма агрессивен и вызывает массу споров), но и более мягкими способами — через случайные кратковременные контакты с больными людьми.
Любой врач подтвердит, что далеко НЕ ВСЕ заболевают при контакте с больным, даже самым контагиозным (заразным) заболеванием! Почему? Да потому что иммунитет против инфекционных заболеваний может выработаться и незаметно (та же «прививка», но без искусственных вакцин!). Титры антител как раз и показывают, что встреча с инфекцией произошла, и что защита – есть (это как раз и называется «специфическим иммунитетом»).
Повторюсь. Антитела МОГУТ вырабатываться:
а) при остром течении инфекции;
б) когда здоровый человек встретился с инфекцией и «переболел» ею «незаметно» — т.е. произошла «естественная прививка».
в) после введения вакцины (прививки). Главное – выработка антител (тогда как говорят, «прививка состоялась»). Сколько вырабатывается антител и как долго они сохраняются – это сугубо индивидуально.
Бывает, что человек трижды за жизнь ярко переболевает коклюшем (т.е. достаточный иммунитет не вырабатывается даже после болезни), а бывает, что «незаметно выработанный иммунитет» (или после прививки, или без прививки) защищает от того же коклюша на всю жизнь.
Источник
В статье представлены результаты исследования, посвященного анализу напряженности популяционного иммунитета к вирусу кори, краснухи, эпидемического паротита и ветряной оспы у взрослых.
Введение
Антропонозные вирусные инфекции с аэрозольным механизмом передачи составляют большую группу заболеваний в инфекционной патологии. К ним относят такие инфекции, как корь, краснуха, эпидемический паротит и ветряная оспа. Издавна они считаются детскими инфекциями и инфекциями организованных коллективов. В настоящее время отмечается их «повзросление», они все чаще встречаются среди взрослого населения. Этими инфекциями болеют повсеместно на всей территории Российской Федерации и дети, и взрослые.
Начиная с 1994 г. наблюдалось снижение заболеваемости корью. В 2005–2012 гг. уровень заболеваемости корью на территории России не превышал 1 случай на 100 тыс. населения. Однако в 2012 г. отмечен подъем заболеваемости кори как в Европейском регионе, так и на территории Российской Федерации. Подъем заболеваемости достиг пика в 2014 г. (3,23 на 100 тыс. населения). К 2016 г. показатели заболеваемости снизились и составили 0,12 на 100 тыс. населения. В 2017 г. на территории Российской Федерации зарегистрировано 725 случаев кори. Заболеваемость совокупного населения корью в России в 2017 г. составила 0,50 на 100 тыс. населения. Заболеваемость детского населения до 17 лет составила 1,63 на 100 тыс. населения (в 2016 г. — 0,35 на 100 тыс.). Заболеваемость корью на территории России в 2018 г. возросла в 4,5 раза по сравнению с аналогичным периодом предыдущего года. Наиболее высокая заболеваемость отмечалась среди детей раннего возраста, в возрастной группе 1–2 года — 4,9 на 100 тыс. детей данного возраста (189 случаев) [1].
Ситуация по кори в мире и в странах Европы остается неблагополучной. В 2017 г. отмечен многократный рост заболеваемости в Европейском регионе. Так, в январе 2017 г. в европейских странах (Германия, Италия, Польша, Румыния, Франция, Швейцария) зарегистрировано 474 случая кори. Кроме того, крупные вспышки кори зарегистрированы в Италии и Румынии [1, 2]. Учитывая усилия, предпринимающиеся по ликвидации кори согласно программе ВОЗ, ситуацию нельзя считать благополучной. Одним из основных мероприятий по профилактике кори является вакцинация с применением живой коревой вакцины (первая вакцинация в возрасте 12 мес., ревакцинация в 6–7 лет). Подлежат вакцинации дети от 1 года до 18 лет (включительно) и взрослые до 35 лет (включительно), неболевшие, непривитые, привитые однократно, а также не имеющие сведений о прививках против кори. Лица, которые относятся к группам риска, подлежат вакцинации до 55 лет. По рекомендациям ВОЗ охват прививками населения должен составлять более 95% от вакциноуправляемых инфекций [3, 4].
Ветряная оспа — самая распространенная детская инфекция и по количеству случаев уступает лишь острым респираторным инфекциям. Ветряная оспа вызывается вирусом Varicella zoster (VZV), который относится к типу 3 вирусов герпеса и вызывает два заболевания: ветряную оспу и опоясывающий герпес. После перенесенной в детстве инфекции в ганглиях задних корешков спинного мозга формируется пожизненное носительство вируса в дремлющем состоянии. В момент ослабления клеточного звена иммунной системы под влиянием факторов внешней среды, психоэмоциональной перегрузки происходит реактивация вируса, которая клинически проявляется в виде опоясывающего герпеса. Кроме того, ветряная оспа может представлять опасность для лиц, составляющих группу риска (беременные, недоношенные и маловесные дети со стойкими иммунологическими дефектами, а также лица с ВИЧ-инфекцией). Дети с онкологическими заболеваниями наиболее предрасположены к заболеванию ветряной оспой [5, 6]. Показатель заболеваемости ветряной оспой на территории России в 2017 г. составил 585,21 на 100 тыс. населения (в 2016 г. — 544,59 на 100 тыс. населения). Среди детского населения в 2017 г. зарегистрировано 2831,61 случая на 100 тыс. населения (в 2016 г. — 2673,31 на 100 тыс.). Показатель заболеваемости ветряной оспой среди взрослого и детского населения в 2017 г. на территории России увеличился на 7,7% и 5,9% соответственно. За 2017 г. было зарегистрировано 4 случая смерти от ветряной оспы, из них 3 случая — дети [7].
Показатель заболеваемости эпидемическим паротитом в 2017 г. составил 3,03 на 100 тыс. населения. По сравнению с 2016 г. (0,76 на 100 тыс. населения) заболеваемость возросла в 4 раза. Среди детского населения (возраст до 17 лет) заболеваемость эпидемическим паротитом увеличилась в 3,3 раза. Эпидемический паротит распространен повсеместно. К данному заболеванию восприимчивы как дети, так и взрослые. Вирус поражает околоушные железы. По данным литературы, у 61,9% больных отмечается двустороннее поражение желез. Тяжелое течение заболевания может привести к таким осложнениям, как орхит, панкреатит и менингит. Кроме того, перенесенный в детстве паротит может вызвать развитие сахарного диабета [5, 8].
На данный период времени эпидемическая обстановка по краснухе благоприятная. В 2017 г. было зарегистрировано пять случаев краснухи среди совокупного населения России. Синдрома врожденной краснухи на территории России не зарегистрировано.
Единственным эффективным средством профилактики против кори, краснухи, эпидемического паротита и ветряной оспы является вакцинация как детей, так и взрослых. Вакцинация против кори, краснухи и эпидемического паротита внесена в национальный календарь профилактических прививок. В соответствии с приказом Минздрава России от 21 марта 2014 г. № 125н «Об утверждении национального календаря профилактических прививок и календаря прививок по эпидемическим показаниям» вакцинация против ветряной оспы проводится только по эпидемическим показаниям. В 2009 г. вакцинация против ветряной оспы внесена в региональный календарь прививок г. Москвы и Свердловской области.
Вирусные инфекции, особенно вовлекающие в патологический процесс кожу, могут послужить триггером для запуска или фактором обострения аллергопатологии, тогда как вовремя и правильно проведенная вакцинация живыми вирусными вакцинами практически не дает таких последствий [9].
Цель исследования: проанализировать напряженность популяционного иммунитета к вирусу кори, краснухи, эпидемического паротита и ветряной оспы на примере 93 здоровых взрослых в возрасте 18–30 лет.
Материал и методы
Материалом для исследования напряженности иммунитета против кори, краснухи, эпидемического паротита и ветряной оспы послужила сыворотка крови 93 случайно выбранных условно здоровых человек в возрасте 18–30 лет. Дополнительно у всех был собран прививочный анамнез.
Сведения о вакцинации получены из личных медицинских книжек. Так, у 61 человека не было сведений о прививках против кори, у 29 — такие сведения имелись, из них у 21 — прививка проводилась в возрасте 6–7 лет, у 4 — в возрасте 1 года. У 3 человек было лишь указано, что они привиты по возрасту от кори, но без указания даты вакцинации.
У 66 человек прививочный статус в отношении краснухи был неизвестен. У 27 человек такие сведения имелись, из них у 12 — о вакцинации в возрасте 11–12 лет, у 7 — о вакцинации по возрасту без указания даты.
У 65 обследованных прививочный статус относительно эпидемического паротита был неизвестен. У 28 человек такие сведения имелись, из них у 4 — сведения о первой прививке в возрасте 1 года, у 15 — в возрасте 6–7 лет и только у 7 — о прививках по возрасту без указания даты.
Относительно ветряной оспы у 83 человек прививочный статус был неизвестен. У 10 человек такие сведения имелись, из них у 5 — сведения о вакцинации в возрасте от 3 до 5 лет. Один человек привит в возрасте 14 лет, и 4 человека привиты по возрасту без указания даты вакцинации.
Забор крови осуществляли из локтевой вены в количестве 4 мл. Сыворотку крови, полученную для определения специфического иммунитета, разливали в пробирки типа «эппендорф», замораживали и хранили до использования при температуре -70 °С. Специфические иммуноглобулины класса G (IgG) к антигенам вирусов кори, краснухи, эпидемического паротита и ветряной оспы в сыворотке крови определяли методом иммуноферментного анализа (ИФА) с помощью тест-систем (Россия) в соответствии с прилагаемой инструкцией производителя. Защитным уровнем IgG для кори считали показатель 0,2 МЕ/мл, для краснухи — 25 МЕ/мл [10]. Для оценки уровня специфических антител к вирусам эпидемического паротита и ветряной оспы рассчитывали коэффициент позитивности, равный отношению полученного для каждой сыворотки значения в единицах оптической плотности к уровню cut off.
Полученные результаты были подвергнуты статистической обработке с вычислением медианы, первого и третьего квартиля (пакет статистических программ Microsoft Office Excel 2010).
Результаты и обсуждение
По результатам ИФА получили процентное выражение защищенности в зависимости от уровня специфических IgG к антигенам вирусов кори, краснухи, эпидемического паротита и ветряной оспы, которое представлено на рисунке 1.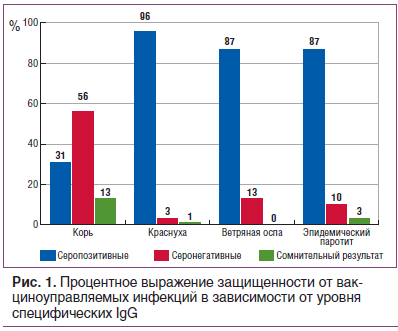
Специфические IgG к вирусу ветряной оспы были обнаружены у 87% обследованных, что может свидетельствовать о перенесенной инфекции в раннем возрасте. Кроме того, отмечен высокий уровень защиты против краснухи — 96% и эпидемического паротита — 87%, что свидетельствует о наличии специфического иммунитета в результате вакцинации или перенесенной инфекции. У 43% обследованных отмечены высокие уровни антител к вирусу краснухи, что может говорить о перенесенной ранее инфекции (у данных пациентов уровень антител был 300 Ме/мл и выше, что возникает именно в случае перенесенной инфекции). В таблице 1 представлены средние уровни противовирусных антител к вирусам рассматриваемых инфекций. Средний уровень антител к вирусу краснухи, эпидемического паротита и ветряной оспы в индикаторной группе (18–30 лет) превышает защитный уровень. Критерием эпидемиологического благополучия по краснухе считается выявление в обследованной группе не более 7% серонегативных лиц, для эпидемического паротита — 5%. Доля восприимчивых к инфекции краснухи составила 3%, к паротиту — 10%, что соответствует критериям эпидемиологического благополучия по данным инфекциям.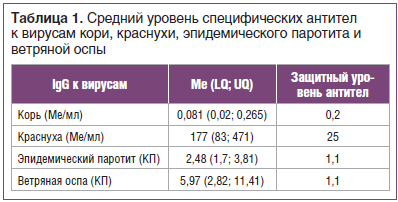
По полученным результатам можно сказать, что обследованная группа имеет низкую восприимчивость к вирусу краснухи и вирусу эпидемического паротита. Аналогичные результаты получены в отношении вируса ветряной оспы (13% серонегативных) преимущественно за счет перенесенного заболевания, т. к. только 10 человек из обследованной группы были привиты против ветряной оспы.
Другая ситуация складывается с корью: доля серонегативных составила 56% (52 человека) из 93 обследованных. Следы специфических антител (но ниже защитного уровня) имели 13% из обследованных. И лишь 31% имели защитные уровни в результате вакцинации. Один человек был выявлен с титром антител 2,10 МЕ/мл, что может свидетельствовать о перенесенной инфекции. Средний уровень противокоревых антител оказался ниже защитного уровня. Критерием эпидемического благополучия по кори считается выявление в обследуемой группе не более 7% серонегативных лиц. В нашем случае 69% обследованных оказались не защищенными от вируса кори. Таким образом, эти лица составляют группу высокого риска инфицирования и распространения инфекции кори.
При анализе прививочного статуса было выявлено, что у большинства обследованных отсутствовали сведения о прививках. Причины этого могут быть различными: небрежное оформление документов и утеря медицинских документов, отказ от прививок, медицинские отводы. Часть обследованных имеют сведения о вакцинации, но по результатам серологического мониторинга титр специфических антител IgG у них ниже защитного уровня. Причинами этого несоответствия могут быть нарушение «холодовой цепи» в пути транспортировки вакцины от изготовителя до вакцинируемого или нарушение сроков вакцинации. Такие люди считаются привитыми, но не имеют защитного титра.
Заключение
С 2011 г. отмечается рост заболеваемости корью в Российской Федерации, одна из причин ухудшения ситуации — накопление в популяции восприимчивых (неиммунных) лиц на фоне выраженной миграции населения. Одним из достоверных методов оценки иммунной прослойки населения является серомониторинг (определение IgG у здоровых лиц). Результаты серологических исследований показывают, был ли человек привит, или не привит, или перенес инфекцию ранее. Такой метод дает достоверный материал для анализа напряженности коллективного иммунитета на популяционном уровне, кроме того, позволяет прогнозировать дальнейшую эпидемическую ситуацию в стране [10, 11]. На сегодня растет количество отказов родителей от профилактических прививок. По данным проведенных исследований выявлено, что лишь 80% детей привиты в возрасте до 2 лет [3]. Правильно и вовремя сделанная прививка живыми вирусными вакцинами не вызывает обострения имеющейся аллергопатологии и не провоцирует формирование новой [9]. В то же время вирусные инфекции, вовлекающие в воспалительный процесс кожу и респираторный тракт, могут послужить как фактором обострения аллергопатологии, так и непосредственным триггером, запускающим аллергический процесс. Необходимо повышать информированность родителей по вопросам вакцинопрофилактики путем проведения разъяснительных работ, а медицинского персонала — путем образовательных семинаров и лекций.
Источник

Анализ на антитела к кори – исследование, которое проводят детям, которые рискующим заболеть корью, беременным, чтобы узнать о существующем риске для плода, взрослым, если есть риск заражения. Повышенный интерес врачей к результатам такой диагностики обусловлен опасностью кори.
Антитела к кори – что это значит?
Корь – это острое инфекционное заболевание с очень высокой вероятностью заражения при контакте с носителем вируса. Повышенная восприимчивость людей к вирусу кори компенсируется сохраняющимся пожизненным иммунитетом после перенесенного заболевания или сделанной прививки. Отвечают за специфический иммунитет антитела к вирусу кори.
Выработка антител к кори происходит:
- при остром течении заболевания;
- после вакцинирования;
- после «скрытого» инфицирования корью, когда человек переболел незаметно для окружающих.
Как вырабатываются антитела в организме человека?
Антитела – это особые белки, связывающие антигены – чужеродные для организма вещества. При заболевании антигены попадают в организм естественным путем, при вакцинации – их вводят в составе вакцины. В организме выработка антител к инфекции осуществляется В-лимфоцитами и хранятся они в мембране этих лимфоцитов или плазме крови, а основная задача антител – иммунитет к заболеванию. К некоторым заболеваниям, например, к кори, защита вырабатывается пожизненная, к другим, например, к гриппу, постоянного иммунитета не вырабатывается.

В зависимости от возбудителя, антитела вырабатываются или сразу поле заражения, или после инкубационного периода. В настоящее время известно пять классов антител:
- IgG – наличие таких антител говорит о выработанном стойком иммунитете, но их наличие не указывает на конкретного возбудителя, вырабатываются эти антитела спустя 2-3 недели после начала заболевания и могут сохраняться пожизненно.
- IgЕ – наличие этих антител свидетельствует о присутствии в организме паразита и аллергических реакциях (ринит, отеки, высыпания).
- IgА – данные антитела вырабатываются при респираторных инфекциях и при инфекционных и неинфекционных поражениях печени, начинают выявляться в крови через 1-2 недели после инфицирования и перестают выявляться через 2-3 месяца, постоянное присутствие в крови говорит о хроническом заболевании.
- IgМ – присутствие этих антител говорит о присутствии в организме инфекции или о том, что человек совсем недавно переболел.
- IgD – малоизученный класс антител, не используется в диагностике.
Когда нужен анализ на антитела к кори?
Делать анализ на антитела к кори часто приходится беременным женщинам, у которых отсутствует информация о том, переносили они эту инфекцию или нет, была ли сделана прививка, и при этом существует риск заражения. Для беременных корь опасна серьезными последствиями:
- возможностью выкидыша;
- преждевременных родов;
- осложнениями течения болезни для самой женщины.
В некоторых случаях (на усмотрение врача) анализ на антитела к кори делают даже после перенесенной болезни или сделанной прививки, это необходимо, потому что:
- у небольшого количества людей (около 10%) иммунитет после прививки не вырабатывается;
- 20-30% людей утрачивают коревой иммуноглобулин из-за лечения иммунодепрессантами, антибиотиками или по другим причинам.
Определение антител к кори
Сдавать кровь на антитела к кори нужно, если
- не известно, была ли сделана прививка;
- необходимо подтвердить диагноз;
- произошел контакт с возможным заболевшим;
- при эпидемиологическом обследовании.
Корь в остром периоде проявляется очень ярко:
- высокая температура;
- коревая сыпь (пятна более 1 см в диаметре с папулой в центре);
- дыхательные проблемы;
- конъюнктивит;
- светобоязнь;
- отек век;
- кашель и насморк.
Анализ на антитела к кори – подготовка
По клинической картине корь легко определит врач, однако заражение окружающих происходит до появления высыпаний и об опасном заболевании они могут еще не подозревать. Если назначили обследование, нужно к нему подготовиться.
Анализ, определяющий антитела к кори, требует соблюдения ряда правил:
- Первое требование – приходить на анализ на антитела к кори натощак, последний прием пищи до забора крови – за 8 часов, с утра можно только выпить чистой воды.
- В день накануне анализа на антитела к кори нельзя пить спиртное, есть жирные, жареные и соленые блюда – это влияет на свертываемость крови и качества сыворотки.
- Нельзя сдавать анализ на наличие антител к кори на фоне некоторых лекарств – о лечении должен знать врач и лаборант, берущий кровь, по возможности – за сутки прием медикаментов следует прекратить.
Как сдавать анализ на антитела к кори?
Приходить на анализ крови на антитела к кори нужно утром. Перед походом в лабораторию нежелательно делать зарядку, испытывать эмоциональные нагрузки. До забора крови желательно посидеть, отдохнуть и успокоиться 10-15 минут. В зимнее время года нелишним будет и согреться – чтобы при заборе крови не возникло проблем. Анализ крови на маркеры кори берется из вены, поэтому важно не волноваться, чтобы забор прошел быстро и безболезненно.
Анализ на антитела к кори – расшифровка
Исследование на антитела к вирусу кори, расшифровка которого длится до 48 часов, проводится в медицинском учреждении.
Чтобы расшифровать результат, рассматривают антитела классов IgG и IgМ:
- оба показателя отрицательны – иммунитета к кори нет, инфекция в крови отсутствует;
- оба показателя положительны – корь перешла в финальную стадию, иммунитет выработан;
- IgG – положительный, IgM – отрицательный – иммунитет есть, кори нет;
- IgG – отрицательный, IgM – положительный – иммунитета нет, корь в самой начальной стадии.
Антитела к кори – норма
Расшифровка анализа основывается на показателе титр антител к кори, который бывает:
- менее 0,12 – в таком случае результат отрицательный;
- в промежутке от 0,12 до 0,18 – этот результат считается сомнительным, анализ рекомендуется пересдать через 7-14 дней;
- более 0,18 – положительные показатели антител к кори.

Антитела к вирусу кори IgG
Присутствующие в крови антитела к кори IgG свидетельствуют о перенесенном в прошлом заболевании или о присутствии инфекции в крови в настоящем времени, а также показывают напряженность иммунной системы против вируса кори. Наличие антител после вакцинации говорит о том, что иммунитет благополучно выработался. При заболевании антитела класса IgG появляются примерно через 3 недели после инфицирования, за 2 дня до появления сыпи.
Повторное вакцинирование от кори (при угасании иммунитета к заболеванию) приводит к быстрому росту антител IgG, которые обеспечивают защиту организма от опасной болезни. У младенцев до 6-7 месяцев наблюдается высокий уровень антител IgG – это материнские противокоревые антитела, которые защищают ребенка в первые месяцы жизни, но затем этот приобретенный от матери иммунитет угасает.
Антитела IgM к вирусу кори
Присутствующие в крови антитела класса IgM к вирусу кори свидетельствуют о начальной стадии заболевания и необходимости срочной медицинской помощи для предотвращения осложнений и заражения окружающих. После перенесенной кори антитела IgM сохраняются в крови несколько месяцев – по этому показателю можно понять, что человек недавно переболел опасным заболеванием.
Источник