Куда ставится прививка от кори детям

Для каждой из существующих вакцин разрабатываются конкретные рекомендации по применению, в том числе касающиеся того, в какую часть тела необходимо ставить укол. При составлении инструкций учитывается возраст подлежащего иммунизации, особенности строения разных групп мышц и прочее. Рассмотрим, как и куда делают прививку от кори детям и взрослым.
Когда колют противокоревую вакцину?
Вакцинация от кори бывает двух типов:

- плановая;
- экстренная.
Согласно Национальному прививочному календарю, первую плановую иммунизацию от кори малыши проходят в возрасте 12 месяцев. Ревакцинация проводится в 6-7 лет. Отступление от указанных сроков не рекомендуется. Как правило, оба раза детей прививают трехкомпонентной вакциной, содержащей антигены не только к кори, но и к краснухе и паротиту.
После первого укола эффективность составляет 96-98%, после второго анализируемое значение приближается к 100%. Длительность иммунной защиты сохраняется на протяжении 12 лет, а в некоторых случаях — до 25 лет.
Кому еще стоит пройти плановую вакцинацию:
- всем, кто не был привит в детстве или не имеет достоверной (документально подтвержденной) информации, что иммунизация была проведена;
- путешественникам. В десятках стран мира, в том числе в Китае, Турции, Италии, Грузии, Германии, Украине, сложилась неблагоприятная ситуация — случаи кори фиксируются все чаще. Прививку стоит сделать не позднее, чем за один месяц, до поездки.
Экстренная вакцинация против кори проводится детям с 6-месячного возраста, а также взрослым в случае их контакта с инфицированным вирусом, но не позднее 72 часов после факта такого взаимодействия.
 Противопоказаниями для иммунизации являются:
Противопоказаниями для иммунизации являются:
- беременность. Воздержаться от зачатия следует еще в течение 3 месяцев после прививки;
- аллергия на яичные белки и аминогликозиды;
- любые инфекционные заболевания;
- обострение хронических патологий;
- первичный или вторичный иммунодефицит;
- лечение препаратами крови и иммуноглобулинами (прививаться можно, но не ранее, чем через три месяца после окончания терапии).
Если ребенок или взрослый контактировал с инфицированным корью лицом и имеет признаки какого-либо заболевания, протекающего в не тяжелой форме, такое состояние признается не препятствующим иммунизации.
Где сделать?
Бесплатно в России вакцинируют детей и взрослых до 35 лет. Пройти иммунизацию можно в поликлинике по месту жительства. После достижения возраста 35 лет привиться можно, но только платно.
Это правило не распространяется на лиц, которые имели контакт с больным корью, а сами не переносили инфекцию и не были вакцинированы от нее ранее (экстренная иммунизация). За деньги поставить прививку можно в специализированном медицинском центре, имеющем разрешение на проведение подобных манипуляций.
Куда делают прививку от кори детям?
Согласно официальным рекомендациям, при выборе места введения инъекции учитывается возраст ребенка и особенности строения его тела.
Допустимо строго подкожное или внутримышечное введение в одну из следующих зон:

- наружная часть плеча на границе средней и верхней трети. Является наиболее предпочтительным местом, однако, из-за большого количества жировой ткани и недостаточного объема мышечной, у некоторых детей инъекция в эту область не всегда представляется возможной. В этом случае выбирают альтернативные варианты;
- область «под лопаткой»;
- бедро.
Как правило, в 12 месяцев отдается предпочтение плечу или бедру, а в 6 лет – плечу или лопатке. Иммунитет формируется в течение 2-4 недель.
Введение препарата в ягодичную область является недопустимым, ввиду большого количества жировой ткани в этой части тела. Также нельзя, чтобы вакцина попадала в кожу, поскольку это сильно удлиняет период всасывания, что сводит эффективность иммунизации практически к нулю.
В какую часть тела ставят прививку от кори взрослым?
 Взрослым вакцину ставят в плечо на границе верхней и средней трети (с наружной его части). Вводится две дозы иммунопрепарата с интервалом в полгода.
Взрослым вакцину ставят в плечо на границе верхней и средней трети (с наружной его части). Вводится две дозы иммунопрепарата с интервалом в полгода.
Взрослых в большинстве случаев прививают моновакциной. Способ введения: внутримышечный или подкожный. На современном рынке можно найти несколько видов препаратов против кори.
Есть среди них как отечественные, так и иностранные образцы. Чтобы снизить риск возможных осложнений, перед проведением вакцинации рекомендуется проконсультироваться с врачом на предмет выбора подходящего иммунопрепарата.
Как правильно вводить вакцину?
Вакцинирование проводят исключительно в условиях процедурного кабинета при строгом соблюдении антисептических правил.
 Пошаговая инструкция:
Пошаговая инструкция:
- отвечающий за проведение вакцинации должен убедиться, что ампула (флакон) находится в целостности, присутствует маркировка, соблюдены условия хранения, срок годности не истек;
- удаляют центральную пластину с колпачка, обрабатывают резиновую пробку спиртом (70%);
- одноразовым шприцем набирают необходимый объем растворителя и вводят его в ампулу с сухой вакциной. Смешивание производят непосредственно перед применением, исходя из следующих пропорций: одна доза вакцина и 0,5 мл растворяющего вещества;
- время приготовления иммунопрепарата составляет 3 минуты. В результате должна получиться розоватая или бесцветная однородная жидкость, не содержащая посторонних примесей;
- вакцину вводят в объеме 0,5 мл. Для непосредственного применения готового препарата используют новый одноразовый шприц;
- в конце в установленные учетные формы вносят данные о дате инъекции, дозе, номере и серии, выявленных реакциях на прививку.
В некоторых случаях иммунитет к кори после вакцинации сохраняется не «средние» 12 лет, а пожизненно.
Как ухаживать за местом введения укола?
Прививка от кори не относится к вакцинам, которые способны вызывать тяжелые местные реакции на коже, поэтому проводить специфических манипуляций с зоной, куда был введен укол, как правило, не нужно. В редких случаях возникает небольшой отек и покраснение, которые проходят самостоятельно и не требуют вмешательства.
Достаточно соблюдать ряд простых правил:
- не купаться в ванной или бассейне в день прививки. Лучше ограничиться душем, заклеив место укола лейкопластырем, чтобы случайно не задеть его мочалкой;
- не смазывать область инъекции йодом, зеленкой или любыми спиртосодержащими жидкостями;
- не делать рассасывающих компрессов или прочих подобных манипуляций.
Если ребенок пытается расчесывать место укола, допустимо прикрыть эту зону чистой марлевой повязкой.
Видео по теме
Доктор Комаровский об актуальности вакцинации против кори:
Прививка от кори является самым надежным способом защититься от смертельно опасной инфекции. При соблюдении правил введения вакцины она переносится достаточно легко.
Родители же перед прохождением вакцинации должны убедиться, что ребенок полностью здоров — для этого необходимо предварительно сдать анализы мочи и крови, а непосредственно перед уколом пройти осмотр у грамотного педиатра.
Источник
Прививка против кори включена в Национальный календарь прививок. Двукратное введение вакцины детям вошло в практику со второй половина 90-х гг. Прививка может ставится как планово, так и по эпидемиологическим показаниям. Ниже рассмотрим основные правила вакцинации малышей и детей младшего школьного возраста.
График
О том, когда делают прививку от кори детям, говорит приказ Минздрава РФ от 13.04.2017 г. №175н с последующими изменениями. Плановое вакцинирование детей согласно Нацкалендарю проводится два раза: в 1 год и в 6 лет. Существуют как моновакцины, так и комплексные вакцины против кори и ряда других заболеваний (краснухи, эндемического паротита, ветряной оспы).
На заметку! Если родители ребенка планируют выезжать за границу и хотят привить ребенка от кори, то это можно сделать с полугодовалого возраста. Затем — по обычному графику вакцинации, начиная с 12 месяцев. На сегодняшний день ВОЗ не было зафиксировано передачи кори от привитого непривитому.
Если срок пропущен
Если срок вакцинации пропущен независимо от причины, вакцинация против кори может быть проведена после осмотра ребенка педиатром. Если есть эпидемиологические показания, то вакцинацию ребенку можно проводить, начиная с 1 года до 6 лет в любое время. Важно соблюдать интервал в 3 месяца после первой дозы.
Это важно! Стандартный промежуток между вакцинациями — 5 лет. Однако он может быть меньше с соблюдением правила второй вакцинации — не ранее 6 лет. К примеру, получая первую дозу вакцины в 3 года, следующая доза должна быть введена по графику — в 6 лет.
Во сколько делать
Решение относительно того, во сколько делать прививку от кори, принимают родители или другие законные представители ребенка. Законодательство дает возможность отказаться от любых прививок, сделав отметку в медицинских документах ребенка.
Если оснований для отказа от прививки нет, то первая и вторая дозы вводятся согласно Нацкалендарю: в 12 месяцев и в 6 лет.
Важно! В возрасте 8 месяцев,14-15 месяцев и далее в 6 лет, исходя из рекомендаций в инструкциях к коревым вакцинам, могут быть привиты дети, у мам которых нету иммунитета к кори (это должно подтверждаться лабораторно). Это т.н. мамы с серогенератиной реакцией, т.е антитела против кори отсутствуют в организме женщины.
Сдвинутый график вакцинации — нередкое явление. Поэтому если родители принимают решение прививать ребенка не в сроки, указанные в Нацкалендаре, стоить помнить следующее:
- Минимальный интервал межу вакцинациями согласно инструкциям к коревым вакцинам должен быть не менее полугода. Например, если ребенок впервые получает коревую вакцину в 5 лет, то следующую прививку против кори можно делать в 5 лет и 6 месяцев.
- Нацкалендарь и международные медицинские рекомендации оперируют минимальными сроками в 3 месяца и 4 недели соответственно относительно детей однократно привитых.
 Если у родителей нет достоверных данных о двукратном введении вакцины против кори, то можно проверить напряженность иммунного ответа у ребенка. Национальные санэпидправила говорят о том, что иммунитет к кори проверяется лишь в рамках госсанэпидконтроля.
Если у родителей нет достоверных данных о двукратном введении вакцины против кори, то можно проверить напряженность иммунного ответа у ребенка. Национальные санэпидправила говорят о том, что иммунитет к кори проверяется лишь в рамках госсанэпидконтроля.
Если ребенок дважды привит и об этом имеются сведения в медицинских документах, проверять его иммунный статут международные рекомендации не советуют, поскольку есть вероятность ложноотрицательных результатов.
Интервалы между разными прививками
Согласно Нацкалендарю допускается введение разных вакцин, за исключением профилактических противотуберкулезных вакцин, т.е. БЦЖ, в один день. Важно, чтобы уколы проводились в разные участки тела.
Нацкалендарь не говорит, должны ли это быть только живые или только инактивированные вакцины. Соответственно, можно вводить вместе с коревой (или коревой комбинированной) и другие вакцины.
На заметку! Что касается прививки против ветрянки, что за рубежом используется четырехкомпонентная вакцина: корь-краснуха-паротит-ветряная оспа. Таким образом, при возможности сделать эту прививку за границей, никаких ограничений для одновременного введения нет.
Интервалы для введения других вакцин указываются в инструкции к соответствующей вакцине против кори. Тексты этих инструкций могут содержать информацию о необходимости 1-месячного перерыва между введениями, тексты других — не дают разъяснений по этому поводу. Поэтому в вопросе, какого интервала придерживаться, стоит руководствоваться либо инструкцией, содержащей указание на срок, либо международными медицинскими рекомендациями.
Согласно («General Recommendations on Immunization — Recommendations of the Advisory Committee on Immunization Practices (ACIP)» интервалы могут быть следующими:
- для двух живых вакцин — 4 недели,
- для инактивированной, вводимой после живой, — любой.
Соответственно, вопрос об интервале будет зависеть от того, живая ли коревая вакцина вводится ребенку или нет.
Вакцинация против кори может осуществляться даже в случае, если у ребенка нету тех прививок, которые стоят в Нацкалендаре раньше. Начиная с 1 года его можно (и нужно, если того требует эпидемиологическая обстановка) прививать как можно скорее, и, как говорилось выше, одновременно с прочими вакцинами, соблюдая правило введения в разные места. Таким образом очередность прививок не имеет значения относительно вакцинации против кори.
Реакция Манту
Напомним, что реакция Манту является диагностическим тестом, а не прививкой. Поэтому что касается совместимости противокоревой вакцинации и туберкулинодиагностики, медицинские разъяснения по этому поводу сводятся к следующему:
- «..5.1. ..Здоровым детям и подросткам, инфицированным МБТ, а так же с положительной (сомнительной) послевакцинной туберкулиновой чувствительностью и детям с отрицательной реакцией на туберкулин, но не подлежащим ревакцинации БЦЖ, все профилактические прививки можно производить непосредственно после оценки результатов пробы Манту…» согласно Приказу Минздрава РФ от 21 марта 2003 г. N 109. Это касается случая, если пробу Манту проводят до вакцинопрофилактики.
- Если же после, то названный выше документ говорит о том, что диагностика должна осуществляться не ранее, чем через 1 месяц после прививки. Примерно тот же срок (4-6 недель) указан и в ряде инструкций к коревым вакцинам.

Краснуха, паротит: можно ли вводить одновременно
Прививаться от этих трех инфекций одновременно можно. Сегодня это может быть комбинированная двухкомпонентная вакцина против кори-паротита или против трехкомпонентная вакцина против кори-паротита-краснухи.
Согласно документам ВОЗ при вакцинации комбинированными вакцинами ответ иммунитета на каждый отдельный антиген, а также побочные реакции от вакцинации остаются, как правило, неизменными. Эффективность вакцины, как однокомпонентной, так и комбинированной — одинакова. Воз также указывает на одинаковую иммуногенность при одновременной вакцинации против дифтерии, столбняка, коклюша, ветрянки, пневмококковой инфекции, гепатита В, гемофильной b палочки, а также при одновременном введении полиовирусной вакцины (в т.ч. оральной) или инактивированной полиовакцины.
Куда ставят
Коревая вакцина может вводится подкожно и внутримышечно. Способ введения зависит от конкретной вакцины. Используемые сейчас вакцины, такие как, например:
- M-M-R II — вводится подкожно,
- Рувакс — вводится подкожно или внутримышечно,
- Приорикс — вводится подкожно или внутримышечно.
О точном способе введения необходимо осведомиться заблаговременно у педиатра, чтобы подготовить ребенка к процедуре.
Рекомендации педиатрических ассоциаций говорят следующее:
- Отвлеките и успокойте ребенка, обнимая, поя или тихо разговаривая с ним.
- Если позволяют условия, то малыша можно кормить грудью до прививки и во время нее. Кормление грудью, естественно, предполагается во время введения инъекционных вакцин, а не оральных.
- Улыбайтесь и смотрите ему в глаза. Пусть ребенок знает, что все в порядке.
- Утешайте ребенка любимой игрушкой или книгой. Одеяло, которое пахнет домом, поможет ему ребенку чувствовать себя более комфортно.
- Держите ребенка крепко на коленях, если он уже уверенно сидит.
- Как только ребенок получит все прививки, будьте особенно терпеливы. Держите его на руках и обнимайте. Успокаивающий голос в сочетании с похвалой и объятиями поможет ему понять, что все в порядке.
- Если у ребенка прежде случались обмороки, то во время вакцинации ему лучше лежать.
- Если малышу вводится несколько вакцин за один раз, то первой следует вводить самую неболезненную.
Противопоказания
Противопоказания к вакцинации делятся на общие и специальные. Противопоказания это такие состояния, при которых прививать ребенка нельзя. Однако часто они являются временными и прививка может быть сделана с отсрочкой (Ссылка на cdc.gov).
 Кроме этого, стоит различать противопоказания и меры предосторожности. Их наличие (или отсутствие) должен проверить медицинский работник до вакцинации.
Кроме этого, стоит различать противопоказания и меры предосторожности. Их наличие (или отсутствие) должен проверить медицинский работник до вакцинации.
Именно поэтому важно пройти допрививочное обследование у педиатра. А родителям необходимо сообщить ему достоверную информацию о состоянии ребенка. Если он болен и врач оценивает его состояние как заболевание средней или тяжелой степени, прививка откладывается до улучшения состояния.
Таким образом, именно тяжесть состояния ребенка и клинические проявления симптомов будут являться маркерами для принятия решения об отсрочке. Легкая степень заболевания поводом к отложению вакцинации не будет.
Это важно! Если ребенку необходимо введение иммуноглобулина или иных препаратов крови с антителами, то лучше повременить с их введением как минимум 2 недели после вакцинации. Реакция нейтрализации вакцины может длиться от 3 до 11 месяцев в зависимости от дозы коревых антител.
Перечислим основные общие противопоказания к вакцинации:
- Живые вакцины противопоказаны тяжелым иммунокомпрометированным пациентам, а также при тяжелый иммунодефицитах, детям с ВИЧ-инфекцией. Тем не менее, по мнению ВОЗ «ранние стадии ВИЧ-инфекции не являются противопоказанием для иммунизации против кори».
- Вакцина с коклюшным компонентом не вводится тем, у кого была диагностирована энцефалопатия в течение недели после вакцинации.
- Вакцинация против ротавируса противопоказана тем, у кого диагностированы ТКИН, тяжелая комбинированная иммунная недостаточность и инвагинация кишечника.
Живые вакцины также не вводятся при зафиксированной в анамнезе тяжелой аллергии на предыдущею прививку или отдельные составляющие вакцины, например, неомицин, желатин или другие компоненты.
Если же врач наблюдает состояние, требующее мер предосторожности, то вакцинация, как правило, откладывается. Однако при явной большей пользе от прививки, чем опасности от соблюдения мер предосторожности, вакцинация проведена будет. Если у ребенка обострение болезни хронического характера, о которых обязательно нужно сообщить доктору, вакцинация также не рекомендуется. В таком случае прививку необходимо отложить до периода ремиссии или выздоровления (это касается острых инфекционных заболеваний).
Специальные противопоказания
Во многом специальные противопоказания к коревым вакцинам повторяют общие и касаются:
- детей с серьезным нарушением иммунной системы в связи с врожденными заболеваниями;
- тяжело протекающих ВИЧ-инфекций;
- прогрессирующих лейкемий или лимфом;
- тяжелых онкологических заболеваний;
- лечения большими дозами стероидных гормонов, алкилированными или метаболическими препаратами или детей, получающих лучевую подавляющую иммунитет терапию.
 Что касается детей с ВИЧ-инфекцией, то международные рекомендации рекомендуют прививать «потенциально восприимчивых ВИЧ-позитивных детей с бессимптомным течением болезни», а также вакцинация может обсуждаться в отношении детей, у которых вследствие ВИЧ иммунная система не сильно подавлена.
Что касается детей с ВИЧ-инфекцией, то международные рекомендации рекомендуют прививать «потенциально восприимчивых ВИЧ-позитивных детей с бессимптомным течением болезни», а также вакцинация может обсуждаться в отношении детей, у которых вследствие ВИЧ иммунная система не сильно подавлена.
Кроме того, противопоказания разделяются на временные и постоянные. Ко временным относятся инфекции в острой стадии, протекающие тяжело или среднетяжело. К постоянным относятся аллергические реакции (в т.ч. на белок кур или перепелок и аминогликозиды), состояния первичного иммунодефицита, новообразования, а также заболевания крови злокачественного происхождения.
Если на предыдущую прививку у ребенка была реакция поднятия температуры, припухлость или отек в месте введения диаметром от 8 сантиметров и более или поствакцинальные осложнения, как описанные в инструкции к вакцине, так и новые, вакцинация второй дозой проводиться не будет.
Противопоказания против введения MMR, т.е. тривакцины против кори, краснухи и паротита:
- аллергия тяжелой степени на первую вакцинацию (как на саму вакцину, так и на ее компоненты),
- диагностированный иммунодефицит тяжелой степени у самого прививаемого ребенка либо иммунодефицит у близких родственников (может быть как наследственным, так и приобретенным).
Меры предосторожности при данном виде вакцинации должны соблюдаться, если:
- введение препарата, в составе которого были антитела (≤11 месяцев),
- диагностированные ранее состояния, характеризующие снижением количества.
Туберкулез и прививка
Вакцинация откладывается, если есть подозрение, что у ребенка туберкулез (активная форма).
Одним из свойств коревой вакцины является ее способность к подавлению реактивности туберкулина. Это нужно учитывать, если нужно срочно провести кожный тест или анализ высвобождения гамма-интерферона.
Таким образом, вакцинировать против кори не запрещено в тот же день, когда назначены вышеназванные тесты и проба. Однако эти анализы потребуется отложить минимум на 4 недели (и дольше), если их не провели до дня вакцинации MMR.
Последствия
Согласно статистике ВОЗ в целом последствия после вакцинации (т.е. побочные реакции) будут легкими и временными. К этим побочным реакциям можно отнести:
- местные реакции: припухлость и болезненность места прививки;
- температуру до 37,5 градусов;
- увеличение лимфоузлов;
- лихорадка и подъем температуры до 39 градусов (через неделю и позже). Эти состояния могут длиться до 2 дней;
- кореподобная сыпь (через 1-4 недели);
- фебрильные судороги (редко);
- тромбоцитопения (менее 1:30 000 по данным ВОЗ за 2001 г.);
- высыпания, имеющие временный характер;
- тромбоцитопеническая пурпура (1 случай на 30 000 привитых);
- аллергически реакции на такие компоненты, как неомицин, стабилизаторы, желатин, сорбитол;
- анафилактические реакции;
- энцефалопатия (менее 1:1 000 000 по данным ВОЗ за 2001 г.)
- отсроченные реакции с симптомами вирусных заболеваний в слабой форме, штаммы которых включены в вакцину (например, краснухи или ветряной оспы). Это в основном касается живых вакцин. Дети даже при наличии проявлений болезни не заразны для окружающих. Лечения они не требуют и самостоятельно проходят;
- при одновременной вакцинации против паротита может наблюдаться припухлость в районе слюнной железы (околоушной). Как правило, такое наблюдается через 11-23 дня после прививки.
Данные реакции касаются, как моновалентной коревой вакцины, так и тривакцины КПК против кори, краснухи и паротита и вакцины КПКВ с противоветряночным компонентом.
Тем не менее, есть различия в побочный реакциях у детей, привитых КПКВ (вакцинной против кори, краснухи, паротита и ветрянки) и детей привитых КПК и вакцину против ветряной оспы раздельно, но в одно посещение. В первом случае фебрильные судороги наблюдались чаще.
Это важно! Исследования, показывающие связь между рисками развития неврологических заболеваний, воспалительных заболеваний кишечника или аутизма: PDF — Англ.
Чем опасна болезнь для тех, кто остался без прививки
 Согласно ключевому документу ВОЗ по позиции относительно коревых вакцин корь является высоко контагиозной инфекцией, передающейся воздушно-капельным и контактным путем.
Согласно ключевому документу ВОЗ по позиции относительно коревых вакцин корь является высоко контагиозной инфекцией, передающейся воздушно-капельным и контактным путем.
Большинство болевших корью до внедрения вакцинации болели ею с проявлением клинических признаков. До 6-9 месяцев малыши защищены материнским иммунитетом против кори.
Инкубационный период заболевания — до 14 дней, т.е. до появления сыпи может пройти две недели. Заразен заболевший примерно за 4 дня до появления сыпи и следующие 4 дня.
Конец инкубационного периода характеризуется следующими симптомами:
- высокая температура,
- кашель,
- острый ринит,
- коньюктивит,
- сыпь.
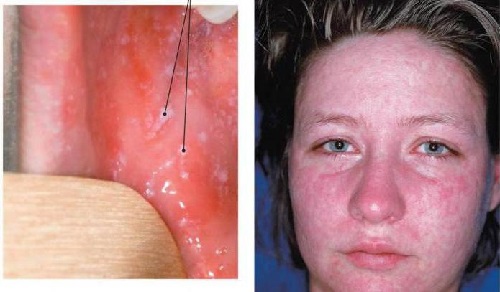
Появление последнего признака сопровождается подъемом температуры до 39 градусов, пятна сыпи на слизистой рта — голубовато-белая. Спустя 3 дня после появления сыпи, состояние улучшается. Полное выздоровление при адекватной терапии наступает минимум к 7 дню, максимум — к 10-му.
Риск тяжелого течения заболевания или смерти выше:
- у малышей до 5-ти лет,
- у плохо питающихся детей (особенно при недостатке витамина А),
- у детей с иммунными нарушениями.
Среди осложнений кори наблюдаются, например, средний отит, энцефалит, пневмония, диарейная энтеропатия, острый дефицит витамина А.
Экстренная вакцинация
Если ребенок проконтактировал с больным корью, это будет являться эпидемическим показание к экстренной вакцинации. Санитарно-эпидемиологическими правилами предусмотрено, что ребенок подлежит вакцинации, если:
- имел место контакт с заболевшим корью (или с подозрением на корь) и
- ребенок ранее корью не болел или
- не был ранее привит или
- нету данных или
- был привит однократно.
Срок для экстренной вакцинации — 72 часа (3 суток) после выявления больного. До недели этот срок может быть продлен для вакцинации детей в коллективе (при расширении очага).
Для экстренной профилактики используется нормальный человеческий иммуноглобулин и т.н. титрованные иммуноглобулины, в которых содержатся в т.ч. антитела против кори. Они будут вводится не позднее 5 суток с момента контакта.
Глоссарий. Иммуноглобулин — это препарат из донорской крови, содержащий противокоревые антитела, и формирующий иммунитет в пассивной форме на несколько недель.
Важным последствием для контактных не привитых и не болевших детей является то, что они не будут допускаться к госпитализации согласно указанным санитарным правилам по причине неинфекционного заболевания, а также в социальные организации в течение срока медицинского наблюдения за ними. Эта норма не будет действовать при экстренных патологиях, т.е. в экстренном порядке при угрозе жизни ребенка госпитализируют.
Полезное видео
Доктор Комаровский рассказывает о кори:
О прививке от кори:
Заключение
- Противокоревая вакцинация это процедура, основанная на доказанности эффективности профилактики и включенная в Нацкалендарь прививок для детей. Она доступна без ограничения всем детям, не имеющим противопоказаний к вакцинации.
- Международные рекомендации допускают одновременное введение вакцины против кори, краснухи и паротита. Они указывают, что частота побочных реакций и осложнений одинакова при вакцинации моновакциной и тривакциной.
- Перед прививкой необходимо пройти медицинский осмотр у педиатра, рассказать о заболеваниях и аллергиях, которые к моменту прививки проявились у малыша, а также о наследственных заболеваниях и реакциях. ВОЗ напоминает, что необходимости сдавать кровь или проходить анализ на наличие иммуноглобулинов к вирусу кори до вакцинации, нет.
Источник