Лечении острого запущенного гайморита
Причины запущенного гайморита
Приведем ряд причин, наличие которых может привести к хронизации гайморита:
- отсутствие лечения во время острой или хронической стадии;
- вторичное инфицирование бактериями, при текущем вирусном поражении придаточных пазух носа;
- поражение организма грибками;
- различные травмы лицевых костей, носовой перегородки, в результате которых в области околоносовых пазух накапливается кровь;
- аллергические реакции, вызывающие частый ринит, сопровождающиеся гнойными скоплениями в околоносовых пазухах (гнойных выделений из носа обычно нет, только прозрачная слизь, но другие симптомы присутствуют – резкие головные боли, отеки в области лица);
- смешанные причины.

Особенностью хронического гайморита является постоянный воспалительный процесс, который может то усиливаться, то почти затухать. Но из-за сильного распространения инфекции в полости носа быстро развиваются полипы, которые перекрывают носовые ходы, затрудняют дыхание. Обычно такая ситуация наблюдается у маленьких детей, у взрослых полипы появляются редко.
Симптомы
Признаки запущенного течения гайморита свидетельствуют в большей мере о переходе воспаления в хроническую стадию. Симптомы, свидетельствующие о том, что воспалительный процесс в придаточных пазухах носа характеризуется запущенностью:
- очень сильные, резкие головные боли, которые трудно купируются анальгетиками;
- заложенность носа, длительное отсутствие носового дыхания;
- отечность щек и носа;
- повышение температуры тела;
- появление чувства усталости, разбитости, сильная утомляемость;
- появление озноба;
- выделения из носа приобретают зеленоватый цвет и не прекращаются длительное время;
- частое чихание;
- частые эпизоды обострения хронического гайморита, которые обычно провоцируются переохлаждением, вирусными заболеваниями различного характера;
- потеря аппетита.
При этом запущенный гайморит может сопровождаться и симптоматикой со стороны других органов и тканей. Учитывая это, все признаки запущенного гайморита в этом случае разделяются на два типа:
- Признаки, характерные для гайморита. Гнойные выделения из носа сопровождаются гнилостным запахом, сильными головными болями, чувством «распирания» придаточных пазух носа, заложенностью носа.
- Признаки со стороны других органов (они сопровождаются отечностью век, болезненностью переносицы). Дерматит на верхней губе, зубная боль (преимущественно верхнечелюстной ряд), появление фистул (зубных свищей), пародонтита.
Диагностика и лечение
На практике врачи редко сталкиваются со случаями запущенного воспалительного процесса. Иногда, запущенный (хронический) гайморит путают с обычной простудой или насморком, тем более, что симптомы очень схожи, особенно в период обострения. Приводит это к тому, что не долеченный гайморит развивается в хронический, а затем могут развиться осложнения. Больные к врачу обращаются на стадии, когда болезнь уже сопровождается тяжелыми осложнениями, а это может быть опасно для жизни.
Поэтому при первых же признаках болезни необходимо обратиться в медучреждение для проведения диагностики и назначения курса лечения. Специалист обычно назначает рентгенографию пазух носа, МРТ, КТ. При объективном обследовании о запущенном гайморите говорят такие симптомы:
- слизистая оболочка полости носа утолщена, отёчна и гиперемирована (покраснение);
- болезненность при пальпации (надавливании пальцами) передней стенки верхнечелюстной пазухи;
- также возможно выявление болезненности при надавливании на внутренние уголки глаз.
Помимо этого пациент предъявляет жалобы на постоянную заложенность носа, головне боли, усиливающиеся при наклонах головы вперед.
Кроме того, наличие субфебрильной температуры, которая практически не поднимается выше 37,2 ºС, говорит о сниженном иммунитете. О наличии вторичной инфекции говорит изменившийся цвет выделений из носа, они становятся желто-зелеными или зеленоватыми, а также наличие крайне неприятного, гнилостного запаха из носа.
Особенности лечения
Определить, как лечить запущенный гайморит, может только врач по результатам проведенного обследования. Обычно терапия осуществляется только в условиях стационара, главной мерой является прокол пазухи для выведения гноя. При запущенной форме альтернативы этому методу нет, проводить операцию рекомендуется как можно быстрее, чтобы исключить развитие опасных для жизни осложнений.
После выполнения прокола обычно назначается курс антибиотиков, которые помогают справиться с инфекционным поражением, снижают вероятность появления рецидивов. Самостоятельно принимать антибиотики нельзя, это делается только под контролем наблюдающего врача. Дополнительное лечение может включать в себя противоотечные (сосудосуживающие), противовоспалительные препараты, анальгетики.
До операции и при возможности обойтись без прокола могут быть назначены следующие меры:
- Прием антибиотиков под строгим наблюдением врача. Нельзя бросать прием медикаментов, так как бактерии после этого быстро начинают развиваться вновь, при этом приобретая устойчивость к определенному препарату. Это усложняет дальнейшее лечение, делает его более длительным.
- При сложной форме назначаются противовоспалительные препараты, противоотечные, что позволяет снять отеки, боли, облегчить общее состояние и нормализовать состояние слизистой оболочки.
- Местное лечение может включать в себя капли или спреи в нос, по типу Полидексы или Изофры, использование солевых растворов для промывания полости носа и придаточных пазух, прием муколитиков для разжижения слизи и ее ускоренного вывода. Для закапывания можно использовать масло туи по 2 — 3 капли в каждую ноздрю.
- Греть гайморит нельзя! Но допускаются процедуры промывания при помощи лекарственных растворов или солевых растворов.
- Для снятия болей назначаются анальгетики, но принимать их длительное время не рекомендуется. Чаще всего назначаются Ибупрофен или Аспирин.
Можно ли использовать народные методы?
Можно ли использовать методы народной медицины при запущенном гайморите? Из-за сложности и опасности болезни врачи рекомендуют не увлекаться самолечением, а сразу обратиться к ЛОРу для обследования и назначения соответствующей терапии. Ни в коем случае нельзя греть воспаленные придаточные пазухи носа, так как это приводит к распространению воспалительного процесса и серьезным осложнениям, включая отит и менингит. Допускается использование капель на натуральном масле туи, подсолнечное масло, соду или мед, но строго под контролем лечащего врача. Остальные приемы и методы народной медицины использовать нельзя.
Хирургическое лечение
Хроническая форма заболевания обычно предполагает хирургическое лечение – прокол (пункция пазухи). Это хирургическая операция, довольно болезненная, но необходимая для эвакуации гнойного содержимого околоносовых пазух. Процедура проводится в условиях стационара, но перед этим проводится медикаментозная терапия. Если у больного диагностирована гипоплазия гайморовой пазухи, то операция не проводится, это одно из противопоказаний. Среди противопоказаний и различные хронические болезни в тяжелой стадии.
Подготовка к проколу включает в себя такие меры:
- полость носа аккуратно промывается от выделений, обрабатывается антисептическими средствами;
- место прокола обезболивается, после чего через ноздрю совершается прокол медиальной стенки пораженной воспалительным процессом гайморовой пазухи.
Во время прокола из гайморовой пазухи удаляется гнойное содержимое, полость её обрабатывается антисептиками для защиты от попадания инфекции и развития воспалительного процесса. При правильно выполненной операции осложнений нет, но первое время наблюдается болезненность в месте прокола, возможны носовые кровотечения, если были задеты сосуды.
Многие больные от прокола отказываются, необоснованно полагая, что это станет причиной постоянных рецидивов. На самом деле это не так, рецидивы при хроническом и осложненном состоянии могут происходить вне зависимости от того, была выполнена операция или нет. Но, если содержимое пазух не убрать, начнут развиваться опасные осложнения.
После операции рекомендуется период реабилитации, включающий в себя соблюдение режима, отдых, правильное питание, прием витаминных комплексов и средств для укрепления иммунитета.
Чем опасен запущенный гайморит?
При отсутствии адекватного и своевременного лечения есть большой риск развития таких осложнений:
- абсцесс глазницы, требующий срочного лечения. При его отсутствии возможна потеря зрения на один или оба глаза;

- менингит, характеризующийся сильным воспалительным процессом, переходящим на оболочки мозга. Может привести к смерти больного;
- экссудат из гайморовых пазух, стекая по задней стенке глотки может попасть в евстахиеву трубу и вызвать воспаление не только ее (евстахеит), но и внутреннего уха — средней отит;
- сепсис (развивается обычно при сниженном иммунитете, характеризуется быстрым развитием, в большинстве случаев приводит к смерти);
- инфекция может распространяться в легкие и при отсутствии терапии поражает бронхолегочную систему.
Запущенный гайморит довольно опасен и может приводить к различным осложнениям при отсутствии терапии. Поэтому при появлении первых признаков заболевания необходимо обратиться к врачу для проведения диагностики и назначения соответствующего лечения.
Источник
Острый гайморит — воспалительный процесс, протекающий в слизистой оболочке придатков носа (синусов, поэтому иногда диагноз синусит также имеет отношение к воспалению). Для данного заболевания характерны припухлость щек и гнойные выделения, сопровождающиеся неприятным запахом.

По своей симптоматике в начале заболевания острая форма гайморита очень напоминает обычный насморк, только вот лечение болезни может быть более трудным и длительным. Да и само состояние доставляет больному огромнейший дискомфорт и мешает полноценной жизни.
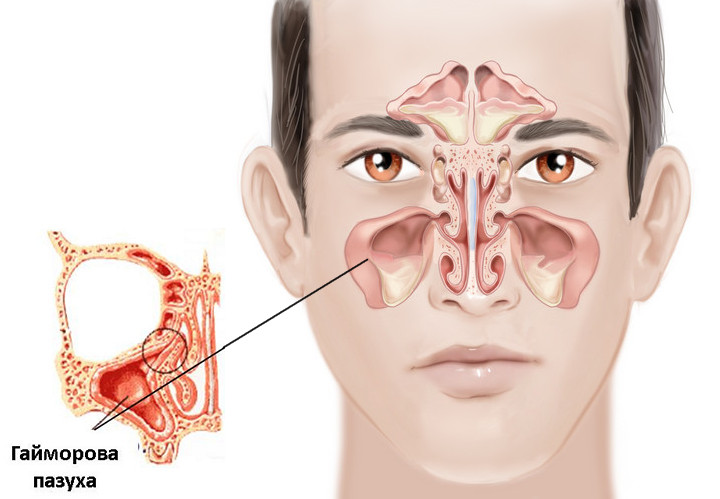
Анатомия пазух
В черепе человека есть 4 типа пазух:
- лобные (в области лба);
- верхнечелюстные, они же гайморовы (в области щёк под глазами);
- пазухи решётчатой кости, или клетки решётчатого лабиринта (в области между носом и глазом);
- клиновидные (в самой середине черепа, за глазными яблоками).

Пазухи представляют собой своеобразные пустоты, которые уменьшают вес черепа, участвуют в формировании и звучности голоса, в процессе обоняния, а также служат амортизаторами при травмах лицевого скелета.
Они также выполняют защитную функцию: при попадании в носовую полость чужеродных частиц и бактерий происходит раздражение слизистой оболочки носа, начинается чихание, и частицы эвакуируются из организма вместе со слизью. Но если защитные силы организма ослабевают, в пазухи из носовых ходов могут попасть бактерии и вызвать сильное воспаление, что мы и наблюдаем при развитии острых проявлений болезни.
Почему гайморовы пазухи воспаляются чаще?
Среди воспалений околоносовых пазух острое заболевание верхнечелюстных (синусит) диагностируется чаще всего. И тому есть несколько причин:
- верхнечелюстные пазухи самые большие по объёму;
- гайморовы пазухи соединены с носовой полостью с помощью соустий — небольших отверстий, покрытых слизистой оболочкой (эти отверстия довольно узкие, и даже небольшой отёк слизистой при малом воспалении может затруднить выход слизи из них, а образовавшаяся и скопленная слизь при отсутствии надлежащего оттока становится мощным катализатором, если воспалительный процесс развивается вначале в соседних.).
Виды острого гайморита
Выделяют катаральную и гнойную форму заболевания.
Название «катаральный» происходит от медицинского термина «катар», обозначающего «течь, стекать». То есть при такой форме заболевания довольно быстро развивается воспаление слизистой оболочки и её отёк. Вначале изменения касаются только слизистой оболочки. Воспаление при гайморите этой формы сопровождается сильно выраженной отёчностью слизистой — она заметно увеличивается в размерах и, как следствие, чуть позже образуется прозрачная слизь. Только благодаря своевременно начатому лечению удаётся не допустить перехода катаральным форм в гнойные гаймориты, которые с большой долей вероятности могут стать хроническими.
При гнойных гайморитах, непосредственный контакт гноя со слизистой перерождает её, причём довольно быстро и что самое опасное — безвозвратно. Таким образом, если лечиться неправильно или не лечиться вовсе, можно очень легко и просто пополнить армию лиц, страдающих хронической формой этого заболевания.
Причина появления гнойной формы гайморита (острого синусита) — бактерии. В выделяемой слизи содержатся стрептококки, стафилококки, реже — пневмококки и грибы, что приводит к появлению гнойного содержимого в самой пазухе.
Причины заболевания.
Острый гайморит могут спровоцировать следующие факторы:
- простудные заболевания;
- вирусные инфекции: ОРВИ, корь, грипп и др.;
- аллергические реакции;
- повреждения и травмы носа;
- недолеченные зубы, корни зубов, входящие в полость гайморовой пазухи, воспаления дёсен.
В медицине принято выделять два способа проникновения инфекции в верхнечелюстные пазухи: когда инфекция проникает из слизистой носовой полости в гайморову пазуху или когда инфекция током крови и общим воспалением развивается непосредственно в гайморовой пазухе.
Спровоцировать воспаление (помимо бактерий) могут факторы, препятствующие нормальной циркуляции воздуха и выходу слизистых масс из пазух. К ним относят:
- искривлённую перегородку носа;
- аденоиды;
- кисту;
- полипозные образования;
- и др.
К нарушению процесса выхода слизистых масс из пазух и дальнейшему лечению могут также привести неблагоприятные условия окружающей среды — пыль, загазованность, работа на вредном производстве.
Симптомы
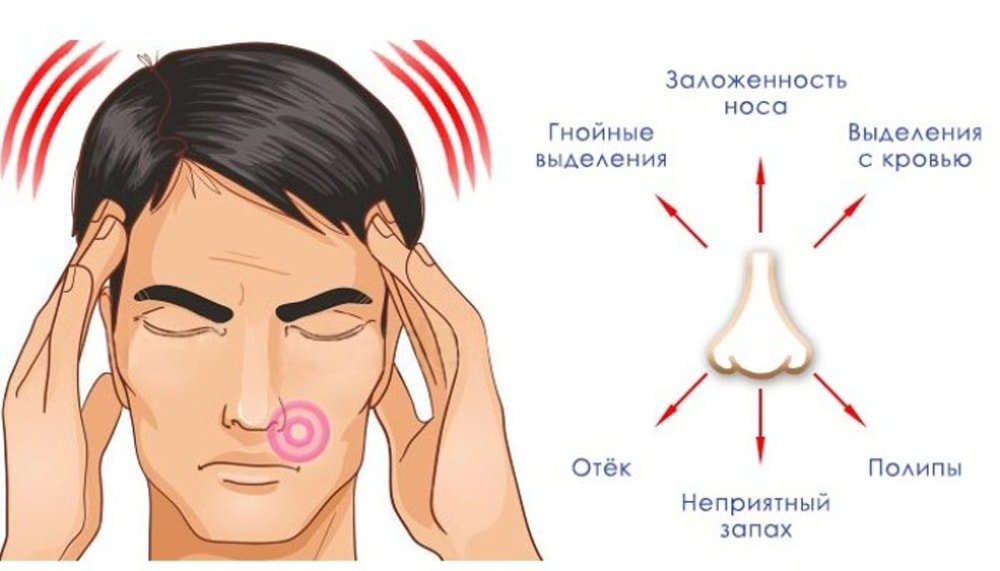
К симптомам острого гайморита относят:
- боль в области щёк под глазами;
- боль в глазничной области;
- давление на зубы и зубная боль;
- головные боли;
- болевые ощущения при наклоне головы вперёд (боль «отдаёт» в затылок и лоб; по характеру ощущения напоминают боль при мигрени; как правило, к вечеру болевые ощущения усиливаются);
- затруднённое носовое дыхание;
- чувство непрекращающейся заложенности носа (она может сопровождаться зудом, чиханием, сухостью);
- характер слизистых выделений, помогает определить тяжесть заболевания (прозрачные выделения при лёгкой форме болезни и густые зелёного оттенка при гнойной форме);
- плохой запах из из носа и ротовой полости (нос и глотка соединены между собой, при гайморите гной скапливается в пазухах и вызывает запах изо рта; причём от него проблематично избавиться, даже почистив зубы);
- «слезятся» глаза;
- появляется гнусавость в голосе;
- нарушенное обоняние;
- высокая температура тела от 37,5 до 39°С — ответная реакция организма на присутствие инфекции;
- повышенная утомляемость, снижение аппетита, проблемы со сном;
- отёчность век, скул, области около носа;
- боль при надавливании на область расположения пазух.
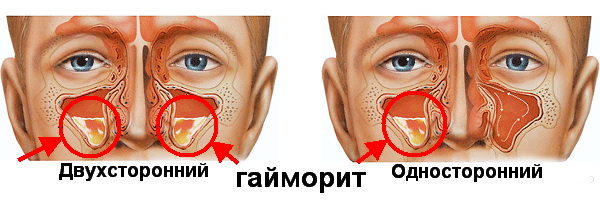
Возможны ли осложнения?
При запоздалой терапии или отсутствия правильно подобранного лечения, острый гайморит может привести к развитию целого ряда серьёзных осложнений.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Хронизация воспаления в пазухах — наиболее распространённое осложнение при остром гайморите. Хроническая форма требует продолжительного грамотного лечения.
Инфекция из верхнечелюстных пазух может попасть в средний отдел уха и спровоцировать там сильный воспалительный процесс (отит). Отиту сопутствуют резкие болевые ощущения в ухе, происходит снижение слуха, может подняться температура тела.
С гайморитом связывают заболевания троичного нерва, так как он близко расположен к очагу воспаления. Это состояние характеризуется стреляющими болями лица. Пациенты описывают свои ощущения как удары током. Подобный неврит лечить крайне тяжело.
Возможны осложнения, связанные с глазами. При воспалении мы наблюдаем отёчность век, боль при нажатии на глазницу, может начать «падать» зрение. Попадание гноя в глазницу и тромбоз вен могут привести к потере зрения и даже потере самого глаза (панофтальмит).
Самое страшное последствие болезни — воспаление оболочки мозга (менингит). Подобное осложнение развивается при длительных и неправильных попытках самостоятельно вылечить воспаление пазух.
Другие встречающиеся осложнения гайморита у взрослых: периостит челюсти, менингоэнцефалит, синустрамбоз, вплоть до генерализованного заражения крови (сепсиса).
Помните, гайморит с осложнениями лечить гораздо труднее, поэтому очень важно своевременно обратиться за квалифицированной помощью к ЛОР специалисту.
Как проводится диагностика?
Лечение острого гайморита у взрослых и детей необходимо проводить под контролем опытного оториноларинголога.
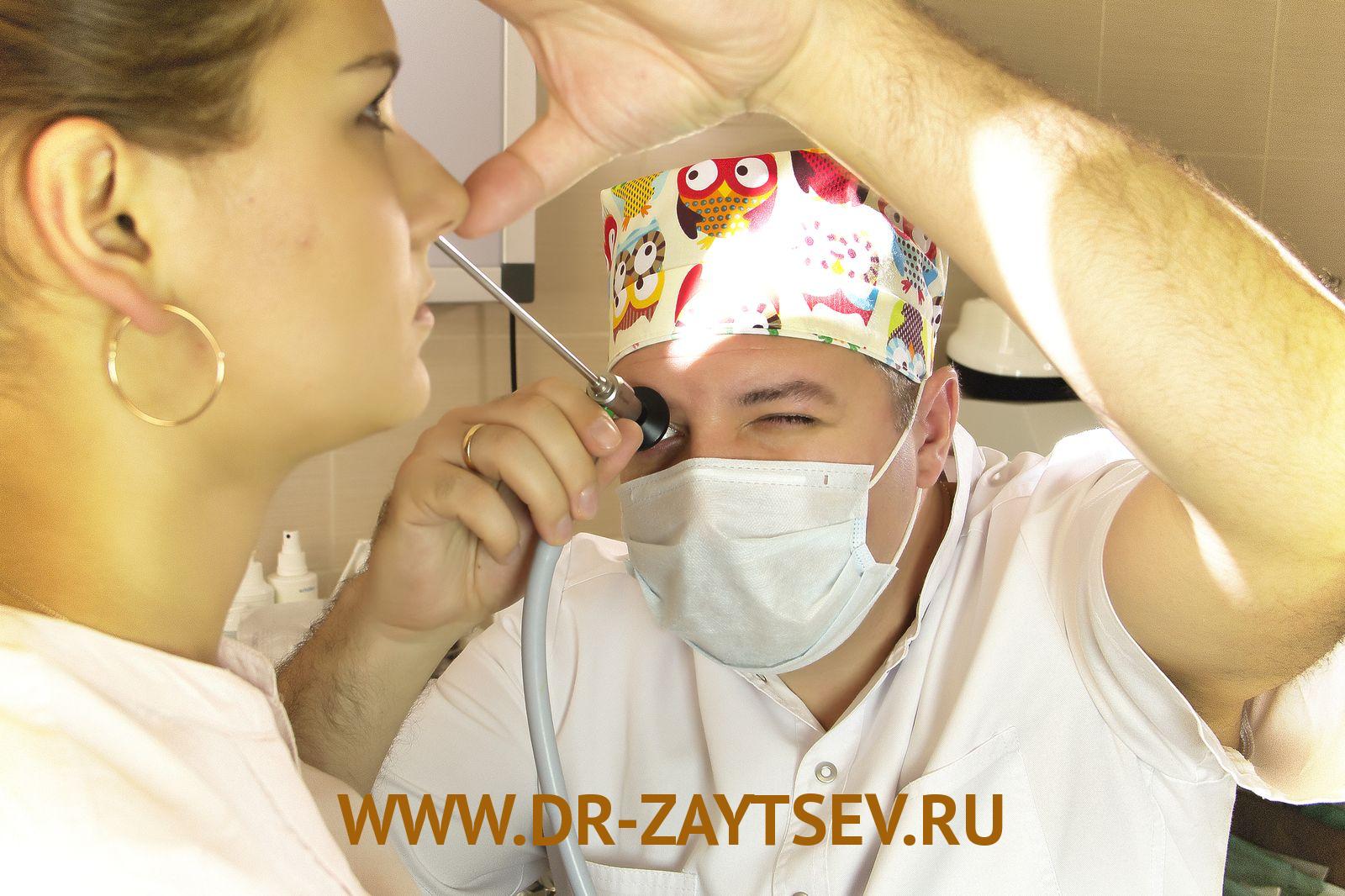
На приёме ЛОР-врач соберёт анамнез и проведёт осмотр носовой полости. Болевые ощущения при пальпации области под глазами на уровне щёк подскажет о наличии в пазухах воспалительного процесса.
Надёжным методом диагностики является рентгеновское исследование. Но маленьким детям и беременным женщинам рентген не назначается. Им показаны КТ и ультразвуковое обследование пазух носа — синуссканирование.
Для получения полных сведений о заболевании проводятся риноскопия и эндоскопия носовой полости и носоглотки.
Методы лечения острого гайморита
Заболевание самой лёгкой степени не требует использования каких-то специальных мер и антибактериальных средств для лечения. Достаточно принимать противовоспалительные препараты для снятия общих симптомов и использовать сосудосуживающие капли, чтобы снять отёчность и облегчить выход слизи.
С помощью антибиотиков лечат гайморит с гнойной формой (например, «Амоксиклав»).
Терапию острой формы заболевания лучше дополнить промыванием носовой полости и околоносовых пазух. Наиболее эффективный метод лечения гайморита это — промывание по Проецу, более известный как метод «кукушка».
Закрепить эффект помогут физиотерапевтические процедуры и орошения полости носа антисептическими средствами.
Промывание «кукушка»: описание метода
Метод «кукушка» — процедура безболезненная и, главное, результативная. Благодаря консервативному лечению эффективно вымываются из пазух гнойные массы, слизистые выделения вместе с патогенными микроорганизмами, слизистая улучшает свою работу, заложенность носа снижается и воспаление стихает. В некоторых случаях благодаря промыванию по Проецу получается избежать пункции. Как же проводят эту процедуру?
Пациент удобно располагается, лёжа на кушетке, лицом кверху. ЛОР-врач осторожно вливает в одну ноздрю антисептик («Хлоргексидин», «Фурацилин», «Мирамистин» и др.). И одновременно с помощью специальной металлической оливы, соединённой медицинским отсасывателем, высасывает этот промывочный раствор, но уже из другой ноздри. Манипуляцию повторяют по три раза с каждой стороны, стерильным пластиковым шприцем объёмом двадцать мл. Вся процедура длится около пяти минут.
Пункция при гайморите
Если все консервативные методы лечения гайморита не помогают, ЛОР-врач предложит сделать прокол верхнечелюстной пазухи. Эта мера необходима, поскольку скопившийся в пазухе гной, как мы уже знаем, может привести к тяжёлым последствиям вплоть до воспаления мозга.
В ходе процедуры оториноларинголог высвобождает гнойное содержимое пазух и вводит в пазуху лекарство. Прокола бояться не надо — перед процедурой проводится обезболивание: ЛОР-врач вводит в носовой проход пациента, сидящего в кресле, ватный тампон, смоченный в растворе лидокаина. Это совершенно безопасно и не требует подготовки пациента.
Как только анестезия подействует, оториноларинголог, используя иглу Куликовского, аккуратно вводит её в пазуху через носовую полость. С помощью шприца гнойное содержимое отсасывается наружу. Как только гнойные массы полностью извлечены, проводится промывание. В течение нескольких дней после процедуры пазуху нужно продолжат промывать.

«ЛОР клиника Доктора Зайцева»
Наша клиника специализируется на лечении заболеваний уха, горла и носа. Самое современное оборудование, собственные методики и опытные специалисты — вот три составляющие, которые позволят вам произвести лечение острого гайморита быстро, безопасно и эффективно. Постоянные клиенты нашей клиники замечают, что наши цены остались на уровне 2013 года!
При появлении первых признаков гайморита, пожалуйста, не откладывайте визит к врачу. Звоните и записывайтесь — мы всегда готовы вам помочь!
Источник

