Левосторонний гайморит с уровнем жидкости

Череп человека содержит несколько пазух (синусов), выстланных слизистой оболочкой. 2 симметричных синуса, расположенные в верхней челюсти над полостью рта, называются гайморовыми пазухами (или верхнечелюстными придаточными пазухами носа), а их воспаление — гайморитом. Воспаление слизистой оболочки левой гайморовой пазухи называется левосторонним гайморитом.
Причины левостороннего гайморита

Наиболее распространенной причиной развития левостороннего гайморита является попадание в левую гайморову пазуху возбудителей инфекции — бактерий или вирусов. Основной путь внедрения инфекции — через носовые ходы или носоглотку, часто заболевание провоцирует кариес верхних зубов, возможно проникновение инфекции и через кровь.
Существует ряд предрасполагающих к возникновению гайморита факторов:
- снижение иммунитета;
- хронический ринит;
- полипы и аденоиды в носовых ходах;
- искривления носовой перегородки;
- переохлаждение.
Длительное течение инфекционного заболевания дыхательных путей (ангина, скарлатина и др.) может спровоцировать гайморит в виде осложнения.
Среди бактерий, вызывающих синусит, чаще всего определяется золотистый стафилококк, но существуют и другие возбудители — стрептококки, протеи, синегнойная палочка, энтеробактерии, вирусы.
Помимо инфекционного, различают аллергический, грибковый, вазомоторный и травматический гайморит. Аллергический вид заболевания возникает при попадании в носоглотку специфических веществ — аллергенов. Вазомоторный синусит развивается при нарушениях рефлекторных реакций организма в ответ на раздражающие факторы (холодный воздух, специфический запах).
Симптомы и признаки
Развитие левостороннего гайморита отмечается следующими симптомами:
- появляется ощущение тяжести в носу, переносице, области левого глаза;
- дискомфорт сменяется головной болью, которая сначала охватывает левую половину, а затем распространяется на всю голову;
- носовое дыхание затрудняется до полного прекращения;
- изменяется тембр голоса, больной начинает гнусавить;
- наблюдаются обильные выделения из носа, которые могут иметь желтый (гнойный) или зеленый цвет;
- под левым глазом может образоваться отечный «мешок»;
- повышается температура;
- снижается обоняние (вплоть до исчезновения);
Симптомы присутствуют на фоне общего упадка сил, утомляемости, снижения аппетита и нарушения сна.
Сильная заложенность носа может препятствовать оттоку выделений, поэтому они могут отсутствовать. Симптоматика менее выражена утром, с середины дня состояние ухудшается. Регионарные лимфатические узлы (под нижней челюстью слева и левым ухом) могут увеличиться и причинять боль при касании.
Отличительные особенности заболевания и его диагностика

Воспаление гайморовых пазух, в том числе левостороннее, бывает острым и хроническим. Особенностью острого гайморита является высокая температура, при хроническом течении она повышается редко. Различают несколько видов острого гайморита:
- гнойный — густые, вязкие выделения содержат большое количество гноя;
- катаральный — выделения водянистые, полупрозрачные;
- экссудативный гайморит характеризуется обильным образованием экссудата (выпота) в пазухе;
- геморрагический — при высокой проницаемости капилляров в экссудате появляется примесь крови.
При катаральном гайморите пазуха не заполняется экссудатом или гноем, этот вид считается наиболее легким в лечении.
Симптомы хронического гайморита выражены в меньшей степени, но присутствуют характерные признаки:
- сухость в горле;
- образование корочек в носовых проходах;
- неприятный запах изо рта;
- частые головные боли малой интенсивности.
Пристеночный гайморит — разновидность хронической формы заболевания, воспалительный процесс при этом локализуется в стенках слизистых оболочек, пазуха почти не заполнена, выделения из носа могут отсутствовать.
Диагностика начинается с анализа жалоб больного, затем врач осматривает носовые ходы с помощью риноскопа, так можно наблюдать изменения в слизистой оболочке, степень закупорки устья пазухи, полипы.
Одним из главных диагностических методов является рентгенография. В некоторых случаях может быть назначена компьютерная томография или МРТ. Выявление затемнения в левом верхнечелюстном синусе позволяет с высокой степенью уверенности диагностировать левосторонний гайморит.
Методы лечения

Как лечить гайморит, решает врач, учитывая особенности болезни и состояние пациента. Для предотвращения осложнений, как и перехода патологии в хроническую форму, начало терапии должно быть безотлагательным, а меры носить комплексный характер.
Сразу после постановки диагноза врач назначает медикаментозную терапию. Основная цель лечения гайморита — устранение инфекции, для этого чаще всего показан курсовой прием антибиотиков, которые подбираются индивидуально. При вирусной природе гайморита антибиотики не рекомендованы. Также стараются не назначать антибиотики маленьким детям, если степень тяжести позволяет обойтись без них.
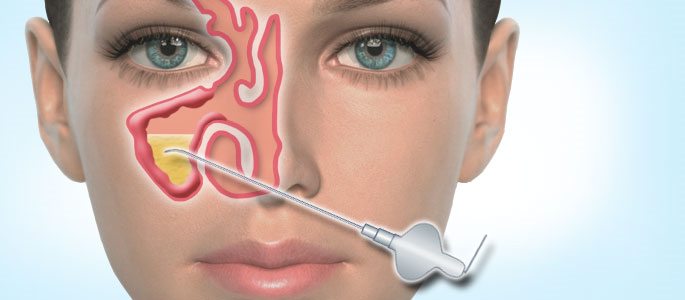
Важной задачей лечения является обеспечение дренажа пораженной пазухи, для этого применяют сосудосуживающие препараты. Если же с их помощью не удается решить проблему, делают прокол (пункцию). При этом решается несколько задач:
- быстрая эвакуация гнойного содержимого;
- получение материала для бактериального исследования;
- промывка стенок пазухи антисептической жидкостью;
- введение антибактериального или гормонального препарата.
Прокол может быть как однократным, так и проводиться ежедневно на протяжении нескольких дней в зависимости от выбранной врачом тактики лечения.
Совместно с приемом антибиотиков назначают:сосудосуживающие и антигистаминные препараты.
Несвоевременное или неправильное лечение левостороннего гайморита создает угрозу распространения болезни на левую лобную пазуху, воспаление которой называется фронтитом,
Физиопроцедуры

Для достижения успеха в лечении и закрепления эффекта показаны мероприятия физиотерапии — лазер, ультразвук, магнитотерапия, ультрафиолет. Почти всегда врачи назначают промывание носовых проходов. Некоторые процедуры можно проводить в домашних условиях.
Кукушка
Это метод промывки полостей носа, получивший название от звуков, которые произносит больной в ходе сеанса. Проводить это промывание можно дома. Даже при одностороннем гайморите промывать лучше обе ноздри, на каждую следует приготовить примерно по 100 мл раствора.
За 15 минут до начала процедуры необходимо снизить отечность носовых проходов с помощью сосудосуживающих капель. После улучшения носового дыхания больной наклоняет голову над раковиной и поворачивает ее вбок примерно на 45°. Шприцем (без иглы) или резиновой грушей в верхнюю ноздрю подают раствор. Сначала напор должен быть слабым, постепенно его следует увеличить. Больной при этом должен произносить звуки «ку-ку». Из нижней ноздри начнет вытекать жидкость, содержащая слизь, гной и экссудат.
Ингаляции
В состав комплексного лечения часто включают ингаляции. Они помогают улучшить носовое дыхание, снизить отечность и вывести экссудат из пазух. Лучше всего использовать для ингаляций специальное устройство — небулайзер, превращающее лекарственный раствор в своеобразный туман, который вдыхается носом через мундштук.
Продолжительность, периодичность сеансов и состав раствора определяет врач.
ЯМИК
Процедура разработана российскими врачами и представляет собой выведение патологического содержимого носовых пазух с помощью специального эластичного катетера путем создания разности давлений. Такой метод достигает эффекта, сходного с проколом, но не обладает его недостатками.
Сеанс выполняется амбулаторно, легко переносится больными и длится примерно 8 минут. Специалист вводит катетер и с помощью 2 баллонов создает разность давлений, под воздействием которой жидкость откачивается из пазухи. Этим же катетером можно доставлять в пазуху лечебные растворы.
Медикаменты

В качестве жидкости для промываний пазух и носовых ходов используются Фурацилин, Декасан, Мирамистин. Степень разведения препарата водой определяет лечащий врач (от 0,2 до 20%). Также часто применяется очищенная морская вода или растворы на ее основе.
Для ингаляций могут применяться антибиотики, иммуностимуляторы, гормональные препараты, десенсибилизирующие средства, солевые и щелочные растворы или различные комбинированные составы.
Перед процедурами рекомендуется закапать в нос сосудосуживающие капли (Галазолин, Ксимелин, Виброцил и др.). Эти же препараты назначаются в самом начале лечения. Необходимо помнить, что срок непрерывного применения таких средств не должен превышать 3-4 дня.
Антибиотики в ходе лечения могут вводиться в инъекциях, приниматься в форме таблеток, а также использоваться в растворах, доставляемых в пазуху шприцем в ходе прокола, катетером, либо с помощью ингаляций.
Частью медикаментозного лечения является прием антигистаминных препаратов (Кларитин, Кестин, Эриус и др.). Они снижают аллергические явления и уменьшают проницаемость стенок капилляров, что противодействует образованию отеков.
Катетеризация
Если для оперативного лечения был проведен прокол пазухи, врач может ввести в отверстие специальный катетер и оставить его на некоторое время, чтобы в дальнейшем не делать новых проколов, а использовать уже имеющийся.
Профилактика

Профилактика гайморита заключается в своевременном лечении инфекционных заболеваний (грипп, ринит, корь, скарлатина), зубного кариеса, устранении искривления носовой перегородки и исключении факторов, провоцирующих аллергический или вазомоторный гайморит.
Источник
 Воспаление гайморовых пазух делится на несколько видов. Экссудативный гайморит является одной из форм патологии, при которой в носу скапливается большое количество различных жидкостей. Его лечение занимает примерно 2 недели, осуществляется с помощью физиотерапевтических процедур, антибиотиков и противомикробных препаратов.
Воспаление гайморовых пазух делится на несколько видов. Экссудативный гайморит является одной из форм патологии, при которой в носу скапливается большое количество различных жидкостей. Его лечение занимает примерно 2 недели, осуществляется с помощью физиотерапевтических процедур, антибиотиков и противомикробных препаратов.
Основные признаки недуга
Воспалительный процесс в верхних дыхательных путях бывает гнойным и продуктивным. В первом случае, болезнь протекает в несколько стадий – возникает катаральная, серозная и экссудативная форма патологии. Наиболее легким считается катаральный вид заболевания, если его вовремя не вылечить, недуг переходит в гнойную форму. В начале болезни у людей проявляются симптомы патологического процесса.
К признакам признаки болезни:
- чувство распирания в области носа;
- давление и боль под глазом;
- отечность век;
- головная боль в висках и лбе;
- отсутствие носового дыхания;
- изменение голоса;
- появление жидкой прозрачной слизи;
- слабость в теле.
Заболевание носовых путей гнойной природы провоцирует возникновение обильных слизистых выделений в носу, когда они засыхают, появляются корки. Если не заниматься лечением патологии, цвет выделений меняется, они приобретают желтый оттенок, появляется зловонный запах. Экссудативный гайморит лечение займет 2-4 недели, если использовать комплексную терапию. При отсутствии лечебных мер, болезнь переходит в хроническую форму, которая устраняется на протяжении нескольких месяцев.
Признаки заболевания обычно малозаметные:
- хронический насморк;
- боли в глазницах;
- болезненные ощущения при моргании;
- сухие покашливания по причине стекания соплей по трахее;
- отсутствие обоняния.
Хроническая форма гнойного воспаления часто сопровождается полипами. В зависимости от стороны, где произошло воспаление, возникает правосторонний экссудативный гайморит, левосторонний гайморит экссудативный. Двусторонний экссудативный гайморит является самой тяжелой формой патологии, плохо переноситься пациентами. При таком виде заболевания, выделения скапливаются в обеих пазухах, симптомы обостряются. Лечение длится дольше, чем обычные формы. Острый экссудативный гайморит излечивается через месяц, а хронический – в течение шести недель.

Характер экссудата
Данное заболевание считается неспецифическим воспалительным процессом, который сопровождается выделением из носовых пазух густой массы неинфекционной природы. Такая форма болезни часто «атакует» людей молодого возраста, так как у зрелых людей происходят изменения эпителиальной ткани, что сокращает выделения слизистой массы из носа. При экссудативном воспалении пазух появляется сильная отечность эпителия, в последствие которого ощущается заложенность носа. У пациента ощущается боль при повороте головы в верхней части лица, особенно в лежачем положении.
Когда патологический процесс возник у человека впервые, скорее всего, причиной возникновения болезни послужила вирусная инфекция. Гайморит может проявиться вследствие осложнения после обычного насморка. Иногда данная патология выступает сопровождающим симптомом гриппа, скарлатины, кори. Экссудативный гайморит часто возникает как результат развития ангины, ринита, фарингита, тонзиллита и других заболеваний инфекционной природы. Когда область носовых путей поражается воспалениями, случается данная болезнь. Наиболее сложной формой течения недуга является синусит двухсторонний. Экссудативный гайморит тяжело переносится больными, облегчить его признаки помогут обезболивающие и антибактериальные препараты.
Факторы, провоцирующие развитие у человека воспаления гайморовых пазух:
- склонность к аллергическим реакциям;
- болезни зубов и десен;
- слабый иммунитет;
- искривление носовой перегородки.
Список может расширяться, в зависимости от индивидуальных особенностей организма человека. Гайморит экссудативный необходимо лечить с помощью комплексной терапии.

Методы диагностики болезни
Адекватно диагностировать экссудативную форму гайморита сможет только врач. Для этого, пациенту назначается прохождение комплексного обследования.
- Первым делом, следует пройти риноскопию. С помощью такого анализа выявляется наличие воспалительных процессов, гнойных выделений, присутствие полипов.
- Рентгеноскопия поможет выявить состояние носовых пазух.
- КТ, МРТ, диафаноскопия так же поспособствуют установлению доктором четкого диагноза.
Рекомендуем к прочтению — Какие симптомы полипозного гайморита и способы лечения?
Часто больным назначают пункцию гайморовых пазух. Это позволит выявить наличие гнойных скоплений и провести лечебные меры. В носовые отделы вводят антисептические лекарства, антибактериальные препараты. Тщательно обследуется та пазуха, в которой собирается гной. Чаще такое происходит при односторонней форме патологии, к примеру, носовая пазуха левой. Левосторонний экссудативный гайморит лечится такими же методами, как и правосторонний. В случае запущенного заболевания, назначается прокол.

Лечение экссудативного гайморита
Лечение заключается в подавлении воспалительного процесса и снятия основных симптомов. В терапии данной патологии используются сосудосуживающие препараты, они ускоряют процесс восстановления работы пазух. Главную роль играют антибактериальные медикаменты. Лечение начинается с приема антибиотиков, которые убивают бактерии, поражающие верхние дыхательные пути.
Какими средствами лечат экссудативное воспаление пазух:
- антибиотиками пенициллинового происхождения – аксициллин, флемоксин;
- так же лечение может начинаться с употребления амоксиклава и аугментина.
Дальнейшее лечение устанавливает доктор, исходя из результата терапии. Пациенту проводится исследование в лаборатории на определение чувствительности микробов к воздействию антибиотиков. Обследование осуществляется с помощью анализа гнойных выделений из носа. Если у больного в носовых путях есть полипы, либо кисты, врач назначает дополнительные препараты.
Вам будет интересна статья — Когда необходимо хирургическое лечение гайморита?
Спросом пользуется процедурное лечение. В ход идут физиотерапевтические мероприятия и промывка гайморовых пазух. С помощью орошения назальных путей вымываются болезнетворные бактерии из носа, пазухи очищаются от содержимого, ускоряется процесс выздоровления. Популярностью пользуется УВЧ, электрофорез и лазеротерапия, при помощи этих процедур, антибактериальные средства мгновенно попадают в носовые пути.
Лечение гайморита нередко проводится с помощью ингаляционных процедур. Они помогают снять отечность, снизить плотность соплей, и вывести их естественным путем. Ингаляции должны проводиться после консультации с лечащим врачом. Они принесут желаемый эффект на начальных стадиях развития патологии, в совокупности с применением медикаментозных препаратов.
Существует два вида ингаляционных процедур – паровые и аппаратные.
- Первый тип осуществляется с применением лекарственных трав, глубокой кастрюли и полотенца. Вдыхание целебного пара приносит облегчение уже после первого использования процедуры.
- Аппаратные ингаляции. Принцип их работы состоит в распылении лекарственного раствора через насадку небулайзера. Этот способ является наиболее результативным, с помощью данного аппарата можно делать процедуры даже маленьким детям. Для изготовления растворов используют целебные растения.
Ингаляционные процедуры следует проводить регулярно, каждый день по 3 раза. Рекомендуется применять ромашку, листья лавра, подорожник, зверобой, эвкалипт и мяту. Курс лечения длится неделю, дышать над паром либо вдыхать целебные вещества с помощью небулайзера нужно не дольше 5 минут. Запрещено совмещать паровые ингаляции с приемом сосудосуживающих медикаментов. Это приводит к параличу нервных окончаний, которые отвечают за тонус сосудов внутри носа.

Осложнения
В случае неоказания своевременного и результативного лечения, гайморит может спровоцировать возникновение осложнений на почве воспалительного процесса. Риску подвергаются органы, находящиеся по соседству.
Какие осложнения возникают при не долеченном экссудативном воспалении дыхательных органов:
- орбитальные осложнения синусита (развиваются конъюнктивиты, отекают периорбитальные ткани);
- осложнения переходят на мозг (возникает менингит, в редких случаях – летальный исход);
- отит (воспаление переходит на уши);
- поражение тройничного нерва (появляются приступообразные боли в глазницах, ганглионит).
Осложнения в случае не долеченного воспаления гайморовых пазух перемещаются не только на рядом находящиеся органы. В редких случаях, развивается патология в бронхолегочной системе.

Профилактика
Предотвратить возникновение экссудативного гайморита гораздо проще, чем его лечить. Выполнять профилактические меры нужно регулярно, лучше взять их за правило и придерживаться на протяжении всей жизни. Особенно полезно следить за своим здоровьем людям, склонным к респираторным заболеваниям.
- Своевременно проводить лечение насморка, вызванного простудными заболеваниями.
- Увлажнять кислород в квартире с помощью специальных приборов (увлажнителей воздуха либо класть мокрые полотенца на батареи).
- Пить много жидкости. Это поможет поддерживать нормальную гигиену носовых путей.
- Не плавать в бассейне. Хлорированная вода раздражает носовые пути.
- Увлажнять носовые пазухи солевыми растворами собственного приготовления либо покупать в аптеке.
- Употреблять витамины, особенно в период вспышек заболеваний дыхательных путей.
- Отказаться от курения. Табачный дым раздражает слизистую носа и гортани, вызывает пересыхание тканей.
- Закаливание поможет укрепить защитные свойства организма.
«Защитные» меры помогут защитить организм от воздействия бактерий, провоцирующих возникновение гайморита и других простудных заболеваний. Не следует пренебрегать промыванием носа, орошение пазух лечебными растворами из соли и лекарственных препаратов поможет устранить бактерии и укрепить слизистую.
Загрузка…
Источник