Механизм обструкции при бронхиальной астме
Бронхиальная астма – болезнь воспалительной природы. Она имеет хроническое течение и является причиной непостоянной бронхиальной обструкции, то есть временного сужения бронхов. Клинически это проявляется приступами одышки, удушья, кашля, возникающими чаще всего ночью или ранним утром. Рассмотрим причины бронхиальной астмы в нашей статье.
Это распространенное заболевание. Им страдают до 10% населения, а среди детей – до 15%. Чаще болеют мальчики в возрасте младше 10 лет и взрослые женщины.
Почему возникает бронхиальная астма? Прежде всего нужно понять, что она бывает неаллергическая и аллергическая. Эти формы имеют разные причины и механизмы развития, то есть этиология и патогенез бронхиальной астмы могут быть различны.
Причины бронхиальной астмы
Истинные причины возникновения бронхиальной астмы изучены недостаточно. Медики говорят о факторах риска и триггерах заболевания.
Предрасполагающие факторы
 Факторы риска – условия, определяющие саму вероятность развития болезни, то есть от чего появляется бронхиальная астма. Основные из них:
Факторы риска – условия, определяющие саму вероятность развития болезни, то есть от чего появляется бронхиальная астма. Основные из них:
- наследственная предрасположенность;
- контакт с аллергеном.
Причина болезни часто связана с генетическим дефектом. Это доказывается тем, что существуют наследственные заболевания, сопровождающиеся комплексом признаков, в том числе и обратимой бронхиальной обструкцией:
- повышенное образование IgE (иммуноглобулинов Е) – особого класса антител, отвечающих за развитие аллергических реакций; сопровождается атопической бронхиальной астмой, аллергическим ринитом и конъюнктивитом;
- аспириновая триада – врожденная патология, характеризующаяся приступами удушья, полипозом носа, непереносимостью аспирина;
- гиперчувствительность дыхательных путей – склонность к их спазму по причине действия незначительных внешних воздействий или физической нагрузки;
- гипербрадикининемия – генетически обусловленная избыточная секреция брадикинина – одного из веществ, участвующих в воспалительном и аллергическом процессе.
Генетические изменения являются причиной поражения бронхов. Дыхательные пути при этом отвечают спазмом на действие триггеров, которые у здорового человека не вызовут никаких симптомов.
Наследственная предрасположенность имеется примерно у половины больных. Считается, что при болезни одного из родителей вероятность рождения больного ребенка составляет 20 – 30%. Если больны и мать, и отец, их ребенок будет страдать этим заболеванием с вероятностью 75%. То есть предрасположенность к астме передается по наследству, в равной степени и от матери, и от отца.Однако это не истинное наследственное заболевание. Почему появляется клиническая картина при изменениях наследственности, до конца не ясно. Бронхиальная астма не заразна.
Контакт с аллергеном является фактором риска болезни, но не триггером. Астма не обязательно бывает даже у предрасположенных людей при контакте с аллергенами. Наибольшее значение из них имеют частицы клещей, живущих в домашней пыли, споры плесени, пыльца, частицы шерсти и слюны некоторых животных, пух птиц, пищевые и лекарственные вещества.
Другие причины бронхиальной астмы у детей и взрослых
Кроме этих двух условий, у детей предрасполагают к развитию астмы следующие причины:
- недоношенность;
- немолодой возраст родителей;
- перенесенные во время беременности вирусные и аллергические заболевания матери;
- раннее искусственное вскармливание;
- болезни желудка и кишечника;
- частые простудные заболевания.
У взрослых повышают вероятность развития болезни следующие причины:
- работа на вредном производстве, связанном с загрязнением вдыхаемого воздуха;
- запыленность, слишком горячий, холодный или сухой воздух;
- контакт с агрессивными химическими веществами в быту;
- острые и хронические болезни дыхательной системы;
- нарушение функции яичников у женщин.
Имеют значение дефекты самих бронхов:
- снижение активности β2-адренорецепторов;
- уменьшение уровня IgA (секреторного иммуноглобулина) и сурфактанта, защищающих легкие от воздействия внешней среды;
- подавление функции некоторых иммунных клеток, призванных бороться с инфекцией.
Пусковые факторы
Триггеры – воздействия, непосредственно запускающие развитие болезни. При их отсутствии даже у человека с неблагоприятной наследственностью или постоянно контактирующего с аллергенами, заболевание может не возникнуть. Триггеры реализуют предрасположенность к болезни. Понять триггерный фактор – значит понять, “откуда берется” астма.
Провоцирующие причины бронхиальной астмы разнообразны:
- острые респираторные вирусные инфекции;
- прием бета-адреноблокаторов (анаприлин, атенолол, метопролол, в меньшей степени бисопролол и другие современные селективные средства);
- психологические факторы, сильные или постоянные стрессы;
- резкие запахи;
- активное и пассивное курение;
- заболевания внутренних органов (тиреотоксикоз, гайморит, грыжа пищеводного отверстия диафрагмы и другие).
После действия перечисленных причин у предрасположенного к болезни человека возникает заболевание.
Механизм развития

Патогенез бронхиальной астмы основан на хроническом воспалении. Вследствие особой формы воспаления бронхов они становятся гиперреактивными, то есть излишне чувствительными к разнообразным внешним факторам.
Как развивается бронхиальная астма? Вкратце схема патогенеза выглядит так. Под влиянием триггерных факторов происходит следующее:
- сокращаются мелкие мышечные волокна в стенке бронхов;
- увеличивается секреция слизи бронхиальными железами;
- возникает отек выстилающей дыхательные пути слизистой оболочки;
- слизистая оболочка «пропитывается» иммунными клетками, этот процесс называется «воспалительная инфильтрация».
Ранняя и поздняя астматическая реакция
Совместно эти процессы становятся причиной обструктивного синдрома, который внешне проявляющийся одышкой или удушьем. Так развивается ранняя астматическая реакция. Она вызвана активными веществами, которые выделяются скопившимися в стенках бронхов иммунными клетками – эозинофилами, тучными клетками, лимфоцитами. К этим веществам относят гистамин, простагландины и лейкотриены.
У половины взрослых больных развивается и поздняя астматическая реакция. В очаг воспаления привлекаются все новые клетки – лимфоциты, нейтрофилы, эозинофилы. Вещества, которые они выделяют, могут повреждать клетки слизистой оболочки, поддерживать постоянное воспаление или усиливать его, стимулировать нервные окончания, расположенные в стенке бронхов. К этим веществам относятся лейкотриены, тромбоксаны, фактор активации тромбоцитов.
Особая роль в иммунном воспалении отводится Т-лимфоцитам. Выделяемые ими активные вещества привлекают в стенки бронхов эозинофилы – источник IgE, участвующих в реализации аллергического механизма. Аллергическая бронхиальная астма, иначе называемая атопическая, проявляется повышенной чувствительностью к какому-то одному веществу – аллергену.
Астматическая реакция и группы лекарств
Аллерген взаимодействует с IgE, что активирует фосфолипазу, отщепляющую от клеточных оболочек арахидоновую кислоту. Из арахидоновой кислоты образуются в том числе лейкотриены. К ним в стенке бронхов имеются особые рецепторы. Взаимодействуя с ними, лейкотриены вызывают спазм мышц бронхиального дерева и усиливают воспаление. Все это дало основание применять при атопической астме новый класс препаратов – антагонисты лейкотриенов.
Зная, что реакция бронхов бывает ранняя и поздняя, можно лучше понять действие лекарств при этом заболевании. Так, назначение β2-адреномиметиков для профилактики приступов подавляет только раннюю фазу. Ингаляционные глюкокортикоиды угнетают позднюю реакцию. Некоторые другие препараты, например, кромоны, действуют на обе стадии астматического процесса в бронхах.
Более подробно об особенностях патогенеза можно прочитать здесь.
Развитие бронхиальной астмы (видео)
Источник
Бронхообструктивные проявления все чаще сопровождают такие серьезные болезни, как бронхиальная астма и хроническая обструктивная болезнь легких (ХОБЛ). У взрослых более распространен второй вариант. Бронхиальная обструкция у детей вызвана чаще астмой.
СБО (синдром бронхиальной обструкции) – нарушение вентиляции легочной ткани, которое проявляется острой недостаточностью функции дыхания.
Что такое обструкция бронхов и чем она вызвана, вы сможете узнать в данной статье. Также рассмотрим подходы к диагностике и лечению бронхообструктивного синдрома.
Причинные факторы
Основными этиологическими состояниями БОС являются заболевания дыхательной системы, сопровождающиеся отеком слизистой бронхов и спазмом их мускулатуры. К ним относятся:
- тяжелое течение пневмонии,
- затяжной бронхит с обструктивным компонентом,
- бронхиальная астма,
- муковисцидоз,
- бронхоэктатическая болезнь легких,
- пороки бронхо-легочной системы,
- рефлюкс-эзофагит в рамках гастроэзофагеальной рефлюксной болезни,
- грыжа пищевода,
- детский церебральный паралич.
Основной причиной появления описываемого синдрома специалисты-пульмонологи считают курение. Оно вызывает бронхит курильщика, который сопровождается хроническим воспалением. К этому фону со временем присоединяется бронхоспастический компонент. Он знаменует начало бронхообструкции. Затем при отсутствии адекватного лечения стенка бронха подвергается необратимому ремоделированию. В результате развивается ХОБЛ.
 Атопический дерматит рассматривается как один из начальных этапов формирования атопии. Так называемый атопический марш создает угрозу развития бронхиальной астмы, которая проявляется обструктивным синдромом.
Атопический дерматит рассматривается как один из начальных этапов формирования атопии. Так называемый атопический марш создает угрозу развития бронхиальной астмы, которая проявляется обструктивным синдромом.
Следующая возможная причина – инфицирование паразитами. Продукты жизнедеятельности и метаболизма паразитирующих организмов являются мощными антигенами и аллергенами. Они могут так же, как и аллергическая настроенность к пищевым продуктам, бытовым аллергенам, вызвать обструкционный синдром в рамках бронхиальной астмы.
Разновидности синдрома
Существует несколько патогенетических вариантов бронхообструкции. Они отличаются только главным механизмом, который вызывает спазм мускулатуры бронхов.
-
 Инфекционно-воспалительная форма. Обструкции бронхиального дерева вызывается различными пневмониями, туберкулезом. Бронхитический тип также может появляться на фоне обострения хронической обструктивной болезни легких. Доминирующим патогенетическим механизмом считается отек слизистой бронхиальной стенки и скопление мокроты со слизью, которые создают препятствие, непроходимость мелких бронхов.
Инфекционно-воспалительная форма. Обструкции бронхиального дерева вызывается различными пневмониями, туберкулезом. Бронхитический тип также может появляться на фоне обострения хронической обструктивной болезни легких. Доминирующим патогенетическим механизмом считается отек слизистой бронхиальной стенки и скопление мокроты со слизью, которые создают препятствие, непроходимость мелких бронхов. - Аллергическая форма бронхоспазма. Вызвана выраженным отеком слизистой. Генез этой разновидности обструкции связан с повышением проницаемости стенки бронхов. Спазм мускулатуры поддерживает этот патогенетический фактор. Аллергическая форма бронхообструктивного синдрома появляется в рамках сывороточной болезни или отека Квинке с реализацией гиперчувствительности немедленного типа.
Аутоиммунная форма. Обструкция бронхов развивается у половины пациентов с аутоиммунными патологиями. Механизмы бронхиальной обструкции реализуются при следующих заболеваниях:
-
 криоглобулинемический васкулит.
криоглобулинемический васкулит. - синдром Чарга-Стросса.
- гранулематоз Вегенера.
- узелковый полиартериит.
- гигантоклеточный артериит.
- эозинофильный полиангиит.
-
- Гемодинамический вариант. Связан с нарушением кровообращения в малом круге. Среди причин, вызывающих бронхообстркутивный синдром пороки сердца, левожелудочковая недостаточность. Пороки митрального клапана быстро вызывают перегрузку объемом, что впоследствии влечет за собой перегрузку малого круга кровообращения. Это может стать причиной описываемого синдрома. Сосудистые патологии, которые могут стать этиологическим фактором нарушения бронхиальной проводимости, включают тромбоэмболию ветвей легочной артерии, а также легочную гипертензию.
- Неврогенная разновидность. Провоцирует симптомы бронхиальной непроходимости при энцефалите, энцефаломиелите, раздражении блуждающего нерва, контузии, сотрясении головного мозга, опухолях, расположенных в черепной коробке. Сюда же относят психические нарушения и невротические расстройства. Бронхообструктивный синдром появляется из-за дисбаланса, нарушения регуляции со стороны коры полушарий головного мозга.
-
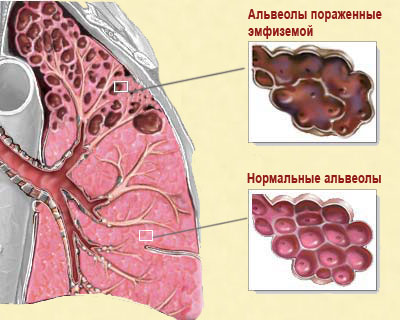 Эмфизема легких. Может вызвать развитие обструкции бронхиального дерева. При этом легочная ткань теряет свою эластичность. Затем некоторые бронхи спадаются, формируя дыхательную ловушку: воздух может проникнуть в альвеолы, а обратно не возвращается через спавшийся бронх. Такой вариант синдрома носит название эмфизематозный.
Эмфизема легких. Может вызвать развитие обструкции бронхиального дерева. При этом легочная ткань теряет свою эластичность. Затем некоторые бронхи спадаются, формируя дыхательную ловушку: воздух может проникнуть в альвеолы, а обратно не возвращается через спавшийся бронх. Такой вариант синдрома носит название эмфизематозный. - Ирритативная форма. Может быть патогенетически связана с токсической. Воздействие химических веществ, антибиотиков, нестероидных противовоспалительных средств и других медикаментов может вызвать нарушение перфузии легких из-за выраженного рефлекторного спазма гладкой мускулатуры бронхов.
Клинические проявления
Жалобы пациента зависят от степени выраженности бронхиальной непроходимости. Бронхоспазму может предшествовать так называемый продром. Он проявляется ощущением заложенности грудной клетки. При бронхиальной астме или другом аллергическом заболевании триггерной ситуацией может быть контакт с аллергеном.
 Внезапно возникает одышка. Она носит экспираторный характер. Это означает, что взрослый или ребенок испытывает трудности при выдохе. Даже сильное форсирование не приводит к облегчению. Пропедевтика внутренних болезней называет это состояние приступом удушья.
Внезапно возникает одышка. Она носит экспираторный характер. Это означает, что взрослый или ребенок испытывает трудности при выдохе. Даже сильное форсирование не приводит к облегчению. Пропедевтика внутренних болезней называет это состояние приступом удушья.
При бронхиальной астме этот синдром наиболее ярко протекает. Кожа становится несколько синюшной из-за гипоксии. Учащается ритм дыхания и сердцебиения. Одышка достигает такой степени, что частота респираторных движений превышает 20 в минуту.
Возникают хрипы, которые слышны даже на расстоянии. Сам пациент опирается руками на кровать для того, чтобы облегчить выдох, активируя деятельность вспомогательной дыхательной мускулатуры. Ребенок часто раздувает ноздри. Это несколько увеличивает объем вдыхаемого и выдыхаемого воздуха. Бронхообструктивный синдром у детей протекает тяжелее, чем у взрослых пациентов.
При физикальном обследовании отмечается перкуторное укорочение звука над всеми легочными полями. В тяжелых ситуациях западают надключичные ямки. Это свидетельствует о тяжелой дыхательной недостаточности. Аускультативная картина довольно типичная. Слышны свистящие сухие хрипы повсюду. На их фоне могут быть и влажные хрипы. Фаза выдоха заметно удлинена. Вдох обычный, протекает быстро.
 В отличие от сердечной астмы по причине левожелудочковой недостаточности при бронхиальной астме горизонтальное положение пациента не усугубляет его состояние. Не приносит ему облегчения применение диуретиков (разгрузка малого круга кровообращения), а также использование сердечных гликозидов.
В отличие от сердечной астмы по причине левожелудочковой недостаточности при бронхиальной астме горизонтальное положение пациента не усугубляет его состояние. Не приносит ему облегчения применение диуретиков (разгрузка малого круга кровообращения), а также использование сердечных гликозидов.
Кашель может беспокоить перед развитием приступа удушья. При ХОБЛ или астме обострение может вызывать острая респираторная инфекция вирусной или бактериальной этиологии. Поэтому кашель предшествует бронхообструкции. На фоне удушья кашель сухой, непродуктивный. Мокрота выделяется очень тяжело и имеет так стекловидный характер.
Диагностика и лечение
При синдроме бронхообструкции следует вести прицельный поиск причины. Первоочередно важно провести рентгенологическое исследование для исключения пневмонии. Затем определяют сатурацию крови. Это нужно для того, чтобы выявить степень дыхательной недостаточности. При тяжелом нарушении функции дыхания целесообразно лечение в условиях реанимационного отделения с кислородотерапией.
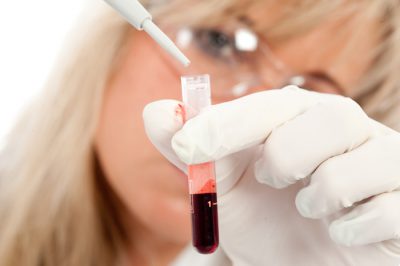 Клинический анализ крови важен для дифференциальной диагностики. Повышение уровня лейкоцитов, нейтрофилов объясняет инфекционный генез синдрома при пневмонии или тяжелом обструктивном бронхите. Эозинофилия свидетельствует о бронхиальной астме в большей степени или о других аллергических заболеваниях. Спирография позволяет отличить бронхообструкцию от рестриктивных нарушений. Исследуются объемные и форсированные показатели. В том числе, пробы с бронхолитиками.
Клинический анализ крови важен для дифференциальной диагностики. Повышение уровня лейкоцитов, нейтрофилов объясняет инфекционный генез синдрома при пневмонии или тяжелом обструктивном бронхите. Эозинофилия свидетельствует о бронхиальной астме в большей степени или о других аллергических заболеваниях. Спирография позволяет отличить бронхообструкцию от рестриктивных нарушений. Исследуются объемные и форсированные показатели. В том числе, пробы с бронхолитиками.
На этапе скорой помощи важно уменьшить выраженность бронхоспазма.
Широко используется в практике фельдшера или врача бригады СМП Эуфиллин. Он вводится внутривенно. Перед инъекцией стоит выяснить, нет ли на этот препарат непереносимости.
 С этой же целью на любом из этапов терапии используются Б-адреномиметики, которые обладают коротким действием. Лечение бронхообструктивного синдрома у детей может включать комбинированный препарат Аскорил. Он вызывает меньше побочных эффектов, а также реализуется аптеками в свободном доступе без рецептов.
С этой же целью на любом из этапов терапии используются Б-адреномиметики, которые обладают коротким действием. Лечение бронхообструктивного синдрома у детей может включать комбинированный препарат Аскорил. Он вызывает меньше побочных эффектов, а также реализуется аптеками в свободном доступе без рецептов.
Для постоянного лечения – базисной терапии – существуют комбинированные препараты, которые используются ингаляционно. В своем составе они содержат гормональные препараты и бронхолитики длительного действия. Это Пульмикорт, Сибри и другие лекарственные средства. Дозу подбирает и титрует доктор.
Загрузка…
Источник
Количество часов: 7.
Место проведения: учебная комната, палаты пульмонологического отделения.
Цель: научиться диагностировать заболевания, ведущим клиническим синдромом которых является бронхообструктивный, проводить их дифференциальную диагностику и лечение.
Профессиональная ориентация студентов: растет заболеваемость специфическими и неспецифическими поражениями легких. Это приводит к значительному экономическому и социальному ущербу: временной нетрудоспособности утрате трудоспособности, инвалидизации пациентов, больших затрат на лечение, психологического дискомфорта пациентов. Среди этих заболеваний наиболее распространены те, которые протекают с бронхообструктивным синдромом.
Базовый уровень знаний и умений:
Студент должен знать:
1. Особенности анатомического строения дыхательных путей.
2. Основы патогенеза, клинических проявлений бронхообструктивного синдрома.
3. Методику исследования функции внешнего дыхания.
4. Инструментальные методы диагностики бронхообструктивного синдрома.
5. Методологию постановки диагноза.
6. Принципы терапии заболеваний с бронхообструктивным синдромом.
7. Дифференциальную диагностику заболеваний с бронхообструктивным синдромом.
Студент должен уметь:
1. Оценивать данные объективного обследования больного.
2. Интерпретировать данные инструментальных обследований.
3. Проводить дифференциальную диагностику.
4. Сформулировать диагноз.
5. Назначить индивидуализированное лечение.
Программа самоподготовки студентов:
1. Дать определение понятия обструкции и бронхообструкции.
2. Этиология и патогенез заболеваний с бронхообструктивным синдромом.
3. Алгоритм диагностики заболеваний с бронхообструктивным синдромом.
4. Лечение и оказание первичной помощи при проявлениях бронхообструктивного синдрома.
Синдром бронхиальной обструкции – симптомокомплекс нарушений бронхиальной проходимости функционального или органического происхождения, проявляется приступообразным кашлем, экспираторной одышкой, приступами удушья.
Ведущие патогенетические механизмы бронхиальной обструкции:
1. Спастический – один из самых частых вариантов бронхообструктивного синдрома, ведущее место в развитии которого принадлежит бронхоспазму. Он обусловлен дисфункцией в системах контроля тонуса бронхов.
2. Воспалительный – этот механизм обусловлен отеком, клеточной инфильтрацией воздухоносных путей, гиперемией слизистой оболочки бронхов.
3. Дискриничний – наблюдается при чрезмерной стимуляции бокаловидных клеток и желез подслизистого слоя бронхов, что приводит к ухудшению реологических свойств мокроты, нарушению функции мукоцилиарного клиренса.
4. Дискинетичний – бронхиальную возбуждено за счет врожденного недоразвития мембранозной части трахеи и бронхов, что приводит к спадению дыхательных путей во время вдоха.
5. Эмфизематозный – сопровождается коллапсом мелких бронхов в результате снижения эластичности легких.
6. Гемодинамический – возникает вторично на фоне нарушений гемодинамики малого круга кровообращения (гипертензия пре- и пост капилляров, гипертензивном кризисе малого круга и застое в легочных венах).
7. Гиперосмолярный – наблюдается при астме физических усилий, при дыхании холодным сухим воздухом, когда уменьшение гидратации слизистых оболочек создает повышенную осмотическую концентрацию на их поверхности, раздражение рецепторов и бронхоспазм.
Обычно клинические проявления бронхиальной обструкции не вызывают сомнения в диагнозе. Однако требует повышенного внимания дифференциальная диагностика бронхиальной обструкции со стенозом (сужением) верхних дыхательных путей (чаще гортани) и трахеи. Последняя патология наиболее часто встречается при истинном (дифтерийном) и ложном крупе, опухолях гортани и трахеи, рубцовом стенозе трахеи, который чаще всего возникает после проведения ИВЛ с длительной интубацией трахеи. Дифтерийный и ложный круп встречаются преимущественно у детей в связи с анатомическими особенностями детской гортани.
В клинической картине заболеваний с поражением гортани и трахеи преобладает одышка, в основном смешанная. Во многих случаях клинически трудно определить характер одышки. Кашель беспокоит редко, чаще сухой, «лающий». Предшествовать заболеванию могут изменения голоса, его осиплость. При проведении физикального обследования над легкими выявляется так называемое стридорозное дыхание – громкое бронхиальное дыхание, которое «накладывается» на везикулярное дыхание. Выслушиваются также сухие свистящие хрипы в обе фазы дыхани . Правильной диагностике в этих сложных случаях помогают тщательно собранный анамнез (изменения голоса, его осиплость, длительная интубация трахеи и искусственная вентиляция легких, трахеотомия в недалеком прошлом, и др.), проведение спирографии с регистрацией и анализом кривой «поток-объем» форсированного дыхания, а также фибробронхоскопии.
В клинической практике большое значение имеет также дифференциация синдрома бронхиальной обструкции при двух основных заболеваниях – бронхиальной астме и хроническом обструктивном заболевании легких.
При бронхиальной астме бронхиальная обструкция лабильна в течение суток, ее симптомы быстро возникают, длятся несколько часов и так же быстро самопроизвольно или под действием лечения проходят. Клинически это проявляется приступами удушья – тяжелой приступообразной экспираторной одышкой. В период между приступами больные чувствуют себя удовлетворительно и жалоб со стороны органов дыхания, как правило, не предъявляют. Поэтому основными признаками бронхиальной астмы считаются вариабельна и обратимая бронхиальная обструкция в сочетании с гиперреактивностью бронхов – повышенной их чувствительностью к различным триггерных факторов (аллергенов, холода, физической нагрузке, сильным эмоциям, медикаментов, запахов химических веществ и др.).
При хроническом обструктивном заболевании легких (XОЗЛ) бронхиальная обструкция более постоянна в течение суток, менее подвержена изменениям при воздействии холода, физической нагрузки и других раздражающих факторов. При каждом обострении воспалительного процесса в трахеобронхиальном дереве она постепенно растет из года в год. Такая бронхиальная обструкция более рефрактерная (стойкая) к проводимой бронходилатационный терапии. Течение заболевания чаше проявляется эмфиземой легких и легочно-сердечной недостаточностью.
Дифференциальной диагностике существенно помогают лабораторные и функциональные методы исследования. В анализе мокроты при бронхиальной астме аллергического происхождения часто встречаются кристаллы Шарко-Лейдена и спирали Куршмана. Среди лейкоцитов преобладают эозинофилы, а не нейтрофилы и макрофаги, присутствие которых в мокроте более характерно для ХОБЛ.
Рисунок 1. Формы петли «поток-объем», полученные при нормальной проходимости дыхательных путей и при фиксированной обструкции верхних дыхательных путей и трахеи. При увеличении степени фиксированной обструкции скорости инспираторного и экспираторного потоков прогрессивно уменьшаются.
Из функциональных методов исследования для дифференциальной диагностики обструкции дыхательных путей наиболее часто применяют спирографию с регистрацией кривой «поток-объем» форсированного дыхания. Свидетельством обструктивного типа нарушения вентиляции является снижение объемной скорости воздушного потока. При этом , как правило , определяется снижение <80 % от должных величин ФЖЕЛ, ОФВ1 а также индекса Тиффно – соотношение ОФB1/ФЖЕЛ.
В зависимости от преимущественного места ограничения дыхательного потока различают обструкцию верхних дыхательных путей и трахеи, а также нарушения бронхиальной проходимости (бронхиальной обструкции).
Обструкция верхних дыхательных путей и трахеи на основе анализа петли «поток-объем» делится на три основных функциональных типа: фиксированная обструкция (стеноз трахеи), переменная внутригрудная обструкция (опухоли трахеи) и переменная внегрудная обструкция (опухоли голосовых связок, паралич голосовых связок).
При фиксированной обструкции, геометрия которой остается неизменной (постоянной) в обеих фазах дыхания, ограничивается воздушный поток как на вдохе, так и на выдохе (рис. 2). При этом контур экспираторного потока совпадает с инспираторным. Экспираторная кривая становится плоской и лишена верхушки.
Переменная внегрудная обструкция вызывает избирательное ограничение объемной скорости потока воздуха при вдохе (ослабление сотрясение потока). Форсированный выдох увеличивает внутритрахеальное давление (Ptr), которое становится выше атмосферного (Patm) Во время вдоха Ptr становится меньше Рatm обусловливая падение стенок дыхательных путей и снижение сотрясение потока (рис. 2).
При переменной внутригрудной обструкции компрессия воздухоносных путей избирательно усиливается во время выдоха. Форсированный выдох увеличивает внутриплевральное давление (Ppl) выше Ptr, вызывая компрессию внутригрудного участка трахеи. Развивается обструкция дыхательных путей на выдохе (рис. 2, б). Вследствие этого экспираторный поток снижается, а его кривая уплощается. Во время вдоха объемная скорость потока и форма петли остаются в норме.
Нарушение бронхиальной проходимости (бронхиальная обструкция) проявляются так называемым провисанием кривой «поток-объем» форсированного выдоха сразу после достижения пика потока в сочетании с другими признаками обструктивного типа дыхательной недостаточности (снижение ОФВ1).
Рисунок 2. Переменная обструкция верхних дыхательных путей и трахеи:
а – переменная внегрудная обструкция, Ptr> Patm на выдохе; Patm> Ptr на вдохе – ограничение инспираторного потока б – переменная Внутригрудная обструкция Ptr> Ppl на вдохе; Ppl> Ptr на выдохе – ограничение экспираторного потока.
В зависимости от конфигурации кривой в этой области можно выделить два варианта бронхиальной обструкции: обструкция центральных (крупных) бронхов и обструкция периферических (мелких) бронхов. Для первого варианта бронхиальной обструкции характерно резкое снижение объемной скорости форсированного выдоха в начале нисходящей ветви кривой «поток-объем». При этом максимальная объемная скорость на уровне выдоха 75 % ФЖЕЛ (МОС 75 или FEF 25), оставшейся в легких, снижается сильнее, чем максимальная объемная скорость на уровне выдоха 50 % ФЖЕЛ (МОС 50 или FEF50) и максимальная объект емкая скорость на уровне выдоха 25 % ФЖЕЛ (МОС 25 или FEF75), оставшихся в легких. Обструкция мелких бронхов, наоборот, характеризуется преимущественным снижением МОС 25 (или FEF75) и МОС 50 (или FEF 50), а также смещением экспираторной кривой влево (рис.3).
Рисунок 3. Изменения формы петли «поток-объем» при бронхиальной обструкции различной степени тяжести: а – начальные проявления б – значительные нарушения; в – значительные нарушения бронхиальной проходимости в сочетании со снижением ЖЕЛ – смешанные нарушения легочной вентиляции.
Для оценки обратимости бронхиальной обструкции чаще применяется фармакологический бронходилатационный тест с β2-агонистами короткого действия. Из последних препаратов в Украине применяются сальбутамол и фенотерол. Перед проведением теста пациенту необходимо в течение минимум 6 часов воздерживаться от применения бронхолитиков короткого действия. Сначала записывается исходная кривая «поток-объем». Затем пациент вдыхает 4 разовые дозы β2-агониста короткого действия. Через 10-30 минут снова записывается кривая «поток-объем». Обструкция считается обратной, если показатель ОФВ1 увеличивается на 12 % и более от исходного. Обратимая бронхиальная обструкция является наиболее характерной для бронхиальной астмы.
В алгоритме дифференциальной диагностики обструктивных поражений верхних и нижних дыхательных путей (рис. 4) экспираторная или недифференцированная одышка является основанием для назначения спирографии с регистрацией кривой «поток-объем» форсированного дыхания. Результаты и тщательный анализ этого исследования, которое при необходимости включает бронходилатационный тест, дают возможность проведения топической диагностики уровня и оборачиваемости обструктивных нарушений. На определенных этапах диагностического поиска необходимо проведение фибробронхоскопии, которая в большинстве случаев дает возможность уточнить характер и причину выявленных изменений.
Рисунок 4. Алгоритм дифференциальной диагностики обструктивных поражений дыхательных путей.
Источник


