Микропрепарат пневмония при кори

ГЛАВА 19. ИНФЕКЦИИ, ОБЩАЯ ХАРАКТЕРИСТИКА. ОСОБО ОПАСНЫЕ ИНФЕКЦИИ. ВИРУСНЫЕ ИНФЕКЦИИ
ГРИПП, ОРВИ, КОРЬ, ГЕРПЕС, ЦИТОМЕГАЛИЯ, ВИЧ-ИНФЕКЦИЯ
Инфекция (инфекционный процесс) —
биологическое явление, сущностью которого являются внедрение и
размножение инфекционных агентов в организме человека с последующим
развитием различных форм взаимодействия — от элиминации и бессимптомного
носительства до болезни. Инфекционная болезнь — комплекс патологических изменений и реакций на внедрение и размножение возбудителей болезни. Пути передачи инфекционных агентов: контактно-бытовой;
воздушно-капельный и пылевой (аэрозольный); фекально-оральный (факторы
передачи возбудителя — пища, вода); половой; парентеральный;
трансплацентарный; трансмиссивный (живыми переносчиками). Местные изменения (не
при всех инфекциях и не всегда совпадают с входными воротами):
первичный инфекционный комплекс (первичный аффект, лимфангит и
лимфаденит). Общие изменения: синдром системного воспалительного ответа. Пути диссеминации инфекционных агентов: контактный
(по поверхностям тканей, имеющих низкую сопротивляемость); лимфогенный —
по лимфатическим сосудам (лимфангит) в регионарные лимфатические узлы
(лимфаденит); гематогенный; интраканаликулярный (по анатомическим
каналам); по аксонам нейронов (нейропробазия); смешанный.
Основы классификации инфекционных заболеваний: антропонозы, антропозоонозы, биоценозы; по этиологии: прионные, вирусные, хламидийные, риккетсиозные, микоплазменные, бактериальные, грибковые (микозы), протозойные и паразитарные;
по особенностям клинико-морфологических проявлений: инфекции
с преимущественным поражением кожных покровов (пиодермия, рожа, оспа,
микозы кожи и др.), инфекции дыхательных путей (пневмония, грипп, острые
респираторные вирусные инфекции — ОРВИ, трахеит, бронхит и др.),
инфекции пищеварительного тракта (брюшной тиф, паратифы, сальмонеллез,
амебиаз кишечника, дизентерия), инфекционные заболевания нервной системы
(полиомиелит, менингококковый менингит, энцефалиты и др.),
трансмиссивные инфекции, связанные с системой крови (возвратный тиф,
малярия, геморрагические лихорадки и др.), инфекции с преимущественным
поражением сердечно-сосудистой системы (сифилис, бруцеллез и др.),
инфекции мочеполовой системы (гонорея, четвертая венерическая болезнь,
пиелонефрит и др.). Выделяют группу инфекционных заболеваний, вызванных
условнопатогенной (симбионтной) микрофлорой человека в условиях
иммунодефицитных синдромов — оппортунистические инфекции. Нередко такие инфекции являются внутрибольничными (нозокомиальными).
Особо опасные инфекции —
это инфекционные болезни человека и животных, отличающиеся особо
высокой контагиозностью и летальностью. В настоящее время к особо
опасным инфекциям относят: антропонозы — холеру, сыпной тиф, возвратный
тиф, натуральную оспу; антропозоонозы — желтую лихорадку, сибирскую язву
(антракс), чуму, туляремию, бруцеллез (иногда включают также ящур и
сап).
Карантинные (конвенционные) инфекции —
инфекционные болезни, на которые распространяются «Международные
медико-санитарные правила»: чума, холера, желтая лихорадка, натуральная
оспа (в 1980 г. объявлена ВОЗ ликвидированной).
Грипп — острое высококонтагиозное эпидемическое заболевание, вызываемое несколькими типами РНК-вируса семейства Orthomyxoviridae, тропными к эпителию дыхательных путей и эндотелию сосудов. Классификация форм заболевания: легкая — острый серозный, катаральный или десквамативный риноларингит, риноларинготрахеобронхит; средней тяжести —
серозно-геморрагический или фибринозный ларинготрахеобронхит,
межуточная и очаговая серозная или серозно-геморрагическая пневмония; тяжелая — токсическая (серозно-геморрагическое воспаление верхних дыхательных путей и легких с выраженной интоксикацией), с легочными осложнениями (при
присоединении вторичной бактериальной инфекции,
фибринозногеморрагический или некротический ларингит и трахеит,
серозно-гнойный, фибринозно-гнойный, гнойно-геморрагический бронхит —
сегментарный деструктивный панбронхит, гнойно-геморрагическая
пневмония).
Корь —
острое высококонтагиозное вирусное заболевание, которое проявляется
преимущественно кашлем, лихорадкой и макулопапулезной сыпью. Возбудитель
— вирус кори (семейство Paramyxoviridae). Поражаются
преимущественно дыхательная система (ложный круп, бронхиолит, пневмония
— серозная макрофагально-десквамативная с интерстициальным
компонентом), кожа (экзантема — макулопапулезная сыпь) и слизистые
оболочки (энантема — пятна Филатова-Коплика, конъюнктивит, фарингит),
возможно развитие энцефалита. Осложнения: обратимый
иммунодефицит, бактериальная суперинфекция — гнойно-некротический
панбронхит, очаговая гнойная пневмония (впоследствии бронхоэктазы).
Цитомегаловирусная инфекция вызывается
одноименным вирусом у лиц с иммунодефицитным синдромом
(оппортунистическая инфекция), характеризуется латентным персистентным
течением с генерализованным поражением многих органов.
ВИЧ-инфекция (СПИД) — см. главу 7. В России применяется классификация, предложенная академиком В.И. Покровским (1989): стадии инкубации, первичных проявлений, вторичных заболеваний и терминальная. По классификации ВОЗ: I
стадия — бессимптомная; II — ранняя; III — промежуточная (количество
CD4+ 200-500 в 1 мкл); IV — собственно СПИД. Начиная с I стадии может
наблюдаться генерализованная лимфоаденопатия. Для IV стадии характерны «СПИД-ассоциированные заболевания» — оппортунистические инфекции (пневмоцистная
пневмония, кандидоз, другие микозы, туберкулез, генерализованная
герпетическая инфекция, цитомегаловирусная инфекция и др.) и новообразования, особенно типичны неходжкинские лимфомы и саркома Капоши.


Рис. 19-1. Микропрепараты
(а, б). Трахеит при гриппе: некроз эпителия, катарально-геморрагический
экссудат, выраженное полнокровие сосудов, кровоизлияния, отек,
умеренная лимфоцитарная и лейкоцитарная инфильтрация слизистой и
подслизистой оболочек.
Окраска гематоксилином и эозином: а — x 100, б — x 160

Рис. 19-2. Макропрепараты
(а, б). Очаговая пневмония при гриппе («большое пестрое гриппозное
легкое» с абсцедированием): гнойно-геморрагический характер пневмонии:
чередование очагов пневмонии (серовато-желтого цвета, зернистого вида),
абсцессов (с гноем серовато-желтого цвета), острой очаговой эмфиземы
(участков повышенной воздушности серовато-розового цвета), ателектазов
(маловоздушных участков серовато-красного цвета) и кровоизлияний
(участков темно-красного цвета, пропитанных кровью). Легкие увеличены в
объеме, в просвете бронхов слизисто-гнойное или геморрагическое
содержимое; б — множественные мелкие абсцессы, осложнившие течение
бронхопневмонии (препараты И.Н. Шестаковой)

Рис. 19-2. Окончание

Рис. 19-3. Микропрепараты
(а, б). Гриппозная очаговая пневмония: сегментарный деструктивный
панбронхит, гнойно-геморрагическая пневмония: в просвете бронха
лейкоцитарный экссудат, эпителий бронха частично слущен, стенка бронха с
лейкоцитарной инфильтрацией и выраженным полнокровием сосудов,
кровоизлияниями; в ткани легкого — в части альвеол лейкоцитарный
экссудат, выраженные нарушения микроциркуляции, в, г — геморрагический
отек легких.
Окраска гематоксилином и эозином: а — x60, б — x 120

Рис. 19-4. Микропрепараты
(а, б). Пневмония при кори: серозная макрофагально-десквамативная
пневмония с интерстициальным компонентом, поражением перибронхиальной
ткани; накопление в просвете альвеол, межальвеолярных перегородках и
перибронхиальной строме макрофагов, лимфоцитов, плазмоцитов, образование
гигантских многоядерных клеток (клетки Уортина). Окраска гематоксилином
и эозином: а — x60, б — x400

Рис. 19-5. Макропрепарат.
Бронхоэктазы и пневмосклероз: в субплевральных отделах легкого бронхи
цилиндрически расширены, их стенки утолщены, уплотнены либо, напротив,
истончены, в просвете гной (цилиндрические бронхоэктазы), в окружающей
ткани легкого усилен сетчатый рисунок, расширена перибронхиальная
соединительная ткань, серого цвета — перибронхиальный и диффузный
сетчатый пневмосклероз. Плевра утолщена, склерозирована (смотрите также
рис. 13-7); (препарат И.Н. Шестаковой)

Рис. 19-6. Микропрепараты
(а, б). Пневмоцистная пневмония при ВИЧ-инфекции: в просвете альвеол
пенистые эозинофильные массы. Межальвеолярные перегородки и строма
легкого с диффузным воспалительным инфильтратом, преимущественно из
лимфоцитов, макрофагов, воспалительная гиперемия (острая межуточная
пневмония); б — пневмоцисты в макрофагах в просвете альвеол.
а —
окраска гематоксилином и эозином: x 100, б — окраска метамином серебра
по Грокотту: x 100 (см. также рис. 7-15); (б — препарат А.Л. Черняева,
М.В. Самсоновой)

Рис. 19-7. Микропрепарат.
Цитомегаловирусный паротит: лимфомакрофагальная инфильтрация стромы и
паренхимы слюнной железы, дистрофические изменения паренхиматозных
клеток. Отдельные эпителиальные клетки протоков и паренхиматозных
ацинусов значительно увеличены в размерах, некоторые — с крупными
фиолетовыми ядерными и более мелкими базофильными цитоплазматическими
включениями. Вокруг внутриядерных включений ободок просветления
цитоплазмы, что придает клетке вид «совиного (птичьего) глаза»
(цитомегаловирусные клетки). Окраска гематоксилином и эозином: x400

Рис. 19-8. Макропрепараты (а, б). Геморрагический трахеит при гриппе (а — препарат Ю.Г. Пархоменко)

Рис. 19-9. Микропрепараты
(а, б). ВИЧ-инфекция: а — гиперплазия лимфатического узла, крупные
лимфоидные фолликулы с активными светлыми центрами; б — истощение
лимфоидной ткани, пролиферация макрофагов. Окраска гематоксилином и
эозином: x200 (препараты Ю.Г. Пархоменко)


Рис. 19-10. Саркома
Капоши (а — макропрепарат; б, в — микропрепараты): б — «пятнистый
элемент» кожи; пролиферация широкопросветных капилляров и лимфоцитарная
инфильтрация вокруг придатков кожи, в — узел опухоли. Окраска
гематоксилином и эозином: а — x200, б — x400 (б, в — препараты И.А. Казанцевой)
Источник
Вышеописанные данные (Скворцов 1946) говорят о том, что первоначальные легочные процессы появляются на периферии. Различное индивидуальное течение процессов наблюдается еще в преэруптивном периоде болезни.
Легочные изменения вместе с общими катаральными процессами являются симптомами гематогенного рассева, вирусемии с поступлением вируса в просвет дыхательных путей и дальнейшим его проникновением по направлению к легочным воротам через внутрилегочные, внутристеночные, околобронхососудистые, интерстициальные лимфатические пуги и через лимфатические узлы.
Несмотря на то, что клиническая картина в определенной мере свидетельствует о распространении коревых процессов по направлению сверху вниз, тем не менее легочные изменения, вызванные вирусом кори, не возникают в результате бронхогенного распространения или аспирации. Они возникают в результате гематогенного распространения вируса (Ribbert, Feyrter 1928). В результате этого распространения вируса болезненные процессы развиваются в стенках альвеол, бронхиол, в стенках кровяных и лимфатических сосудов и в околодольковой интерстициальной ткани.
Кроме первичного вздутия или перерастяжения легких эмфизема легких развивается также и во время дальнейшего течения болезни, с одной стороны, при накоплении экссудата в мелких бронхах и бронхиолах, а с другой стороны — при развитии общего бронхиолита и при нарушении взаимосвязи между бронхиолами и артериями. Наблюдали и интерстициальную эмфизему (Linehan 1950).
В дальнейшем течении процесса постепенно возникают ателектатические очаги различной величины в зависимости от степени поражения бронхов и бронхиол при деструктивных процессах в стенках бронхов. Могут возникать условия для развития буллезных образований или же бронхоэктазий.

При дальнейшем развитии болезни гиперемия спадает, и на месте инфильтратов размножаются гистиоциты, фибробласты и эпителиальные клетки. Утолщение межальвеолярных перегородок и сужение альвеолярного просвета возникает не только в результате первоначальной инфильтрации альвеолярных стенок, но также и в результате упомянутых выше поздних клеточных реакций. Этот процесс может быть очаговый, псевдогранулярный.
Встречаются пневмонические очаги различного характера. В основном утолщенном альвеоломуральном сплетении возникают очаги десквамативной катаральной или же фибринозной пневмонии, причем чаще наблюдается десквамативная и фибринозная пневмония. Фибринозная пневмония, возникающая при кори, является признаком вторичной бактериальной инфекции.
Также как и при крупозной пневмонии в моче определяют уробилин. Дегенеративные и некротические процессы являются симптомами далеко зашедшего процесса. Очаги могут быть рассеянными по всему легкому или же находятся преимущественно в одной доле. В некоторых случаях они увеличиваются и сливаются, но уплотнение легочной ткани протекает неравномерно.
Одновременно находят расширение бронхиол или же мелких бронхов в результате глубокого нарушения стенок, их эластических элементов. Вокруг некротических бронхиол возникает густой, круглоклеточный инфильтрат, как и в многих местах в интерстициальной ткани. Вблизи пневмонических и ателектатических очагов находят очаговую или же областную эмфизему.
Преимущественно при исчезновении некротических изменений и при восстановлении бронхиолярной или же бронхиальной выстилки образуется многослойный метапластический эпителий, который разрастается в околобронхиальные и околобронхиолярные ткани, в лимфатические пространства, а также в близлежащие альвеолярные проходы или даже в альвеолы (Скворцов 1946, Jeckeln 1953, Давидовский 1956, Viklicky 1956).
— Читать далее «Коревые плевральные реакции. Бронхиальная реакция на корь»
Оглавление темы «Корь и атипичные пневмонии»:
1. Рентгенография атипичной пневмонии. Классификация атипичной пневмонии
2. Узелковые образования при атипичной пневмонии. Картина сосудистого и бронхомурального рисунка
3. Тяжистый рисунок легких. Причины образования тяжистого рисунка
4. Бронхоэктазы атипичной пневмонии. Полиморфная инфильтрация при атипичной пневмонии
5. Плевральные реакции атипичной пневмонии. Мимолетные тени атипичной пневмонии
6. Ателектазы при атипичной пневмонии. Регрессия атипичной пневмонии
7. Корь. Возбудитель и формы кори
8. Бронхиальные процессы при кори. Муральный бронхиолит
9. Поражение легких при кори. Распространение кори по легким
10. Коревые плевральные реакции. Бронхиальная реакция на корь
Источник
Морфология кори у детей. Экзантема при кори
Метаплазию связывают с местным авитаминозом А. Однако существует также мнение (И. В. Давыдовский), что «в метаплазии эпителия верхних и средних дыхательных путей мы имеем морфологический эквивалент гигантоклеточного метаморфоза альвеолярного эпителия и ретикулоэндотелиальпых элементов в лимфатическом аппарате».
Некрозы в гортани и трахее при кори неглубоки, поэтому при заживлении рубцы не образуются. В исключительных случаях на их месте отмечается избыточное разрастание грануляционной ткани с последующим развитием множественных полипов или папиллом. При неосложненной кори наблюдается интерстициалыгая пневмония с многоядерными гигантскими клетками в стенке альвеол.
В результате виремии и генерализации процесса развиваются специфичные для кори поражения слизистых оболочек (энантема) и кожи (экзантема). Слизистая оболочка полости рта поражается еще в период продромы кори — появляются участки полнокровия, отека и очагового некроза эпителия с последующим паракератозом, благодаря чему они приобретают характерный беловатый цвет.
Такие участки, располагающиеся на слизистой оболочке щек соответственно малым коренным зубам, патогномоничны для кори и называются пятнами Вельского — Филатова — Коплика. Они появляются раньше высыпаний на коже и .поэтому имеют большое диагностическое значение.
Экзантема при кори в виде крупнопятнистой папулезной сыпи характеризуется этапностью высыпания: в 1-е сутки она появляется за ушами, на переносице, лице, шее и верхней части груди, на 2-е — распространяется на туловище и верхние конечности и на 3-й — на нижние конечности. Микроскопически коревая сыпь представляет собой очажки неспецифического воспалительного процесса в сосочковом слое кожи в виде отека, гиперемии, иногда кровоизлияний с умеренной лимфогистиоцитарной инфильтрацией вокруг сосудов, волосяных каналов и выводных протоков потовых желез.
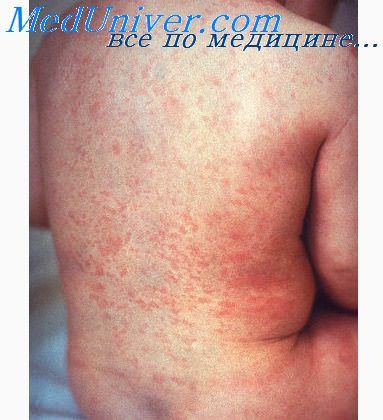
В эпидермисе отмечаются отек, вакуолизация цитоплазмы и ядер клеток, приводящая местами к гибели целых групп клеток и развитию так называемых фокусных некрозов эпителия. В дальнейшем происходит усиленное и полное ороговение (паракератоз) эпителиальных клеток в пределах пораженных участков.
При стихании воспалительных изменений нарастающий нормальный эпителий вызывает отторжение ороговевших частиц с явлениями паракератоза, что сопровождается очаговым (соответствующим размерам каждого пораженного участка) отрубевидным шелушением. На коже в период выздоровления в течение нескольких дней определяется очаговая бурая пигментация.
Поражение лимфоидного аппарата имеет системный характер, и одним из важнейших признаков является образование многоядерных гигантских клеток в миндалинах, лимфатических узлах, селезенке, аппендиксе. Обнаружение этих клеток в удаленных миндалинах позволяет поставить диагноз кори еще до появления сыпи.
Впервые многоядерные гигантские клетки описали в 1931 г. A. Worthin и W. Finkeldey, обнаружившие их независимо друг от друга в удаленных миндалинах у детей, находящихся в инкубационном или продромальном периодах кори. По поводу генеза этих клеток существуют различные предположения. И. Г. Шройт (1970), изучив сравнительную патологию коревой инфекции и динамику образования гигантских клеток, пришел к выводу, что существуют два основных типа гигантских многоядерных структур (размером от 15 до 100 нм и более), содержащие: 1) ядра ретикулярных клеток и 2) ядра лимфоцитов. Перед высыпанием в гигантских клетках содержатся и ядра плазматических клеток.
Эти данные подтвердили при электронно-микроскопическом изучении гигантских клеток Т. Masanori и соавт. (1976), выявившие у 61 клетки из 76 признаки лимфоцита, у 15 — признаки ретикулярной клетки. Ядра часто соединены мостиками, представляющими собой фрагменты мембраны ядра. Авторы полагают, что возникновение гигантских клеток связано с распадом ядер и слиянием клеток.
По данным А. С. Козлюка (1969), многоядерные гигантские клетки появляются в лимфоидиых органах обезьян в продромальном периоде кори и исчезают с появлением сыпи в течение 24—48 ч. Известно, что гигантские клетки при кори подвергаются дистрофическим изменениям. М. А. Скворцов считает, что гигантоклеточная реакция наиболее выражена в регионарных лимфоидных органах, по отношению к месту вхождения и фиксации вируса. Во всех лимфоидных органах при кори наблюдаются выраженные морфологические сдвиги, свидетельствующие о развитии противоинфекционного иммунитета.
Б. С. Гусман, изучая органы иммуногенеза у детей, умерших от кори (1975), обнаружила в лимфатических узлах увеличение центров размножения фолликулов, набухание эндотелия сосудов и синусов лимфоидных органов, усиление фагоцитарной активности макрофагов, повышение митотической активности ретикулярных клеток и накопление ШИК-положительных веществ в их цитоплазме, пазматизацию В-зависимых зон, повышение активности щелочной фосфатазы и оксидазы, пролиферацию эндотелия с десквамацией в просвет синусов.
— Также рекомендуем «Течение кори у детей. Поражения кишечника корью»
Оглавление темы «Вирусные инфекции плода и новорожденного»:
1. Риновирусная инфекция детей. Реовирусная инфекция детей
2. Энтеровирусные инфекции у детей. Вирусы Коксаки
3. Герпетическая ангина у детей. Энтеровирусный менингит и эпидемическая миалгия
4. Энтеровирусный миокардит и энцефаломиокардит. Энтеровирусная экзантема детей
5. Корь у детей. Источник и осложнения кори
6. Морфология кори у детей. Экзантема при кори
7. Течение кори у детей. Поражения кишечника корью
8. Поражения нервной системы при кори. Ветряная оспа
9. Системные поражения при ветряной оспе. Алимфаденоз у детей
10. Внутриутробная ветряная оспа. Морфология ветряночной везикулы
Источник