Мкб корь краснуха паротит

???? Состав препарата Вакцина против кори, паротита и краснухи живая аттенуированная
✅ Применение препарата Вакцина против кори, паротита и краснухи живая аттенуированная
Описание активных компонентов препарата
Вакцина против кори, паротита и краснухи живая аттенуированная
(Meals, mumps and rubella virus vaccine live attenuated)
Приведенная научная информация является обобщающей и не может быть использована для принятия
решения о возможности применения конкретного лекарственного препарата.
Дата обновления: 2020.03.24
Владелец регистрационного удостоверения:
Код ATX:
J07BD52
(Measles, combinations with mumps & rubella, live attenuated)
Лекарственная форма
| Вакцина против кори, паротита и краснухи живая аттенуированная | Лиофилизат для приготовления раствора для п/к введения рег. №: П N013192/01 Дата перерегистрации: 28.11.17 |
Форма выпуска, упаковка и состав
препарата Вакцина против кори, паротита и краснухи живая аттенуированная
Лиофилизат для приготовления раствора для п/к введения в виде однородной пористой массы желтовато-белого цвета, гигроскопичной; приготовленный раствор — прозрачная жидкость желтоватого (1-дозовая вакцина) или бледно-желтого (10-дозовая вакцина) цвета.
| 1 доза (0.5 мл) | |
| живые аттенуированные вакцинные штаммы вирусов, в т.ч.: | |
| вирус кори (Эдмонтон-Загреб) | ≥1000 ТЦД50* |
| вирус эпидемического паротита (Ленинград-Загреб) | ≥5000 ТЦД50* |
| вирус краснухи (Вистар RA 27/3) | ≥1000 ТЦД50* |
Вспомогательные вещества: сорбитол 5%, желатин 2.5%, неомицина B сульфат ≤2.5 мкг.
Растворитель: вода д/и.
1 доза — флаконы темного стекла (10) в комплекте с растворителем (амп. 0.5 мл 10 шт.) — пачки картонные.
1 доза — флаконы темного стекла (50) в комплекте с растворителем (амп. 0.5 мл 50 шт.) — пачки картонные.
10 доз — флаконы темного стекла (10) в комплекте с растворителем (амп. 5 мл 10 шт.) — пачки картонные.
10 доз — флаконы темного стекла (50) в комплекте с растворителем (амп. 5 мл 50 шт.) — пачки картонные.
* ТЦД50 — тканевая цитопатогенная доза.
Вакцина соответствует требованиям ВОЗ.
Фармакологическое действие
Вызывает формирование иммунитета против вируса кори, паротита и краснухи. После однократного введения вакцины в организме вырабатываются соответствующие антитела. У детей в возрасте до 15 мес может отсутствовать ответная реакция на коревой компонент вакцины вследствие наличия циркулирующих остаточных коревых антител, полученных от матери. Чем меньше возраст ребенка, тем меньше вероятность сероконверсии.
После вакцинации уровень антител в крови сохраняется более 11 лет.
Показания активных веществ препарата
Вакцина против кори, паротита и краснухи живая аттенуированная
Проведение плановой иммунизации детей против кори, паротита и краснухи; проведение ревакцинации детей против кори, паротита и краснухи; проведение иммунизации лиц, планирующих поездки за границу, у которых отсутствует иммунитет к кори, паротиту и краснухе; проведение иммунизации женщин детородного возраста, не имеющих иммунитета против краснухи; проведение иммунизации женщин, восприимчивых к краснухе в послеродовом периоде; проведение иммунизации неиммунизированных против краснухи детей, беременные матери которых восприимчивы к краснухе.
Режим дозирования
Способ применения и режим дозирования конкретного препарата зависят от его формы выпуска и других факторов. Оптимальный режим дозирования определяет врач. Следует строго соблюдать соответствие используемой лекарственной формы конкретного препарата показаниям к применению и режиму дозирования.
Вакцину вводят п/к в область наружной поверхности плеча. Доза одинакова для всех пациентов. Частоту введения устанавливают в соответствии со схемами вакцинации и ревакцинации.
Побочное действие
Возможно: быстропроходящее жжение или болезненность в месте инъекции; лихорадка, сыпь, паротит, тошнота, рвота, диарея, тромбоцитопения, пурпура, регионарная лимфаденопатия, кожная реакция с гиперемией и волдырями в месте инъекции, эритема, уплотнение и чувствительность кожи, многоформная эритема; анафилактические и анафилактоидные реакции, крапивница, миалгии, артралгии и/или артриты, полиневрит, судороги, головная боль, головокружение, парестезии, полиневрит, синдром Гийена-Барре, атаксия, неврит зрительного нерва, паралич глазных нервов, средний отит, глухота, связанная с поражением нервов, конъюнктивит; орхит.
Противопоказания к применению
Анафилактические, анафилактоидные и другие реакции повышенной чувствительности немедленного типа на белок куриных яиц, на неомицин; заболевания дыхательной системы; инфекционное заболевание, сопровождающееся лихорадкой; нелеченный туберкулез в активной фазе; проведение иммунодепрессивной терапии; злокачественные заболевания крови и лимфатической системы; первичный и приобретенный иммунодефицит (включая СПИД или другие клинические проявления ВИЧ-инфекции); нарушения клеточного иммунитета; гипогаммаглобулинемия или дисгаммаглобулинемия; наличие врожденного или наследственного иммунодефицита в семейном анамнезе до определения состояния иммунной системы пациента; беременность.
Применение при беременности и кормлении грудью
Изучение влияния вакцины на репродуктивную функцию, а также на плод в случае вакцинации при беременности не проводилось.
С осторожностью применяют вакцину у кормящей матери в период лактации.
Женщинам детородного возраста следует применять надежные средства контрацепции в течение 3 месяцев после вакцинации.
Применение у детей
У детей и взрослых молодого возраста, инфицированных ВИЧ, но без явных клинических проявлений иммуносупрессии допускается проведение вакцинации, однако она может оказаться менее эффективной, чем у неинфицированных лиц.
Особые указания
Вакцину не вводят в/в.
Учитывая возможность развития анафилактических и анафилактоидных реакций вакцину следует вводить в условиях, позволяющих проводить неотложную терапию.
С особой осторожностью применяют у пациентов с указаниями в анамнезе на судороги (в т.ч. в семейном анамнезе), повреждение ткани головного мозга и любые другие состояния, при которых необходимо избегать повышения температуры тела.
Согласно некоторым данным, если реакции, связанные с употреблением куриных яиц не были анафилактическими или анафилактоидными, то вероятность развития осложнений при введении вакцины не повышена.
У детей и взрослых молодого возраста, инфицированных ВИЧ, но без явных клинических проявлений иммуносупрессии допускается проведение вакцинации, однако она может оказаться менее эффективной, чем у неинфицированных лиц. Вакцинированным следует избегать контакта с больными корью, паротитом и краснухой. Для оценки состояния иммунитета и обеспечения адекватных защитных мер при его выраженном снижении в необходимых случаях можно определить уровни циркулирующих антител.
Вакцинацию не следует проводить в течение по крайней мере 3 мес после переливания крови или плазмы, введения человеческого иммуноглобулина.
У большинства пациентов в течение 7-28 дней после вакцинации отмечалось выделение небольших количеств живого ослабленного вируса краснухи из носа и глотки. Возможность передачи вируса таким путем от вакцинированного другим людям не доказана.
Имеются сообщения о том, что живые ослабленные вакцины против кори, паротита и краснухи в отдельных случаях вызывают временное угнетение кожной чувствительности к туберкулину. Следовательно, при необходимости, туберкулиновые пробы следует проводить до или одновременно с введением данной вакцины.
Данная вакцина, как и любая другая, не вызывает 100% сероконверсию у людей, восприимчивых к вирусным инфекциям.
Лекарственное взаимодействие
При одновременном введении с иммуноглобулинами возможно уменьшение ожидаемого иммуного ответа.
Если вы хотите разместить ссылку на описание этого препарата — используйте данный код
Источник
Фармакологическое действие
Вызывает формирование иммунитета против вируса кори, паротита и краснухи. После однократного введения вакцины в организме вырабатываются соответствующие антитела. У детей в возрасте до 15 мес может отсутствовать ответная реакция на коревой компонент вакцины вследствие наличия циркулирующих остаточных коревых антител, полученных от матери. Чем меньше возраст ребенка, тем меньше вероятность сероконверсии.
После вакцинации уровень антител в крови сохраняется более 11 лет.
Показания активного вещества
ВАКЦИНА ДЛЯ ПРОФИЛАКТИКИ КОРИ, КРАСНУХИ И ПАРОТИТА
Проведение плановой иммунизации детей против кори, паротита и краснухи; проведение ревакцинации детей против кори, паротита и краснухи; проведение иммунизации лиц, планирующих поездки за границу, у которых отсутствует иммунитет к кори, паротиту и краснухе; проведение иммунизации женщин детородного возраста, не имеющих иммунитета против краснухи; проведение иммунизации женщин, восприимчивых к краснухе в послеродовом периоде; проведение иммунизации неиммунизированных против краснухи детей, беременные матери которых восприимчивы к краснухе.
Режим дозирования
Вакцину вводят п/к в область наружной поверхности плеча. Доза одинакова для всех пациентов. Частоту введения устанавливают в соответствии со схемами вакцинации и ревакцинации.
Побочное действие
Возможно: быстропроходящее жжение или болезненность в месте инъекции; лихорадка, сыпь, паротит, тошнота, рвота, диарея, тромбоцитопения, пурпура, регионарная лимфаденопатия, кожная реакция с гиперемией и волдырями в месте инъекции, эритема, уплотнение и чувствительность кожи, многоформная эритема; анафилактические и анафилактоидные реакции, крапивница, миалгии, артралгии и/или артриты, полиневрит, судороги, головная боль, головокружение, парестезии, полиневрит, синдром Гийена-Барре, атаксия, неврит зрительного нерва, паралич глазных нервов, средний отит, глухота, связанная с поражением нервов, конъюнктивит; орхит.
Противопоказания к применению
Анафилактические, анафилактоидные и другие реакции повышенной чувствительности немедленного типа на белок куриных яиц, на неомицин; заболевания дыхательной системы; инфекционное заболевание, сопровождающееся лихорадкой; нелеченный туберкулез в активной фазе; проведение иммунодепрессивной терапии; злокачественные заболевания крови и лимфатической системы; первичный и приобретенный иммунодефицит (включая СПИД или другие клинические проявления ВИЧ-инфекции); нарушения клеточного иммунитета; гипогаммаглобулинемия или дисгаммаглобулинемия; наличие врожденного или наследственного иммунодефицита в семейном анамнезе до определения состояния иммунной системы пациента; беременность.
Применение при беременности и кормлении грудью
Изучение влияния вакцины на репродуктивную функцию, а также на плод в случае вакцинации при беременности не проводилось.
С осторожностью применяют вакцину у кормящей матери в период лактации.
Женщинам детородного возраста следует применять надежные средства контрацепции в течение 3 месяцев после вакцинации.
Применение у детей
У детей и взрослых молодого возраста, инфицированных ВИЧ, но без явных клинических проявлений иммуносупрессии допускается проведение вакцинации, однако она может оказаться менее эффективной, чем у неинфицированных лиц.
Особые указания
Вакцину не вводят в/в.
Учитывая возможность развития анафилактических и анафилактоидных реакций вакцину следует вводить в условиях, позволяющих проводить неотложную терапию.
С особой осторожностью применяют у пациентов с указаниями в анамнезе на судороги (в т.ч. в семейном анамнезе), повреждение ткани головного мозга и любые другие состояния, при которых необходимо избегать повышения температуры тела.
Согласно некоторым данным, если реакции, связанные с употреблением куриных яиц не были анафилактическими или анафилактоидными, то вероятность развития осложнений при введении вакцины не повышена.
У детей и взрослых молодого возраста, инфицированных ВИЧ, но без явных клинических проявлений иммуносупрессии допускается проведение вакцинации, однако она может оказаться менее эффективной, чем у неинфицированных лиц. Вакцинированным следует избегать контакта с больными корью, паротитом и краснухой. Для оценки состояния иммунитета и обеспечения адекватных защитных мер при его выраженном снижении в необходимых случаях можно определить уровни циркулирующих антител.
Вакцинацию не следует проводить в течение по крайней мере 3 мес после переливания крови или плазмы, введения человеческого иммуноглобулина.
У большинства пациентов в течение 7-28 дней после вакцинации отмечалось выделение небольших количеств живого ослабленного вируса краснухи из носа и глотки. Возможность передачи вируса таким путем от вакцинированного другим людям не доказана.
Имеются сообщения о том, что живые ослабленные вакцины против кори, паротита и краснухи в отдельных случаях вызывают временное угнетение кожной чувствительности к туберкулину. Следовательно, при необходимости, туберкулиновые пробы следует проводить до или одновременно с введением данной вакцины.
Данная вакцина, как и любая другая, не вызывает 100% сероконверсию у людей, восприимчивых к вирусным инфекциям.
Лекарственное взаимодействие
При одновременном введении с иммуноглобулинами возможно уменьшение ожидаемого иммуного ответа.
Источник
B26 Эпидемический паротит
Эпидемический паротит или свинка — легкое вирусное заболевание, проявляющееся в виде опухания слюнных желез с одной или обеих сторон нижней челюсти.
Болеют в основном непривитые дети школьного возраста и молодые люди. Пол, генетика, образ жизни значения не имеют. Вирус паротита приникает в слюну больных людей, поэтому может распространяться воздушно-капельным путем через кашель и чихание.
Вирус вызывает опухание одной или обеих околоушных слюнных желез, которые расположены ниже и перед слуховым проходом. При поражении обеих желез ребенок приобретает характерный вид хомяка. У мальчиков-подростков и юношей (примерно у 1 из 4) этот вирус может вызвать болезненное воспаление одного или обоих яичек, в редких случаях следствием болезни может быть бесплодие.
Примерно у половины всех инфицированных людей свинка протекает без симптомов, а у большинства остальных симптомы проявляются в легкой форме. Основные симптомы свинки появляются через 2–3 недели после заражения и заключаются в следующем:
- болезненность и припухлость с одной или обеих сторон лица, под и перед ушами в течение как минимум 3 дней;
- боль при глотании.
У ребенка могут начаться боли в горле и повыситься температура, а также станут болезненными слюнные железы под нижней челюстью. Больной свинкой становится заразным уже за 7 дней до появления симптомов и остается таковым еще 10 дней после исчезновения симптомов.
Врач диагностирует болезнь по характерному опуханию околоушных слюнных желез. Специального лечения нет, но для снятия дискомфорта нужно пить много прохладной жидкости и принимать анальгетики, отпускаемые без рецепта, такие как парацетамол.
Большинство заболевших выздоравливают без лечения, хотя подросткам и юношам с тяжелым воспалением яичек назначают сильные анальгетики. При развитии осложнений рекомендуется специальное лечение.
Маленьких детей иммунизируют сразу против кори, эпидемического паротита и краснухи, первый раз в 12–15 месяцев, а затем — в 4–6 лет.
Полный медицинский справочник/Пер. с англ. Е. Махияновой и И. Древаль.- М.: АСТ, Астрель, 2006.- 1104 с
Использованные источники: pda.rlsnet.ru
ПОХОЖИЕ СТАТЬИ:
Корь на каринах
Краснуха корь паротит реакция на прививки
Заразились ли вы корью
КОРЬ (код по МКБ-10 — В05
Рис. 1. Пятна Филатова—Коплика
Корь — острое инфекционное заболевание, характеризующееся кашлем, насморком, конъюнктивитом, сливной пятнисто-папулезной сыпью, патогномоничной энантемой (пятна Филатова—Коплика).
В клинике различают типичную и атипичную корь. При типичной кори имеются все симптомы заболевания (пятна Филатова— Коплика, сыпь, катаральные явления и др.). Учитывая тяжесть основных симптомов, выделяют легкие, среднетяжелые и тяжелые формы. К атипичной кори относят стертую, бессимптомную, абортивную формы, корь у привитых, а также мититированную корь, которая встречается у лиц, получивших в начале инкубационного периода (до 5 дней) иммуноглобулин. К атипичным можно отнести и гипертоксические, геморрагические, злокачественные формы.
Для кори очень характерно последовательное развитие трех периодов болезни: катарального (продромального), периодов высыпаний и пигментации.
Катаральный период проявляется повышением температуры тела до 38,5—39 °С, катаром верхних дыхательных путей и конъюнк-
тивитом; характерны светобоязнь, отечность век, склерит, кашель. Эти проявления неуклонно прогрессируют. Катаральный период продолжается 3—4 дня, иногда удлиняется до 5 и даже до 7 дней. Для этого периода кори патогномоничен симптом Филатова— Коплика — своеобразные изменения на слизистой оболочке щек у коренных зубов, реже на слизистой губ и десен в виде сероватобеловатых точек величиной с маковое зерно, окруженных красным венчиком. Слизистая оболочка рыхлая, шероховатая, гипереми- рованная, тусклая. В катаральном периоде кори часто бывает энантема в виде мелких розовато-красных пятен на мягком и твердом небе. Иногда в катаральном периоде на коже появляется точечная скарлатиноподобная или уртикарная сыпь. Продромальная сыпь обычно необильная и слабо выражена.
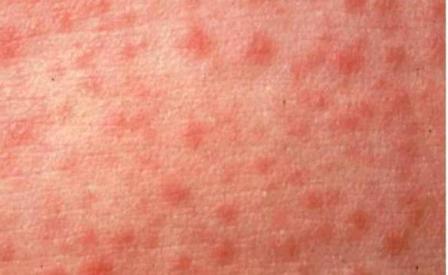
Высыпание пятнисто-папулезной сыпи начинается на 4—5-й день болезни. Первые элементы сыпи в виде мелких розовых пятен появляются за ушами, на спинке носа и очень быстро увеличиваются, иногда сливаются, имеют неправильную форму. Количество элементов быстро возрастает, так что к концу первых суток сыпь покрывает все лицо, шею, ее отдельные элементы появляются на груди и верхней части спины. На вторые сутки сыпь полностью покрывает туловише и верхнюю часть рук. На третий день она распространяется на ноги и руки. Этапность высыпания — очень важный диагностический признак кори. Сыпь при кори равномерно покрывает как
Рис. 4. Гиперемия конъюнктив и светобоязнь
наружные, так и внутренние поверхности рук и ног и располагается на неизмененном фоне кожи. Иногда сыпь геморрагическая. Она может быть очень обильной, сливной или, наоборот, очень скудной, в виде отдельных элементов.
Вид коревого больного в период высыпания типичен: лицо одутловатое, веки утолщены, нос и верхняя губа отечны, глаза красные, гноящиеся, из носа обильные выделения.
Коревая сыпь очень быстро начинает темнеть, буреть, затем принимает коричневую окраску — начинается период пигментации.
Рис. 6. Пятнисто-папулезная сыпь. Второй день высыпаний
Гипертоксические, геморрагические и злокачественные формы кори встречаются очень редко.
Коревые энцефалиты и серозные менингиты отличаются тяжелым течением и высокой летальностью. В отдельных случаях осложнением кори может быть энцефаломиелит с выраженными параплегиями и другими симптомами поражения спинного мозга.
В общем анализе крови при кори отмечаются лейкопения, уменьшение нейтрофилов, лимфоцитоз, снижение эозинофилов и моноцитов, умеренное увеличение СОЭ.
В случаях, вызывающих затруднения, значительную помощь оказывает серологическое обследование больного с помощью ИФА или РИГА. Обнаружение специфических антител класса 1§М (ИФА) и нарастание титра антител (РИГА) бесспорно подтверждает диагноз кори. На этапе ликвидации кори лабораторное исследование строго обязательно.
Сыпь пигментируется в первую очередь на лице, при этом на конечностях и туловище она остается красной, затем на туловище и на конечностях, то есть пигментация идет в той же последовательности, что и высыпание.
Митигированная корь протекает обычно при нормальной или слегка повышенной температуре тела, пятна Филатова—Коплика отсутствуют. Сыпь бледная, мелкая, необильная (иногда всего несколько элементов), этап- ность высыпания нарушена.
Корь дифференцируют с аллергической сыпью, краснухой, энтеровирусной экзантемой, скарлатиной, менингококкемией, ОРВИ, мультиформной эритемой, с сыпью при вторичном сифилисе.
Специфической терапии нет.
Несколько раз в день глаза больного промывают теплой кипяченой водой или 2% раствором гидрокарбоната натрия. После удаления гноя и гнойных корок в глаза закапывают раствор ретинола ацетата в масле по 1—2 капли 3—4 раза в день. Это предохраняет склеру от
высыхания и предупреждает возникновение кератита. Сухие, потрескавшиеся губы смазывают борным вазелином или жиром. Нос прочищают ватными тампонами, смоченными теплым вазелиновым маслом, при образовании корок рекомендуется закапывать в нос вазелиновое масло по 1—2 капли 3—4 раза в день. Полоскание рта кипяченой водой (для детей более старшего возраста) или просто питье воды после приема пиши способствует гигиеническому содержанию полости рта и предупреждению стоматитов.
Симптоматическую медикаментозную терапию применяют в зависимости от выраженности отдельных симптомов в каждом конкретном случае.
Антибиотики при неосложненной кори применять не рекомендуется. Показана эффективность использования индукторов интерферонов, например, анаферона детского, для предупреждения развития осложнений.
Заболевших корью изолируют на срок не менее 4 дней от начала высыпания, при осложнении пневмонией — не менее 10 дней. Помещение, где находился больной, должно
КЕУШ Р. аде 5 СУММ. 1964 М1Ю МЕА51Е8 ЕМСЕРНАИТ18 20-2-64. ‘ ‘
быть проветрено в течение 30—45 минут. Контактных, невакнинированных и не получивших иммуноглобулин изолируют на 17 дней, получивших иммуноглобулин — на 21 день.
Активную иммунизацию кори проводят лиофилизированными живыми аттенуированными вакцинами, в том числе комбинированными — это вакцина коревая культуральная живая (Россия), Рувакс («Санофи Пастер», Франция), дивакцина паротитно-коревая культуральная живая сухая (Россия), три вакцины ММК-П («Мерк Шарп и Доум», США), Приорикс («ГлаксоСмитКляйн», Англия), («Серум Инститьют», Индия).
Плановую вакцинацию проводят всем не болевшим корью детям в возрасте 12 месяцев и 6 лет перед школой. Вакцину вводят в объеме 0,5 мл подкожно в наружную область плеча. Поскольку вторая прививка не является ревакцинацией, а вводится с целью зашиты детей, не давших серокон- версии после первой прививки, в принципе интервал между двумя прививками может быть любым (в случае нарушения графика), превышающим 1 месяц.
В ответ на введение живой коревой вакцины в период с 4-го по 15-й день могут возникнуть клинические проявления вакцинального процесса в виде повышения температуры тела, появления конъюнктивита, катаральных симптомов, а иногда и сыпи. Вакцинальная реакция продолжается обычно не более 2—3 дней. Дети с вакцинальными реакциями неконтагиозны для окружающих.
С целью постэкспозиционной (экстренной) профилактики контактным по кори лицам старше 12 месяцев, не болевшим корью и непривитым, живую коревую вакцину вводят в первые 3 дня от момента контакта. Вакцинация, проведенная в очаге инфекции в ранние сроки инкубационного периода (до 5-го дня), купирует распространение кори в коллективе.
Детям, не достигшим прививочного возраста, лицам с противопоказаниями к вакцинации с целью экстренной профилактики вводят иммуноглобулин человека нормальный в дозе 3 мл. Иммуноглобулин дает наибольший профилактический эффект при введении не позже 5-го дня от момента контакта.
Использованные источники: bib.social
ПОХОЖИЕ СТАТЬИ:
Картинки больной корью
Вакцинация корь краснуха паротит сыпь
Алексей корь
Реакция на корь краснуха паротит комаровский
Краснуха без осложнений
Рубрика МКБ-10: B06.9
Содержание
Определение и общие сведения [ править ]
Краснуха (Rubeola) — острая антропонозная инфекционная болезнь, передающаяся воздушно-капельным путём, проявляющаяся умеренной интоксикацией, лихорадкой, мелкопятнистой сыпью, полиаденопатией и высоким риском поражения плода при развитии у беременных.
Источник возбудителя инфекции — больные, в том числе со стёртым и атипичным течением болезни, лица с бессимптомной инфекцией и вирусоносители. Вирус выделяется из слизи верхних дыхательных путей за 1-2 нед до появления сыпи и в течение 3 нед после высыпания. У детей с врождённой краснухой возбудитель может выделяться из организма с мочой, мокротой, калом до 2 лет после рождения.
Основной путь передачи возбудителя — воздушно-капельный. Вирусемия, развивающаяся при краснухе, обусловливает внутриутробный путь передачи от матери к плоду, а также вероятность парентеральной передачи возбудителя. Распространение возбудителя через предметы ухода не имеет практического значения.
Восприимчивость к краснухе высокая. Невосприимчивы к инфекции дети первого полугодия жизни, если у матери есть иммунитет к этой инфекции. Наиболее восприимчивы к краснухе дети в возрасте от 1 до 9 лет, большинство которых не имеет противокраснушного иммунитета.
Постинфекционный иммунитет к краснухе в большинстве случаев пожизненный, повторные случаи заболевания крайне редки.
При краснухе наблюдают разные формы эпидемического процесса. Для крупных городов характерна постоянная заболеваемость с сезонными зимне-весенними подъёмами. Могут быть эпидемические вспышки, возникающие обычно с интервалом 7 лет.
Заболеваемость краснухой характеризуется выраженной очаговостью в детских коллективах. Болезнь распространяется там, где люди находятся в длительном и тесном контакте (семья, школа, детский сад, больница).
Этиология и патогенез [ править ]
Вирион краснухи сферической формы, 60-70 нм в диаметре, состоит из наружной оболочки и нуклеокапсида. Геном образован несегментированной молекулой +РНК. Вирион антигенно однороден.
Вирус чувствителен к действию химических агентов. Инактивируется под действием эфира, хлороформа, формалина. При температуре 56 °С погибает через 30 мин, при 100 °С — через 2 мин, при воздействии ультрафиолетового облучения — через 30 с. При наличии в среде белка устойчивость вируса повышается. При низких температурах вирус хорошо сохраняет биологическую активность. Оптимальная для вируса рН — 6,8-8,1.
Вирус содержит V- и S-растворимый антиген, проявляющий комплементсвязывающую активность.
Вирус может размножаться во многих видах первичных и перевиваемых культур ткани человека, обезьяны, кролика, быка, птицы.
Вирионы формируются в цитоплазме чувствительной клетки. Вирус оказывает слабое цитопатогенное действие, имеет склонность к формированию хронической инфекции.
Репродукция вируса краснухи в тканевых средах сопровождается образованием интерферона.
Место первичной репликации вируса неизвестно, но уже в инкубационном периоде развивается вирусемия, и вирус выделяется в окружающую среду с выдыхаемым аэрозолем, мочой и испражнениями. Вирус проникает в организм через слизистые оболочки верхних дыхательных путей. В дальнейшем вирус размножается в лимфатических узлах (этот процесс сопровождается полиаденопатией), а также в эпителии кожи, приводя к появлению сыпи. Вирус проникает через ГЭБ и плаценту. В результате активации продукции интерферонов, формирования клеточного и гуморального иммунитета циркуляция вируса прекращается, и наступает выздоровление. Однако у беременных и детей с врождённой краснухой вирус может просуществовать в организме длительное время.
Клинические проявления [ править ]
Общепринятой классификации краснухи нет. Принято выделять приобретённую и врождённую краснуху. Приобретённую краснуху подразделяют на типичную, атипичную (без сыпи) и субклиническую (инаппарантную). Врождённую краснуху классифицируют в зависимости от преобладающего поражения (ЦНС, сердечно-сосудистая система, орган слуха, орган зрения). Типичные формы краснухи характеризуются определённой цикличностью течения инфекции со сменой периодов: инкубационного, продромального, высыпания (экзантема) и реконвалесценции.
Инкубационный период продолжается от 10 до 25 дней, в среднем — 16-20 дней. Продромальный (или катаральный) период — 1-3 дня. Период высыпания — 2-4 дня. Период реконвалесценции протекает, как правило, гладко, без осложнений.
Краснуха без осложнений: Диагностика [ править ]
Диагноз устанавливают на основании клинико-эпидемиологических данных и картины крови.
Для специфической диагностики используют РСК, РТГА, ИФА и РИФ в парных сыворотках. Определение специфических антител, относящихся к классу IgM, проводят не позднее 12-го дня после контакта с источником инфекции.
У подавляющего большинства больных удаётся выявить антитела в высоких титрах после 7-10-го дня болезни. Наличие краснухи доказывает нарастание титра антител во второй сыворотке по сравнению с первой в 4 раза и более.
Дифференциальный диагноз [ править ]
Краснуха без осложнений: Лечение [ править ]
Лечение типичной краснухи не требует назначения ЛС. При полиартрите показаны НПВС. При энцефалите рекомендуют лечение в ОРИТ. Дексаметазон в дозе 1,0 мг/кг, противосудорожные средства (диазепам, натрия оксибат, тиопентал натрия), ноотропы, петлевые диуретики, оксигенотерапия, коррекция гомеостаза, меглумина акридонацетат (циклоферон, эффективность последнего не подтверждена).
Профилактика [ править ]
Больных изолируют на дому в течение 5 сут с момента высыпания. Дезинфекцию и разобщение контактных детей не проводят. Основу профилактики составляет вакцинация, проводимая в России с 1997 г. Вакцинацию проводят в возрасте 12 мес и 6 лет. Однократное введение вакцины приводит к формированию иммунитета у 95% вакцинированных. Вакцинации подлежат также девочки 13 лет, не болевшие краснухой, при отсутствии данных о вакцинации. Рекомендуют вакцинировать и женщин фертильного возраста, не вакцинированных в детстве, не болевших краснухой и имеющих низкие концентрации антител против краснухи, не достигающие защитного уровня. Прививка противопоказана беременным, после вакцинации женщинам необходимо предохраняться от беременности в течение 3 мес. Вакцинацию проводят живыми аттенуированными моновакцинами и комбинированными вакцинами. В России сертифицированы следующие вакцины для профилактики краснухи:
-вакцина против краснухи культуральная живая аттенуированная (Россия);
-вакцина для профилактики кори, краснухи и эпидемического паротита (M-M-P II, Нидерланды);
-вакцина для профилактики кори, краснухи и эпидемического паротита (приорикс, Бельгия);
Прочее [ править ]
Осложнения наблюдают редко. Возможен доброкачественно протекающий полиартрит с поражением мелких и средних суставов, тромбоцитопеническая пурпура. Наиболее тяжёлое осложнение — энцефалит (менингоэнцефалит, энцефаломиелит), чаще развивающийся у взрослых. Энцефалит может сочетаться с тромбоцитопенической пурпурой. Симптомы энцефалита появляются после усиления сыпи. Внезапно повышается температура тела, появляются генерализованные судороги, расстройства сознания вплоть до развития комы. Возможны менингеальные симптомы, делириозный синдром, парезы черепных нервов, конечностей, гиперкинезы, мозжечковая, диэнцефальная и бульбарная симптоматика, расстройства функций тазовых органов. В СМЖ обнаруживают повышение уровня белка и глюкозы при нормальном содержании лактата, у части больных двузначный смешанный или лимфоцитарный плеоцитоз. Возможен летальный исход.
Краснуха протекает доброкачественно. Единственной причиной летального исхода может стать энцефалит.
Показания к консультации других специалистов
При поражении ЦНС необходима консультация невролога.
Источники (ссылки) [ править ]
Быстрякова А.В. Краснуха // Инфекционные экзантемы у детей. — М., 1982. — С. 189-208.
Вакцинация против краснухи // Вакцинация детей с нарушением в состоянии здоровья / Под общ. ред. М.П. Костинова. — М., 2002. — С. 96-97.
Кочнева Е.А. Краснуха // Инфекционные болезни. — М., 2005. — С. 122-125.
Панина О.А., Куприна Н.П., Еремеева И.Г., Михайлова Е.В. Серозные менингиты у де- тей // Клинические рекомендации. — СПб., 2007. — 27 с.
Постовит В.А. Краснуха // Детские капельные инфекции у взрослых. — М., 1982. — С. 50-103.
Скрипченко Н.В., Конев К.И., Росин Ю.А. и др. К вопросу о дифференцированном лечении серозных менингитов у детей // Педиатрия. — 2005. — № 6. — С. 37-44.
Учайкин В.Ф., Шамшева О.В. Краснуха // Руководство по клинической вакцинологии. — М.: ГЭОТАР-Медиа, 2006. — С. 185-189.
Использованные