Могут ли дети умереть от кори
смертельно опасное заболевание
Корь — это острое инфекционное заболевание, характеризующееся общей интоксикацией, воспалительными явлениями со стороны слизистых глаз, носоглотки, верхних дыхательных путей, характерной сыпью.
Возбудитель кори — вирус.
Источником инфекции является больной человек или вирусоноситель кори. Вирус кори распространяется при кашле и чихании, тесных личных контактах или непосредственном контакте с инфицированными выделениями из носоглотки. Вирус остается активным и контагиозным в воздухе или на инфицированных поверхностях в течение двух часов. Он может быть передан инфицированным человеком на протяжении периода времени, начинающегося за четыре дня до появления у него сыпи и заканчивающегося через четыре дня после ее появления. Если человек не болел корью или не был привит от этой инфекции, то после контакта с больным заражение происходит практически в 100% случаев. Вирус кори отличается очень высокой летучестью. Вирус может распространяться по вентиляционным трубам и шахтам лифтов — одновременно заболевают дети, проживающие на разных этажах дома.
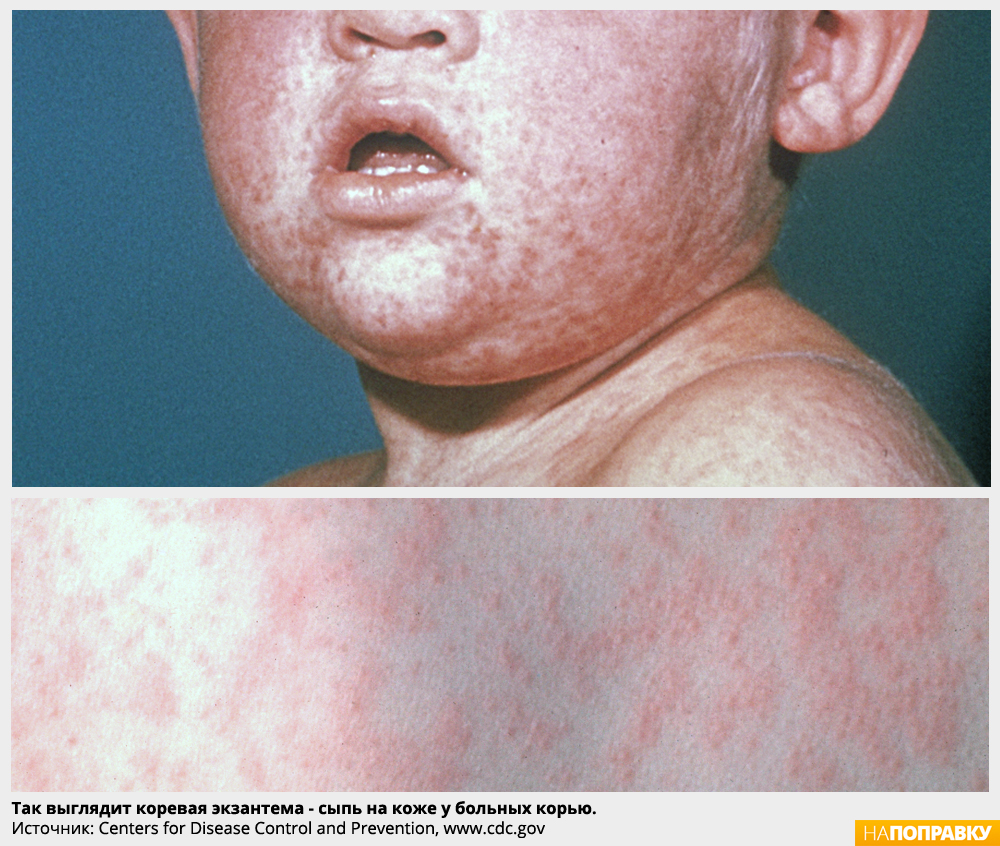
Первым признаком заболевания корью является значительное повышение температуры, которое наступает примерно через 10-12 дней после воздействия вируса и продолжается от 4 до 7 дней. На этой начальной стадии могут появляться насморк, кашель, покраснение глаз и слезотечение, а также мелкие белые пятна на боковых поверхностях слизистых щек. Через несколько дней появляется сыпь, вначале на лице и верхней части шеи. Спустя примерно три дня сыпь распространяется по телу и, в конечном итоге, появляется на руках и ногах. Она держится 5-6 дней и затем исчезает. В среднем, сыпь выступает через 14 дней (от 7 до 18 дней) с момента контакта.
Вспышки кори могут принимать форму эпидемий, которые приводят к многочисленным смертельным исходам, особенно среди детей раннего возраста. Большинство смертельных случаев от кори происходит из-за осложнений. Чаще всего осложнения развиваются у детей в возрасте до пяти лет или взрослых людей старше 20 лет. Самые серьезные осложнения включают слепоту, энцефалит (поражение мозга) , тяжелую диарею, ушные инфекции и тяжелые инфекции дыхательных путей, такие как пневмония. При несвоевременном обращении за медицинской помощью заболевание корью может закончиться смертельным исходом.
У людей, переболевших корью, вырабатывается иммунитет против нее на всю оставшуюся жизнь.
Основная профилактика заболевания корью – это иммунизация детей в возрасте с 12 месяцев и в 7 лет, а также дополнительная иммунизация взрослых до 35-летнего возраста: не привитых, привитых однократно и не имеющих официальных сведений о прививках живой коревой вакциной. При проведении прививок иммунизации в первую очередь подлежит контингент повышенного риска заболевания: медицинские работники, персонал детских образовательных учреждений, сотрудники торговли и сферы обслуживания населения, студенты средних специальных и высших учебных заведений и другие лица в очаге кори.
Вакцина против кори используется на протяжении 40 лет. Она безопасна, эффективна и недорога. Только наличие 2-х прививок живой коревой вакцины обеспечит длительную защиту детей и взрослых от этих инфекций.
За дополнительной информацией по вакцинации от кори обращайтесь в местные учреждения или в Центр вакцинопрофилактики ГУЗ “Липецкая областная клиническая инфекционная больница”. Телефон: 33-42-67.
При появлении первых симптомов болезни немедленно обращайтесь к врачу за медицинской помощью.
Своевременно поставленный диагноз – залог успешного лечения заболевания.
Tags:
Корь и ее профилактика.. Информационный портал здравоохранения Липецкой области
Наилучшие соответствия для запроса «корь это смертельно»
Корь — это острое инфекционное заболевание,…
Источник
17-месячного Джорджа Фишера родители привезли на обязательную вакцинацию в местную клинику, как и было положено. Врачи сделали своё дело и отправили семейство домой — мальчик выглядел вполне здоровым и чувствовал себя хорошо.
А через 10 дней сестра Джорджа Меган обнаружила братика мёртвым — мальчик умер во сне.
— Меган позвала меня в детскую комнату. Она сказала, что не может разбудить брата, — рассказала мать Сара Фишер на судебных слушаниях. — Когда я подошла, я сразу поняла, что Джордж умер: он весь посинел.
По версии родителей, винить в смерти их сына надо врачей, сделавших ребёнку прививку. Фишеры заявили следствию, что медики не предупредили их о возможном риске и не расспросили об истории болезней малыша. А таковая была: за год до гибели мальчик серьёзно болел — болезнь сопровождалась высокой температурой, судорогами и многочисленными воспалениями. Тогда Джорджа положили в больницу, но выписали в тот же день: врачи решили, что малыш здоров.
После вакцинации мальчик тоже поначалу не болел. Но на 10-й день у него пропал аппетит и началась сильная диарея. На следующую ночь он умер.
Отец мальчика Кристофер Фишер рассказал следствию, что его сыну пытались сделать прививку 4 раза, но первые 3 врачи отказывались: Джордж был слишком ослаблен, и медики боялись, что он не перенесёт прививку. На 4-й раз медики не долго думая согласились — и тем самым убили Джорджа, считает Фишер.
— На тот момент Джордж был, конечно, здоровее, чем раньше, и мы даже не думали, что прививка может быть опасна, — признаётся отец. — А врачи, в свою очередь, не дали нам никаких особых указаний по уходу за ним, даже не просили повнимательнее присматривать или как-то особенного кормить Джорджа. Теперь-то мы с женой знаем, что дети, страдавшие фибральными судорогами, должны находиться под строгим наблюдением после прививки. Но узнали мы это из брошюры, которую должны выдавать при вакцинации. Тогда мы её, конечно, не получали.
Медсестра Хезер Митчелл, сделавшая прививку мальчику, оправдывает себя тем, что ребёнок не проявлял никаких признаков нездоровья и выглядел абсолютно нормальным, когда родители привезли его в клинику.
— Я не могу точно вспомнить, как всё тогда проходило, но я уверена, что всё было сделано не без причины. У нас есть общие инструкции на каждую подобную процедуру, и их мы выполняем, — цитирует медсестру Daily Mail.
Женщина не отрицает, что в её обязанности входит проверка готовности ребёнка к вакцинации — в том числе посредством ознакомления с медицинской картой. Однако, по её словам, никаких особых указаний по поводу малышей, страдающий фибральной судорогой, никогда не было и нет.
— Я всегда советую родителям доверять своим инстинктам и чуть что обращаться за советом к врачу, — добавила Митчелл. — Моё профессиональное мнение было таково, что на день прививки ребёнок был абсолютно здоров. Поэтому я и провела вакцинацию.
Сейчас слушания по делу о смерти маленького Джорджа продолжаются, и с каждым новым заседанием появляются новые мнения и факты. Консультант по делу, педиатр Алан Дэй, заявил суду, что на месте врачей поступил бы так же:
— Фибральня судорога — короткое и острое заболевание. Я бы всё равно сделал этому мальчику прививку.
И тем не менее недосмотр всё-таки имел место, добавляет Дэй.
— После прививки мальчику надо было регулярно давать жаропонижающие и замерять температуру, — считает врач.
Наша справка
Корь — крайне опасная для ребёнка болезнь. До появления вакцины она считалось одной из самых частых причин детской смертности: каждый 4-й ребёнок в России умирал от кори. Поэтому делать прививку обязательно надо. Но надо знать и правила безопасности, чтобы не нанести непоправимый вред своему ребёнку.
► Первая прививка от кори делается в возрасте 12-15 месяцев вместе с прививками от краснухи и паротита. Однако, если в регионе наблюдается повышенная заболеваемость, прививку можно сделать и в 6, и в 9 месяцев.
► Перед прививкой надо как можно лучше оградить ребёнка от любых инфекций и ни в коем случае не подвергать его организм чрезмерным нагрузкам (переохлаждению, смене часовых или климатических поясов).
► Если у вашего ребёнка когда-либо был какая-то аллергия, лучше дважды проверьте, на что именно. При некоторых аллергических реакциях прививка противопоказана.
► Если ребёнок перенёс инфекционное заболевание 3-4 недели назад, прививку лучше отложить.
► Если вы даёте ребёнку какие-либо лекарства, также сообщите об этом врачу. Возможно, это является противопоказанием для вакцинирования.
Смотрите также:
- В Бангладеше родился двухголовый мальчик. Малыш здоров и ест обеими головами →
- Жить, как все. 10-летней Леокадии Петровой нужна помощь →
- Диагноз — шалопай →
Источник
26.02.2019
- Обзор
- В России небывалая вспышка кори: так ли это?
- Почему корь считают страшной болезнью?
- Кто умирает от кори?
- Как выглядит корь?
- Кто болел краснухой, корью не болеет?
- Раньше корью болели легче, чем в наше время?
- Если сделана прививка, я не заболею?
- Как узнать, есть ли у меня иммунитет?
- Может лучше переболеть?
Обзор
Говорят, корь вышла из-под контроля, захватила Европу и пол-Японии в придачу, а теперь поглядывает на Россию. Говорят, что из обычной детской инфекции корь выросла в опасного монстра, и всерьёз угрожает жизни и здоровью каждого. А еще говорят, что врачи, которые видели корь вживую, встречаются также редко, как синие киты. Вы все еще боитесь кори? Тогда мы идем к вам!
Давайте разберемся, как отличить корь от ОРЗ до появления сыпи на коже? Выясним, защитит ли вас от кори иммунитет или прививка? А главное, не будем нагнетать панику, так как главная опасность этой инфекции вовсе не в смертельных исходах!
В России небывалая вспышка кори: так ли это?
Нет, пока все штатно. Официально заболеваемость корью равна 17,3 случая на 1 млн человек. Это в 50 раз меньше, чем на Украине, в 15 раз меньше, чем в Греции и в 2,5 раза меньше, чем во Франции. По данным Роспотребнадзора ситуация с корью в нашей стране стабильная.
В 2016 году число заболевших корью в России было рекордно низким, а в последние два года постепенно растет, но это вполне нормально. Раньше вспышки кори наблюдались каждые 2–3 года. После поголовной вакцинации благополучные периоды удлинились до 8–10 лет, но за каждым из них закономерно следует пик заболеваемости. Почему так происходит, и что с этим делать — пока не известно!
В древности корь считали легкой формой натуральной оспы, поэтому латинское название кори — morbilli — означает «малая болезнь». Натуральная оспа приблизительно в половине случаев заканчивалась смертельно и была полностью побеждена с помощью прививок. Последний случай оспы был зарегистрирован в 1977 году в Сомали. Остановить с помощью вакцинации корь пока не удалось.
Почему корь считают страшной болезнью?
Паника вокруг кори выдумана голодными до сенсаций журналистами, возможно есть и другие заинтересованные. На самом деле, корь не сеет смерть вокруг! Главная опасность этой болезни — в её способности распространяться со скоростью эпидемии. Если вы были в контакте с корью и не имеете к ней иммунитета, то заболеете почти наверняка, дней через 10. От одного больного человека вирус легко передается попутчикам в вагоне метро, сотрудникам офиса и даже жильцам целого подъезда в многоэтажном доме. Корь одна из самых заразных болезней в мире!
Обидно, что «контактный источник», распространяя вирус кори, сам еще не знает, что опасен для окружающих. Наиболее заразным человек становится еще за 1–2 дня до первых симптомов недомогания, а когда на теле появляется характерная сыпь, и диагноз уже ясен, вероятность передать кому-то инфекцию стремительно падает.
Кто умирает от кори?
Умереть от кори можно, но сложно. Где-то у половины больных корь сопровождается осложнениями. Обычно это бактериальные инфекции, которые развиваются на фоне ослабленного болезнью иммунитета. Все они, если не запускать, лечатся антибиотиками.
Смертельную опасность представляют только редкие исключения — случаи заражения супербактериями. В группе риска оказываются самые маленькие и слабые, голодные и немощные, а также истощенные онкологией, ВИЧ-инфекцией и другими хроническими болезнями.
Вирусные осложнения кори очень-очень редкие. Наиболее опасное из них — это вирусный энцефалит (0,4–1,8% от всех заболевших). Специфического лечения вирусного энцефалита не существует, антибиотики не действуют. Четверть больных с коревым энцефалитом умирает, а у 20–40% выздоровевших сохраняются стойкие остаточные явления, например, нарушения памяти, зрения или подвижности.
Таким образом, вероятность умереть от кори очень мала, особенно если не заниматься самолечением, а отдаться в руки грамотных врачей с первых дней болезни. Однако если делать выводы о тяжести кори, руководствуясь только данными о смертности, легко стать жертвой заблуждения.
Смертность от кори сейчас составляет 0,2% от числа заболевших (по данным ВОЗ).
Это хороший пример статистики, над которой смеялся когда-то Марк Твен. Реальная смертность от кори отличается на несколько порядков, если рассмотреть отдельно страны с разным уровнем социального развития, а приведенные 0,2% — это «среднее по больнице». Для оценки своих собственных рисков нужно учитывать еще множество факторов, например, вероятность контакта с инфекцией, наличие и давность прививки, доступность и качество медицинской помощи, на которую в случае чего можно рассчитывать.
Для справки: от ветрянки умирает около 0,015%, от свиного гриппа 1,2%, а от туберкулеза 16%.
Как выглядит корь?
В первые 3–4 дня корь очень похожа на ОРВИ, это: температура 38 градусов и выше, сильный насморк, покраснение и рези в глазах, слезотечение, осиплость голоса, першение в горле и сухой кашель. Чтобы в этот период отличить корь от аденовируса или других ОРЗ, чаще заглядывайте больному в рот: на 2–3 день болезни на слизистой щек, около коренных зубов появляются белые пятна, похожие на манку, окруженные красным ободком. Пятна заметны около суток, а затем бесследно исчезают.
На 4–5 день болезни температура спадает, и жизнь вроде как налаживается, но тут же приходит вторая волна болезни: температура до 39–40 градусов и сыпь. Каждый элемент сыпи выглядит как красный прыщик около 2 мм в диаметре мягкий на ощупь. С него как бы сползает краска, расплываясь на коже пятном. Первую сыпь можно обнаружить за ушами, по границе роста волос, на лице. Пятна сливаются, образуя яркие причудливые фигуры. На следующий день сыпь сползает на верхнюю часть туловища и руки, а затем — ниже. Сыпь и температура обычно держатся 3–4 дня, затем наступает выздоровление. На коже еще какое-то время сохраняются буроватые пятна и шелушение. Длительно, иногда месяц и более сохраняется общая слабость.
Не всегда корь протекает типично со всеми стадиями и симптомами. Иногда даже опытный врач может перепутать её с другими инфекциями, например, краснухой, скарлатиной или аллергией. Такое случается. 
Кто болел краснухой, корью не болеет?
Нет, это распространенное заблуждение. Краснуху и корь вызывают абсолютно разные вирусы. После краснухи иммунитет обеспечивают одни антитела, после кори — совсем другие. Перекрестно они не работают. Неразбериху в стройные рассуждения вносит сходство некоторых форм кори с проявлениями краснухи и, наоборот. В старых учебниках даже сохранился термин «коревая краснуха». Такой диагноз ставили, если сыпь при краснухе очень напоминала коревую. Лабораторных исследований, с помощью которых можно было уточнить диагноз не было, поэтому случались ошибки. Неправильной диагностикой объясняют, например, повторное заболевание корью. Предполагают, что первая «корь» у этих людей была вовсе не корью, а краснухой.
Раньше корью болели легче, чем в наше время?
Раньше корью болели также, как и сейчас, только чаще. Это была обычная детская инфекция, которую знали в каждом доме. Педиатры того времени считали саму корь не опасной болезнью, но очень боялись осложнений — прежде всего: пневмонии, туберкулеза и сифилиса, которые в те времена не умели лечить. Особенно тяжело болели малыши до 2–3 лет и дети, ослабленные хроническими болезнями и плохим питанием, что и сегодня подтверждается сводками ВОЗ.
После введения всеобщей вакцинации, корь перестала быть поголовной детской болезнью, соответственно и число умирающих ежегодно от кори многократно снизилось. Теперь корью болеют очень редко, но люди всех возрастов. Плюс — появились антибиотики для борьбы с осложнениями. Сам по себе вирус не стал страшнее или, наоборот, безобиднее. Просто теперь появилась вакцина, которая сильно облегчает жизнь.

Если сделана прививка, я не заболею?
Не факт! Иммунитет после болезни и после прививки — не одно и то же. В первом случае он пожизненный, во втором — временный. Срок годности прививки вам никто точно не назовет, а если назовет — не верьте. Официально существуют только приблизительные данные со множеством «если». Если на момент прививки вы были полностью здоровы (даже энтеробиоз у детей может снизить эффективность вакцинации)… Если вакцина была безупречного качества… Если вы периодически сталкиваетесь с диким вирусом, таким образом, обновляя иммунную память, или раз в 10 лет делаете ревакцинацию… Тогда прививка будет долгоиграющей. Если же вы встретили корь однажды в прививочном кабинете и второй раз — сейчас, и между этими встречами прошло более 10–12 лет, скорее всего заболеете. А остатки поствакцинального иммунитета будут для вас бонусом в борьбе с болезнью.
Общепринято считать, что вакцинированные от кори люди болеют легче и, хотя точных данных по частоте осложнений и выраженности симптомов нет, логика подсказывает, что это верное предположение.
Как узнать, есть ли у меня иммунитет?
Хотите узнать наверняка — проведайте больного корью. Это наиболее точный способ определить свой иммунный статус. Если серьезно, то есть второй вариант, правда, менее надежный — сдать анализ крови на антитела к кори (anti-Measles virus IgG). С положительным результатом анализа можно спать спокойно, корь вам пока не грозит. Если их не обнаружится, то иммунитета скорее всего нет. Иногда результат анализа трактуется как «сомнительный» — антитела есть, но в небольшом количестве. Хватит ли вам их для полноценной защиты от инфекции — не известно.
Здесь можно найти исчерпывающую информацию о кори и графике вакцинации.
А здесь рекомендации ВОЗ по профилактике кори.
Может лучше переболеть?
Человек, переболевший корью получает ряд преимуществ. Тема кори для него точно закрыта, так как болезнь оставляет после себя стойкий иммунитет. Особенно важно это для девочек. Нет никакого риска заболеть корью во время беременности — это раз, у ребенка будет врожденный иммунитет в первые 3–4 месяца, а если кормить грудью, то до полугода и дольше — это два. Но болеть корью — это очень тяжело, даже в легкой форме!
Одновременно мучится с насморком, конъюнктивитом, отитом и ларингитом на фоне высокой температуры и яркой сыпи, что характерно для кори, — перспектива безрадостная. У маленьких детей при кори часто бывает ложный круп. Это когда ребенок начинает задыхаться из-за отека мягких тканей в горле. Редко у кого это обходится без вызова скорой помощи. Взрослые переносят корь еще тяжелее. Если краснуху можно не заметить, от ветрянки отделаться парой зеленых пупырышков, а с ОРЗ кое-как отходить на работу, то корь реально валит с ног, причем надолго. Срок нетрудоспособности при кори 15–25 дней, если нет осложнений. Ну, а про осложнения мы уже говорили.
Одним словом, если сосед заболел корью, а у вас нет прививки, — не страшно! Вас не должно бросать в холодный пот от мысли, что вы или ваш ребенок могли заразиться. Обратитесь к врачу, соблюдайте рекомендации. Если будет тяжело, вам введут иммунную сыворотку, которая позволяет перенести болезнь в легкой форме. Но специально отказываться от прививки, не имея оснований, или тащить ребенка на «коревую вечеринку» — сомнительное решение, хотя эпидемии кори в нашей стране пока нет.
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительных целей и носят рекомендательный характер. При появлении симптомов, пожалуйста, обратитесь к врачу.
Напоправку.ру 2020
Источник
