Мокрота при кашлевой астме
Одной из причин бронхиального кашля является образование густого патологического секрета (в простонародии мокрота). Чтобы понять причину возникновения болезни потребуется провести анализ мокроты.
В результате анализа можно выявить тяжесть воспаления бронхов и эффективность лечение, которое прописал доктор. На стадии бронхиальной астмы результаты исследования помогут узнать о прогрессировании заболевания и заключить предварительный прогноз.
Источник: https://pulmonologi.site/mokrota-pri-bronhialnoj-astme-analizy-harakter-lechenie/
Не стоит пугаться мокроты – это нормальное явление при нарушении функционирования слизистой бронхов. Ниже на фото наглядно можно увидеть, как выглядит бронхиола у здорового и больного человека.
Так выглядят бронхиолы здорового и больного человека
Что такое мокрота?
Мокрота на стадии бронхиальной астмы является лишь индикатором о нарушении нормального функционирования бронхов. Количество образовавшегося патологического секрета может варьироваться от 10 до 100 миллилитров в сутки. При нормальном функционировании бронхов вырабатываемая слизь попросту проглатывается.
Образование застоев слизи может быть связано с:
- Увеличенным синтезом секрета;
- Изменением состава из-за воспалительных процессов в области бронхов и не важно какая форма поражения застала Вас врасплох (аллергия или инфекция);
- Нарушением вывода жидкости их трахеобронхиальных структур.
Острые воспалительные процессы могут вызвать ослабление работы реснитчатого эпителия, что непременно приведет к образованию застоя в бронхах.
Море горы и астма: климатические регионы России для астматиков
Основная функция слизи у здорового человека – защищать органы дыхательных путей от пересыхания и помогать выводить мелкие частицы, которые случайно могут попасть в область трахеи или бронхов. Это означает, что небольшое количество слизи может выходить из органов дыхания даже у здоровых людей.
Среднесуточная норма выработки мокроты составляет до 100 мл, это значение может увеличиваться у курящих людей или людей, пораженных простудными заболеваниями, бронхитом или воспалением легких.
При заболевании бронхиальной формой астмы количество резко возрастает, а способность отходить понижается, что приводит к скоплению в дыхательных проходах и вызывает приступы.
Причины слабого отхаркивания мокроты:
- Повышенный синтез;
- Изменение состава;
- Нарушение вывода мокроты;
- Повышенная густота выделений.
В результате этих причин наблюдаются такие явления как:
Снижается объем поступаемого воздуха;
Учащаются приступы кашля, которые долго не прекращаются, одновременно проскальзывают хрипы и чувствует недостаток кислорода.
Виды и характерные особенности мокроты
Особенности мокроты при бронхиальной астме
Мокрота, вызванная бронхиальной астмой, отличается от других видов заболеваний по внешним качествам, а также по запаху. И подразделяются по стадиям:
- Прозрачная или белого оттенка жидкость слегка пенистой консистенции дает понять о самой легкой стадии, без сопутствующих болезней. Количество очень малое, а отходит она как правило в самом конце приступа;
- Желтый цвет слизи и неприятный запах дает понимание о развитии воспалительного процесс внутри бронхов;
- Густая слизь с множеством вкраплений зеленого цвета свидетельствует о переходе в тяжелую фазу заболевания;
- Густая мокрота с коричневыми (красноватыми) пятнами говорит о том, что тяжелая стадия уже наступила и внутри происходят небольшие кровотечения и повреждения сосудов;
- Светло-красная или розовая мокрота пенистой структуры просто сигнализирует о бронхиальных кровотечениях в данный момент.
Средняя и тяжелая форма бронхиальной астмы характеризуется достаточно плотной слизью, которая образует бронхиальные пробки. Довольно часто они имеют разветвленную форму, что-то похожее на дерево. За высокую плотность слизи ее назвали «стекловидной» мокротой.
Вдобавок ко всему слизь часто имеет в своем составе вкрапления, которые носят даже отдельные названия:
- Спирали Куршмана – это прозрачные или белесые вкрапления в форме штопора;
- Кристаллы Шарко-Лейдена – имеют форму веретена, очень тонкие и бесцветные.
Эти вкрапления не обнаружить невооруженным взглядом, чтобы их обнаружить стоит провести посев бактерий.
Изучение мокроты, а именно ее консистенции, запаха и вкраплений дает четкое понятие о стадии и протекании процессов. Содержание кровяных следов, следов частиц бронхов и зловонный запах указывают на наличие злокачественных образований.
Анализ мокроты как диагностика стадии астмы
Подготовка к сдаче мокроты на физико-химический анализ в лабораторию
Проведение анализа мокроты целесообразно делать при любом подозрении заболевания дыхательных органов, в частности бронхиальной астмы. Исследование секрета проводят на качественные и количественные характеристики, вдобавок производят посев лабораторного материала, чтобы узнать о наличии болезнетворных бактерий и проверить их на чувствительность к антибактериальным препаратам.
При астме этот анализ является ключевым в диагностике заболевания. По результатам можно предположить причину заболевания и подобрать необходимые методы лечения.
Здоровый человек без труда может откашлять или проглотить мокроту. Люди больные бронхитом, воспалением легких или просто курящие, могут отхаркивать слизь несколько сложнее, но тем не менее может. При поражении бронхов астмой процесс отхаркивания в разы затрудняется.
Сбор биоматериала для анализа
Сбор мокроты для анализа
Сбор слизи на этом этапе считается самым важным элементом, ведь правильная подготовка поможет повысить достоверность результата:
- За 12 часов до сдачи анализов пациент должен увеличить потребление жидкости. Это поможет легче отойти секрету;
- Мокрота сдается утром, перед отхаркиванием обязательно почистите зубы, чтобы исключить попадание остатков пищи на биоматериал;
- За несколько дней до анализов исключается употребление алкоголя, курение и уменьшаются физические нагрузки;
- Отхаркивание производится в чистую тару, предварительно сплюнув слюну.
- На проведение анализа достаточно 5мл слизи, ее нужно доставить в лабораторию не позднее 3 часов после отхаркивания.
Процесс анализа
Анализ мокроты взятой из пораженных бронхов
При детальном анализе экссудата он подвергается оценке на физико-химический состав, а также исследуется состав клеток. При назначении лечения используются данные обнаруженной микрофлоры.
Длительность процесса анализа может занять около 3 дней с момента сдачи в лабораторию.
Расшифровка полученных результатов
Расшифровка лабораторных анализов секрета
В заключении лаборант обязан указать клеточный состав исследуемого вещества, по которому он установил природу и характер стадии заболевания:
- Повышенное содержание эритроцитов может указывать на поврежденные сосуды;
- Количество эозинофилов в слизи несоответствующее норме свидетельствует о бронхиальной астме с аллергической природой возникновения;
- Кристаллы Шарко-Лейдена, о которых говорилось выше, свидетельствую о прогрессировании заболевания, подвергнутого аллергическому возникновению;
- При воспалении бронхов или бронхиальной обструкции количество мерцательного эпителия резко подскакивает;
- При спазме бронхов и скоплении секрета в просвете в мокроте появляются спирали Куршмана;
- А найденные макрофаги в отделяемой слизи лишь подтверждают диагноз бронхиальной астмы.
От преобладания тех или иных структур назначается лечение, а при обнаружении болезнетворных бактерий, проводят дополнительный бактериологический посев.
В чем опасность накопления мокроты?
В чем заключается опасность скопления мокроты в бронхах?
Увеличенный синтез мокроты приводит к заужению просвета и влечет за собой закупорку дыхательных путей, недостаток воздуха и деформирование бронхов, под воздействием воспалительного процесса и изменения структуры тканей.
Лечение мокроты при бронхиальной стадии астмы
Как правильно лечить мокроту при бронхиальной астме?
Основной задачей при лечении бронхиальной астмы является облегчение отхождения мокроты, этого можно достичь медикаментами, лечебным массажем, дыхательной гимнастикой, физиотерапией и народной медициной.
Перед применением любого из методов сначала проконсультируйтесь со специалистами.
Медикаментозная терапия состоит из:
- Средств стимулирующих отхаркивание + муколитики (отхаркивающие препараты помогают отхождению слизи, а муколитики способствуют разжижению и скорейшему выведению) к ним относятся – Лазолван, Аброксол, Либексин-Муко и др.;
- Телфаст, Тайлед или Интал – антигистаминные средства (применяются при удушьях или застоях мокроты из-за реакции на аллерген);
- Травяные сборы, которые разжижают и выводят мокроту.
В заключении хотелось отметить, что бронхиальная астма — это заболевание, которое нужно лечить, но для этого следует как можно скорее обратиться за помощью к квалифицированным врачам.
Исследование мокроты – это самый важный этап при диагностике астмы. Анализ паталогического секрета позволить определить степень болезни и назначить верное лечение, которое направленно приведет Ваш организм к выздоровлению.
Источник

Одной из причин бронхиальной обструкции является выделение густого секрета. На этапе диагностики очень важно понять причину возникновения болезни, для этого необходимо сделать анализ мокроты.
По результатам анализа можно судить о тяжести хронического воспаления бронхов, а также об эффективности назначенного лечения. При бронхиальной астме на основе исследования секрета можно сделать выводы о прогрессировании болезни и дальнейшем прогнозе.
Что такое мокрота

В норме в просвет дыхательных путей выделяется небольшое количество слизи. Она необходима для смазывания стенок, предохранения их от инфекции и пересыхания.
При воспалении выработка секрета усиливается, он становится более вязким и густым, изменяется цвет. Также изменяется его запах, что зачастую свидетельствует о тяжелой патологии.
Мокрота при бронхиальной астме выделяется с кашлем, может содержать в себе примеси крови или эпителия бронхов. Выведение вязкого секрета наружу довольно затруднительно, поэтому он скапливается в просвете бронхов, нарушая дыхание больного.
Это становится одной из причин приступа удушья.
Виды и особенности мокроты при астме
Для дифференциального диагноза имеет большое значение характеристика отделяемого из респираторного тракта. Для этого необходимо внимательно исследовать материал:
- Прозрачный цвет мокроты с белым оттенком при бронхиальной астме говорит о заболевании дыхательной системы в начальной стадии. Слизь при этом вырабатывается активно из-за воздействия аллергенов, которые таким образом выводятся наружу из дыхательных путей.
- Отделяемое желтого цвета означает, что в дыхательной системе развивается инфекционный воспалительный процесс.
- Зеленоватые выделения появляются при воспалении средней и тяжелой степени.
- Густая коричневая слизь свидетельствует о повреждении сосудов и недавнем кровотечении.
- Розовая пенистая мокрота при астме указывает на наличие кровотечения из-за повреждения стенки сосуда.
О характере мокроты при бронхиальной астме нужно спрашивать пациента в первую очередь, так как это напрямую влияет на лечение заболевания и прогноз. Обязательно на этапе диагностики проводится анализ слизи, выделяемой при кашле.
Анализ мокроты как метод диагностики астмы
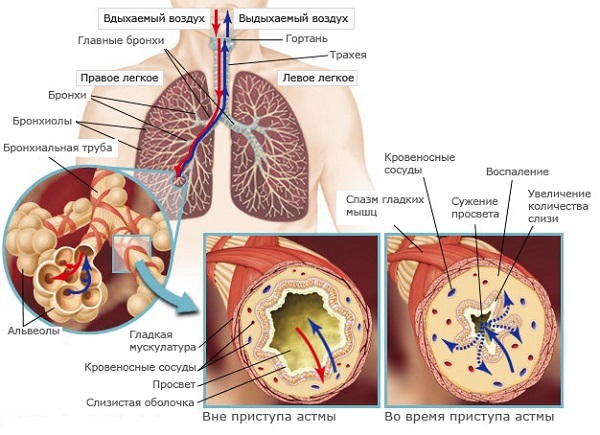
Целесообразно проведение анализа мокроты при подозрении на бронхиальную астму и любые другие болезни органов дыхания. Обязательно исследуется состав, качественные и количественные характеристики, проводится посев материала для выявления болезнетворных микроорганизмов и на чувствительность к антибактериальным средствам (при необходимости).
При наличии бронхиальной астмы такой анализ является одним из ключевых в диагностике болезни. По его результатам можно предположить причину возникновения астмы и, исходя из этого, выбрать метод лечения.
Подготовка и сбор биоматериала

Перед сдачей мокроты на анализ очень важно подготовиться. Правильно проведенная подготовка влияет на достоверность полученного результата:
- За 8-12 часов до сдачи материала пациент должен употреблять больше жидкости. Это необходимо для улучшения отхождения секрета.
- Биоматериал сдается обычно в утренние часы, перед отхаркиванием нужно почистить зубы для удаления остатков пищи и микроорганизмов.
- За несколько дней до анализа нельзя употреблять алкоголь, исключается курение и тяжелая пища, ограничиваются физические нагрузки.
- Откашливание слизи проводится в чистую посуду, перед этим вся слюна обязательно сплевывается. Рекомендуется перед сбором экссудата прочистить носоглотку.
Для анализа будет достаточно 3-5 мл отделяемого при кашле. Материал необходимо доставить в лабораторию в течение 2-3 часов: это оптимальный срок для получения достоверного результата.
Проведение анализа

Экссудат сдается в лабораторию, где проводится его детальный анализ: оцениваются физико-химические свойства, исследуется клеточный состав. На основании полученных данных назначается лечение с обязательным учетом вида обнаруженной микрофлоры.
Процесс исследования образца материала при бронхиальной астме обычно длится не менее трех дней от момента сдачи его в лабораторию. Из особенностей оценки материала: огромную роль играет цвет отделяемого и примеси, среди которых можно в тяжелых случаях увидеть фрагменты тканей стенки бронхиального дерева.
Расшифровка результатов
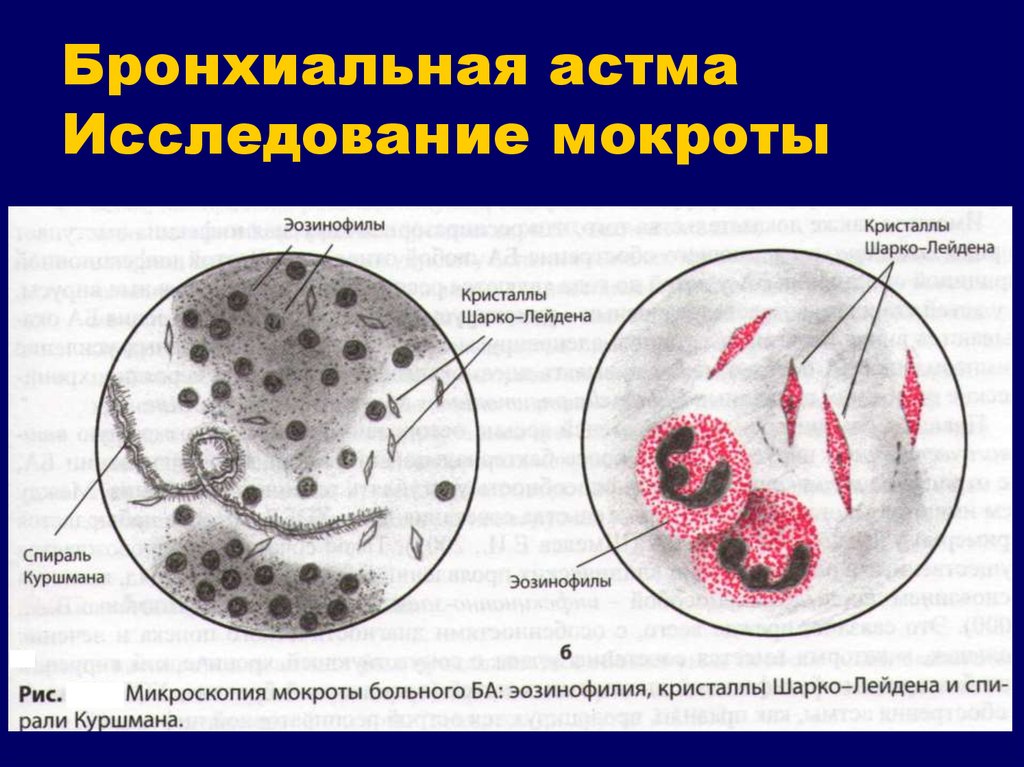
В полученном результате лаборант обязательно указывает клеточный состав материала, по которому устанавливается природа и характер заболевания:
- при повышенном содержании эритроцитов можно предположить повреждение сосудов ввиду деструктивного процесса в тканях респираторного тракта;
- большое количество эозинофилов в слизи характерно для бронхиальной астмы, они свидетельствуют о ее аллергической природе;
- кристаллы Шарко-Лейдена указывают на аллергический процесс и его прогрессирование;
- количество мерцательного эпителия увеличивается при бронхиальной обструкции или воспалении бронхов;
- спирали Куршмана в анализе являются патогномоничным признаком астмы, говорят о спазме бронхов и скоплении густого секрета в просвете;
- макрофаги в отделяемой слизи подтверждают диагноз астмы.
Не менее важно соотношение содержания этих клеток. В зависимости от преобладания тех или иных клеточных структур назначается лечение.
Если в материале выявлены болезнетворные микроорганизмы, то необходимо провести бактериологический посев.
Чем опасно накопление мокроты
Мокроты при астме в бронхах вырабатывается очень много во время приступа. Она становится очень густой, перекрывая просвет. Это влечет за собой следующие последствия:
- закупорка дыхательных путей в результате невозможности выведения слизи и, как следствие, удушье;
- малопродуктивный кашель с мокротой и хрипами, недостаток воздуха;
- непроходимость бронхов, которые деформируются в процессе длительного воспаления, изменение структуры их тканей.
Как бороться с мокротой

Одной из главных задач при лечении бронхиальной астмы является улучшение отхождения мокроты по бронхиальному дереву. Это можно обеспечить при помощи медикаментозных препаратов.
Также необходимо соблюдение общих рекомендаций.
При бронхиальной астме с мокротой назначают:
- отхаркивающие средства (улучшают отхождение слизи);
- муколитики (способствуют разжижению и ускоренному выведению мокроты);
- антигистаминные препараты (уменьшают отек, в случае аллергии борются с причиной);
- растительные средства в виде отваров для приема внутрь и ингаляций (помогают вывести слизь).
В помещении, где живет человек с бронхиальной астмой, должна поддерживаться повышенная влажность. Для этого можно использовать специальные увлажнители воздуха.
Астматику необходимо пить не менее полутора литров жидкости в сутки, проводить ингаляции паром с добавлением пихтового масла.
В заключение
Бронхиальная астма — хроническое заболевание, но его можно и нужно держать под контролем. Для этого необходимо вовремя обратиться к врачу, который назначит обследование.
Одним из важнейших при диагностике астмы является исследование мокроты. Оно помогает отличить ее от других заболеваний и назначить правильное лечение.
Источник

Кашлевая форма бронхиальной астмы имеет один выраженный симптом – продолжительный сухой кашель. Часто пациенты долго лечатся от хронического бронхита, что только ухудшает самочувствие.
Этот вид астмы чаще встречается в детском возрасте, но и взрослые, которые подвергаются воздействию негативных факторов, могут страдать ею. Данная патология при отсутствии адекватного лечения часто переходит в классическую форму астмы, поэтому важно вовремя установить диагноз, знать методы лечения и профилактики.
Особенности течения кашлевой астмы

Кашлевая астма имеет свои отличительные черты. Данный вид заболевания развивается постепенно – ткани бронхов изменяются под воздействием различных причин. При наличии провоцирующего фактора возникает нехватка воздуха и другие симптомы.
В это время активизируются тучные клетки, которые высвобождают медиаторы воспаления, и поэтому и начинается бронхоспазм. Стенки бронхов становятся отечными и утолщенными. Развивается хроническое воспаление. Но мокрота не образуется, поэтому кашлевой вариант бронхиальной астмы сопровождается сухим кашлем.
Другие симптомы практически незаметны, что приводит к трудностям при постановке диагноза и последующей терапии.
Причины развития заболевания
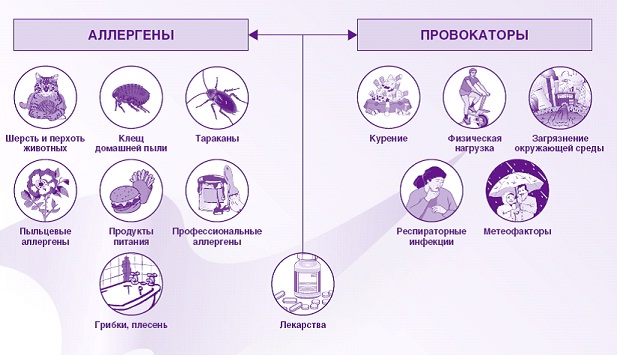
Перед началом лечения астмы кашлевой формы выясняют факторы, которые стали причиной заболевания, чтобы по возможности исключить их. К таким причинам относятся:
- Загрязненный воздух или проживание в местах с плохой экологией. Приступ бронхиальной астмы вызывается наличием в помещении плесени, пыли, высокой влажности.
- Наследственность. Специалистами было доказано, что кашлевой вариант бронхиальной астмы передается по наследству. Если подобная патология имеется только у одного родителя, то риск того, что она передастся ребенку, составляет 25%. Если оба родителя болеют кашлевой астмой, то вероятность приступов у ребенка увеличивается до 50%.
- Деятельность, связанная с вредным производством или постоянным контактом с химическими веществами (например, щелочь, газ). 50% от общего числа заболевших контактировали с вредными примесями. Сюда также можно отнести официантов, которые вдыхают дым при пассивном курении, уборщиков, постоянно контактирующих со множеством химических средств, и парикмахеров, которым в бронхи попадают мелкие частицы волос.
- Сопутствующие заболевания (сахарный диабет, иммунодефицит, инфекционные патологии легких).
- Вредные привычки (курение).
- Стресс, недостаток сна.
- Реакция на различные лекарственные препараты (особенно НПВС) или продукты, которые содержат определенные вещества.
Симптомы
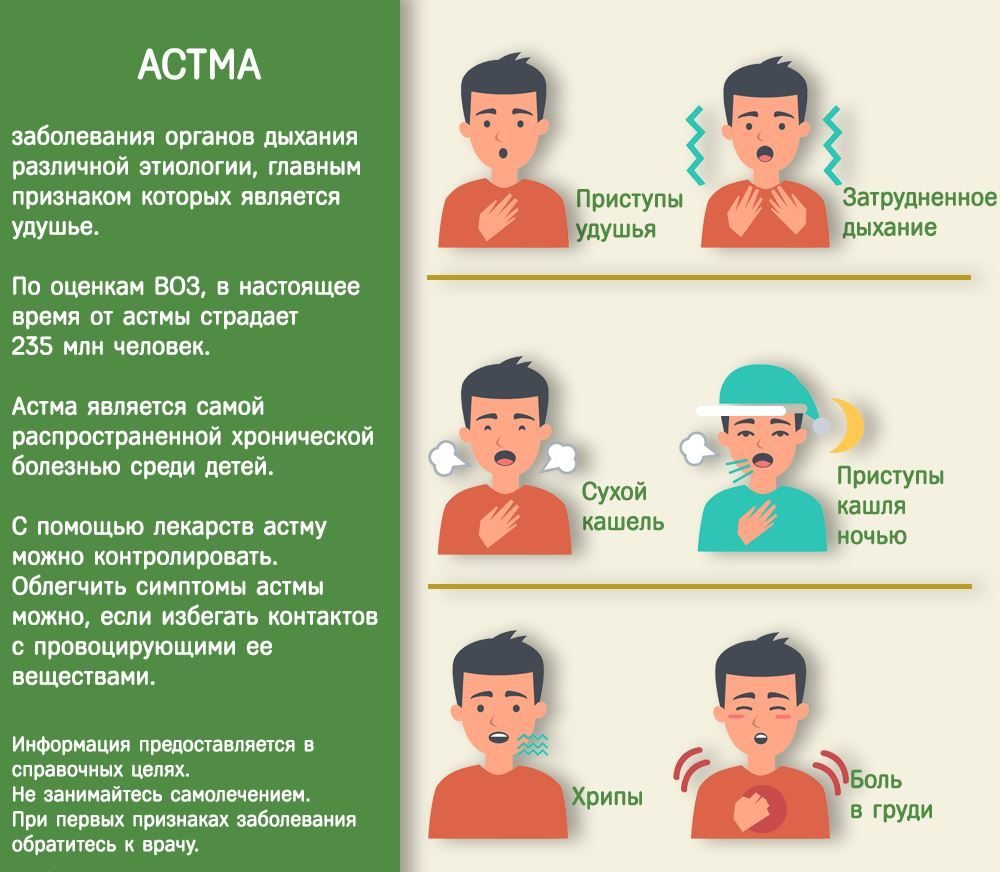
Признаки бронхиальной астмы кашлевой формы у взрослых взаимосвязаны с тяжестью патологического процесса. Основным проявлением данной патологии является кашель без мокроты, который длится 4-8 недель и сопровождается болью в бронхах. Помимо основного признака, могут возникнуть дополнительные:
- усиление кашля ночью, что нарушает сон;
- тяжесть в груди при дыхании;
- внезапный приступ удушья после физической активности.
Кашлевая астма трудно диагностируется, поскольку эти симптомы возникают и при других патологиях дыхательной системы. Но ее можно отличить от других заболеваний по следующим признакам:
- Одышка. При астме любого типа и тяжести она является главным признаком патологического процесса. У хронического бронхита при этом данный симптом возникает только при тяжелом воспалении бронхолегочной системы.
- При астме кашель сухой. Бронхит характеризуется сменой сухого кашля на влажный с выделением мокроты желтого цвета, иногда с примесью гноя. При кашлевом виде астмы выделения (если они есть) скудные и прозрачные.
- Повышение температуры чаще всего сопровождает бронхит, при астме температурной реакции не наблюдается.
- Состояние человека при хроническом бронхите стабильное, а при наличии астмы возникают приступы кашля различной продолжительности.
- Причиной бронхита выступает общее переохлаждение организма, вирус или бактерия. Провоцирующим фактором кашлевой астмы являются различные аллергены.
- Кашель при бронхите возникает независимо от физической активности, а при астме — даже после небольшой нагрузки.
Диагностика
Особенностью диагностики кашлевой формы астмы является то, что ее наличие не удается установить с помощью обычного рентгеновского снимка и клинического анализа крови.
Чтобы поставить верный диагноз, пульмонолог должен проанализировать все жалобы пациента, собрать анамнез, выяснить наличие астмы у ближайших родственников, провести ряд дополнительных обследований:
- Аускультация.
- Бронхоскопия. Это эндоскопическое исследование дыхательных путей.
- Спирография. Данный метод позволяет измерить объемные и скоростные параметры дыхания.
- Тест с нагрузкой. Диагноз «астма» ставится в том случае, если при вдыхании вещества метахолина работоспособность легких уменьшается на 20%.
- Прием противоастматических препаратов. Если приступ купируется, то диагноз поставлен верно. Данный метод не рекомендуется применять для детей, поскольку возможно возникновение аллергической реакции.
Специалист также может посоветовать пройти такие исследования, как ЭКГ, МРТ, или назначить биопсию, чтобы исключить заболевания сердечной мышцы, наличие новообразования и т.д.
Методы лечения

Для лечения кашлевой астмы пульмонолог назначает комплексную терапию, которая подбирается индивидуально для каждого пациента, учитывая на возраст, тяжесть патологического процесса, сопутствующие заболевания.
Кашлевая астма требует исключения провоцирующего фактора. Классическое лечение включает:
- Применение ингалятора с сальбутамолом. Данное вещество является бронхолитиком, стимулирует рецепторы бронхов, купируя спазмы.
- Ипратропия бромид. Еще одно вещество с бронхолитическим и блокирующим эффектом рецепторов гладкой мускулатуры трахей и бронхов.
- Стероиды, которые дают противовоспалительный эффект. Чаще всего они представлены в виде ингаляторов. Ингаляционные стероиды расширяют бронхи во время приступа. Основными являются препараты с беклометазоном. Он оказывает противовоспалительный, противоотечный и противоастматический эффект. Во время приступа также эффективны препараты с бекотидом, будесонидом, флутиказоном,
- Отхаркивающие препараты, действующим веществом которых является бромгексина гидрохлорид. Средства представлены в таблетированной форме или в виде сиропа.
- Лекарственные препараты для повышения иммунитета.
Также пульмонолог может назначить физиотерапевтическое лечение, которое включают курсовое применение электрофореза и регулярное выполнение дыхательной гимнастики.
Астматикам также рекомендуется:
- отказаться от вредных привычек;
- чаще гулять;
- правильно питаться;
- регулярно проветривать комнаты и делать влажную уборку;
- выполнять физические упражнения.
Вовремя начатая терапия тормозит развитие кашлевой астмы и предотвращается ее обострение. При выполнении всех указаний врача-пульмонолога состояние здоровья улучшается через несколько недель.
Кашлевая форма астмы у детей

Кашлевая бронхиальная астма у детей протекает так же, как и у взрослых. Но при этом симптоматика у ребенка зависит от его возраста.
Грудничковый возраст
Бронхиальная астма кашлевой формы в этом возрасте возникает как осложнение респираторных заболеваний.
Перед началом приступа нарушается функционирование органов дыхания – нос закладывает, выделяется обильная слизь, грудничок чихает, чешет нос и сильно кашляет. При прослушивании можно обнаружить свистящий хрип, миндалины воспаляются.
Кашлевая астма негативно сказывается и на центральной нервной системе ребенка. Он становится капризным, плохо спит, нервничает, часто нарушается стул (диарея или запор). Приступ может пройти за считанные минуты или длиться несколько дней. При этом даже на расстоянии можно услышать свист при дыхании. Симптомы исчезают самостоятельно, между приступами ребенка ничего не беспокоит.
Дошкольники
Определить признаки заболевания в этом возрасте также тяжело, поскольку в 2-3 года все проявления чаще всего бывают скрытыми. Одними из первых признаков считаются частое чихание, беспокойный сон, кашель.
В 4-5 лет дети не обращают внимания на свои ощущения, быстро отвлекаясь. Часто ухудшение самочувствия возникает после активных игр, поскольку движения могут вызвать давление в груди.
Если после физической активности ребенок начинает кашлять, то следует обратиться за консультацией к педиатру. Часто родители, особенно длительно болеющих детей, не обращают внимания на нерегулярные симптомы, что позволяет развиваться заболевания.
Школьники
В этом возрасте ребенок может объяснить свои ощущения, и диагностика облегчается. Родителям следует обращать внимание на приступы кашля во время сна или после физической нагрузки. Ребенок, поняв эту взаимосвязь, будет стремиться к малоподвижным играм.
При приступе кашля ребенок сгибает корпус, наклоняется вперед, чтобы уменьшить неприятные ощущения.
Подростки
Чаще всего к 14 годам дети знают об имеющемся заболевании. Важно, чтобы ребенок понимал, когда приближается очередной приступ, и всегда имел при себе ингалятор с нужным препаратом. Родители должны контролировать его наличие и остаток лекарства.
Признаки кашлевой астмы в этом возрасте не имеют каких-либо особенностей. Физическая нагрузка вызывает приступ, но дети, страдающие данным заболеванием, также нуждаются в активных играх и спорте. В данном случае рекомендуется перед выполнением упражнений принять препарат.
Бронхиальная астма в детском и подростковом возрасте часто переходит в стадию ремиссии. Но необходимо следить за наличием провоцирующих факторов всю жизнь, поскольку приступы могут вернуться.
Профилактика
Основные профилактические мероприятия, не позволяющие допустить формирование кашлевого варианта бронхиальной астмы:
- При наличии наследственного фактора вовремя лечить простудные заболевания.
- Минимизировать контакты с различными аллергенами. Исключить из рациона ребенка оранжевые или красные продукты, синтетические красители, шоколад.
- Проводить влажную уборку без использования химических средств.
- Отказаться от активного и пассивного курения.
- Сменить работу, если она связана с вредными производственными факторами.
- Регулярно проводить достаточное время на свежем воздухе.
- Периодически посещать солевые пещеры (галокамеры). В них создается микроклимат, который устраняет симптомы астмы и дает противовоспалительный эффект.
Как видите, эти принципы достаточно просты и доступны для выполнения каждому.
Источник


