Можно ли делать бронхоскопию при астме
Комментарии
Опубликовано в журнале:
Детский Доктор »» № 2’99
Пульмонология
Е.В. Климанская
Всероссийский детский научно-методический и консультативный центр эндоскопии при клинике детских болезней ММА им. И.М. Сеченова
Оставляя в стороне неоспоримую роль эндоскопии в дифференциальной диагностике заболеваний, проявляющихся обструктивным синдромом, отождествляющим их развитие с астмой, — инородные тела, новообразования, врожденные пороки трахео-бронхиального дерева и т.п., — следует подчеркнуть, что мнения о целесообразности проведения бронхоскопии у больных бронхиальной астмой расходятся.
Одни авторы [1-3], придавая большое патогенетическое значение эндобронхиальному воспалению и уже с 60-х годов достаточно широко используя бронхоскопическую санационную терапию, указывают на высокую эффективность метода. Другие [4, 5] — осторожно подходят к решению этого вопроса, ссылаясь на небезопасность бронхоскопии при бронхиальной астме.
Наряду с этим, с позиций современного понимания бронхиальной астмы как хронического персистирующего воспаления дыхательных путей, чрезвычайно важно своевременное распознавание и адекватное лечение воспалительного процесса в бронхах. Все это обосновывает необходимость четкого определения роли и места бронхоскопии, пределов и перспектив ее диагностических и терапевтических возможностей при бронхиальной астме.
Бронхоскопия относится к наиболее информативным методам диагностики патологического процесса в нижних дыхательных путях. Более чем 30-летний опыт бронхологических исследований при бронхиальной астме у детей, которым располагает клиника детских болезней ММА им. И.М. Сеченова, позволяет сформулировать показания к бронхоскопии при бронхиальной астме, при определении которых мы выделяем диагностические и терапевтические аспекты.
Диагностическая бронхоскопия показана:
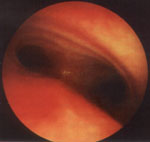
1) при терапевтически резистентном обструктивном синдроме, когда следует исключить наличие дополнительного препятствия вентиляции необратимого характера (инородное тело, новообразование, пороки развития трахео-бронхиального дерева) (рис. 1);

Рис. 1. Выбухание задней стенки надбифуркационной зоны трахеи (эндофото).
Ребенок 9 лет с клиническим диагнозам: бронхиальная астма, среднетяжелое течение. Диагноз после бронхоскопии: врожденный порок — двойная дуга аорты, сосудистый стеноз трахеи.
2) при откашливаний гнойно-слизистой мокроты для уточнения характера и степени эндобронхиального воспаления.
Лечебная бронхоскопия при бронхиальной астме имеет целью улучшение вентиляционной функции бронхов и легочного газообмена и проводится:
1) у больных с обильной секрецией, когда есть риск застоя содержимого бронхов и обтурационной непроходимости;
2) при ателектазах легких;
3) при гнойном эндобронхите;
4) при резистентном к терапии астматическом статусе с угрозой асфиксии.
Противопоказанием к проведению бронхоскопии являются острые воспалительные и инфекционные заболевания, сердечная недостаточность, нарушения свертывающей системы крови, непереносимость анестетиков и препаратов для общего обезболивания. Однако эти противопоказания могут быть относительными, если бронхоскопия применяется при угрозе асфиксии, обусловленной трахеобронхиальной непроходимостью (инородные тела, опухоли, врожденные пороки развития легких).
Использование бронхоскопии с целью диагностики бронхиальной астмы всегда вызывает большие сомнения, поскольку визуально определяемые изменения слизистой оболочки неспецифичны и присутствуют при различных обструктивных и необструктивных заболеваниях легких. Наши многолетние наблюдения свидетельствуют, что постоянным эндоскопическим признаком атопической бронхиальной астмы является отек слизистой оболочки бронхов; он выявляется у 94% обследованных детей. Наибольшая интенсивность отека отмечается в приступном периоде заболевания, и, как показали гистологические исследования, экссудация не ограничивается только собственно слизистой оболочкой, она проникает глубоко в стенку бронха, расслаивая мышечные пучки. Цвет слизистой оболочки варьирует от бледного с легким цианотичным оттенком до ярко-красного. Покраснение слизистой оболочки обусловлено присоединением инфекции. Секреторные нарушения зависят от фазы течения заболевания и определялись у 88% больных. Видимое сужение просвета бронхов наблюдается в детском возрасте у 70% обследованных детей, больных бронхиальной астмой. Непосредственной причиной обструктивного синдрома у детей младшего возраста следует считать отек и гиперсекрецию (см. рис. 2, 3).
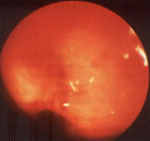
Рис. 2. Правый главный бронх. Выраженный отек слизистой оболочки, суживающий устье верхнедолевого бронха (эндофото).
Ребенок 3 лет, диагноз: бронхиальная астма.
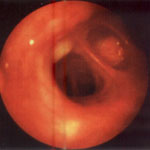
Рис. 3. Гнойно-катаральный эндобронхит с застоем содержимого в сегментарных бронхах (эндофото).
Ребенок 6 лет. Диагноз: бронхиальная астма, послеприступный период.
Для длительно и тяжело болеющих бронхиальной астмой детей характерны утолщение бронхиальных шпор (место деления бронхов) и выраженная складчатость слизистой оболочки, являющиеся проявлением длительного бронхоспазма и утолщения гиалиновой мембраны бронхов.
Помимо визуальной оценки, решающими в уточнении природы эндобронхита являются результаты лабораторных исследований субстратов, получаемых во время эндоскопии. Обнаружение в аспирате большого количества нейтрофилов и патогенных микробов в этиологически значимых концентрациях свидетельствует в пользу инфекции, стимулирующей бронхоконстрикцию и удушье при бронхиальной астме. Визуально определяемые диффузный отек, светлый без примеси гноя секрет, содержащий в большом количестве эозинофилы, кристаллы Шарко-Лейдена, спирали Куршмана, с известной осторожностью позволяют говорить об аллергическом, абактериальном воспалении.
Трудную диагностическую проблему представляет бронхиальная астма у детей раннего возраста, так как многие заболевания нижних отделов респираторного тракта сопровождаются у них симптомами, сходными с бронхиальной астмой. Исследование функции внешнего дыхания и тесты на гиперчувствительность бронхов у этой группы больных трудны по исполнению и в практике не проводятся. Это ведет к запоздалой диагностике, оттягивает сроки противоастматической терапии и ухудшает исход болезни, что расширяет показания к бронхоскопии у этой категории больных.
Подтвердить или исключить аллергическую этиологию эндобронхиального воспаления может бронхоскопия с биопсией слизистой оболочки из нижних отделов дыхательных путей с дифференциально-диагностической целью. При гистологическом и гистохимическом исследовании бронхобиоптатов, по нашим данным [6], наиболее типичными для бронхиальной астмы изменениями оказались отек слизистой оболочки и мышечных пучков, утолщение и гомогенизация базальной мембраны, ее гофрированность. Электронномикроскопические и гистохимические исследования констатировали увеличение содержания коллагена в базальной мембране. Более поздние наши исследования показали, что клеточный состав инфильтрата слизистой оболочки при бронхиальной астме характеризуется достоверно большим количеством на 1 мм2 клеток-продуцентов IgЕ, IgА, дегранулированных тучных клеток и эозинофилов, чем при необструктивном бронхите.
Основными задачами бронхоскопии при лечении бронхиальной астмы являются:
1) ликвидация обтурационных нарушений бронхиальной проходимости;
2) подавление активности инфекционно-воспалительного процесса в нижних дыхательных путях путем прямого воздействия антибиотиками на этиологически значимую микробную флору.
Тактика лечебного воздействия, объем и характер бронхологического пособия зависят от фазы течения заболевания, степени выраженности обструктивного синдрома и обусловленной им дыхательной недостаточности. При обострении бронхиальной астмы легкой и средней тяжести иногда осуществляют бронхиальный лаваж (БЛ) — промывание бронхов, дробными введениями 15-20 мл (и более в зависимости от возраста ребенка) теплого физиологического раствора в долевые и сегментарные бронхи с последующей аспирацией содержимого. По окончании процедуры логически обосновано интрабронхиальное введение антибиотиков, если доказана роль инфекционного фактора в поддержании бронхоконстрикции у удушья. Оптимизация эндобронхиальной антибиотикотерапии достигается оригинальными, разработанными в нашей клинике, режимами введения антибиотиков [7, 8]. При гнойном эндобронхите с высокой степенью активности бронхиальной инфекции курс лечения включает 3-5 процедур в течение 3 недель.
Чрезвычайно сложным представляется вопрос об эффективности и безопасности проведения бронхоскопии при тяжелом обострении бронхиальной астмы, переходящем в астматический статус. С одной стороны, в развитии терминального состояния и генеза смертельного исхода у больных в астматическом статусе на первый план выступает острая дыхательная недостаточность, вызванная закупоркой терминальных бронхов плотными сгустками слизи. С другой — инструментальное вмешательство на определенных этапах именно у этой категории больных может осложняться бронхоспазмом и ларингоспазмом, поэтому высок риск гипоксических нарушений, представляющих угрозу жизни больного. В этой связи использование БЛ при затянувшихся приступах удушья и выраженной дыхательной недостаточности представляет терапевтическую дилемму, в решении которой должны участвовать квалифицированные анестезиологи-реаниматологи, бронхологи и клиницисты, имеющие опыт в лечении больных бронхиальной астмой.
Накопление опыта по применению бронхоскопии у больных, находящихся в status asthmaticus, еще продолжается. Поэтому вопросы повышения эффективности и безопасности бронхоскопии, а также уточнение показаний и противопоказаний к ее применению в астматическом статусе остаются актуальными [9, 10].
Методологические аспекты бронхоскопии при бронхиальной астме.
В целях повышения терапевтической эффективности и снижения риска возможных осложнений необходимо соблюдение определенных принципов.
Во-первых, это касается выбора аппарата и метода анестезии. При обострении легкой степени у детей школьного возраста, эмоционально устойчивых и контактных в общении с врачом, бронхоскопия может быть выполнена под местной анестезией фибробронхоскопом. При обострении астмы средней и тяжелой степени, независимо от возраста больного, оптимальные условия для осуществления полноценного бронхиального лаважа, хорошей оксигенации и достаточной элиминации углекислоты в течение всей процедуры обеспечиваются только при использовании ригидного инжекционного бронхоскопа и наркоза с мио-релаксантами при непрерывной искусственной вентиляции легких [8].
Во-вторых, перед предстоящей бронхоскопией целесообразно насыщение организма больного жидкостью, регидратация, поскольку это способствует размягчению бронхиальных сгустков и повышает эффективность бронхоаспирации.
Больным, находящимся в тяжелом обострении и в астматическом статусе, необходимо проведение интенсивной медикаментозной и инфузионной терапии, так как даже временное ослабление бронхоспазма и гипоксемии снижает риск бронхологического вмешательства. Лаваж бронхов у этого контингента больных является реанимационным пособием и должен проводиться в условиях реанимационного отделения опытными специалистами.
Лиетратура
1. Климанская Е.В.; Сосюра В.Х. Бронхоскопия под наркозом у детей с бронхиальной астмой// Педиатрия. 1968. N9. С. 39-42.
2. Tbal W. Kinderhronchologie. Leipzig, 1972. S. 260-264.
3. Hofmann A. Stellenwert der Bmnchiallalage undder broncho-alveolaren avage beim Asthma broncbiale im Kindesalter/ /Kindercbir. 1988. Bd 43. Supp. 1. S. 16-18.
4. Балаболкин И.И. Бронхиальная астма у детей// Болезни органов дыхания у детей. М., 1987. С. 77-81.
5. Каганов С.Ю., Розанова Н.Н., Голикова Т.М. и др. Хронические заболевания легких у детей и критерии их диагностики. М., 1979. С. 211-217.
6. Климанская Е.В. Кодолова И.М., Сосюра В.Х., Тюрин Н.А. Клинико-морфологические сопоставления при бронхиальной астме и хронической неспецифической пневмонии у детей// Педиатрия. 1974. N7. С. 12-16.
7.Клячкин Л.М., Шварцман А.Б., Чушинский С.А. Клинико-эндоскопические варианты бронхоастматического статуса и его дифференцированное лечение// Клин. медицина. 1984. Т. 62. N12. С. 33-37.
8. Лукомский Г.И., Вайсберг Л.А. и др. Бронхологическое пособие при астматическом cтатуce// Coв. медицина. 1974. N2. С. 37-40.
9.Апоян B.Е., Подольский Г.А. Особенности санации трахеи и бронхов при тяжелом течении бронхиальной астмы// Вестн. хирургии им. И.И. Гpекoвa. 1979. Т. 122. N1. С. 80-82.
10. Бориско А.С. Интенсивная терапия и реанимация при астматическом состоянии// Анестезиология и реаниматология. 1978. N4. C. 77-81.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник
Бронхоскопия: показания и противопоказания, возможные осложнения
Бронхоскопия — это один из методов обследования легких, который проводится с помощью специального оптического прибора бронхоскопа. Бронхоскопия позволяет врачу осмотреть внутреннюю поверхность верхних дыхательных путей (гортани, голосовых связок, слизистой оболочки трахеи и бронхов). Бронхоскопия является эффективным методом диагностики некоторых воспалительных заболеваний дыхательной системы, туберкулеза, а также позволяет установить наличие опухоли или инородного тела в верхних дыхательных путях.
Какие существуют типы бронхоскопии?
В зависимости от разновидности бронхоскопа различают 2 основных типа бронхоскопии: жесткую и гибкую.
Жесткая бронхоскопия производится с помощью жесткого (несгибаемого) бронхоскопа. Такой тип бронхоскопии используется для обнаружения инородных тел в верхних дыхательных путях (монеты, частички пищи и т. д.), а также при выраженных кровотечениях из органов дыхательной системы (например, при туберкулезе). Жесткая бронхоскопия, как правило, производится под общим наркозом.
Гибкая бронхоскопия подразумевает использование гибкого (сгибаемого) бронхоскопа. Гибкая бронхоскопия используется значительно чаще жесткой, так как не требует наркоза и позволяет врачу осуществить большинство требуемых действий (например, осмотр внутренней поверхности верхних дыхательных путей, осуществление биопсии — взятие участка ткани для исследования под микроскопом и т. д.)
Бронхоскопия применяется не только с целью диагностики, но и для лечения некоторых заболеваний (диагностическая бронхоскопия). Диагностическая бронхоскопия проводится с целью уточнения или постановки диагноза при злокачественных и доброкачественных опухолях трахеи и бронхов, туберкулезе легких, гнойных заболеваниях бронхов и легких (абсцесс, гангрена легкого), инородных телах трахеи и бронхов, при бронхиальной астме, кровохарканье и легочном кровотечении, сужении бронхов и т. д. Очень часто бронхоскопию назначают после обнаружения в легких «пятна» или «затемнения» неизвестной природы для окончательного установеления диагноза.
Диагностическая бронхоскопия используется также для оценки состояния бронхов после резекции (удаления) части легкого или бронхов. При необходимости врач может взять кусочек ткани бронхов на исследование (биопсия).
Лечебная бронхоскопия используется для ряда лечебных мероприятий. С ее помощью производится удаление из просвета трахеи и бронхов инородных тел, бронхиального секрета (слизь, выделяемая железами бронхов) и местное применение лекарственных препаратов при различных заболеваниях дыхательной системы.
В каких случаях назначают бронхоскопию?
Итак, бронхоскопия эффективна в следующих ситуациях:
Выяснение причины затрудненного дыхания, кровотечений из органов дыхательной системы, хронического (длительного) кашля и т. д.
Взятие частичек ткани из подозрительных участков дыхательной системы для дальнейшего изучения под микроскопом (биопсия).
- Забор слизи или мокроты из бронхов для дальнейшего изучения.
- Подозрение на рак легкого.
- Удаление инородных тел, затрудняющих ток воздуха по дыхательным путям.
- Введение лекарств в дыхательные пути.
- Лечение небольших опухолей трахеи и бронхов.
- Расширение дыхательных путей в местах патологического (связанного с болезнью) сужения.
- Окончательное установление диагноза при наличии подозрительных изменений на рентгене легких
Не рекомендуется проводить бронхоскопию при повышенном артериальном давлении, психических заболеваниях (эпилепсия, шизофрения), бронхиальной астме в стадии обострения, а также после недавно перенесенного инфаркта миокарда, инсульта и т. д. и т. д
Подготовка к бронхоскопии
Бронхоскопия, как правило, не требует специальной подготовки. В отдельных случаях перед исследованием врач назначает общий анализ крови, анализ мочи и другие анализы. Бронхоскопия выполняется в первой половине дня, обязательно натощак (не рекомендуется принимать пищу за 8-10ч до процедуры). После исследования рекомендуется не пить и не есть в течение 30 минут.
Как осуществляют бронхоскопию?
Во время проведения гибкой бронхоскопии, как правило, применяется местное обезболивание. Пациент во время процедуры может находиться в положении сидя или лежа. Для обезболивания дыхательных путей врач впрыскивает в каждую ноздрю пациента небольшое количество анестетика (например, Лидокаин). До проведения бронхоскопии обязательно сообщите врачу если у вас есть аллергия на новокаин, лидокаин!
Во то время когда врач впрыскивает лекарство очень важно глубоко вдохнуть, чтобы позволить обезболивающему веществу проникнуть глубоко вниз по дыхательным путям. Сразу после впрыскивания лекарства у пациента может появиться постепенно усиливающееся ощущение теплого кома в горле, а также впечатление распирания, онемелости горла и языка — это нормальные ощущения.
Примерно через 5-7 минут после введения обезболивающего вещества врач может начать обследование.
В целях проведения бронхоскопии у детей обычно делают общий кратковременных наркоз.
Саму по себе бронхоскопию проводят следующим образом: врач вводит через нос (или через рот) бронхоскоп (оптический прибор, оснащенный подсветкой и видеокамерой) и продвигает его в дыхательные пути. Это совершенно безболезненно, но неприятно, так как после того как врач доходит до уровня бронхов начинается сильный удушающий кашель и позывы к рвоте. Пациенту нужно преретерпеть это.
С помощью бронхоскопа проводятся необходимые манипуляции (осмотр состояния слизистых оболочек трахеи и бронхов, взятие ткани на исследование, удаление инородного тела и др.), после чего прибор извлекают.
После проведения бронхоскопии еще примерно в течение получаса у пациента остается чувство онемения горла и гнусавый, охрипший голос.
Особенности проведения бронхоскопии у детей
Проведение бронхоскопии у детей является технически более сложной процедурой, чем у взрослых. Диаметр бронхоскопа подбирается в зависимости от возраста ребенка (обычно не более 3 мм). Процедура производится натощак и, как правило, под общим наркозом.
Какие могут быть последствия бронхоскопии?
Бронхоскопия является довольно сложной процедурой, поэтому в редких случаях во время, либо после процедуры возможны следующие последствия и осложнения:
Повреждение стенки бронха бронхоскопом — это редкое осложнение, которое является результатом неаккуратного введения или выведения бронхоскопа или беспокойного поведения пациента во время процедуры. Легкие повреждения, как правило, восстанавливаются самостоятельно, при серьезных повреждениях целостности бронхов делают операцию. Исключительно редко во время бронхоскопии наблюдается прободение легкого и проникновение воздуха в плевральную полость. В таких случаях всегда проводится операция.
Кровотечение из сосудов бронхов возможно во время взятия биопсии (взятие подозрительного участка ткани бронха). Легкие кровотечения из мелких сосудов останавливаются самостоятельно, при тяжелых кровотечениях показана операция.
Воспалительные заболевания бронхов и легких (бронхит, пневмония) являются следствием попадания инфекции в дыхательные пути во время бронхоскопии и проявляются повышением температуры тела, кашлем, болями в грудной клетке через несколько дней после бронхоскопии. Как правило, подобные осложнения лечатся с помощью антибактериальных средств.
Как уже было сказано выше, непосредственно после бронхоскопии возможны непривычные ощущения в горле (першение, неловкость, онемение), которые являются следствием самой процедуры, либо анестезии и вскоре самостоятельно проходят.
Источник

