Можно ли физически работать при гайморите
Больным, которым все же не повезло и они столкнулись с этой проблемой, приходится задуматься: что нельзя или разрешено делать при длительном гайморите? На медицинских форумах встречаются такие комментарии:
- Меня беспокоит, как следует лечить гайморит, если он уже перешел в хроническую форму, что нужно делать?
- Нужно ли придерживаться каких-то правил, когда обострения у меня нет?
- Если меня начинает знобить, когда, по мнению окружающих, совсем не холодно, как следует реагировать? Меня ожидает непременная госпитализация или нужно лечить болезнь дома?
- Какая жизнь меня ожидает после выписки из больницы? Меня придется лечить всю жизнь? Нужно ли меня все время беречь от переохлаждения, если я чувствую себя нормально?
- Какой рацион питания должен быть для меня, если я совсем недавно вышла из больницы?
- Когда можно будет почувствовать себя абсолютно здоровым, если совсем недавно меня выписали с больничного после гайморита?
Воспаление верхнечелюстных пазух называется гайморитом. Это заболевание является следствием плохого иммунитета. Его, как осложнение, могут вызывать сильная простуда, грипп, дифтерия, скарлатина. Своевременно лечить необходимо, так как нередко острая форма болезни переходит в хроническую. В этом случае лечение становится очень затруднено, так как инфекция то ведет к обострению, то больной чувствует мнимое улучшение. Хронический гайморит сложен тем, что имеет обыкновение возвращаться.
Если у пациента нет температуры и признаков обострения, то для него будут несколько другие правила, чем для того, у кого начинается жар. Лечить придется по-разному. Прежде всего, нужно определить стадию болезни и ее форму, а потом думать, что делать.
Так, при острых формах гайморита, врач может назначить большие дозы антибиотиков. И больной, который не послушается опытного специалиста и займется самолечением «на натуральных препаратах», может просто потерять свою жизнь. Также не следует уклоняться, если лечащий врач прописывает процедуры, многие из которых неприятны, но нужно их делать. Тем, кто желает забыть о болезни, стоит выполнять все рекомендации.
Первое ограничение при гайморите
Если у человека наблюдаются следующие симптомы, то ему стоит побеседовать с терапевтом. Больного должны насторожить:
- Постоянно возвращающиеся слабые головные боли. Лоб, виски, лицевая часть, область вокруг глаз, это все места, где может быть боль из-за воспаления гайморовых пазух;
- Склонность болеть насморком чаще, чем это бывает у большинства людей;
- Утомляемость, сонливость;
- Дыхание через нос затруднено;
- Боль в зубах (имеются в виду верхнечелюстные зубы);
- Боль в глазах, быстрая их утомляемость;
- Утром припухлость век и песчинки вокруг глаз (это засохшие выделения гнойной слизи).

Первые симптомы гайморита
Первое ограничение при гайморите — это ни в коем случае не нарушать рекомендации врача, который должен лечить данного пациента. Заболевание начинается с безобидных симптомов, но может привести к очень серьезным осложнениям со зрением, слухом и обонянием.
Запрет на чрезмерные физические и умственные нагрузки
Гайморит — это, прежде всего, болезнь недостаточного иммунитета. Иммунитет может быть ослаблен по разным причинам, но во всех случаях больному стоит ограничить слишком большие нагрузки. Например, не брать работу сверхурочно, умеренно заниматься в спортзале. Если у пациента уже присутствует сильный насморк или озноб, а тем более, головные боли, то все виды спорта стоит вообще на время отложить.

В период обострения гайморита иммунитет ослаблен.
Почему? Дело в том, что после очень интенсивного занятия спортом уставший организм ослаблен. Эксперименты показывают, что в течение нескольких часов после тренировки у человека резко возрастает уровень количества вируса герпеса. Сильный и здоровый организм успеет вовремя восстановиться, иммунитет сработает своевременно. Однако если присутствует инфекционное заболевание, то оно может обостриться.
При острых формах гайморита вообще запрещены любые нагрузки. Нельзя планировать долгую пешую прогулку или делать генеральную уборку в доме. С высокой температурой посещение работы должно быть приостановлено. Те, кто пытаются сочетать лечение обостренного гайморита с посещением рабочего места, совершают ошибку.
Посещение бани или сауны
Запрещено посещение бани, если уже наблюдается повышение температуры. Это может обострить заболевание и ухудшить состояние больного. Те же правила существуют и для сауны. Сильный перегрев организма является значительной нагрузкой. Ее выдерживает не всякий здоровый человек. Что уж говорить о том, чей ртутный градусник уже показывает наличие острого воспалительного процесса. Такого купальщика надо не в бане парить, а срочно лечить.
Однако не все так строго для тех, у кого гайморит не сопровождается повышением температуры. Считается, что баня будет даже полезна. На горячие камни можно вылить травяные составы с дезинфицирующими свойствами. Это будет иметь эффект ингаляции.
Важно! Даже при всех показаниях бани, температура в ней не должна быть критически горячей. Стоит выбирать умеренный режим. Обливаться ледяной водой или кидаться в снег также не рекомендуется. Пока симптомы гайморита все еще очень явны, к экстремальным условиям стоит относиться с осторожностью. В противном случае больного придется лечить стационарно.
Купание в бассейне при гайморите
Чтоб не пришлось лечить осложнения, походы в бассейн лучше отложить. Для ослабленного организма бассейн является не менее опасным местом, чем баня. Температура воды понижена, и организм больного будет переохлажден. Кроме того, само по себе плавание, а тем более глубокое ныряние или прыжки в воду — это значительная физическая нагрузка для организма. Тело человека испытывает повышенное давление и охлаждение, купальщику приходится напрягать мышцы, чтобы держаться на воде.
Так что купание в бассейне, равно как и в холодных водоемах, лучше отложить до лучших дней, если врач поставил диагноз гайморит. Кроме того, в местах, где купается в замкнутом пространстве большое количество людей, можно заразить кого-то своей инфекцией или ещё больше заболеть самому.
Тепловые процедуры, переохлаждения и перепады температур
Из вышесказанного следует, что больной должен избегать любых переохлаждений. В периоды осени и весны, когда многие люди предпочитают не надевать шапку, для больного гайморитом головной убор обязателен. Стоит отказаться на время болезни от любых видов закаливания, от купания в проруби и утренних пробежек на холодном свежем воздухе. Все это рано или поздно приведет к обострениям и пациента придется лечить.
Тепловые процедуры, в которых наши бабушки видели панацею от всех видов простуды и ее осложнений, не стоит проводить при остром гайморите. В разгар воспаления нельзя лечить пациента горячими компрессами или парить ноги. При сильной температуре ни в коем случае нельзя кутать ребенка в теплое одеяло. Все это лишь ухудшит состояние больного.
О температурных перепадах можно перечислить следующее:
- Больному не следует принимать контрастный душ;
- Купаться и мыть голову нужно, это даже будет способствовать выздоровлению. Однако нельзя долго находиться с мокрой головой. Следует использовать теплый фен;
- Запрещены интенсивные занятия спортом, после которых больной очень разгорячен. Тем более нельзя в испарине сразу выходить на холодную улицу или находиться под ледяным сквозняком.
Стоит помнить: все то, что является полезной тренировкой и закалкой для здорового человека, может стать причиной осложнений или даже летального исхода для больных гайморитом. Нормальная жизнь после гайморита возможна, однако после того, как острая форма побеждена, необходимо пройти обследование на иммунитет и постоянно его укреплять. Это долгая и кропотливая задача, которая, тем не менее, выполнима. С этой целью необходимо проверить работу всех систем организма и выявить, по какой причине произошел сбой.
Источник
Столкнувшись с диагнозом «гайморит», многие пациенты теряются ввиду недостаточной осведомленности об этом заболевании. Воспаление слизистой оболочки верхнечелюстной пазухи не представляет прямой угрозы для жизни больного. Но патология может сопровождаться поражением других придаточных пазух носа, что впоследствии приведет к осложнениям, требующим применения агрессивных методик терапии. Для успешной борьбы с воспалением следует знать, что делать при гайморите в домашних условиях.

Особенности первой помощи при воспалении придаточных пазух
В большинстве случаев гайморит развивается после перенесенного простудного заболевания, гриппа на фоне сниженного иммунитета. Характерным признаком патологии является шум в ушах, возникающий по причине отека слизистых оболочек. При прогрессировании воспалительного процесса пациенты отмечают у себя головную боль, покраснение глаз, кашель с мокротой, гнусавый голос. Не всегда есть возможность обратиться к врачу за медицинской помощью, особенно при насыщенном рабочем режиме у взрослых. Поэтому нужно знать, что допустимо, а что нельзя делать при гайморите на начальном этапе его развития в домашних условиях.
При хронической форме воспаления требуется принять меры по устранению симптомов и не дать возможности развиться ему дальше. В случае острого гайморита у пациентов отмечается лихорадка, сильный болевой синдром. При такой клинической картине необходимо сделать акцент домашней терапии на приеме спазмолитиков и жаропонижающих препаратов.
Одним из наиболее распространенных и простых способов лечения гайморита независимо от стадии протекания является промывание носовых проходов солевым раствором. Хорошо зарекомендовали себя в борьбе с воспалением аптечные назальные спреи с морской водой.

Когда начинается гайморит, можно делать паровые ингаляции. С этой целью врачи рекомендуют воспользоваться специальным небулайзером. Для этого нужно вскипятить воду в кастрюле и подышать паром над ней. При применении этого метода следует быть предельно осторожными во избежание ожогов слизистых и кожных покровов.
Общие рекомендации
Сухой воздух в помещениях очень часто провоцирует обострение гайморита, вызывая дополнительное раздражение носовых ходов. Поэтому врачи рекомендуют в целях уменьшения симптоматики заболевания и в качестве профилактики использовать увлажнители воздуха. Принимать антигистаминные препараты без предварительной консультации врача категорически запрещено.
Пациентам с гайморитом рекомендовано тщательно контролировать водный баланс организма. Для достижения необходимого уровня гидратации, способствующего лучшему выведению слизи из воспаленных пазух носа, нужно ежедневно выпивать около 2 литров воды.

Немногие пациенты знают о том, что при обострении заболевания необходимо спать со слегка приподнятой головой. В противном случае будет скапливаться жидкость в верхнечелюстных пазухах, что в свою очередь ухудшает клиническую картину. Самостоятельно выявить этиологию гайморита не представляется возможным, значит, в домашних условиях нужно постараться облегчить свое состояние до момента обращения к компетентному специалисту.
Тактика медикаментозной терапии
Полностью вылечить гайморит, особенно в хронической форме протекания, самостоятельно невозможно. Это заболевание стремительно развивается, поэтому требуется обратиться к квалифицированному врачу-отоларингологу для постановки достоверного диагноза. Начинающийся гайморит можно устранить за короткий срок при помощи одного базового лекарственного средства. В запущенных случаях, когда симптоматика не проходит, может потребоваться оперативное вмешательство.
Поскольку гайморит провоцируется внедрением патогенной микрофлоры, врачи назначают курс приема препаратов бактерицидного и бактериостатического спектра действия, продолжительность которого в среднем составляет 2 недели:
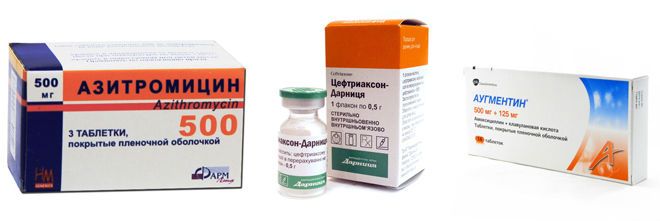
- макролиды – «Азитромицин», «Эритромицин»;
- пенициллины – «Аугментин», «Амоксициллин»;
- цефалоспорины – «Цефотаксим», «Цефтриаксон».
Терапия запущенных форм заболевания
При лечении хронического гайморита требуется комплексный подход. Для лучшего оттока застоявшейся слизи из верхнечелюстных пазух носа рекомендовано проводить домашнее промывание. Можно воспользоваться аптечным порошкообразным средством «Долфин», которое продается вместе с подробной инструкцией по применению. Допустимо самостоятельное приготовление отвара из ромашки или зверобоя, которые обладают высокой антибактериальной активностью.
При наличии повышенной индивидуальной сенситивности организма больного прием лекарственных средств невозможен. Остро встает вопрос при развитии гайморита, что делать с симптомами. В этом случае врачи рекомендуют очищать носовые ходы при помощи солевых растворов. Это же назначение относится и к беременным женщинам, маленьким детям, так как их организм более чувствителен к сильнодействующим медикаментам. Чем интенсивнее характер отечности слизистых оболочек, тем чаще нужно проводить манипуляцию в домашних условиях, но не больше 6 раз в сутки. В этих целях используются физрастворы, поваренная или морская соль, не имеющие возрастных ограничений и побочных действий.

ЛОР-врачи подчеркивают важность своевременного начала терапии. При подозрении на гайморит следует начинать применять симпатомиметики в виде капель или аэрозолей во избежание перерастания патологии в хроническую фазу протекания. Пациенты должны мягко высмаркивать нос, иначе велика вероятность обратного забрасывания патогенной микрофлоры вместе со слизью в гайморовы пазухи.
Методики аппаратной борьбы с заложенностью
В амбулаторных условиях больным часто назначают 5-10 процедур промывания носовых ходов по методу перемещения жидкости («Кукушка»(о методу перемещения жидкости.часто назначают 5-10 процедур промывания носовых ходов по методу перемещения жидкости. слизью в ). Суть манипуляции заключается в медленном вливании в ноздрю теплых растворов:
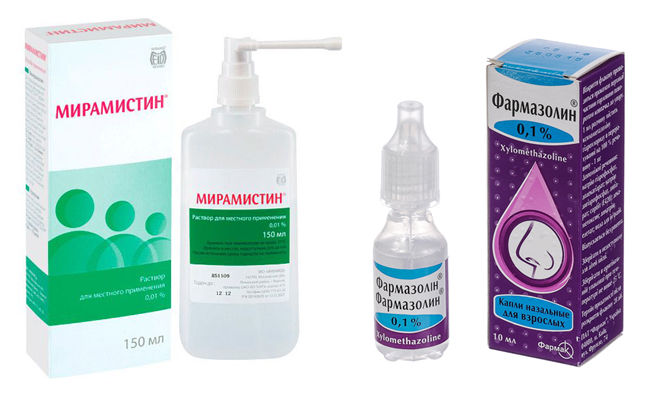
- антисептики – «Мирамистин», «Фурацилин», «Декасан»;
- сосудосуживающие препараты – «Нафтизин», «Фармазолин».

Лекарственные смеси постепенно вливают поочередно в каждую ноздрю и одновременно отсасывают содержимое носовых пазух специальным прибором. Такая методика помогает избежать необходимости делать прокол для оттока гноя и слизи. Если не начать вовремя лечение гайморита, клиническая картина значительно ухудшится. Терапия хронических форм патологии затягивается на несколько месяцев, при этом существенно снижаются защитные функции организма, что впоследствии потребует дополнительного приема иммуностимуляторов.
Врачебные запреты при лечении воспаления пазух носа
Нередки ситуации, когда осложненные формы гайморита развиваются по вине самого больного, поскольку он не знает что нужно делать. Для того чтобы быстро купировать болевой синдром и устранить отечность слизистых оболочек, следует придерживаться следующих правил:
- Категорически запрещено самостоятельно прогревать воспаленные верхнечелюстные пазухи компрессами, поскольку эти манипуляции еще больше затрудняют отток слизи и гноя.
- При отсутствии положительной динамики обратиться к квалифицированному врачу и в полной мере следовать его назначениям.
- Нельзя самостоятельно корректировать дозировку лекарственных средств, прописанных специалистом.
- Курс медикаментозного лечения необходимо пройти полностью и не прерывать при первых признаках улучшения самочувствия. Только результаты повторных обследований могут подтвердить факт полного выздоровления.
- В ситуациях, когда пациент принимает решение сочетать рецепты народной медицины с приемом антибактериальных препаратов, нужно быть предельно внимательным, чтобы не пришлось впоследствии решать проблему аллергической реакции, которая появляется при наличии повышенной чувствительности к натуральным компонентам.
- Требуется избегать переохлаждения организма, сквозняков.
- Врачи рекомендуют пациентам придерживаться постельного режима и не находиться длительное время в местах скопления большого количества людей, поскольку так можно подхватить новые вирусы и бактерии.
- Гайморит, перенесенный на ногах, обязательно приведет к хронической форме воспаления. Надо соблюдать постельный режим для достижения положительной динамики заболевания.
- Запрещено посещать бассейны, сауны. Перепады температуры обостряют клиническую картину.
- На время прохождения терапии нельзя заниматься спортом во избежание ухудшения самочувствия. Любые физические нагрузки дополнительно истощают организм, а больному нужно направлять силы на восстановление здоровья.

При соблюдении этих рекомендаций исключена вероятность развития осложнений гайморита в виде менингита (воспаление оболочек головного и спинного мозга), остеопериостита (поражение костной ткани), которые могут привести к летальному исходу.
Заключение
Гайморит является распространенным заболеванием, диагностирование которого увеличивается в холодное время года. При игнорировании начинающегося насморка воспалительный процесс переходит в верхнечелюстные пазухи носа. Что можно и нельзя делать при этом заболевании, развернуто расскажет компетентный ЛОР-врач. Самолечение допустимо исключительно в качестве оказания первой помощи до момента обращения к специалисту.
Источник
Гайморит – это воспаление верхнечелюстных синусов, полостей, находящихся по обе стороны от носовой полости в толще верхнечелюстной кости. Заболевание может быть острым или хроническим. В последнем случае большинство пациентов имеет рецидивирующий характер болезни. Что делать при гайморите, чтобы уменьшить частоту обострений? Разберемся ниже.

Верхнечелюстные синусы выстланы слизистой оболочкой, которая в норме дренируется в носовую полость через небольшие отверстия. Когда эта дренажная система блокируется вследствие отека, вызванного воспалением, инфекцией или аллергией, развивается гайморит.
Первая помощь при гайморите
Большинство случаев острого синусита вызывается вирусными инфекциями, которые проходят без медикаментозного лечения. Тем не менее многих людей интересует, что делать, когда начинается гайморит.
Один из самых простых, дешевых и наиболее эффективных способов лечения гайморита в любой стадии развития – промывание носа с помощью солевого раствора. Это облегчает симптомы, уменьшает зависимость от назальных спреев и антибиотиков, а также улучшает качество жизни у пациентов.
Несколько раз в день нужно выполнить следующие действия:
- Растворить 1/2 чайной ложки нейодированной столовой соли и 1/2 чайной ложки пищевой соды в 2 стаканах кипяченной или дистиллированной воды.
- Заполнить небольшой шприц или грушу этим солевым раствором.
- Наклониться над ванной или раковиной, вставить кончик приспособления внутрь носа через одну ноздрю и аккуратно выдавить раствор. Повторить несколько раз с обеими ноздрями.
- Тщательно вымыть шприц или грушу и высушить.
Кроме промывания носа, на ранних стадиях развития острого и хронического синусита полезно следующее:
- Употреблять большое количество воды. Хорошая гидратация поддерживает жидкое состояние слизи, что улучшает ее дренаж из воспаленной гайморовой пазухи.
- Паровые ингаляции. Для этого можно задержаться подольше в душе. Кроме этого, можно вскипятить воду в кастрюле, наклонить над ней голову, накрыться полотенцем и вдыхать пар. В воду можно добавить эфирное масло, например, сосны. Этот метод надо использовать с осторожностью, чтобы избежать ожогов.
- Нужно избегать сухих условий внешней среды. Использование увлажнителя дома и на работе может предотвратить пересыхание носовых ходов. Очень важно вовремя очищать увлажнители от бактерий и плесени.
- Сон с приподнятой головой. При опущенной голове во время сна в гайморовых пазухах накапливается слизь, что ухудшает протекание болезни.
- Высмаркивать нос нужно мягко, по одной ноздре за раз. Слишком сильное сморкание может раздражать носовые ходы и забрасывать слизь и бактерии обратно в гайморову пазуху.
- Теплые компрессы на лицо.
- Не следует принимать антигистаминные препараты без назначения врача. Эти лекарственные средства увеличивают вязкость слизи, из-за чего нарушается ее дренирование. Однако если гайморит вызван аллергией, врачи назначают антигистаминные препараты в комбинации с другими препаратами.
- Нужно быть осторожным с применением деконгестантов. Таблетки и назальные спреи, содержащие эти препараты, уменьшают отек слизистой и улучшают дренирование гайморовых пазух. Но частое применение назальных спреев приводит к развитию привыкания, а прием таблетированных препаратов сопровождается риском увеличения артериального давления.
Что делать при гайморите?
Часто пациенты интересуются, что делать, если при гайморите у них болит лоб. В этом случае можно принять таблетку Ибупрофена или Парацетамола.
Острый синусит обычно начинается с простуды, вызванной вирусами, а не бактериями. Но когда простуда переходит в гайморит, может присоединиться бактериальная инфекция. В там случае пациенту могут понадобиться антибактериальные препараты. Подробнее о лечении острого гайморита →
Если симптомы становятся тяжелыми и длятся более недели, нужно обязательно посетить врача. Он установит диагноз и назначит соответствующее лечение. При необходимости, курс антибактериальной терапии длится 10-14 дней, чаще всего используют Амоксициллин или Азитромицин.
Хронический синусит – более сложное заболевание, лечение которого должно проходить под наблюдением оториноларинголога. Для эффективного лечения необходимо выявить и устранить причину заболевания. С этой целью проводят обследование, которое может включать компьютерную томографию гайморовых пазух и носовой полости, эндоскопическое исследование носовой полости, анализы крови и аллергические тесты, посевы крови на бактериальную культуру.
Улучшить дренаж верхнечелюстных синусов могут промывания носа и применение деконгестантов. Еще одним препаратом, использующимся с этими целями, является Гуафенизин.
Для борьбы с воспалительным процессом назначаются кортикостероиды в виде назальных капель или спреев. При наличии больших полипов, вызывающих хронический гайморит, более эффективен пероральный прием кортикостероидов. Также при этом заболевании высок риск бактериальной инфекции, при которой необходима более длительная и интенсивная антибиотикотерапия.
Чего нельзя делать при гайморите?
Многих пациентов интересует, чего нельзя делать при хроническом гайморите.

Продукты, которые не рекомендуется употреблять при гайморите:
- Молокопродукты, яйца, продукты из пшеницы и кукурузы (включая производные кукурузы – мальтодекстрин, кукурузный сироп, модифицированный крахмал, кукурузный крахмал, кукурузное масло). Хронический гайморит может быть вызван пищевой аллергией или непереносимостью определенных продуктов питания.
- Все простые или рафинированные углеводы (белая мука, белый рис, белый хлеб, макаронные изделия, печенье, торты, крекеры и т. д.).
- Все продукты, содержащие рафинированный сахар или искусственные его заменители, такие как аспартам.
- Запрещено злоупотреблять спиртными напитками, так как они нарушают функционирование иммунной и пищеварительной систем.
- Нужно ограничить употребление сыров и вина.
- Грибы.
- Маринованные продукты.
- Сладкие фруктовые соки – они резко увеличивают уровень сахара в крови.
- Газированные напитки, которые могут вызвать снижение рН крови.
- Некоторые морепродукты (например, устрицы, мидии, омары, тунец, макрель), которые могут содержать токсические уровни ртути.
- Нитрит натрия – содержится в обработанных продуктах (хот-дог, бекон).
- Глутамат натрия – содержится во многих продуктах в качестве усилителя вкуса.
- Гидрогенизированные или частично гидрогенизированные масла, содержащиеся во многих обработанных продуктах.
- Нужно ограничить употребление кофеинсодержащих продуктов и напитков.
Другие полезные советы, которые позволяют уменьшить риск развития обострений при хроническом синусите и облегчат состояние при остром:
- Отказ от курения – табачный дым раздражает слизистую оболочку носа и околоносовых синусов.
- Использование увлажнителя для сохранения влажности слизистых оболочек.
- Нельзя плавать в хлорированных бассейнах или загрязненной воде.
- Нужно выявить причину аллергии и избегать ее.
- Следует провести эффективное лечение грибковых инфекций при их наличии.
- Нужно избегать контакта с перьями, старыми и заплесневелыми подушками, которые часто являются причиной аллергии.
- Если у человека стоят серебряные зубные пломбы, ему может понадобиться удаление пломб из амальгамы ртути. Ртуть в организме повреждает иммунные клетки, которые затем утрачивают способность бороться с инфекциями.
- Физические упражнения. Несмотря на боль и пульсацию в голове, при гайморите физические упражнения способствуют восстановлению здоровья. Только следует помнить, что чрезмерная нагрузка может ухудшить симптомы болезни.
В каких случаях нужна пункция?
Не так давно пункция верхнечелюстного синуса была основным методом лечения гайморита в странах СНГ.
В настоящее время ее проводят в следующих случаях:
- При заполнении верхнечелюстной пазухи гноем и затруднении ее дренирования, несмотря на проводимое комплексное консервативное лечение. В этом случае возможно проведение даже нескольких пункций, учитывая динамику заболевания.
- С диагностической целью – для получения материала для бактериального посева. Это позволяет идентифицировать возбудителя гайморита и определить его чувствительность к антибиотикам.

Чаще всего пункцию верхнечелюстного синуса приходиться делать при рецидивирующем хроническом гайморите.
В случае неэффективности комбинации консервативного лечения и пункции гайморовой пазухи необходимо хирургическое вмешательство, направленное на улучшение ее дренирования. Одним из самых современных методов является функциональная эндоскопическая операция на околоносовых пазухах, которая проводится с помощью специального эндоскопа, введенного через нос пациенты. Во время этой операции хирург может увидеть отверстие гайморовой пазухи и ввести в нее крохотные инструменты.
Затем он:
- Удаляет любые ткани (например, носовые полипы), которые блокируют верхрнечелюстной синус.
- Раздувает небольшой баллон в дренажном отверстии гайморовой пазухи, расширяя его.
Потенциальные осложнения такой операции включают временную боль и дискомфорт в носу, кровотечение и инфицирование.
Гайморит – распространенное заболевание. В большинстве случаев острого процесса он вызван вирусной инфекцией, лечение которой сугубо симптоматическое. При хроническом гайморите чаще всего нужно более серьезное лечение, включая длительный прием антибиотиков, а иногда – пункцию и операцию. Что делать при гайморите в каждом конкретном случае, расскажет доктор.
Автор: Тарас Невеличук, врач,
специально для Moylor.ru
Полезное видео о лечении гайморита
Источник


