Можно ли заболеть корью привитому человеку

Корь – заразное заболевание вирусной природы. Патология протекает остро, сопровождается характерной сыпью, осложнениями. С целью защиты от заражения проводится вакцинация. Для профилактики применяют прививки, содержащие живых патогенов. Иногда такие препараты провоцируют побочные реакции.
Иммунизация является обязательной, но родители вправе написать отказ. У многих матерей и отцов возникает вопрос, может ли привитый ребенок заболеть корью, и заразен ли он для окружающих. Эффективность вакцины зависит от ряда факторов.
Можно ли заболеть корью, если есть прививка: вероятность заражения
 Для защиты от кори чаще всего применяют поливалентные препараты, которые дополнительно формируют иммунитет к паротиту и краснухе. Чтобы понять, можно ли заболеть корью при наличии прививки, надо знать механизм действия вакцины.
Для защиты от кори чаще всего применяют поливалентные препараты, которые дополнительно формируют иммунитет к паротиту и краснухе. Чтобы понять, можно ли заболеть корью при наличии прививки, надо знать механизм действия вакцины.
Антигенный материал после проникновения в организм начинает стимулировать продукцию антител, которые способны защитить ребенка от заражения при очередной встрече с вирусом.
Сформированный в детстве специфический иммунитет остается на всю жизнь. Но прививка не дает стопроцентной гарантии того, что человек не заболеет корью. Эффективность вакцинации достигает 97%.
Это означает, что у 3% от общего числа привитых в крови не обнаруживается достаточное количество антител. Такие люди при встрече с вирусом кори могут заболеть. Но инфекционная патология у них будет протекать в облегченной форме.
Слабый специфический иммунитет может вырабатываться по таким причинам:

- индивидуальные особенности организма;
- использовался препарат низкого качества с вышедшим сроком годности либо испорченный из-за хранения в ненадлежащих условиях;
- нарушение техники постановки укола;
- в поствакцинальный период не были соблюдены рекомендации педиатра;
- недостаточный объем введенной дозы.
Есть категория детей, у которых вероятность заболеть корью после вакцинации достигает 7%. В эту группу входят лица со слабым иммунным ответом после первой прививки.
Симптомы поствакцинальной кори
Симптомы поствакцинальной кори аналогичны тем признакам, которые наблюдаются у непривитого больного. Единственное отличие состоит в выраженности клинической картины.
Симптомы коревой патологии у человека по стадиям приведены ниже:
-
 катаральный период. Длится несколько дней. На появление вируса организм реагирует повышенной температурой. Из-за поражения коры и структур головного мозга малыш становится раздражительным, плаксивым и капризным. Также возникает ринит, боль в горле, кашель. Выделения из носа слизистые, могут быть желтоватыми или прозрачными. Голос становится осиплым. Из-за воспаления и отека у малыша может наблюдаться спазм гортани. В этом случае появляются проблемы с дыханием. Возникают конъюнктивит, светобоязнь. Лицо из-за воспаления шейных лимфоузлов выглядит одутловатым. На вторые сутки на слизистой мягкого и твердого неба возникают красные пятна диаметром около 0,5 см. Со временем их число увеличивается, и горло становится красным;
катаральный период. Длится несколько дней. На появление вируса организм реагирует повышенной температурой. Из-за поражения коры и структур головного мозга малыш становится раздражительным, плаксивым и капризным. Также возникает ринит, боль в горле, кашель. Выделения из носа слизистые, могут быть желтоватыми или прозрачными. Голос становится осиплым. Из-за воспаления и отека у малыша может наблюдаться спазм гортани. В этом случае появляются проблемы с дыханием. Возникают конъюнктивит, светобоязнь. Лицо из-за воспаления шейных лимфоузлов выглядит одутловатым. На вторые сутки на слизистой мягкого и твердого неба возникают красные пятна диаметром около 0,5 см. Со временем их число увеличивается, и горло становится красным; - период высыпаний. Его длительность составляет 4-5 дней. Первые папулы возникают на лице и за ушами. Потом они распространяются на шею, грудь, спину, живот и конечности. Высыпания имеют вид розовых узлов неправильной формы. Поверхность коревых папул плоская, имеет красную окантовку. Элементы сыпи быстро увеличиваются в диаметре и сливаются в большие пятна;
- стадия реконвалесценции. Длится около недели. На месте папул остаются следы светло-коричневого цвета (из-за повышенной концентрации меланина). Кожа начинает сильно шелушиться. Температура снижается до уровня нормы. Кашель и насморк также уменьшаются.
Корь сильно ослабляет защитные силы малыша. Поэтому на протяжении следующих нескольких месяцев ребенок подвержен простуде, частым обострениям хронических болезней, заражению другими инфекционно-вирусными патологиями.
Как протекает болезнь у привитых детей и взрослых?
У привитых детей и взрослых корь протекает по-разному, но в любом случае не вызывает осложнений.
Многое зависит от концентрации антител к вирусу в организме и общего состояния здоровья. Как правило, у вакцинированных людей признаки коревой патологии возникают на десятый день после заражения.
У большинства привитых детей и взрослых корь протекает в атипичной форме. Катаральные и интоксикационные симптомы слабо выражены.
Температура в течение всей болезни иногда держится на уровне 36,6-37 градусов. Сыпь чаще появляется сразу пятнами светло-розового цвета. Высыпания на теле носят единичный характер, быстро бледнеют и исчезают.
Посткоревая пигментация заметна не дольше недели. У ослабленных привитых лиц с низкой концентрацией антител в крови корь может протекать тяжелее.
Заразен ли вакцинированный человек для окружающих?
Для защиты от кори детям и взрослым колют вакцины, содержащие живые инактивированные вирусы. Люди, которым прививка категорически противопоказана по состоянию здоровья, интересуются, способен ли вакцинированный человек заразить окружающих.
Теоретически такое возможно, поскольку препарат содержит живого возбудителя. Но на практике случаев заражения от недавно привитого пациента зафиксировано не было.
 Вакцинированный человек может быть заразным для окружающих в таких случаях:
Вакцинированный человек может быть заразным для окружающих в таких случаях:
- его организм ослабленный и не справился с введенным инактивированным возбудителем кори. В итоге начала развиваться настоящая вирусная патология;
- по каким-либо причинам специфический иммунитет не сформировался. Человек контактировал с больным корью, заразился и сам стал носителем вируса.
После вакцинации в крови у некоторых пациентов не обнаруживается достаточного количества антител. Тому есть ряд причин:
- была использована испорченная прививка;
- организм не отреагировал на вакцину из-за индивидуальных особенностей;
- медики неправильно ввели препарат.
На вопрос, есть ли вероятность заразиться корью от привитого, доктора отвечают по-разному. Одни утверждают, что это невозможно, поскольку в вакцине вирус ослаблен.
 Например, детский врач Комаровский считает, что бояться иммунизированных детей не стоит, ведь им введен обезвреженный возбудитель кори, который не может передаваться воздушно-капельным путем.
Например, детский врач Комаровский считает, что бояться иммунизированных детей не стоит, ведь им введен обезвреженный возбудитель кори, который не может передаваться воздушно-капельным путем.
Другие медики говорят, что риск заражения присутствует, особенно у ослабленных людей.
Поэтому лучше не подвергать себя опасности и не общаться некоторое время с недавно прошедшим вакцинацию человеком.
Особенно избегать контакта с привитым рекомендуется маленьким детям, беременным, лицам с иммунодефицитом.
Что делать после вакцинации, чтобы не заразиться?
После вакцинации надо соблюдать ряд правил поведения. Они касаются как привитых людей, так и тех, которые не имеют защиты от кори и общаются с иммунизированным. Несложные в выполнении рекомендации позволят избежать негативных последствий.
Недавно привитым детям и взрослым, чтобы не заразиться корью или другой инфекционно-вирусной патологией, важно следовать таким советам:
- гулять чаще на свежем воздухе, но избегать посещения людных мест. В поствакцинальный период все силы организма направлены на борьбу с антигенным материалом. Поэтому иммунитет пациента ослабевает, повышается риск заболеть. Сидеть целыми днями в душной квартире вредно. Поэтому надо гулять в зеленой зоне (в парке, саду, лесопосадке). После прививки у некоторых увеличивается температура. В случае гипертермии средней тяжести (37,2-37,6) лучше побыть дома;
- на прогулку одеваться соответственно погоде. Если человек переохладится или вспотеет из-за того, что одет слишком прохладно или жарко, его иммунитет снизится и увеличится риск заражения;
- в течение выработки антител к вирусу отказаться от лечения антибактериальными препаратами и иммунодепрессантами. Такие медикаменты могут стать причиной формирования неправильного иммунитета. В итоге человек будет подверженным коревому возбудителю;
- употреблять в сутки достаточное количество жидкости;
- не купаться до тех пор, пока не нормализуется температура (особенно, если в квартире холодно, и есть сквозняки);
- кушать только здоровую полезную пищу. Важно отказаться от употребления продуктов, которые способны провоцировать аллергию (экзотические фрукты, шоколад, цитрусовые, магазинные соки).;
- не переутомляться, больше отдыхать;
- ограничить физическую активность. При занятии спортом человек потеет, у него снижаются защитные силы. Все это создает благоприятные условия для развития инфекционной патологии;
- взрослым лучше отказаться хотя бы на несколько дней от алкогольных напитков. Спиртное снижает иммунитет и тормозит выработку антител. В результате злоупотребления алкоголем в поствакцинальный период человек может заболеть корью или другой вирусной патологией.
Недавно привитым следует создать все условия для правильного формирования специфического иммунитета против кори.
Знакомым, родным и друзьям вакцинированного, которые не имеют антител против коревой болезни, нужно позаботиться о том, чтобы минимизировать вероятность заражения.
 Чтобы минимизировать риски заражения, специалисты рекомендуют выполнять следующее:
Чтобы минимизировать риски заражения, специалисты рекомендуют выполнять следующее:
- ограничить по возможности общение с привитым;
- если контакты неизбежны, то стоит начать прием витаминных комплексов, иммуностимуляторов для укрепления защитных сил. Схему лечения должен назначать доктор;
- не контактировать с вакцинированным, если у него на теле появились единичные элементы кореподобной сыпи.
Видео по теме
Об основных признаках заболевания и способах лечения кори в видео:
Таким образом, привитый от кори ребенок заболеть этой вирусной патологией может. Такое бывает, если малыш не прошел полный курс иммунопрофилактики, и в крови у него выявлена низкая концентрация антител.
Но при наличии вакцины патология протекает в облегченной форме, без негативных последствий. Это подтверждают отзывы родителей, чьи дети, будучи привитыми, перенесли корь.
Источник
По статистике в России от кори привиты 96% населения. Это создаёт так называемый популяционный (коллективный) иммунитет, который защищает не только привитых, но и тех, кто по каким-то причинам не прошёл вакцинацию. И тем не менее корь уже добралась до России. Эпидемией нынешнюю ситуацию, к счастью, пока назвать сложно, но число заболевших постоянно растет. Очаги кори были зафиксированы в Рязани и Санкт-Петербурге. А в Высшей школе экономики от занятий были отстранены около 500 непривитых студентов.
Активно муссируются слухи, что корью заражаются и болеют люди, которые прошли вакцинацию. Значит ли это, что прививка не защищает от болезни?
«Ни одна вакцина не обладает 100% защитой, — рассказывает врач-иммунолог Михаил Перов. — Иммунологическая эффективность вакцины против кори — одна из самых высоких. Она составляет 95%. Это значит, что из 100 вакцинированных иммунитет против кори вырабатывается у 95 человек. Но 5 человек, будучи привитыми, оказываются беззащитными перед недугом. Именно такие люди и заболевают во время вспышек болезни».
Как понять — выработался ли у вас иммунитет после прививки и что делать, если человек не помнит — прививался ли он от кори?

В таком случае есть два пути:
1. Сдать анализ на напряженность иммунитета — определение наличия антител IgG к вирусу кори. Подобные антитела класса появляются примерно через две недели после вакцинации или инфицирования. После перенесенного заболевания они сохраняются, как правило, пожизненно, а после вакцинации постепенно исчезают.
Если защитные антитела в крови есть, вакцинироваться не нужно. Если они отсутствуют — прививку рекомендуется сделать заново.
Вакцинация от кори проводится двукратно с интервалом не менее 3-х месяцев. Если человек был вакцинирован один раз — такую защиту нельзя назвать полной
2. Пройти вакцинацию. Эксперты Всемирной организации здравоохранения советуют людям, которые не помнят свой вакцинальный статус и у которых нет возможности этого узнать, прививаться заново — так, как будто они не были привиты совсем.
Что делать, если у непривитого человека был контакт с больным корью?
В таких случаях в течение 72 часов после контакта человеку проводится иммунизация против кори по эпидемическим показателям. Если больной выявляется в конкретном коллективе — сроки иммунизации могут быть продлены до 7 дней. Введение иммуноглобулина защищает человека на несколько месяцев, после этого нужно сделать прививку.
Почему корь до сих не побеждена, как оспа?
В 1960-х годах, когда была изобретена вакцина, врачи были уверены, что победа не за горами и уже в ближайшие годы о существовании кори можно будет забыть. Всемирная организация здравоохранения даже оптимистично заявила, что к 2020 году мир будет свободен от этого заболевания. Однако сегодня в Европе фиксируется одна из самых сильных вспышек кори.
Пока есть только одна инфекция, которую удалось истребить с лица земли окончательно и бесповоротно — это натуральная оспа. Опыт борьбы с ней показал, что 80-90% охват прививками недостаточен для ликвидации инфекции. Оспу удалось ликвидировать лишь тогда, когда было привито 99% населения — причем во всем мире. Очевидно, для ликвидации кори и других инфекций также понадобится объединение усилий врачей всех стран и континентов.
Оставить
комментарий (0)
Источник
Еще пять-десять лет назад существовало предположение, что корь как самостоятельное заболевание полностью исчезнет. Всемирная Организация Здравоохранения ставила своей задачей ликвидировать эту нозологическую единицу к 2010 году.
Благодаря вакцинации и ревакцинации, количество заболевших в некоторых странах было снижено. Но, в связи с тем, что многие родители отказывались проводить прививки своим детям, количество заболевших не только не снизилось, а значительно возросло. Заболеваемость в нашей стране увеличилась на 5%-10%.
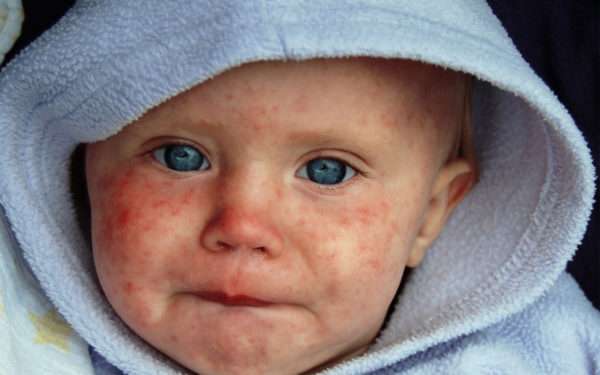
На сегодня корь является причиной детской смертности в 4% случаев у детей в возрасте до пяти лет. Заболевание опасно тем, что вызывает серьезные осложнения со стороны бронхо-легочной системы, менингоэнцефалиты, энцефалиты. Также возможно внутриутробное инфицирование.
Механизм заражения корью
Заболевание передается с током воздуха путем попадания вируса на слизистые оболочки верхних дыхательных путей. Следует отметить, что вирус любит клетки, расположенные в дыхательной системе, органах пищеварения и, что самое важное – центральной нервной системе.
Основной источник инфекции – больной ребенок или взрослый человек, у которого диагностирована типичная или атипичная форма заболевания. Вирус выделяется в окружающую среду во время кашля или чихания (путь передачи воздушно-капельный, только от человек к человеку). Опасность может представлять больной уже спустя 10-14 дней после попадания вируса в организм. В это время начинают формироваться неспецифические процессы в носоглотке: покраснение и отек слизистой оболочки. Температура тела повышается до высоких цифр. Больной также остается заразным на протяжении 4-6 дней после начала специфических высыпаний.
Вирус кори, как и вирус ветряной оспы, обладает очень большой летучестью. Он может с легкостью преодолевать по воздуху значительные расстояния, проникать в соседние помещения или квартиры, которые связаны между собой общими коридорами или вентиляционной системой.
На открытом воздухе или поверхностях различных предметов вирус кори сохраняет активность до двух часов. Очень быстро гибнет под воздействием ультрафиолета.
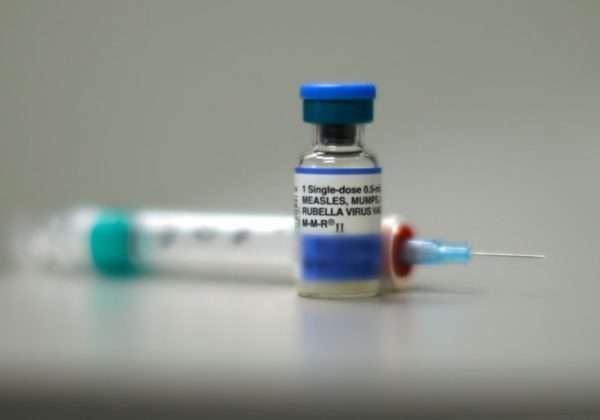
Вакцинация: сроки проведения и иммунитет
Первая вакцина против кори была разработана в 1920 году. Ею стала человеческая сыворотка переболевшего человека. После того как она стала применяться повсеместно, количество заболевших этой опасной инфекцией значительно снизилось.
В 1960 году была разработана первая отечественная живая вакцина. На данный момент она используется повсеместно, но в более современном, модернизированном виде.

Плановая вакцинация проводится в возрасте 12-15 месяцев, ревакцинация – в 6 лет (при отсутствии объективных противопоказаний).
Вакцина против кори, как правило, совмещается с вакцинацией против краснухи и эпидемического паротита. Перед прививкой ставится проба Манту (или спустя 6 недель после ее проведения).
Существуют и экстренные ситуации, когда происходит отклонение от графика профилактических прививок:
- заражение близких родственников (прививаются все контактные до 40 лет, дети, начиная с возраста 12 месяцев, не привитые или те, у которых отсутствуют документально подтвержденные данные о проф. прививках),
- при отсутствии у матери антител к вирусу кори (первая вакцинация проводится в возрасте 8 месяцев, повторная – в возрасте полутора лет, а далее – согласно календарю прививок). Эта схема чаще всего применяется в местах с напряженной эпидемической ситуацией по кори. В крайних случаях разрешена вакцинация детей, начиная с шестимесячного возраста.
Важно знать: основная цель иммунизации – уберечь детей до пяти лет от возможного инфицирования вирусом кори. Так как именно в этот период возможно возникновение наиболее опасных осложнений.
Существует врачебное мнение, что, после того как была проведена двукратная иммунизация, ребенок получает защиту от проникновения вируса на 12-20 лет.
Для вакцинации используются вакцины двух типов. Это моновакцина и комбинированные вакцины. Комбинированные включают в свой состав антитела сразу против трех заболеваний: кори, краснухи, эпидемического паротита. Существуют импортные и отечественные вакцины. Основное отличие заключается в том, что импортный препарат готовится на эмбрионах куриных белков (противопоказание для тех, у кого возникает аллергическая реакция на белок куриных яиц). Положительный аспект импортной вакцины – она выпускается в очень удобной комбинированной форме.
У родителей часто возникает вопрос: «Если мать перенесла заболевание корью, может ли она передать иммунитет против этого вируса своему ребенку и надо ли в этой ситуации проводить малышу плановую вакцинацию?». Ответ только положительный. Да, мать передает выработанные антитела от данного заболевания, которые могут работать в организме ее ребенка до одного года. тот момент и влияет на календарные сроки проведения профилактических прививок.

Второй по частоте задаваемый вопрос: «Можно ли заболеть корью, если есть прививка?». И на этот вопрос можно ответить утвердительно. Инфицироваться может любой человек независимо от возраста. Только частота заражения у привитых будет значительно ниже – до 5% от общего количества заболевших. Да и заболевание будет протекать значительно легче.
Очень часто вирус попадает в организм того человека, которому была проведена только одна прививка (стойкий иммунитет может просто не выработаться).
Кроме того, иммунитет с возрастом ослабевает. И по прошествии 10-15 лет заражение также возможно.
Часто возникает вопрос: «Надо ли прививаться взрослому человеку?». Да, надо. Вакцинацию следует пройти, если есть точные данные, что пациент не перенес корь или ему в детстве не проводилась профилактическая вакцинация. В любых других случаях рекомендовано сделать тест на наличие антител в организме к данной инфекции. И при их отсутствии – поспешить к врачу за графиком прививок.
Профилактика заболевания
Самым действенным методом профилактики на данный момент является вакцинация. Только введение живых активных вирусов в сильно ослабленной концентрации способно защитить человека от заражения. Концентрация вируса настолько мала, что не может нанести существенного вреда прививающемуся человеку или окружающим его людям.
Вакцинация дает иммунитет, который несколько слабее, чем если бы пациент перенес само заболевание (привитый ребенок: 90% первая вакцинация, 95%-98% после ревакцинации). Но и его хватает, чтобы надежно защитить ребенка от опасной инфекции.
Если ребенок не привит, ему исполнилось шесть месяцев, и он контактировал с больным корью, то в этом случае необходимо в течение ближайших двух-трех дней ввести живую коревую вакцину.
Если в вышеуказанной ситуации существуют противопоказания для активной иммунизации или возраст ребенка не достиг шести месяцев, то в качестве профилактических методов вводят человеческий иммуноглобулин (содержатся активные антитела, взятые из сыворотки переболевшего человека). Эта иммунизация называется пассивной и действует в течение двух-трех месяцев.
Повсеместный отказ от вакцинации привел к тому, что заболеваемость корью «ползет» вверх. Чтобы не дать вирусу взять верх над человечеством, нужно пересмотреть отношение к вакцинации и прививать своих детей.
Источник


