Можно в обострение бронхиальной астмы
Бронхиальная астма – хроническая воспалительная болезнь бронхов, сопровождающаяся приступами удушья, кашлем, чувством сдавливания груди, образованием скоплений слизи. Астма подразделяется на 4 вида:
- экзогенная (развивается под действием аллергенов);
- атопическая (врожденная предрасположенность к аллергии);
- эндогенная (развивается в результате воздействия инфекции, холода, тяжелого стресса, резкого физического усилия);
- смешанная (много факторов сразу).
Патологический процесс при данном заболевании затрагивает весь организм, проявляясь на уровне клеточных изменений. Вылечить бронхиальную астму нельзя, это пожизненный недуг; больной обучается с помощью правильно назначенного лечения осуществлять контроль за своим состоянием, не допуская развития обострений.
Стадии астмы
Степень тяжести состояния больного оценивается по степени выраженности следующих факторов:
- число ночных приступов за день, неделю, месяц;
- число дневных приступов за день, неделю;
- значения функции внешнего дыхания (ФВД) за сутки;
- колебания показаний ФВД за сутки;
- оценка физического состояния пациента.
Больному регулярно проводится спирометрия, которая определяет объем форсированного выдоха за 1 с (ОФВ1) и форсированную жизненную емкость легких (ФЖЕЛ). Каждый человек, страдающий данным недугом, обязан иметь дома пикфлоуметр – небольшой аппарат для измерения пиковой скорости выдоха (ПСВ). Существуют оптимальные значения показаний спирометрии и пикфлоуметрии, в сравнении с которыми пациент оценивает свое состояние.
В зависимости от степени тяжести состояния больного выделяют 4 стадии заболевания:
- Интермиттирующая. Она характеризуется: нечасто возникающими приступами, быстро купируемым обострением, нечасто возникающими ночными приступами (меньше 2 приступов в месяц), значения ФВД близки к норме, разница показаний ПСВ невелика.
- Легкая персистирующая. Ее признаки: несколько приступов удушья в неделю, более 2 ночных приступов в месяц, значения ФВД близки к норме, разница показаний ПСВ невелика.
- Персистирующая средней тяжести. Ее признаки: удушье наступает почти ежедневно, ночное удушье случается несколько раз за неделю, значения ФВД снижены и составляют 60-80% от нормы, разница показаний ПСВ выше 30%.
- Тяжелая персистирующая. Ее признаки: удушье наступает каждый день, частые приступы ночью, значения ФВД составляют чуть более половины нормы, разница показаний ПСВ превышает 30 %.
Приемы лечения заболевания
Лицам, страдающим астмой, обязательно нужно иметь дома два вида лекарств: для симптоматического лечения (снятия приступа) и для базисной терапии (осуществление контроля над болезнью). Первая группа лекарств – бронходилататоры (вызывают расширение бронхов): сальбутамол, саламол. Выпускаются в аэрозольной форме; прием осуществляется путем вдыхания 1-2 доз минимум дважды в сутки в период ремиссии и 4-8 раз в сутки при среднетяжелом ее обострении.
Вторая группа лекарств – ингаляционные глюкокортикостероиды (ИГКС): беклазон, пульмикорт. Они прекращают воспаление в бронхах, противодействуют аллергической реакции. Эти препараты являются основным терапевтическим средством и должны применяться ежедневно, минимум дважды в сутки вне обострения астмы (через 30 минут после приема бронходилататора) и по показаниям (по рекомендации врача) во время обострения. ИКГС более безопасны для организма, чем системные гормональные препараты, применяемые при тяжелом обострении бронхиальной астмы. Пациенты, состоящие на учете у врача-пульмонолога, получают средства базисной терапии бесплатно по рецепту врача.
Существуют лекарственные средства комбинированного действия, сочетающие в себе и базисные, и сиптоматические препараты, например, серетид и симбикорт. Конечно, удобнее пользоваться одним аэрозолем вместо двух, тем более что симбикорт можно применять по схеме гибкого дозирования до 8 раз в сутки: при ухудшении самочувствия пациент применяет лекарство чаще, при улучшении – реже. Такая схема позволяет больному успешно контролировать болезнь и минимизирует наступление ухудшения. Но симбикорт стоит дорого и не входит в перечень бесплатно назначаемых лекарств, поэтому, к сожалению, он недоступен большинству пациентов.
В принципе, схема гибкого дозирования подходит и для традиционных противоастматических препаратов. Главное, чтобы астматик чувствовал приближение обострения и сразу же увеличивал частоту ингаляций, при затруднениях консультируясь со специалистом.
Обострение бронхиальной астмы
Обострение астмы – нарастающее ухудшение состояния больного, характеризующееся комбинацией основных симптомов заболевания: одышки, кашля, затрудненности выдоха с характерным свистом, ощущением сдавленности в груди. В период ухудшения полость бронхов резко сужается, вследствие чего резко снижаются показатели функции внешнего дыхания: объем форсированного выдоха (ОФВ1), форсированная жизненная емкость легких (ФЖЕЛ), пиковая скорость выдоха (ПСВ). Снижение значений на 30-50% указывает на развивающееся обострение астмы.
Причины ухудшения:
- ошибка врача в подборе лечения;
- невыполнение пациентом назначений врача;
- воздействие триггера (аллергена, инфекции, резкого физического усилия; метеозависимость, лекарственная аллергия, курение).
Обострение бронхиальной астмы подразделяют на легкое, среднетяжелое и тяжелое. Больному и его близким следует очень внимательно отслеживать изменение состояния; если привычные средства не помогают даже при увеличении дозы и частоты приема, необходимо немедленно вызвать врача. Некорректная оценка степени тяжести ухудшения и промедление с госпитализацией страдающего этим недугом может стоить ему жизни.
Пациент должен быть заранее проинформирован врачом о действиях при потере контроля над болезнью и хранить дома поэтапный план действий в письменном виде.
Типы обострения астмы
Ухудшение течения заболевания развивается по двум типам:
- Нарастание обструкции бронхов наступает постепенно, в течение одного или 3-5 дней. Сужение полости бронхов и обильное выделение слизи провоцирует закупорку бронхиальных трубочек слизью и как следствие приступ удушья. Длительную обструкцию вызывает воздействие на организм больного респираторной инфекции либо низкая эффективность назначенной пациенту противовоспалительной терапии. Это самый распространенный тип.
- Вследствие спазма бронхов удушье наступает стремительно. В случае промедления с оказанием помощи или неправильных действий врача и родных может наступить смерть пациента. Этот тип резкого ухудшения встречается единично у больных молодого возраста при шоковом ответе на аллерген или сильный стресс.
Тяжелое обострение астмы, продолжающееся более суток, называется астматическим статусом. Это случай, когда обязательна экстренная госпитализация в отделение интенсивной терапии или реанимации. Астматический статус по характеристикам степени тяжести подразделяется на I, II и III степени. В больничных условиях проводят следующие лечебно-реанимационные действия:
- устранение гипоксии с помощью подачи увлажненного кислорода через маску;
- снятие отека слизистой бронхов с помощью системных глюкокортикоидов (внутривенно) и других лекарств;
- восстановление проходимости бронхов путем бронхоскопии и лаважа легких, разжижение мокроты ингаляционным путем;
- при III степени показана искусственная вентиляция легких.
Пациенты, перенесшие астматический статус, относятся к группе риска летального исхода от астмы. В нее входят:
- получавшие лечение системными глюкокортикоидами не позже 6 месяцев до наступления статуса;
- перенесшие госпитализацию по поводу основного заболевания в текущем году;
- страдающие психическими заболеваниями;
- относящиеся к маргинальному слою общества;
- подростки и пожилые люди;
- халатно относящиеся к лечению;
- принимающие более трех противоастматических лекарств (тяжелое течение);
- принимающие глюкокортикоиды бессистемно;
- страдающие диабетом, эпилепсией;
- бесконтрольно принимающие сальбутамол и подобные препараты (свыше 1 баллончика в месяц);
- лица с моментально развивающимися симптомами удушья (2-й тип).
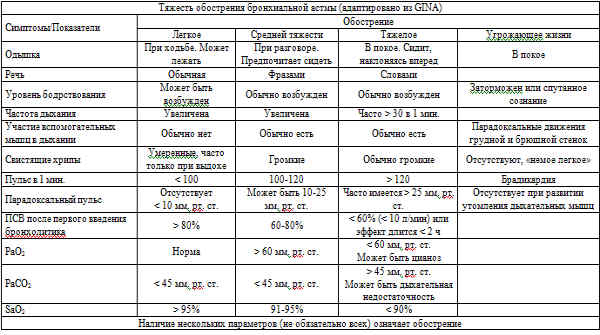
Оценка степени тяжести обострения астмы по выраженности симптомов приведена в таблице:

Лечение обострения бронхиальной астмы
Лечение обострения астмы и в больнице, и дома завершается следующими результатами:
- купирование обструкции бронхов;
- восстановление ФВД до нормы;
- вывод из состояния гипоксии;
- подбор эффективной схемы лечения;
- составление и разъяснение больному подробного плана действий при наступлении возможных дальнейших обострений астмы.
Чем раньше будет начато лечение, тем оно эффективнее. Больной должен без паники адекватно оценить свое состояние и воспользоваться рекомендованным алгоритмом действий.
При первых признаках одышки следует до 3-х раз в течение часа принять (вдохнуть) бронходилататор (например, сальбутамол), чтобы купировать приступ удушья. Если в через час его состояние улучшится, свободное дыхание восстановится и ПСВ станет близкой к норме, больше ничего предпринимать не надо.
Важно определить и устранить провоцирующие ухудшение факторы: если оно случилось из-за ОРВИ, нужно начать лечение и позаботиться о поддержании иммунитета; при аллергии на пыль и резкие запахи ежедневно проводить влажную уборку без использования синтетических моющих средств, прекратить пользоваться парфюмерией, лаком для волос.
Бронходилататоры и ингаляционные глюкокортикостероиды (ИКГС) в первые 2-3 суток после обострения необходимо применять чаще, чем обычно (4-8 раз), затем перейти на привычные дозы.
Если же приступ удушья не проходит в течение часа на фоне применения бронходилататора и ИКГС, следует немедленно вызвать скорую помощь и приступить к приему системных кортикостероидов (например, преднизолона, упаковку которого обязательно должен иметь дома больной). Однократно следует принять 4-5 таблеток преднизолона.
Системный кортикостероид влияет на все обменные процессы в организме и оказывает мощное противовоспалительное, противоотечное, и противоаллергическое действие, резко уменьшает секрецию мокроты в бронхах. Улучшение состояния обычно наступает через 4-6 часов после приема преднизолона или подобного препарата. Так как системные кортикостероиды имеют множество побочных эффектов (вызывают язву желудка, остеопороз и другие серьезные заболевания), их назначают короткими курсами по 4-10 дней с обязательным приемом защищающих слизистую ЖКТ препаратов (например, омеза). После купирования обострения кортикостероиды отменяют.
Во время лечения системными препаратами и после него больной продолжает принимать обычную базисную и симптоматическую терапию, если врач не назначил более высоких доз или не перевел пациента на другие препараты.
Практически всегда действие системных кортикостероидов значительно улучшает самочувствие больного в течение суток. Если же положительного ответа на бронходилататоры не наступает в течение часа, а на преднизолон – в течение 2-6 часов прогрессирует ухудшение состояния, то пациент принадлежит к группе риска смертельного исхода и ему требуется немедленная госпитализация.
Лечение обострения бронхиальной астмы в больнице
При поступлении больного врач оценивает степень тяжести состояния, собирает историю болезни (когда и по какой причине началось ухудшение, какие лекарства принимались и с каким эффектом, были ли госпитализации по поводу астмы в текущем году, относится ли пациент к группе риска). При осмотре определяется, нет ли осложнений основного заболевания. Выполняются различные инструментальные и лабораторные исследования.
Лечение начинают до начала обследования. Через маску проводят насыщение легких пациента кислородом. Бронходилататоры вводят через небулайзер, при непроходимости бронхов из-за слизистых пробок – внутривенно или парентерально. При тяжелом обострении добавляют дополнительные бронходилататоры, эуфиллин (особенно эффективен для купирования приступов удушья у ребенка).
Основным терапевтическим средством служат системные кортикостероиды, вводимые в повышенных дозах парентерально, затем перорально. Снижение их дозировки производят постепенно, но не ранее, чем после улучшения показателей ФВД до нормальных значений. Другие виды лечения применяются редко и по конкретным показаниям: например, антибактериальная терапия – только при подтвержденной бактериальной инфекции.
Если предпринятые меры не вызвали адекватного ответа и состояние больного ухудшается, его переводят в отделение интенсивной терапии или в реанимацию.
Пациент готов к выписке, если:
- его физическая активность близка к норме;
- результаты лабораторного и инструментального обследования положительные;
- отсутствуют ночные приступы;
- потребность в сальбутамоле или аналогах не более 4-х раз в сутки;
- после ингаляции бронходилататора ПСВ больше 70%, суточные колебания не более 20%;
- больному подобрана адекватная состоянию базисная терапия, которую он продолжает после выписки принимать дома.
Вот пример составленного врачом плана действий при обострении астмы:
Симптомы | Степень опасности | Препараты | Дальнейшие действия |
ПСВ __________
| нет | Продолжать лечение по обычной схеме | Посетить врача в назначенное время |
ПСВ от ________ до_______
| СРЕДНЯЯ ОПАСНОСТЬ | Продолжить лечение по усиленной схеме + удвоить дозу беклазона + принять однократно 4 таблетки пред- низолона (20 мг) | ОБЯЗАТЕЛЬНО ПОСЕТИТЬ ВРАЧА! |
ПСВ __________
| ВЫСОКАЯ ОПАСНОСТЬ! | Сальбутамол по 2 вдоха через 20 мин трижды + принять 6 табл (30 мг) преднизолона | СРОЧНО ВЫЗВАТЬ СКОРУЮ ПОМОЩЬ! |
Профилактика эпизодов ухудшения болезни
Бронхиальная астма имеет свойство ухудшаться после каждого эпизода обострения, а также с возрастом пациента. У детей, перенесших заболевание в раннем возрасте, оно отступает к пубертату, но у них все же сохраняются признаки дисфункции легких и гиперчувствительность бронхов к раздражителям (инфекциям, холоду, аллергенам, физической нагрузке). У ребенка, заболевшего в 6-7 лет или в подростковом возрасте, прогноз обычно неблагоприятен. Именно поэтому следует стремиться к постоянному контролю болезни и по возможности не допускать ухудшения состояния здоровья. Этому способствуют:
- точное и неукоснительное соблюдение предписаний врача;
- полный отказ от курения, недопущение пассивного курения;
- создание благоприятной среды обитания (отсутствие в доме ковров, ежедневная влажная уборка, использование очистителей воздуха и пылесосов со специальным фильтром, отказ от использования парфюмерии и синтетических моющих средств);
- исключение очагов инфекций;
- тщательная терапия ОРВИ и любых воспалительных процессов в организме;
- укрепление иммунитета, щадящее закаливание (обливание прохладной водой, хождение босиком в летнее время);
- длительные ежедневные прогулки на свежем воздухе;
- ежедневное выполнение дыхательной гимнастики и ЛФК;
- соблюдение принципов здорового питания и щадящей диеты, во избежание пищевой аллергии;
- применение лекарственных средств с осторожностью и только после согласования с лечащим врачом;
- выбор профессии и рода деятельности, не связанных с профессиональной вредностью, скоплениями пыли, резкими запахами, пребыванием в многолюдных местах;
- отказ от содержания домашних животных и ухода за ними.
Поскольку астма – наследственное заболевание, то по отношению к детям, в семейном анамнезе которых есть случаи заболевания этим недугом, профилактика играет важную роль и применять ее нужно с рождения.
В приоритете будет длительное сохранение грудного вскармливания, поддержание идеальной чистоты и состава воздуха в помещении, где находится ребенок (отсутствие пыли, плесени, повышенной влажности, применение очистителя, недопущение пассивного курения), щадящее закаливание, частые прогулки, диета. В этом случае риск заболевания ребенка тяжелым недугом будет минимальным.
Источник
Огромное количество людей на нашей планете болеют бронхиальной астмой. Экология, химические выбросы, пыльца и многое другое является провокаторами данной болезни. Это хроническое заболевание, которое сложно лечить, но можно. Людям нужно знать от чего так происходит, как бороться с приступами и что делать, чтобы они не повторялись вновь.

Формы заболевания
Бронхиальная астма — это довольно распространенное хроническое заболевание дыхательных путей, сопровождающееся сильным кашлем и одышкой, в более серьезных случаях может наступать приступ удушья.
Под воздействием различных аллергенов (пыль, порошок, сигаретный дым и т.д.) в дыхательных путях вырабатывается большое количество слизи, что затрудняет нормальную циркуляцию воздуха. Как правило, врачи выделяют две основные разновидности бронхиальной астмы: атопическую и инфекционно-аллергическую.
Атопическая форма заболевания возникает из-за наличие какого-либо раздражителя, а точнее, аллергена, если его нет, то и приступов астмы не будет. Этой формой страдают люди генетически расположены к активным реакциям организма на аллерген, или люди имеющие некоторые физиологические особенности. Аллергеном может стать домашняя пыль, шерсть животных, цветочная пыльца и прочее.
Инфекционно-аллергическая форма возникает на фоне каких-либо хронических инфекционных заболеваний дыхательных путей. Со временем, ко всему прочему, может возникнуть аллергия, а также другие патологии легких и бронхов.
Обострение болезни

Приступ астмы — это приступ, который сопровождается сильным сухим кашлем, свистящими звуками и болью в грудной клетке. Возникать и проходить приступ астмы может как постепенно, так и мгновенно. Чаще всего такие астматические вспышки бывают ночью или ранним утром. Если ничего не предпринимать, то в самых тяжелых случаях может наступать удушье. Именно оно является основной причиной смерти среди больных бронхиальной астмой.
Причины, которые могут вызвать обострение астмы:
- наличие аллергенов (пыль, пыльца, сигаретный дым и т.д.);
- ОРВИ, ОРЗ;
- враждебная рабочая атмосфера (пыль на производстве, токсины, химикаты);
- смена погоды или климата;
- чрезмерные физические нагрузки;
- курение;
- долгое времяпрепровождение в «сыром» помещении, особенно если там есть плесень и грибок;
- прием некоторых лекарств (например, бета-блокаторы);
- неправильное лечение и т.д.
Симптомы у взрослых
- Кашель — встречается у всех больных бронхиальной астмой, независимо от степени тяжести болезни. Он может быть кратковременными, возникать быстро и тут же проходить, а может быть по-настоящему долгим и мучительным. В определенные периоды больному может становиться хуже, например, ночью, или после длительного пребывания на холодном воздухе, также после физических нагрузок.

- Боль в грудной клетке — при сильном кашле или попытке вдохавыдоха, больной может чувствовать сдавливание и боль в грудной клетке.
- Одышка — затрудненность дыхание, которое человек ощущает при попытке вдохнуть или выдохнуть, также после каких-либо физических усилий.
- Свист, хрипы — обычно сопровождают вдохвыдох или кашель. Из-за того, что дыхательные пути значительно сужаются, воздуху становится сложно проходить по ним, это и вызывает характерные звуки, которые могут быть слышны даже на расстоянии. Но не у всех больных может присутствовать этот симптом.
- Удушье — может стать причиной смерти, если вовремя не оказать помощь.
Признаки в зависимости от степени тяжести
Врачи выделяют 4 степени течения болезни:
- І степень, легкая;
- ІІ степень средней тяжести;
- ІІІ степень, тяжелая;
- астматический статус.
І степень: на этой стадии симптомы возникают довольно редко, приблизительно 1 раз в неделю, приступ длится недолго. До возникновения симптомов человек чувствует себя хорошо, легкие в нормальном состоянии и хорошо выполняют свои функции. Причиной возникновения астмы может стать какой-либо аллерген. Имеются некоторые признаки по которым можно определить это заболевание: тяжелое затрудненное дыхание; при выдохе может наблюдаться свист; сухие хрипы, определяющиеся доктором во время осмотра; учащенное сердцебиение.
ІІ степень: симптомы возникают чаще, чем один раз в неделю. Признаки заболевания: плохая проходимость бронхов, что вызывает затруднение выдоха и одышку; сухие хрипы; во время кашля периодически может выделяться слизь или даже гной; одышка, которая появляется во время физических нагрузок. Симптомы у взрослых могут появляться даже тогда, когда нет приступов астмы. ІІ степень характеризуется также удушьем, которое может быть опасными для жизни человека.
ІІІ степень:на этой стадии симптомы астмы все время сопровождают больного. Они возникают не в зависимости есть ли какой-либо раздражитель, чаще всего спонтанно и просто так. Признаки приступа бронхиальной астмы: тяжелое и затрудненное дыхание, что вызывает сильную панику; холодный пот; ярко выраженный свист, который слышен на расстоянии; давление повышается, может быть тахикардия (учащенное сердцебиение, вызывающее боль); сильные хрипы.
Астматический статус: возникает при отсутствии ответа больного на лечение приступа бронхиальной астмы; опасное состояние, что приводит к смерти. Больного в обязательном порядке нужно положить в стационар и подключить к аппаратам, Aподдерживающим жизненные процессы. Причины возникновения: много аллергенов действует на организм человека одновременно; наличие ОРВИ; передозировка препаратами; резкая смена лечебной тактики, или полная ее отмена.
ВАЖНО! Чтобы предотвратить такое состояние лучше всего обратиться за помощью к докторам сразу же, как вы только заметили, что лечение не помогает и не облегчает приступ.
Причины
- Аллергия — первая и самая распространенная причина приступа, именно она идет «рука об руку» с бронхиальной астмой. Если у человека есть аллергия на пыльцу, домашнюю пыль, шерсть животных, то, соответственно, именно в тот момент, когда устанавливается контакт с аллергеном у больного происходит приступ. Аллергенами, как правило, может быть все что угодно.
- Пищевые консерванты, пищевые добавки и даже некоторая еда — пища редко вызывает приступ, но некоторые продукты все же провоцируют такое состояние. К ним относятся: яйца, арахис, рыба, морепродукты, фрукты). А вот пищевые консерванты довольно часто являются провокаторами астматического приступа.
- Экология — жизнь в загрязненной среде плохо сказывается на людях, склонных к этому заболеванию или уже имеющих его. Плохой воздух, жизнь возле фабрик, которые загрязняют природную среду, весьма плохо сказывается на здоровье астматиков и провоцирует большее количество приступов.
- Рабочая среда — если человек, склонен к астматическим приступам, работает во враждебной для него среде, то это может плохо сказаться на его здоровье. К факторам, которые вызывают приступы относится: любого вида пыль (мучная, древесная, минеральная и т.д.), испарения, газы, химия.
- Курение — один из основных провокаторов астматических приступов. Курильщик более склоны к данному заболеванию.
- Физические нагрузки — после интенсивных физических упражнений, у людей, страдающих этим недугом, значительно суживаются дыхательные пути, что и провоцирует приступ.
- Инфекции дыхательных путей, простуда, бронхит — довольно распространенная причина приступов, особенно у маленьких детей.
- Лекарства — в особенности аспирин или другие противовоспалительные препараты.
- Плохая погода — в особенности холодный воздух, повышенная влажность, либо же сильные и резкие перепады температуры.
- Стресс — сильный стресс, который сопровождается плачем и криком в некоторых случаях провоцирует приступ астмы.
- Микроорганизмы.
- Грибок и плесень.

Контакт с аллергеном
При бронхиальной астме важно знать, что именно провоцирует приступы и если это аллергия, то выяснить, что именно ее вызывает. Для этого обязательно нужно посетить врача, именно он возьмет нужные анализы для определения аллергена. Чтобы сократить приступы к минимуму, а то и вовсе от них избавиться, следует ограничить себя от контакта с аллергеном насколько это возможно. Если не удастся ограничиться на все 100%, то нужно принимать лекарственные препараты для избежания приступов.
ВАЖНО! Для консультации следует сходить к доктору, именно он проведет все анализы и выпишет правильные лекарства. Не следует заниматься самолечением.
Домашняя пыль является самым распространенным аллергеном. Она есть дома у всех, каждый день мы контактируем с ней. Если пыли слишком много, то это и провоцирует приступы бронхиальной астмы.
Наиболее опасными принято считать такие виды пыль:
- книжная;
- пыль, которая собираются в коврах и в мебели;
- частички плесени.
Чтобы предотвратить приступ, вызванный пылью следует:
- ежедневно проводить влажную уборку в квартире;
- избавиться от ковров, они накапливают слишком много пыли, которую трудно убирать;
- мягкая мебель собирает в себя много пыли, такую мебель лучше заменить, например, на кожаную;
- мягкие игрушки лучше вовсе убрать;
- шторы следует сменить на жалюзи;
- книги лучше хранить в таком шкафу, где есть стекло, тогда они будут «собирать» меньше пыли.
Прием лекарств имеющих противопоказания
Некоторые больные имеют аллергию на аспирин, именно он может вызывать приступы. Таким людям запрещен прием ацетилсалициловой кислоты и нестероидных противовоспалительных препаратов.
Лечение
На каждой из стадий применяется определенный вид лечения, прописанный врачами. Приступ астмы не лечится, а всего лишь облегчается. Лечить нужно саму болезнь, дабы избегать этих самых приступов. Приступ — это осложнение и обострение бронхиальной астмы, который при прогрессирующем течении заболевания и отсутствии лечения может усиливаться. Подробнее о лечении написано в нашей статье немножко ниже.
Препараты для купирования отдышки
У человека, страдающего бронхиальной астмой, всегда должен быть при себе ингалятор для купирования приступов, препараты такого рода расширяют бронхи и помогают человеку лучше дышать.
ВАЖНО! Бронхорасширяющий препарат обязательно должен прописать доктор.
Если при себе есть ингалятор, то во время приступа нужно срочно ним воспользоваться, если человек не может сделать это самостоятельно, то ему нужно помочь. Во время приступа очень важно, чтобы человеку было чем дышать, поэтому следует обеспечить поступление свежего воздуха в помещение, открыв дверь или окно. Избавить больного от одежды, которая ему мешает, например, расстегнуть рубашку, снять галстук. Помочь принять удобное положение. Если все вышесказанное поможет, то напоить человека теплым чаем или молоком.
Какие средства наиболее эффективны
 При легкой форме болезни достаточно будет использовать ингалятор с бронхорасширяющим лекарством. Если наступит приступ, то он быстро поможет купировать его.
При легкой форме болезни достаточно будет использовать ингалятор с бронхорасширяющим лекарством. Если наступит приступ, то он быстро поможет купировать его.
Если стадия болезни ІІ или ІІІ, то одним ингалятором тут не обойтись. Нужны лекарства с противовоспалительным эффектом.
Обычно они применяются очень долго, иногда даже годами, но благодаря им можно полностью контролировать болезнь, а приступы свести к минимуму, а то и вовсе избавиться от них. В таких случаях приписывают ингаляторы с гормональными препаратами.
Лекарства на основе кромоглицевой кислоте — выпускаются в виде порошков и растворов для ингаляций. Имеют противовоспалительный и лечебный эффекты.
У человека больного бронхиальной астмой всегда должен быть с собой ингалятор с бронхорасширяющим препаратом. Он обязательно должен уметь им пользоваться. Какой именно ингалятор нужен пациенту должен определить доктор. Ведь все они разные и не каждом подходит то или иное лекарство.
Как правильно пользоваться ингалятором
Как пользоваться ингалятором должен знать каждый астматик. Ведь это единственное, чем он может помочь себе во время приступа до приезда скорой помощи. В ингалятор помещен специальный баллончик, обладающий свойством расширения бронхов, именно он во время приступа поможет больному дышать свободно, насколько это возможно.
Как пользоваться баллончиком:
- поместите указательный палец сверху на ингалятор, а большой под него;
- снимите защитный колпачок с мундштука;
- слегка встряхните баллончик;
- сделайте вдох и поместите мундштук в рот;
- нажимая на ингалятор пальцем, сделайте еще один вдох;
- задержите дыхание на несколько секунд и выдохните.

Чем лечить в домашних условиях
Имбирь: возьмите равные порции сока имбиря и граната, добавьте мед, тщательно перемешайте, принимать следует по 2-3 чайных ложки в день; 1 чайная ложка имбиря и половина стакана воды, перемешайте, принимать нужно по 1 столовой ложки перед сном.
Чеснок: хорошо прочищает бронхи от ненужной слизи. Нужно взять 10 зубчиков и очистить их, на медленный огонь поставить кастрюлю и налить половину стакана молока, добавить чеснок и кипятить минуты 4, принимать перед сном.
Эвкалиптовое масло: 5 капель масла добавить в кастрюлю с горячей водой, наклониться над ней, накрыться полотенцем и глубоко вдыхать пар.
Мед: перед сном, для того, чтобы избавиться от мокроты и хорошо дышать всю ночь, можно 1 столовую ложку меда размешать с чайной ложкой корицы, съесть все, запивая водой.
ВАЖНО! Прежде чем начинать лечение домашними средствами, обязательно проконсультируйтесь с лечащим врачом.
Рекомендации
Чтобы приступы астмы беспокоили больного реже, нужно придерживаться некоторых рекомендаций.
- Чаще посещать доктора. Астма требует постоянного контроля врача, именно он выпишет препараты, которые помогут купировать заболевания. Он должен определить, что именно вызывает приступы и подсказать как с ними справляться.
- Если активатором приступов является аллерген, то следует по-максимуму огородить себя от контакта с ним.
- Стараться не переохлаждаться и не бывать там, где есть сырость.
- Правильно питаться и вести здоровый образ жизни. Ни в коем случае не курить и не находиться рядом с курящими людьми.
- Если вы живете не в очень экологически чистом районе, то стоит подумать о смене места жительства.
- Заниматься спортом. Но не сильно перегружать свой организм. Лучше всего будет, если вы займетесь легкими физическими упражнениями на открытом воздухе. Можно ли заниматься спортом зависит от стадии бронхиальной астмы, поэтому в этом случае лучше будет проконсультироваться с доктором.
- Избегать стрессовых ситуаций.
- Если вы заболели ОРВИ или ОРЗ, следует как можно быстрее обратиться к врачу и начать лечение.
- Можно поехать отдохнуть в санаторий или на курорт. Но очень важно, чтобы климат того места подходил вам, иначе это не даст никакого результат, а в некоторых случаях даже может спровоцировать новый приступ.
- Огородить себя от резких запахов.
- Дома как можно чаще делать влажную уборку, а особенно ежедневно вытирать пыль.
- Ежедневно хорошо проветривать помещение, в котором большое количество времени проводит больной.
Полезное видео
Ознакомьтесь визуально признаками обострения бронхиальной астмы на видео ниже:
С бронхиальной астмой можно жить. Важно, чтобы человек понимал от чего у него появилась эта болезнь и делал все для того, чтобы сократить количество приступов к минимуму. Для этого в обязательном порядке, как бы это банально не звучало, наблюдаться у врача. Ведь астма довольно опасная и коварная, человек должен быть готов к приступам и знать, как их облегчить.
Оцените статью:
Загрузка…
Источник

