Му эпиднадзор за корью

Корь 2019
06.03.2019
В непривитой популяции один больной корью может заразить от 12 до 18 человек.
О ситуации по кори
По информации Европейского регионального бюро ВОЗ за период с января по декабрь 2018 г. (данные получены из стран по состоянию на 1 февраля 2019 г.) корью заразились 82 596 человек в 47 из 53 стран Региона. В 72 случаях заболевание закончилось летально.
Крайне неблагополучная ситуация по кори (наиболее высокие показатели заболеваемости) в Украине, Грузии, Албании, Черногории, Греции, Румынии, Франции.
Так, по итогам прошедшего года
Украина — 1209,25 случаев кори на 1 миллион населения,
Сербия — 579,3 на млн.,
Грузия – 563,8 случаев на млн.,
Албания — 499,6 случаев на 1 млн.,
Израиль – 345,3 случая на 1 млн.,
Черногория – 322,6 на 1 млн.,
Греция – 196,8 на млн.,
Киргизия – 164,4 на 1 млн.,
Молдова – 84 на 1 млн.,
Румыния– 55,1 на 1 млн.,
Франция – 44,7 на 1 млн. населения,
Италия — 42,5 случая кори на 1 млн. населения.
Распространению кори на территории Российской Федерации препятствует достаточный уровень популяционного иммунитета у населения к вирусам кори, поддерживаемый в результате системной плановой работы по иммунизации против кори граждан в рамках национального календаря профилактических прививок, а также широкие противоэпидемические и профилактические мероприятия, проводимые при регистрации первых случаев заболевания.
https://www.rospotrebnadzor.ru/about/info/news/news_details.php?ELEMENT_ID=11283
Обзор
Корь — одна из самых высокозаразных вирусных инфекций, известных человеку.
Важно понимать, что корь — это не небольшая сыпь и лихорадка, которая проходит через несколько дней. Корь – это опасное инфекционное заболевание, которое может вызвать серьезные осложнения, вплоть до летального исхода, особенно у детей младше 5 лет.
Риску заболеть корью подвергается любой человек, не имеющий иммунитета к вирусу кори (не привитой или не выработавший иммунитет).
Также в группу риска входят работники медицинских учреждений и образовательных организаций, работники торговли, мигранты, кочующие группы населения и др.
Источник инфекции – только больной корью человек.
Возбудитель кори – вирус.
Вирус кори передается воздушно-капельным путем, при чихании, кашле, во время разговора.
В случае инфицирования корью беременной, возможен трансплацентарный путь передачи.
Риск заражения корью велик даже при кратковременном общении с больным.
Обычно, все те, кто не прошел вакцинацию, при общении с больным заболевают.
Заразен заболевший с последнего дня инкубационного периода до первых 5 дней с момента появления сыпи. Заразный период может удлиниться до 10 дня с момента появления сыпи в случае развития осложнений.
Наиболее распространенные симптомы кори включают в себя:
- лихорадка (380С и выше)
- общая интоксикация
- поэтапное появление сыпи (1 день – лицо, шея; 2 день – туловище; 3 день – ноги, руки)
- кашель
- конъюнктивит
Осложнения кори:
- слепота
- энцефалит (приводящий к отеку головного мозга), происходит в 1 из 1000 случаев
- менингиты, менингоэнцефалиты и полиневриты (в основном наблюдаются у взрослых)
- инфекции дыхательных путей (пневмония)
- корь может усугубить течение туберкулеза
- тяжелая диарея
- отит
Корь у беременных женщин ведет к потере плода.
1 ребенок из 300 получает осложнение кори в виде энцефалопатии.
После перенесенного заболевания формируется пожизненный иммунитет.
Профилактика кори
В Российской Федерации ведется строгая регистрация, учет и статистическое наблюдение за случаями заболевания корью.
При выявлении заболевшего корью, медицинские работники сообщают об этом, направляя экстренное извещение в территориальный орган, осуществляющий государственный санитарно – эпидемиологический надзор в течение 2 часов. По каждому случаю проводится эпидемиологическое расследование.
Также каждый случай заболевания корью регистрируются в электронной Единой международной системе индивидуального учета (CISID).
Эти важные мероприятия позволяют своевременно отреагировать и минимизировать риск распространения инфекции среди населения путем локализации очага инфекции.
О карантине
При выявлении очага инфекции в организованном коллективе (детском дошкольном, общеобразовательном, а также с круглосуточным пребыванием взрослых), контактировавшие с больным корью находятся под медицинским наблюдением в течение 21 дня. До 21 дня с момента выявления последнего заболевшего в учреждение не принимаются не привитые против кори и не болевшие корью.
Говоря о профилактике кори, следует начать с наиболее эффективной меры профилактики – вакцинопрофилактики.
Вакцинация против кори может проводиться как в плановом порядке, так и по эпидемическим показаниям.
Плановая вакцинация
В Российской Федерации иммунизация против кори проводится в соответствии с Национальным календарем профилактических прививок, который регламентирует сроки введения препаратов. Прививка против кори детям проводится, как правило, одновременно с прививкой против эпидемического паротита (комплексной вакциной корь-паротит), а также против краснухи.
Плановая иммунизация детей проводится в возрасте 1 год и в 6 лет. Взрослых, не болевших корью ранее, не привитых или привитых против кори однократно, прививают в возрасте до 35 лет. До 55 лет включительно прививают взрослых, относящихся к группам риска (медицинские работники, работники образовательных организаций и пр.).
После двукратного введения вакцины, так же, как и после переболевания корью, формируется стойкий длительный иммунитет к этой инфекции.
Вакцина против кори эффективна и безопасна.
Иммунизация по эпидемическим показаниям
Проводится лицам, имевшим контакт с больным корью (при подозрении на заболевание), не болевшим корью ранее, не привитым, привитым однократно — без ограничения возраста.
Иммунизация против кори по эпидемическим показаниям проводится в первые 72 часа с момента контакта с больным.
Детям, имевшим контакт с заболевшим корью, которые не могут быть привиты против кори по той или иной причине (не достигшим прививочного возраста, не получившим прививки в связи с медицинскими противопоказаниями или отказом родителей от прививок), не позднее 5-го дня с момента контакта с больным вводится нормальный иммуноглобулин человека.
Детям и взрослым, получившим вакцинацию в полном объеме, в сыворотке крови которых не обнаружены антитела в достаточном количестве, проводится повторная вакцинация.
В связи со слабой реактогенностью коревой вакцины, поствакцинальные осложнения возникают крайне редко.
Преимущество вакцинации заключается в том, что люди, которые получают правильные дозы, никогда не заболеют корью, даже если они заражены.
Если не известен вакцинальный статус?
Показателем наличия иммунитета к кори является присутствие в крови специфических иммуноглобулинов класса G (IgG).
При лабораторно-подтвержденном нормальном титре антител вакцинация не проводится.
Если титр антител ниже нормы, или вообще отсутствует – проводится вакцинация.
Особое внимание уделяется выявлению не привитых и не болевших среди труднодоступных слоев населения (мигрантов, беженцев, кочующих групп населения).
Для эффективной защиты населения от кори, охват прививками против кори должен составлять не менее 95%, т.е. 95% населения должно быть вакцинировано и ревакцинировано.
Источник
Корь — вирусное заболевание с воздушно-капельным путем передачи. Источником инфекции является больной человек. Восприимчивость к кори очень высокая. Заражаются практически все незащищенные лица, имевшие хотя бы кратковременный контакт с больным корью. От 1 заболевшего могут заразиться до 18 контактировавших с ним человек.
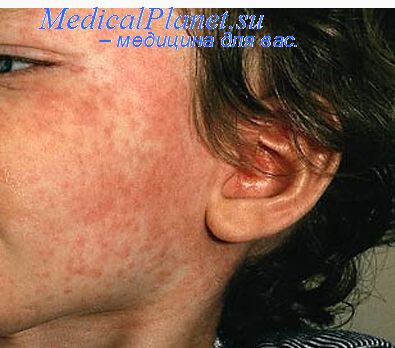
Клинически корь протекает с высокой температурой до 40оС, насморком, конъюнктивитом. С 4-5 дня заболевания появляется сыпь. Характерна этапность высыпания – сначала сыпь появляется за ушами, на лице и шее, далее – грудь и туловище, затем – на руках и ногах.
В последние годы диагноз кори в обязательном порядке подтверждается результатами исследования крови на специфические коревые иммуноглобулины М.
Возникающие осложнения после перенесенной кори развеивают ошибочное представление о кори, как о легком заболевании. Осложнения наступают у каждого 15 заболевшего корью. Могут развиться воспаления уха (отиты), придаточных пазух носа (гаймориты), легких (пневмонии), а также воспаление мозговых оболочек (энцефалиты), приводящие к необратимому повреждению головного мозга. Возможны эпилептические припадки, поражение роговицы глаз и слепота, потеря слуха и др. Бывают и летальные исходы заболевания.
Специфического лечения против кори не существует. Единственным надежным методом предупреждения кори является иммунизация. В связи с неблагополучной эпидситуацией по кори в зарубежных странах в целях предупреждения распространения коревой инфекции на территории страны по поручению Правительства Российской Федерации Роспотребнадзором разработано и утверждено постановление Главного государственного санитарного врача Российской Федерации от 06.03.2019 № 2 «О проведении подчищающей иммунизации против кори на территории Российской Федерации». Сделать прививки против кори в медицинской организации по месту жительства в период с 01.04.2019 по 01.10.2019 может любой гражданин Российской Федерации, не болевший корью, не получивший прививки против кори ранее в соответствии с национальным календарем профилактических прививок и не имеющий сведений о прививках против кори.
Плановая вакцинация детей проводится в 1 год и ревакцинация в 6 лет. Плановая иммунизация взрослых, не имеющих сведений о прививках, проводится в возрасте до 35 лет, а также до 55 лет прививаются лица из «групп риска» — работники лечебно-профилактических учреждений, образовательных учреждений, социальной сферы и коммунального обслуживания, работники транспорта, торговли и лица, работающие вахтовым методом.
Необходимо иметь две прививки против кори документально подтвержденных. Не привитые в детстве взрослые прививаются двукратно с интервалом не менее 3-х месяцев между прививками.
После двух введений вакцины иммунитет формируется в 95% случаев, после одного введения – в 69-81%. Длительность иммунитета после вакцинации – не менее 20 лет и по некоторым данным — пожизненная (сравнима с таковым при естественной инфекции).
Угрозе заболевания подвергаются не болевшие корью, не привитые или привитые однократно. Особую опасность заболевание представляет для детей в возрасте до 1 года, не подлежащих прививкам по возрасту, а также для детей до 5 лет, относящихся к «группе риска» в связи с риском возникновения осложнений.
В окружении больного прививкам против кори подлежат все лица, имевшие даже кратковременный контакт с заболевшим, без ограничения возраста, не болевшие корью ранее, не привитые или привитые против кори однократно. Прививки проводятся в первые 72 часа с момента выявления больного.
Детям, не привитым против кори по возрасту или не получившим прививки в связи с медицинскими противопоказаниями или отказом от прививок, вводится иммуноглобулин человека нормальный не позднее 5-го дня с момента контакта с больным.
Свой иммунный статус (наличие защитных антител) по кори можно узнать, если провести анализ крови на коревые антитела (иммуноглобулины G).
Для предупреждения кори лицам, выезжающим за рубеж, не болевшим корью, не привитым, а также привитым однократно, необходимо привиться не менее чем за 10 дней до отъезда.
Будьте внимательны к своему здоровью. Своевременно обращайтесь за медицинской помощью при возникновении заболевания, чтобы избежать осложнений и не заразить окружающих. Сделать прививку и предупредить заболевание или облегчить течение болезни проще, чем подвергать себя риску заболеть тяжелой формой кори.

Источник
В соответствии с научными предпосылками и практическими возможностями борьба с корью должна осуществляться в три этапа: первый — предотвращение вспышек инфекции и летальных исходов болезни, второй — стойкое обеспечение спорадического уровня заболеваемости, третий — составление программы ликвидации инфекции (эрадикация возбудителя).
Уже имеются все научные предпосылки для решения задач первого этапа. Успешное решение задач борьбы с любой инфекцией в масштабах всей страны возможно только в условиях осуществления единой системы эпидемиологического надзора.
Целью национальной программы эпидемиологического надзора за корью является снижение заболеваемости во всех субъектах России до спорадического уровня путем недопущения вспышек инфекции, а также уменьшения тяжести заболевания, частоты осложнений и предотвращения летальных исходов болезни.
Эпидемиологический надзор за корью основан на эпидемиологическом наблюдении за факторами риска, определяющими интенсивность эпидемического процесса. Факторы риска при кори определяются: 1) фактической заболеваемостью с оценкой полноты выявления пациентов и эффективности диагностики, клинической симптоматики, прививочного анамнеза больных, распределения инфекции во времени, по территориям, по возрастным группам и контингентам населения; 2) фактической восприимчивостью к кори различных групп населения на разных территориях страны, определяемой с помощью количественных иммунологических тестов.
По распространенности этих факторов определяют контингента повышенного риска заболевания; такими контингентами являются группы населения на каждой конкретной территории, среди которых в настоящее время отмечаются наибольший уровень заболеваемости и наименьшая иммунная прослойка (защищенность).
В соответствии со спецификой факторов риска, свойственных коревой инфекции, эпидемиологический надзор включает 6 взаимосвязанных компонентов, осуществляемых планово и экстренно (в эпидемических очагах): 1) эпидемиологическое наблюдение; 2) иммунологический контроль; 3) клиническое наблюдение; 4) эпидемиологический анализ и эпидемиологическая диагностика (включая контроль фактической эффективности мероприятий); 5) разработку рекомендаций по совершенствованию профилактических и противоэпидемических мероприятий.
Эпидемиологическое наблюдение — это система сбора, «консолидации» информации не только о регистрируемой заболеваемости, но и о распространении в населении факторов риска, обусловливающих динамику эпидемического процесса, а также материалов, характеризующих эффективность профилактических и противоэпидемических мероприятий. Эти данные необходимы для прогнозирования тенденции эпидемического процесса, разработки эпидемиологически обоснованных рекомендаций и принятия адекватных управленческих решений.
Иммунологический контроль — это комплексное иммунологическое обследование различных возрастных и профессиональных групп населения, предусматривающее решение многообразных задач эпидемиологического надзора. Иммунологический контроль позволяет оценить фактическую привитость и защищенность детей против кори, уровни индивидуального и коллективного иммунитета, эффективность плановой и экстренной иммунопрофилактики, интенсивность эпидемического процесса, качество диагностики и полноту выявления больных.
Результаты иммунологического контроля позволяют обосновать меры по совершенствованию календаря профилактических прививок и экстренной коррекции иммунной прослойки. Плановый иммунологический контроль включает обследование организованных и неорганизованных детей каждого года жизни, а также взрослых (по 100 сывороток крови на каждый год жизни детей и каждую возрастную группу взрослых раздельно в городах и сельской местности). Экстренный иммунологический контроль проводится в очагах кори. Его объем зависит от размеров очага и определяется эпидемиологом. Все выявленные серонегативные к кори лица подлежат немедленной иммунизации.
Иммунологический контроль является неотъемлемой составной частью эпидемиологического надзора за инфекциями, управляемыми средствами специфической профилактики. Это целиком и полностью относится и к эпидемиологическому надзору за коревой инфекцией. Чем больших успехов в борьбе с корью удается добиться, т.е. чем ниже будет уровень заболеваемости, тем более важную роль и значение будет приобретать иммунологический контроль, особенно на этапе ликвидации этой инфекции.
Клиническое наблюдение осуществляется с целью раннего и полного активного выявления больных. Это особенно важно при заносе кори в детские коллективы, в которых регистрируются случаи заболевания среди привитых, клиническое течение которых без манифестно выраженных патогномоничных симптомов представляет известные трудности для дифференциальной диагностики.
Эпидемиологический анализ и эпидемиологическая диагностика (включая контроль фактической эффективности проводимых мероприятий) необходимы для прогнозирования тенденций эпидемического процесса и разработки эффективных мер борьбы с инфекциями.
Эпидемиологический анализ должен включать оценку следующих мероприятий: организация прививочной работы, своевременность, полнота охвата населения иммунопрофилактикой, обоснованность медицинских противопоказаний к прививкам, эффективность консультативно-прививочной помощи; фактическая привитость населения в се соответствие данным прививочной документации, фактическая защищенность населения; распространенность заболеваемости во времени, по территориям (в городской и сельской местности) и по возрастным группам населения, по детским учреждениям и т. п.; сроки диагностики и изоляции больных, клинические формы болезни, частота осложнений и летальных исходов; сроки и обоснованность проведенных противоэпидемических мероприятий, сроки ликвидации очагов с групповыми заболеваниями, доля вспышечной заболеваемости.
Эпидемиологический анализ должен составлять важнейший раздел работы эпидемиологов, однако до настоящего времени ему не уделяется достаточного внимания. Так, по данным С. С. Спотаренко и соавт. (1982), эпидемиологи сельских районных санэпидстанций уделяют эпидемиологическому анализу лишь 0,58-1,76% своего рабочего времени.
Основными критериями эффективности использования результатов эпиднадзора являются снижение заболеваемости, очаговости, летальности в сочетании с повышением качества проведения профилактических и противоэпидемических мероприятий.
— Читать далее «Эпидемиология ветряной оспы. Клиника и диагностика вентрянки»
Оглавление темы «Эпидемиология кори. Паротит»:
1. Источник кори. Механизм передачи кори
2. Иммунитет к кори. Эпидемический процесс кори
3. Клиника кори. Диагностика кори
4. Профилактика кори. Вакцинация против кори
5. Этапы борьбы с корью. Эпидемиологический надзор за корью
6. Эпидемиология ветряной оспы. Клиника и диагностика вентрянки
7. Эпидемический паротит. Источник эпидемического паротита
8. Восприимчивость к свинке (паротиту). Эпидемиология свинки (паротита)
9. Клиника свинки (паротита). Диагностика свинки (паротита)
10. Краснуха. Источник и механизм передачи краснухи
Источник

