Национальная программа 2012 бронхиальная астма


НАЦИОНАЛЬНАЯ ПРОГРАММА «БРОНХИАЛЬНАЯ АСТМА У ДЕТЕЙ. СТРАТЕГИЯ ЛЕЧЕНИЯ И ПРОФИЛАКТИКА

Национальная программа – специализированный документ, отражающий мнение ведущих специалистов, работающих в области бронхиальной астмы. Впервые был создан в 1997 году по инициативе А. Г. Чучалина, став формуляром диагностики, лечения и профилактики БА у детей, адресованным не только специалистам пульмонологам, аллергологам, но и широкому кругу практических педиатров, врачей общей практики.

БРОНХИАЛЬНАЯ АСТМА у детей заболевание, в основе которого лежит хроническое аллергическое воспаление бронхов с участие ряда клетокэозинофилов, нейтрофилов, тучных клеток, лимфоцитов. Это сопровождается гиперреактивностью дыхательных путей, приступами затрудненного дыхания в результате распространенной бронхиальной обструкции, обусловленной бронхоконстрикцией, гиперсекрецией слизи, отеком стенки бронха.

• БА – одно из самых распространенных хронических заболеваний детского возраста, за последние 20 лет распространенность ее заметно выросла; • гиподиагностика и поздняя диагностика БА остается проблемой современной отечественной педиатрии; • БА у детей является серьезной медико-социальной и экономической проблемой; • в числе факторов риска смерти от БА – тяжелое течение болезни, врачебные ошибки (неправильная терапия, отсутствие плана лечения и письменных рекомендаций для больного), низкий социальный статус семьи больного; • начавшись в детстве, БА у многих продолжается в зрелом возрасте.

Особенности клиники и диагностики БА у детей раннего возраста: Дети 0 -2 года. БА отличается клинической вариабельностью , сохраняя черты аллергического наследственно обусловленного заболевания. Раннему развитию БА способствует внутриутробная сенсибилизация плода вследствие повышенной проницаемости фетоплацентарного барьера. Неблагоприятное влияние оказывают профессиональные вредности, активное и пассивное табакокурение матери.

Среди факторов постнатальной сенсибилизации важное значение имеет избыточная антигенная экспозиция в первые годы жизни ребенка. Основными сенсибилизирующими факторами являются пищевые аллергены (куриный белок, белок коровьего молока, пшеница, рыба, орехи, какао, цитрусовые, ряд ягод, овощей). С первых месяцев жизни начинает возрастать роль бытовых аллергенов (у большинства сенсибилизация к домашней пыли и клещам). С 3 -4 лет возрастает роль пыльцевых аллергенов.

«Атопический марш» – этапность в смене спектра сенсибилизации у детей раннего возраста – когда появлению первых типичных приступов экспираторной одышки предшествуют проявления атопического дерматита, острые аллергические реакции на различные пищевые продукты, медикаменты (в виде экзантем, крапивницы, отеков Квинке), повторные респираторные заболевания. Нередко расцениваются врачами как ОРВИ, бронхиты, пневмонии. Больные неадекватно лечатся антибиотиками, что лишь способствует лекарственной сенсибилизации, проявляющейся различными клиническими вариантами лекарственной аллергии. В последнее время отмечается ранняя сенсибилизация к широкому спектру аллергенов (полисенсибилизация).

Индекс риска астмы (Asthma Predictive Index, API) для выявления факторов, предрасполагающих к БА в раннем детстве: Распознаются дети с высоким риском астмы (2 -3 лет) >3 (4) эпизодов свистящих хрипов за последний день И Один большой критерий • У одного из родителей подтвержденный диагноз астмы • Подтвержденный диагноз атопического дерматита • Чувствительность к аэроаллергенам ИЛИ два малых критерия • Чувствительность к пищевым аллергенам • Эозинофилия в крови (>4%) • Свистящее дыхание не связано с инфекцией
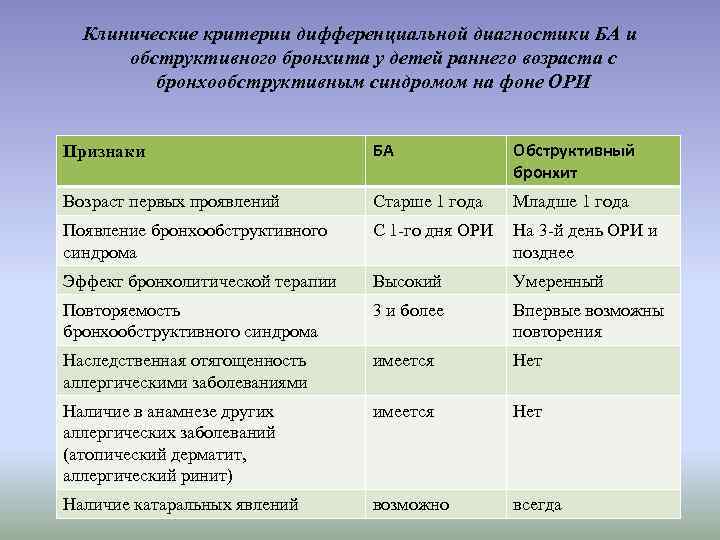
Клинические критерии дифференциальной диагностики БА и обструктивного бронхита у детей раннего возраста с бронхообструктивным синдромом на фоне ОРИ Признаки БА Обструктивный бронхит Возраст первых проявлений Старше 1 года Младше 1 года Появление бронхообструктивного синдрома С 1 -го дня ОРИ На 3 -й день ОРИ и позднее Эффект бронхолитической терапии Высокий Умеренный Повторяемость бронхообструктивного синдрома 3 и более Впервые возможны повторения Наследственная отягощенность аллергическими заболеваниями имеется Нет Наличие в анамнезе других аллергических заболеваний (атопический дерматит, аллергический ринит) имеется Нет Наличие катаральных явлений возможно всегда

В этом возрасте необходимо исключать и другие причины обструкции: бронхолегочная дисплазия, гастроэзофагальный рефлюкс, аспирация инородного тела, врожденные аномалии легких и сердца, первичная цилиарная дискинезия и др.

Дошкольники (от 3 до 5 лет). • Главным ключевым критерием дифференциальной диагностики фенотипа астмы является персистирование на протяжении последнего года. • Наиболее частые триггеры – вирусы. Возможна провокация приступов БА физической нагрузкой. • Кожные пробы с аллергенами или определение специфических Ig. E-антител позволяет определить аллергическую природу заболевания. • Клинически значимая между контактом с аллергеном и появлением симптомов. • Важным для постановки диагноза является отчетливый положительный эффект от применения бронходилятаторов и ингаляционных глкокортикостероидов и возврат симптомов после отмены этой терапии.

Школьники (от 6 до 12 лет). Приступы в этом возрасте также наиболее часто провоцируются аллергенами, респираторными вирусами, физической нагрузкой. При выборе лечения следует прежде всего ориентироваться на предшествующую тяжесть заболевания.

Подростки В этом возрасте нередко меняется тяжесть течения БА, у отдельных детей приступы вообще проявляются впервые, часть детей «перерастают» заболевание. Симптомы заболевания существенно уменьшаются и даже исчезают. Сложность ведения подростков определяется появлением у них вредных привычек (табакокурения), некритичной оценкой ими своего состояния, отсутствием преемственности и нерегулярностью врачебного наблюдения, низкой приверженности терапии. Весьма часта провокация приступов физ. нагрузкой, психоэмоциональными факторами. Требуется дифференцировать с дисфункцией голосовых связок (возрастная мутация голоса), аспирацией инородных тел, гипервентиляционным синдромом, начальными проявлениями ХОБЛ.

БА у детей с ожирением У больных БА с избыточной массой тела отмечается ряд особенностей: • относительно низкие легочные объемы по сравнению с лицами, имеющими нормальную массу; • отрицательная корреляционная зависимость ИМТ с диаметром дыхательных путей (максимально выражена в популяции лиц мужского пола); • низкая функциональная активность дыхательной мускулатуры, что ассоциировано со снижением максимального давления вдоха; • снижение экскурсии грудной клетки; • усиление сократительного ответа гладкой мускулатуры бронхов в ответ на контрактильные стимулы, обусловливающие удлинение актов вдоха и выдоха.

Жировая ткань продуцирует целый ряд провоспалительных медиаторов, что оказывает стимулирующее действие в отношении воспалительной активности при БА. Рекомендовано обогащение диеты ω3 полиненасыщенными жирными кислотами, особенно в комбинации с элиминационными мероприятиями может существенно уменьшить симптомы БА и улучшить качество жизни. Диетотерапия и специальный комплекс упражнений могут привести к значительному приросту дыхательных объемов ФВД при похудании.

Дифференциальная диагностика БА у детей Заболевания верхних дыхательных путей Заболевания нижних дыхательных путей Прочие состояния Аллергический ринит Хронический ринит Синусит Гипертрофия аденоидов и/или тонзиллярных миндалин Ларингомаляция Новообразования гортани и глотки Дисфункция голосовых связок Обструктивный бронхит вирусной и бактериальной этиологии, в том числе микоплазменной и хламидийной Коклюш Трахео-пищеводный свищ Сдавление трахеи и крупных бронхов Трахеобронхомаляция и другие пороки развития Хронический бронхит вследствие ингаляции табачного дыма и токсических газов Бронхолегочная дисплазия Бронхиолит Пневмония Отек легких Интерстициальные заболевания легких Легочная эозинофилия Легочный гемосидероз Аспирация инородных тел Муковисцидоз Иммунодефицитные состояния, протекающие с поражение легких Легочные микозы Синдром цилиарной дискинезии Синдром хронической аспирации Гастроэзофагеальный рефлюкс Туберкулез Врожденные пороки сердца

Заподозрить отличное от БА заболевание при выявлении следующих симптомов: 1. По данным анамнеза: • появление симптомов заболевания с рождения; • респираторный дистресс синдром и/или применение ИВЛ в периоде новорожденности; • неврологическая дисфункция в неонатальном периоде; • отсутствие эффекта от применения бронхолитиков и ответа на терапию даже высокими дозами ингаляционных и пероральных глюкокортикостероидов; • свистящие хрипы, связанные с кормлением или рвотой; • затруднение глотания и/или рецидивирующая рвота; • диарея; • плохая прибавка массы тела; • длительно сохраняющая потребность в оксигенотерапии.

2. По данным физикального обследования: • деформация концевых фаланг пальцев в виде «барабанных палочек» ; • шумы в сердце; • стридор; • очаговые изменения в легких; • крепитация при аускультации; • резкий цианоз;

3. По результатам лабораторных и инструментальных исследований: • очаговые или инфильтративные изменения на рентгенограмме органов грудной клетки; • анемия; • необратимость обструкции дыхательных путей; • выраженная гипоксемия.

Признаки, характерные для дебюта БА: • частые эпизоды БОС (чаще одного раза в месяц); • кашель или одышка, появляющиеся при физической нагрузке; • ночной кашель; • кашель и одышка, повторяющиеся вне ОРВИ и не связанные с определенным сезоном; • эпизоды БОС, сохраняющиеся у ребенка старше 3 лет. У детей старше 5 лет помочь в дифференциальной диагностике может исследование функции внешнего дыхания, а также оценка реакции на терапию бронходиллятаторами, глюкокортикостероидами и элиминационные мероприятия.

Диспансерное наблюдение детей, больных БА Цель диспансерного наблюденияпредотвращение прогрессирования заболевания и достижение контроля БА; Диспансерное наблюдение предусматривает этапность, доступность, преемственность на основе унифицированных подходов диагностике, лечению и профилактике; Одно из главных условий диспансерного наблюдения детей с БА — мониторирование заболевания участковым педиатром и специалистами.

Задачи участкового педиатра: • раннее выявление детей с БА; • наблюдение детей с риском развития БА проводится в декретированные сроки: на первом году – ежемесячно первые 6 мес. , затем в 9 и 12 мес. , далее ежегодно; • нередко начальные проявления БА протекают под маской респираторной инфекции, поэтому «часто болеющие дети» требуют углубленного обследования и направления к специалистам; • контроль за детьми с БА осуществляется в соответствии с индивидуальным планом наблюдения: с легкой БА 1 раз в 12 мес. , среднетяжелой и тяжелой – не реже 1 раза в 6 мес. (с исследованиями ФВД); • амбулаторное лечение БА проводится по показаниям или рекомендациям специалиста;

• оценка эффективности начальной противовоспалительной базисной терапии у детей со среднетяжелой и тяжелой БА проводится через 1 мес. , далее при эффективности терапии – через 3 -6 мес. При неэффективности необходима госпитализация в специализированный стационар; • обязательный компонент – выявление и санация очагов хронической инфекции; • отбор детей с БА для этапного лечения в местных санаториях, специализированных детских санаториях, детских дошкольных учреждениях и оздоровительных лагерях; • организация восстановительного комплексного лечения; • оформление медицинских заключений для детейинвалидов с тяжелой БА; • советы по профориентации ребенка.

Показания к госпитализации: • проведение дифференциальной диагностики астмы в сомнительных случаях при невозможности ее проведения в условиях поликлиники (соматическое, пульмонологическое, аллергологическое отделение); • обострение (приступ) астмы, не купирующийся в амбулаторных условиях (соматическое, реанимационное отделение); • астматический статус; • подбор схем терапии у больных с тяжелой, резистентной к обычной терапии астмой; • возможные выраженные побочные эффекты противоастматических препаратов.

Критерии эффективности диспансеризации: • частота обострений астмы и их суммарная продолжительность; • длительность и полнота ремиссии (полный контроль астмы); • дни нетрудоспособности матери в связи с уходом за ребенком, дни пропущенных занятий в школе; • количество дней, проведенных больным в стационаре за год; • динамика показателей ФВД в период ремиссии.

Вакцинация детей с БА: Целесообразно вакцинировать детей с БА, ведущими триггерами обострения у которых являются респираторные инфекции. • иммунизация проводится только в периоды ремиссии ( в том числе и медикаментозной) длительностью не менее 4 -8 нед. ; • при рецидивировании респираторной патологии возможна вакцинациция пневмококовой инфекции (ПКИ 7 или Пневмо-23), у детей раннего возраста групп риска – против гемофильной инфекции (Акт. Хиб; Пентаксим или Хиберикс); • вакцинация всегда проводится на фоне базисной терапии основного заболевания; • дети, получающие АСИТ могут быть вакцинированы только по строгим показаниям бесклеточной коклюшной вакциной или АДС, АДС-М, противополиомиелитной инактивированной вакциной через 2 -4 нед. после введения очередной дозы аллергена с последующим продолжение АСИТ через 4 -5 недель после вакцинации.

СПАСИБО ЗА ВНИМАНИЕ!
Источник
65
Бронхиальная астма у детей. Стратегия лечения и профилактика: национальная программа. – М., 2012. – 182 с.
5.
Глобальная стратегия лечения и профилактики бронхиальной астмы / под ред. А.Г. Чучалина. – М.: Атмосфера, 2007. – 104 с.
6.
Современные аспекты диагностики и лечения аллергического ринита / В.А. Ревякина, Л.Л. Виленчик, О.Ф. Лукина, Т.А. Филатова // Российский аллергологический журнал. – 2007. – № 5. – С. 36-45.
8. Фисенко, В. Ремоделирование при бронхиальной астме: принципы формирования и возможности фармакологического воздействия / В. Фисенко, Н. Чичкова // Врач. – 2006. – № 12. – С. 14-20.
9. Bartrman, U. The role of transforming growth factor in lung development and disease / U. Bartrman, C.P. Speer // Cetst. – 2004. – Vol. 125. – P.754-765.
10. Allergic rhinitis and its impact on asthma (ARIA) / J. Bousquet, P. van Cauwenberge, N. Khaltaev [et al.] // J. Allergy Clin. Immunol. – 2001. – Vol. 108, № 5. – P. S147-334.
11. Barnes, P.J. The cytokine network in asthma and chronic obstructive pulmonary disease / P.J. Barnes // J. Clin. Invest. – 2008. – Vol.
118. – P. 3546-56.
12. Glucocorticoids upregulate FOXP3 expression and regulatory T cells in asthma / C. Karagiannidis, M. Akdis, P. Holopainen [et al.] // J.
Allergy Clin. Immunol. – 2004. – Vol. 114. – P. 1425-33.
УДК 616-002.3:612.11-053.2 © Ф.Г.Садыков, Л.Ф. Латыпова, В.В. Викторов, Х.И. Латыпов, Л.З. Хамидуллина, Р.Н. Раянова, 2014 Ф.Г.Садыков, Л.Ф. Латыпова, В.В. Викторов, Х.И. Латыпов, Л.З. Хамидуллина, Р.Н. Раянова
ОСОБЕННОСТИ ИЗМЕНЕНИЙ ПЕРИФЕРИЧЕСКОЙ КРОВИ
У ДЕТЕЙ С РЕЦИДИВИРУЮЩИМ ФУРУНКУЛЕЗОМ
ГБОУ ВПО «Башкирский государственный медицинский университет»
Минздрава России, г. Уфа В последние годы отмечается увеличение частоты рецидивирующих фурункулезов у детей, причиной которых является несостоятельность систем защиты организма. Ранним диагностическим признаком их может явиться анемия или лейкопения. В связи с этим изучена частота лейкопений и железодефицитных анемий среди детей с фурункулезами. Установлена высокая частота лейкопений по сравнению с анемиями среди детей с фурункулезами. Выявлен более высокий удельный вес гематологических изменений у детей в возрасте старше 7 лет. Причем изменения периферической крови у детей до 6 лет были почти равными как у девочек, так и у мальчиков. В возрасте старше 7 лет анемии и лейкопении преобладали у мальчиков, а старше 14 лет – у девочек с фурункулезами. Определение частоты лейкопений и анемий среди детей с фурункулезами позволит выделить группы риска по неблагоприятному течению болезни, предупредить осложнения, повысить эффективность терапии и улучшить прогноз болезни.
Ключевые слова: фурункулезы, лейкопении, железодефицитные анемии, дети.
F.G. Sadykov, L.F. Latypova, V.V. Viktorov, Kh.I. Latypov, L.Z. Khamidullina, R.N. Rayanova
CHANGES OF PERIPHERAL BLOOD IN CHILDREN WITH RECURRENT
FURUNCULOSIS
Recent years witness an increase of furunculosis incidence among children, the reason for this being failure of body defense system. Its early diagnostic feature is anemia or leukopenia. In this regard, the proportion of leukopenia and iron-deficiency anemia among children with furunculosis has been studied. It was established that leukopenia has a higher incidence rate than anemia.
A higher proportion of hematologic changes has been revealed in children older than 7. Besides, changes of peripheral blood in children under 6 years old were equal both in boys and girls; in children older than 7 anemia and leukopenia prevailed among boys; in children older than 14 – in girls with furunculosis. Determination of leucopenia and anemia occurrence among children with furunculosis will help to distinguish risk groups for unfavorable course of the disease, to prevent complications, to improve treatment efficacy and prognosis for the disease.
Key words: furunculosis, leucopenia, iron-deficiency anemia, children.
–  –  –
ЛИТЕРАТУРА Алексеев, Н.А. Клинические аспекты лейкопений – нейтропений и функциональных нарушений нейтрофилов. – СПб.: Фолиант, 2002. – 416 с.
Батраков, А.В. Клинико-лабораторное обоснование применения светодиодного излучения длиной волны 470 нм в комплексном 2.
лечении больных фурункулами лица: автореф. дис. … канд. мед. наук. – СПб., 2012. – 27 с.
Галинкин, Ф.В. Клинико-иммунологические исследования при хроническом рецидивирующем фурункулезе: автореф. дис. … 3.
канд. мед. наук. – М., 1968. – 22 с.
Гомоляко, А.В. Иммунный статус у больных хроническим рецидивирующим фурункулезом / А.В.Гомоляко, И.А.Новикова, 4.
А.С. Прокопович // Медико-биологические проблемы жизнедеятельности. – 2010. – Т. 1. – С. 70-76.
Имбряков, К.В. Оценка заболеваемости и варианты стационарного лечения больных с фурункулами и карбункулами лица / К.В.
5.
Имбряков, В.Ю. Никольский // Стоматология. – 2012. – Т. 91, № 2. – С. 29-32.
Карабинская, А. В. Ликопид в лечении рецидивирующего фурункулеза у детей / А.В. Карабинская, Л.Ф. Чернецова, П.Б. Зотов, 6.
Г.А. Костоломова // Справочник педиатра. – 2005. – № 3. – С. 62-63.
Лютов, К.В. Патогенетические аспекты лечения и профилактики хронического рецидивирующего фурункулеза у детей: автореф. дис. … канд. мед. наук. – Кемерово, 2006. – 23 с.
Малимон, Т.В. Фурункулы лица у детей и подростков. Методы профилактики и лечения: автореф. дис. … канд. мед. наук. – 8.
Пермь, 2006. – 19 с.
Манько, К.С. Дифференцированный подход к назначению синтетических иммунорегуляторных пептидов в составе комплексной терапии хронического рецидивирующего фурункулеза: автореф. дис. … канд. мед. наук. – М., 2006. – 22 с.
Новикова, И. А. Особенности нитроксидного статуса лейкоцитов у больных хроническим рецидивирующим фурункулезом / 10.
И.А. Новикова, А.В. Гомоляко // Клиническая лабораторная диагностика. – 2010. – № 8. – С. 34-36.
Рутенбург, Д.Г. Психонейроиммунологические аспекты хронических рецидивирующих гнойно-воспалительных заболеваний/ 11.
Д.Г. Рутенбург, А.В. Конычев, О. В. Кокорев // Вестник хирургии им. И.И. Грекова. – 2008. – Т. 167, №5. – С. 119-122.
Сетдикова, Н.Х. Иммуномодуляторы в комплексной терапии иммунокомпрометированных пациентов: автореф. дис. … д-ра 12.
мед. наук. – М., 2002. – 32 с.
Хлыбов, В.С. Клинико-лабораторное обоснование применения антиоксиданта мексидол в комплексном лечении фурункула 13.
лица: автореф. дис. … канд. мед. наук. – Волгоград, 2012. – 21с.
Щербакова О.А. Комплексная терапия больных хроническим рецидивирующим фурункулезом с нарушением аффинности 14.
иммуноглобулинов: автореф. дис. … канд. мед. наук. – М., 2004. – 23 с.
15. Dahle K.W., Sontheimer R.D. The Rudolph sign of nasal vestibular furunculosis: questions raised by this common but under-recognized nasal mucocutaneous disorder // Dermatology Online Journal. – 2012. – V. 18. I. 3. – P. 6.
16. Holten-Andersen L. Dalsgaard I. Buchmann K. Baltic salmon, Salmo salar, from Swedish river Lule alv is more resistant to furunculosis compared to rainbow trout // PLoS ONE [Electronic Resource]. – 2012. – V. 7. I. 1. – P. 29571.
17. Romstad AB. Reitan LJ. Midtlyng P. Gravningen K. Evensen O. Development of an antibody ELISA for potency testing of furunculosis (Aeromonas salmonicida subsp salmonicida) vaccines in Atlantic salmon (Salmo salar L) // Biologicals. –2012. – V. 40. I. 1. – P.67-71.
Медицинский вестник Башкортостана. Том 9, № 3, 2014
18. Baba-Moussa L. Sina H. Scheftel JM. Moreau B. Sainte-Marie D. Kotchoni SO. Prevost G. Couppie P. Staphylococcal Panton-Valentine leucocidin as a major virulence factor associated to furuncles. PLoS ONE [Electronic Resource]. –2011. – V. 6. I. 10. – P. 25716.
19. Novikova IA. Gomoliako AV. Leukocyte nitric oxide status in patients with chronic recurrent furunculosis // Klinicheskaia Laboratornaia Diagnostika. – 2010. – V. 8. I. 34. – P. 6.
20. Gonnelli D. Degardin N. Guidicelli T. Magalon G. Bardot J. Surgical managing of current cutaneous infections in children. Archives de Pediatrie. – 2010. – V. 17. I. 9. – P. 1373-9.
21. Hamaliaka A. Novikova I. Nitric oxide production disorders in leukocytes of patients with recurrent furunculosis // Biomedical Papers of the Medical Faculty of Palacky University in Olomouc, Czech Republic. – 2010. – V. 154(2). – P. 163-7.
22. Atanaskova N. Tomecki KJ. Innovative management of recurrent furunculosis // Dermatologic Clinics. – 2010. – V. 28(3). – P. 479-87.
УДК 616.314-089.23-053.2/.6:616.716.1./4-007-073 © Ф.В. Гиззатуллина, Ф.Ф. Маннанова, Т.А. Чудинова, 2014
Ф.В. Гиззатуллина1, Ф.Ф. Маннанова1, Т.А. Чудинова2
ЧАСТОТА ВСТРЕЧАЕМОСТИ ПЕРЕКРЕСТНОЙ ОККЛЮЗИИ
И ЕЕ РАЗНОВИДНОСТЕЙ У ДЕТЕЙ И ПОДРОСТКОВ Г. УФЫ
1ГБОУ ВПО «Башкирский государственный медицинский университет»
Минздрава России, г. Уфа 2МБУЗ «Детская стоматологическая поликлиника №3», г. Уфа Частота перекрестной окклюзии по данным многочисленных литературных источников варьирует от 0,39 до 60,1%.
Нами изучена частота встречаемости перекрестной окклюзии и ее разновидностей среди детей и подростков с зубочелюстными аномалиями в возрасте от 5 до 18 лет. Перекрестная окклюзия встречалась у 82 (10,8±1,13%) пациентов, причем у большинства определено смещение нижней челюсти в трансверсальном направлении (у 77 из 82 обследованных пациентов с перекрестной окклюзией). Было выявлено несколько форм перекрестной окклюзии со смещением нижней челюсти: односторонняя палатиноокклюзия (64,9±5,44%), двусторонняя палатиноокклюзия (19,5±4,52%), односторонняя вестибулоокклюзия верхней челюсти (2,6±1,81%), односторонняя вестибулоокклюзия нижней челюсти (10,4±3,48%), односторонняя лингвоокклюзия (2,6±1,81%). Определение разновидностей такой сложной аномалии, как перекрестная окклюзия, позволяет более тщательно планировать лечение и получить положительные устойчивые результаты.
Ключевые слова: перекрестная окклюзия, частота встречаемости, трансверсальное смещение нижней челюсти, диагностика.
F.V. Gizzatullina, F.F. Mannanova, T.A. Chudinova
THE INCIDENCE OF CROSS-BITE AND ITS TYPES
IN UFA CHILDREN AND ADOLESCENTS
Diverse findings about the incidence of cross bite (from 0.39% tо 60.1%) have been well documented in the dental literature.
We have studied the incidence of cross-bite and its variants among children and adolescents aged 5 – 18 with dentition anomalies.
The cross-bite occurred in 82 (10.8±1.13%) patients. In the majority of subjects, there was transversal mandibular dislocation (in 77 out of 82 patients with cross-bite). Several forms of cross-bite with mandibular dislocation were identified: unilateral palatine occlusion (64.9±5.44%), bilateral palatine occlusion (19.5±4.52%), unilateral maxillary vestibuloocclusion (26±1.81%), unilateral mandibular vestibuloocclusion (10.4±3.48%), unilateral lingvoocclusion (2.6±1.81%). Identification of such a complicated anomaly as cross-bite occlusion contributes to the thorough treatment planning and obtaining beneficial results.
Key words: cross-bite, incidence, transversal mandibular dislocation, diagnostics.
Источник


