Нейтрофилы повышены при гайморите
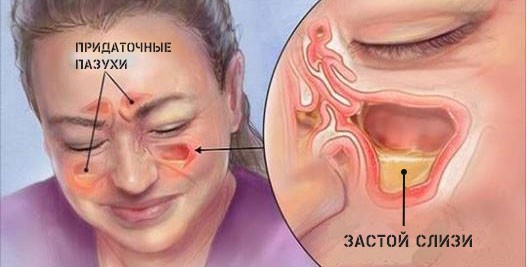
Гайморит – воспалительный процесс, поражающий слизистую оболочку в верхнечелюстных пазухах человеческого носа. Своевременное проведение диагностики поможет на ранних стадиях определить заболевание. Для уточнения диагноза нужно пройти полное обследование, позволяющее получить полную клиническую картину болезни. При острой и хронической стадии гайморита может понадобиться проведение не только внешнего осмотра и функционального обследования, но также ряд лабораторных анализов. Сюда относятся анализы крови. Они могут предоставить специалистам достаточно подробную информацию про имеющийся воспалительный процесс и особенности его течения.
Общий анализ крови
При гайморите нужно не только пройти основные функциональные обследования, но и сдать целый ряд анализов. В первую очередь врачу предстоит оценить скорость оседания эритроцитов крови. Этот показатель свидетельствует про уровень воспалительного процесса. Точность, сделанных на основе общего анализа крови, выводов поможет подтвердить уровень С-реактивного белка.
Однако эти анализы не являются специфическими и дают информацию лишь о наличии какого-то воспаления в организме человека. Не обязательно повышенные показатели свидетельствуют о заболевании гайморовых пазух. Поэтому наряду с общими лабораторными анализами, пациенту нужно пройти ряд функциональных обследований.
При острой форме гайморита, больному нужно выполнить исследование иммунодефицита.
Анализ по исследованию состояния иммунной системы назначается лишь в случае хронической формы заболевания. Также врач может настаивать на выполнении этой процедуры при частом повторении воспаления околоносовых путей, не реже трех раз в течение года.
Исследование на иммунодефицит включает проведение следующего ряда анализов:
- на ВИЧ;
- серологические исследования;
- на иммуноглобулины.
После получения результатов анализов, пациента направляют на проведение цитологического исследования. Эта процедура поможет специалистам определить содержимое слизистого секрета.
Рекомендуем также изучить информацию о пристеночном гайморите по этой ссылке.
О чем говорят показатели
Проведение клинического анализа крови позволяет специалисту определить воспаление на ранних стадиях развития. Благодаря результатам этого исследования, пациенту назначается ряд диагностических и профилактических процедур. Кровь является лучшим отражением каких-либо изменений в состоянии здоровья. Любое нарушение, будь-то аллергический или воспалительный процесс, обязательно отразится на показателях общего анализа крови в виде отклонения от нормы показателей моноцитов и лейкоцитов.
Что способствует проявлению аллергического гайморита узнаете тут.
Сдать кровь на лабораторное исследование следует как можно быстрее. Такое обследование позволяет исключить риск развития осложнений, а также своевременно отреагировать на воспалительный процесс в слизистой верхнечелюстных пазух.
При гайморите можно увидеть следующие показатели общего анализа крови:
- Повышение СОЭ – у мужчин показатель может находиться в пределах 9 мм/ч, а у женщин несколько выше нормы в 7-14 мм/ч.
- Лейкоцитоз – существенное повышение уровня лейкоцитов по сравнению с нормой 5-9х109л.
- Моноцитоз – показатель превышает 11%, что свидетельствует о развитии воспалительного процесса в слизистой.
Одновременно с этими изменениями, обратите внимание на уровень нейтрофилов, который расскажет о степени воспаления:
- 1-5% начальный уровень.
- 1-5% палочкоядерные.
- 40-70% сегментоядерные.
При повышении этих показателей выше допустимой нормы, можно сделать выводы о развитии бактериального гайморита.
Общий анализ крови не может говорить о конкретном заболевании, так как изменения состава физиологических жидкостей свидетельствуют лишь про отклонение состояния здоровья от нормы. Однако результат клинического исследования служит прямым показанием к проведению дополнительных функциональных обследований.
Могут ли быть хорошие показатели при гайморите
Лабораторный анализ крови дает специалисту всестороннюю оценку состояния пациента. Физиологические жидкости первыми реагируют на воспаление, поэтому позволяют вовремя среагировать на развитие болезни еще до проявления первых симптомов гайморита. Рассчитывать на хорошие результаты клинических анализов крови при остром гайморите или хроническом не приходится.
При обращении к врачу с жалобами на ухудшение самочувствия, специалист первым делом направляет пациента на общий анализ крови. Это исследование позволяет определить воспаление на самых ранних стадиях.
Бак посев из носа или мазок – риноцитограмма
Риноцитограмма – цитологическое исследование слизистых выделений из носа, которое проводится посредством мазка. Бак посев позволяет определить точную причину возникновения насморка у взрослого и назначить наиболее эффективное лечение.
Риноцитограмма назначается преимущественно в случае длительного насморка или рецидивирующих поражений верхних дыхательных путей инфекцией.
В носовой полости человека обычно находятся стафилококки – Staphylococcus epidermidis. При развитии воспалительного процесса, у некоторых пациентов, наблюдается активное развитие патогенной бактерии Staphylococcus aureus – золотистый стафилококк. Эта бактерия является возбудителем различных заболеваний.
Всю информацию о правостороннем гайморите найдете в данном материале.
Подготовка
Для достоверных результатов риноцитограммы, важно правильно подготовиться к процедуре забора биоматериалов.
Перед сбором анализа нужно сделать следующее:
- прекратить употребление противомикробных препаратов за 5 дней до взятия мазка;
- на протяжении 1-2 суток не подвергать слизистую носа обработке гормональными, сосудосужающими или антибактериальными средствами;
- на протяжении суток отказаться от промывания носовых пазух и ходов;
- непосредственно в день проведения исследования отказаться от чистки зубов и употребления пищи.
Перед проведением риноцитограммы не рекомендуется пить какие-либо жидкости, кроме чистой воды.
Более подробно о причинах возникновения катарального гайморита изложено в этой статье.
Как проводится
Цитологическое исследование проводится согласно следующему алгоритму:
- Пациент немного отклоняет голову назад, чтобы лаборанту было удобно взять биоматериал из носовой полости. Для этого используется специальная щеточка или ватный тампон.
- Аналогичные действия проводятся со второй ноздрей.
- Полученные биологические материалы помещаются в контейнер с благоприятной для развития и размножения патогенных микроорганизмов средой.
Расшифровка и отклонения
В исследовании результатов риноцитограммы особенно пристальное внимание стоит уделить следующим показателям:
- эозинофилы – 0,5-5%;
- лимфоциты – 0-10%;
- моноциты – 0-10%;
- палочкоядерные нейтрофилы – 1-5%;
- сегментоядерные нейтрофилы – 47-72%.
На протяжении суток концентрация и соотношение патогенной микрофлоры в слизистых оболочках носа может изменяться. Утром и вечером эти показатели существенно ниже, чем аналогичные характеристики в ночное время.
О том, что может означать заложенности уха при гайморите рассказано здесь.
Эндоскопия гайморовой пазухи
Эндоскопия – современная методика исследования, основанная на изучении естественных полостей организма с помощью эндоскопа. Благодаря миниатюрной камере и оптоволоконной оптической системе, специалист может собственными глазами оценить состояние слизистой носа и степень ее воспаления.
Обычно эндоскопия проводится для достижения следующих целей:
- уровень отека;
- полнокровие сосудистых систем;
- наличие гноя или физиологической жидкости в пазухах;
- обнаружение полипов, кист или аномальных разрастаний ткани, которые свидетельствуют о прогрессировании полипозного гайморита.
Также эндоскопия может применяться для забора биологического материала, позволяющего провести бактериологическое исследование. Такой анализ поможет определить возбудитель гайморита и назначить наиболее действенное лечение.
Пункция придаточных пазух носа
Одним из самых достоверных методов диагностики гайморита является пункция придаточных пазух носа. Процедура проводится под местной анестезией, обеспечивающей минимизацию рисков и безболезненность прокола. За счет введения препарата также наступает анемизация слизистой оболочки, что улучшает отток жидкости естественным соустьем пазухи. После прокола осуществляется отсасывание содержащихся в носовой полости физиологических жидкостей или промывание придаточных пазух от последствий экссудативного гайморита.
Видео
В данном видео вы уведите подробный разбор показателей общего анализа крови.
Выводы
- Гайморит – поражающий слизистую оболочку верхнечелюстных пазух носа воспалительный процесс. Его диагностика производится за счет клинического анализа крови и ряда функциональных обследований.
- При повторении заболевания более 4 раз за год, рекомендуется пройти исследование на иммунодефицит.
- Общий анализ крови и температура при гайморите могут говорить о наличии в организме воспалительного процесса, но не позволяют поставить определенный диагноз.
- Наиболее информативными методами диагностики являются риноцитограмма, эндоскопия и пункция придаточных пазух носа.
Источник
Нейтрофилами называется самая многочисленная часть лейкоцитов, чьей задачей является защита человеческого организма от самых разных инфекций. Образуются они в костном мозге.
Как только в организм попадают враждебные, патогенные микроорганизмы, с ними тут же вступают во взаимодействие нейтрофилы: они их поглощают и переваривают, вследствие чего погибают и сами (эта способность называется фагоцитозом). Роль нейтрофилов в борьбе с различными инфекциями (особенно грибковыми и бактериальными) трудно переоценить.
Первым ответом на болезнь и становится повышенное образование нейтрофилов и их скопление в месте развития инфекции. Мы постараемся разобраться, почему нейтрофилы повышены у взрослого, о чем это говорит в каждом конкретном случае.
Какие бывают?
Нейтрофилы по форме ядра делятся на палочкоядерные и сегментоядерные.
- Палочкоядерные – не полностью созревшие клетки; в случае тревоги, костный мозг срочно выбрасывает недоразвитые нейтрофильные лейкоциты в кровь, поэтому завышенный (более 6%) или пониженный показатель палочкоядерных – однозначный повод обратиться к врачу.
- Сегментоядерные – зрелые нейтрофилы, являющиеся основой иммунной системы в лейкоцитарной формуле, их норма у взрослых людей составляет от 30 до 70% от количества всех лейкоцитов.
Основной функцией нейтрофилов является иммунная активность против бактерий. При возникновении в организме бактериальной инфекции у человека, сегментоядерные нейтрофилы первыми участвуют в иммунной реакции. В дальнейшем происходит увеличение количества нейтрофилов за счет палочкоядерных. В этот момент в анализе крови человека и выявляют повышенные палочкоядерные нейтрофилы.
Норма нейтрофилов в крови
Палочкоядерных нейтрофилов должно быть от 1 до 5% от общего числа нейтрофилов, сегментоядерных нейтрофилов должно быть от 40 до 68%. Норма должна быть постоянной, и может колебаться от 45 до 70%. У детей, когда они растут, может увеличиваться количество нейтрофилов в крови.
- новорожденные дети – 5-12/50-70%;
- возраст 2 недели – 1-4/27-47%;
- возраст 1 месяц – 1-5/17-30%;
- возраст 1 год – 1-5/45-65;
- возраст 5 лет – 1-4/35-55%;
- возраст 6-12 лет – 1-4/40-60%;
- взрослые – 1-4/40-60%.
Если число нейтрофилов увеличено, то это может быть адекватным ответом развивающейся инфекции или внедрению вируса в организм человека. Повышение вдвое – возможно, начало воспалительного процесса, подъем количества нейтрофилов десятикратно может свидетельствовать о сепсисе.
В случае если показатели повышены только в группе палочкоядерных, то это не позволяет сделать никаких клинических выводов, так как такой сдвиг может произойти после излишне плотного обеда, значительных физических перегрузок или психоэмоциональном стрессе.
Причины повышенных нейтрофилов в крови у взрослого
Состояние, при котором в крови возрастает количество нейтрофилов, называется нейтрофилезом или нейтрофилией. Этот процесс может быть как локализированным, так и общим или генерализованным:
- Повышение до 10,0 на 109 л – наличие локального, то есть единичного воспаления.
- Повышение до 20,0 на 109 л – наличие обширного воспаления.
- Повышение до 40,0-60,0 на 109 л – наличие генерализованного воспаления, сепсиса.
Если у взрослого в крови нейтрофилы повышены, то это явный признак борьбы с вирусами и бактериями. Но для каждого из них характерна своя специфика. По этой причине специалисты отправляют людей на дополнительное обследование. Так удаётся определить причину подобного изменения.
Если нейтрофилы у взрослых повышены, то это указывает на такие патологии:
- Сепсис.
- Гангрена.
- Обширные ожоги.
- Распад опухолей.
- Трофические язвы.
- Диабетическая кома.
- Аллергические реакции.
- Паразитарные заболевания.
- Инфаркты (легкого, миокарда, мозга).
- Остеомиелофиброз, лейкозы, эритремия.
- Кожные заболевания (дерматиты, псориаз и другие).
- Почечная недостаточность, протекающая в тяжелой форме.
- Воспалительные процессы: ревматоидный артрит, ревматизм.
- Анемии гемолитические, которые могут наступать в результате значительных кровопотерь.
- Отравления ядом насекомых, скипидаром, углекислым газом, препаратами лития, гепарином.
- Прием некоторых медикаментов (адренокортикотропного гормона, глюкокортикостероидов и других).
- Инфекции бактериального происхождения: пневмония, ангина, скарлатина, флегмона, абсцессы, остеомиелит, гнойный менингит, сальпингит, острый холецистит, гнойный плеврит, тромбофлебит, перитонит, аппендицит, отит и другие).
Если при отсутствии определённого заболевания у взрослого обнаруживается отклонение от нормы сегментоядерных нейтрофилов, не стоит сразу паниковать. Такие результаты не могут 100% говорить о наличии патологии. Врач назначит повторную сдачу крови. Если результат такой же, то действия специалиста будут направлены на устранение причины, которая спровоцировала отклонение от нормы.
Палочкоядерные нейтрофилы повышены
О чем это говорит? Данный процесс может быть вызван следующими заболеваниями:
- ревматизм;
- подагра;
- нефрит;
- дерматит;
- анемия;
- ожоги;
- пневмония;
- травмы;
- отит;
- беременность;
- сахарный диабет;
- после хирургических операций;
- чувствительность к лекарственным препаратам;
- воздействие высоких или низких температур;
- доброкачественные или злокачественные опухоли.
Если в анализе крови палочкоядерные нейтрофилы повышенные, это может говорить о последствиях резкой кровопотери или высоких физических нагрузках организма.
Сегментоядерные нейтрофилы повышены
Что это значит? Изменение состава крови может свидетельствовать о:
- существовании опухолей, заболеваний ног;
- развитии инфекций (спирохетоз, микоз, клещевой энцефалит);
- нефропатии и нарушением работы мочевыделительной системы;
- процессах воспаления при подагре, артрите, ревматизме, панкреатите, повреждении тканей.
Когда сегментоядерные клетки в крови повышены, это может указывать на присутствие в организме острого инфекционного заболевания, наличие злокачественной опухоли или интоксикации, для которых характерно накапливание микробов и продуктов их деятельности.
Что провоцирует увеличение этих элементов у детей
В детском возрасте в пределах нормы допускается большее количество палочкоядерных нейтрофилов. Однако выход за границы нормы у ребенка может быть спровоцирован:
- глистными инвазиями, особенно энтеробиозом и аскаридозом;
- вакцинацией;
- острыми кишечными заболеваниями;
- пневмонией;
- хроническими тонзиллитами и аденоидами;
- полипами в носовой полости;
- периодом прорезывания зубов;
- лактозной непереносимость и другим формами пищевой аллергии.
Что делать, если в крови повышены нейтрофилы
Никакого отдельного лечения для понижения уровня нейтрофилов в крови не существует, да и делать этого ни в коем случае не нужно. Основная задача врача при выявлении повышенных нейтрофилов заключается в определении основной причины, основного заболевания, вызвавшего подобное явление.
Иногда изменение уровня нейтрофилов оказывается чуть ли не единственным тревожным симптомом, позволяющим догадаться о том, что в организме что-то происходит не так.
Источник
Воспаление верхнечелюстных пазух считается сложным заболеванием, которое встречается у многих жителей земли. Лечение такого процесса нужно начать как можно быстрее, иначе существует риск образования менингита, абсцесса головного мозга, тугоухости и других не менее опасных последствий. Перед тем как начать применять медикаменты и физиотерапию, пациент должен убедиться в диагнозе, так как неправильное лечение только ухудшит состояние пациента.
Правильно установленный диагноз может помочь быстро избавиться от воспаления и снизить риск осложнений. Для этого необходимо обратиться к квалифицированному врачу. Специалист определит характер гайморита на основе клинической картины, а также с помощью общего анализа крови при гайморите. Помимо этого, пациенту следует пройти детальное обследование уже непосредственно в стационаре.
Функциональные обследования
Определить начало воспаления можно при помощи своевременного диагностирования гайморита. Чтобы убедиться в диагнозе необходимо пройти обследование и определить всю клиническую картину заболевания.
После наружного осмотра носовых пазух, пациент должен быть готов пройти детальное обследование. Клиническая картина недуга должна подтвердиться на функциональном обследовании. В определенных случаях, когда воспаление околоносовых пазух перешло в острую или хроническую стадию, данной информации недостаточно, поэтому больного ждут лабораторные исследования.
Расскажите врачу обо всех симптомах, которые мучают вас на данный момент. Это поможет составить верную клиническую картину.
Самым распространенным методом обследования в России считается рентгенография. Она позволяет визуализировать придаточные пазухи, а также обследовать близлежащие ткани и органы. Это позволяет снизить риск развития осложнений и предугадать переход гайморита в хроническую стадию.
Для справки! Рентгенография проводится в трех проекциях, где отчетливо видны носоподбородочная, гайморова и подбородочная область.
На основе полученных данных врач определить степень развития острого гайморита, а также сможет подтвердить диагноз. Но чтобы не ошибиться, специалист проводит компьютерную томографию, в ходе которой выявляет локализацию поражения. Обычно таким методом пользуются, когда существует риск образования хронической формы воспаления или при отсутствии результатов после медикаментозного лечения.
Узнайте, как вылечить хронический гайморит, пройдя по ссылке.
Кроме того, компьютерная томография необходима когда существуют факторы образования доброкачественной или злокачественной опухоли, кисты, полипа или аденоида.
Дальнейшим шагом станет проведение магнитно-резонансной томографии или МРТ. Такой вид необходим при аллергическом или грибковом гайморите. В ходе обследования врач выявляет все новообразования в носовой полости и диагностирует состояние тканей.
Лабораторные исследования
Помимо функциональных обследований, пациент должен сдать определенные анализы при гайморите. Для начала необходимо определить скорость оседания эритроцитов. Именно благодаря этому анализу врач определяет уровень воспаления.
Помимо этого, пациент должен пройти анализ на уровень С-реактивного белка. Он необходим, если при определении скорости оседания эритроцитов произошли неточности.
Уровень С-реактивного белка свидетельствует о тяжести воспаления.
Однако данные анализы не являются специфичными, так как не свидетельствуют о заболевании именно околоносовых путей. Их уровень может быть выше нормы в связи с другими воспалительными процессами. Именно по этой причине пациент должен пройти не только лабораторные исследования, но и функциональные обследования.
В случае острого развития гайморита пациенту необходимо пройти исследование на изучение иммунитета.
Для справки! Анализ на иммунодефицит проводится только при частых гайморитах, когда они образуются более трех раз в год.
В ходе исследования иммунодефицита, пациент сдает анализы на выявление следующих факторов:
- анализы на иммуноглобулины;
- анализы на ВИЧ;
- серологические анализы.
После этого пациент проходит цитологическое исследование, в ходе которого выявляют содержимое слизистого секрета.
Что обозначают показатели
При диагностировании воспаления околоносовых пазух необходимо провести общий анализ крови. Если при рентгене, томографии и других исследования врач выявляет степень поражения и его локализацию, то наличие инфекции в пазухах носовой полости можно выявить только после анализа крови.
Полученные анализы крови сообщают о тяжести воспаления, аллергических проявлениях или бактериальном поражении.
Клинический анализ крови позволяет определить воспаление на самых ранних фазах. Он необходим для назначения диагностических и профилактических процедур. Любой негативный процесс, который происходит в организме на данный момент, проявится на анализах. Дело в том, что специфические признаки заболевания отражаются на составе крови, что вызывает изменение уровня лейкоцитов и моноцитов. Поэтому анализ крови – это необходимая процедура во время всех воспалений в околоносовых путях.
Общий анализ крови при поражении верхнечелюстных пазух позволяет своевременно среагировать на признаки воспаления и исключить риск осложнений. Поэтому сдать кровь следует как можно раньше.
Обратите внимание, как определить гайморит по анализу крови. Показатели в анализе крови при гайморите следующим образом:
- лейкоцитоз (когда лейкоциты выше допустимой нормы 5 -9 х109л);
- увеличенный уровень СОЭ ( при норме 7-14 мм/ч, у женщин чуть выше, у мужчин до 9);
- моноцитоз (стандарт 3-11%), если показатель выше, у пациента началось воспаление слизистой.
В это же самое время следует обратить внимание на нейтрофилы:
- На начальной стадии – 1-5%.
- Палочкоядерные — 1-5%.
- Сегментоядерные 40-70%.
Если у пациента данные показатели выше допустимых, то диагностируется бактериальный гайморит.
Для справки! Общий анализ крови определяет только отклонения от нормы, но они служат показателями для назначения функциональных обследований.
Может ли быть хороший анализ крови при гайморите
Анализ крови при воспалении придаточных пазух дает всестороннюю оценку, поэтому ожидать хороших результатов на острой или хронической стадии не стоит.
Анализ крови позволяет определить любое воспаление на самых ранних стадиях.
Любое заболевание требует диагностирования состояния пациента и сдачи крови. Данный анализ необходим для выявления начала воспаления на ранних фазах. Результаты свидетельствуют о любом отклонении от нормы, что позволяет начать раннее лечение и предугадать риск осложнений.
Однако, диагностировать заболевание придаточных пазух только анализом крови нельзя. Некоторые показатели могут быть нарушены из-за простудных или вирусных воспалений. Поэтому первым делом необходимо обратить внимание на уровень и количество лейкоцитов.
Для справки! В нормальном состоянии уровень лейкоцитов не должен превышать от 5 до 9 х 10⁹/л.
Заключение
Диагностировать гайморит можно только в комплексе с анализами крови и рентгенологическим исследованием носовых и придаточных пазух. Такой подход к делу позволит снизить риск осложнений и восстановить функции органа дыхания за гораздо меньший срок.
Источник