Неконтролируемая астма средней тяжести
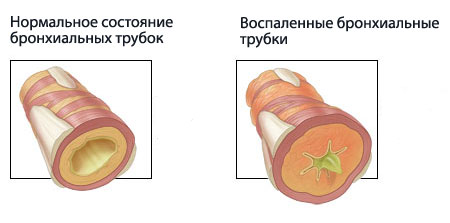
Дыхательная система, как и другие органы человека, подвержена интенсивному воздействию внутренних и внешних негативных факторов. При определенных условиях это может привести к возникновению бронхиальной астмы.
Наиболее опасной формой заболевания считается неконтролируемая астма. По статистике, она развивается у 20% населения.
Данную патологию вылечить полностью нельзя, но существует способы, позволяющие добиться полного или частичного контроля над течением заболевания, что позволит больному вести полноценный образ жизни.
О бронхиальной астме

Бронхиальная астма — распространенное заболевание нижних дыхательных путей с непосредственным участием клеточных элементов. Оно характеризуется гиперреактивностью бронхов, на что организм отвечает сужением их просвета.
При этом отмечается бронхоспазм, отек слизистой оболочки, скопление большого количества мокроты и как следствие, нарушение газообмена и возникновение приступов удушья.
Контролирование состояния больного в большинстве случаев позволяет снизить риск обострения болезни и развития астматического статуса.
Классификация заболевания по уровню контроля

Заболевание классифицируется не только по степени тяжести, особенностям протекания, наличию[М9] осложнений, но также по степени контроля.
Он определяется по следующим параметрам:
- симптоматические проявления болезни в разное время суток;
- ограничение активности;
- функциональное состояние дыхательной системы;
- частота астматических приступов;
- необходимость применения медикаментозных препаратов неотложной помощи.
Существуют три вида астмы, отличающиеся по степени контроля:
- Контролируемая бронхиальная астма — наблюдается отсутствие клинических проявлений в период лечения. Показатели диагностических исследований соответствуют норме. Препараты при контролируемой форме назначаются пациентам в минимальном количестве.
- Частично контролируемая — отмечается наличие отдельных симптомов заболевания. В этом случае рекомендуется смена терапевтических мероприятий для возвращения болезни в контролируемую форму.
- Неконтролируемая бронхиальная астма — наиболее опасная форма заболевания, при которой наблюдается ярко выраженная симптоматика и частые обострения с астматическими приступами, повторяющимися неоднократно в течение недели. В этот период требуется приложить все усилия для возврата болезни в контролируемую форму.
Контроль болезни заключается в продолжительном наблюдении за ее развитием (сопутствующие признаки, частота повторений приступов) и подборе индивидуального лечения. Комплексная терапия способна перевести болезнь в состояние длительной ремиссии.
Причины развития неконтролируемой астмы и ее признаки
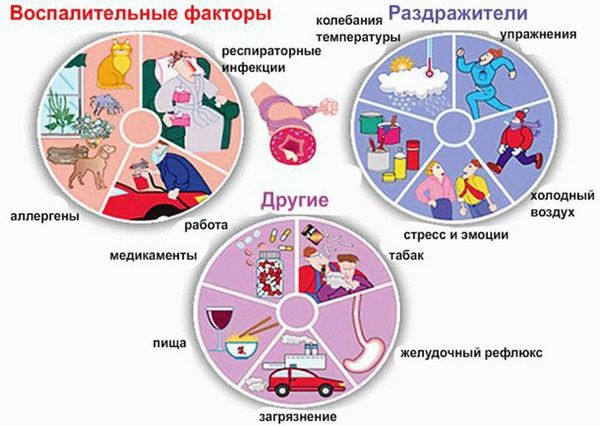
Причинами развития неконтролируемой астмы являются:
- наследственная предрасположенность;
- неподходящие климатические условия;
- работа, связанная с воздействием химически активных веществ;
- ожирение;
- гормональные нарушения;
- особенности строения дыхательных органов;
- не полностью вылеченные инфекционные заболевания;
- ослабление иммунитета.
Триггерами (провоцирующими факторами), запускающими патологические процессы в организме и приводящими к обострению хронического заболевания, могут быть:
- лекарственные препараты;
- продукты питания;
- средства бытовой и строительной химии;
- пух и шерсть домашних питомцев;
- сухие корма для животных;
- домашняя пыль.
Астма может развиваться под влиянием одной или нескольких причин, но клинические проявления заболевания от этого не изменяются.
Для болезни характерна следующая симптоматика:
- спазм гладкой мускулатуры бронхов;
- нарушение дыхания (свистящее, хриплое, затрудненное);
- появление одышки;
- большое количество отделяемой слизи;
- возникновение приступов кашля.
При неконтролируемой астме возникает удушье, которое способно привести к летальному исходу. Чтобы избежать этого, необходимо своевременно обратиться к врачу и пройти назначенное обследование (для определения степени тяжести болезни, подбора соответствующего лечения и восстановления контроля над бронхиальной астмой).
Лечебные мероприятия

Основные цели лечения астмы:
- уменьшить чувствительность к влиянию провоцирующих факторов;
- получить полный контроль над астмой;
- снизить частоту обострений;
- предотвратить состояния, угрожающие жизни больного;
- нормализовать дыхательные процессы;
- снизить потребность в лекарствах.
Одним из методов борьбы с бронхиальной астмой является базисная терапия.
Базисная терапия
Она включает применение следующих препаратов:
- кортикостероидов (в форме аэрозолей), способствующих купированию воспалительных процессов в дыхательных путях;
- бронхолитиков, улучшающих отхождение слизи;
- антихолинергических средств (при большом скоплении мокроты и ее плохом отхождении), вызывающих расширение бронхов, уменьшающих одышку и кашель;
- бета-2-адреномиметиков длительного и короткого действия, предупреждающих обструкцию бронхиальных ветвей, способствуют их расширению;
- системных глюкокортикостероидов, использующихся в качестве поддерживающей терапии и во время астматических приступов.
Лекарства данных групп применяются в течение продолжительного времени. Они способны приостановить процесс развития астмы, уменьшить ее проявления и снизить вероятность обострений.
Прием лекарственных препаратов корректируется в индивидуальном порядке (в зависимости от состояния пациента и проявления клинических признаков).
При приступе астмы необходимо:
- соблюдать спокойствие;
- снять все, что мешает свободному дыханию;
- принять положение сидя или стоя, упереться руками, локти отвести в сторону;
- использовать ингалятор.
Если приступ невозможно снять самостоятельно, необходимо вызвать скорую помощь.
Оценка эффективности лечения

Лечение считается успешным, если астма взята под контроль,
Эффективность проведенной терапии оценивается по следующим критериям:
- не отмечается появления побочных действий от назначенных препаратов;
- нету обострений и отсутствует выраженная симптоматика болезни;
- не требуется приема препаратов быстрого действия;
- отмечается стабильное снижение дозировки принимаемых лекарств;
- стабилизируется дыхательная функция;
- улучшается общее состояние пациента в покое и при физических нагрузках.
Контролированная форма бронхиальной астмы — показатель успеха проведенной терапии.
Риск осложнений неконтролируемой астмы

При неконтролируемом течении заболевания увеличивается риск возникновения осложнений. Частые обострения приводят к нарушению газообмена (воздух поступает в легкие в недостаточном объеме).
Астма может стать толчком к развитию вторичных инфекций (пневмонии, гнойного бронхита), а также:
- эмфиземы (раздувание) легких — приводит к дыхательной недостаточности;
- дыхательной недостаточности;
- пневмоторакса — скопления воздуха в плевральной полости;
- ателектаза – спадения легкого из-за частичного или полного закрытия просвета бронхов;
- астматического статуса — тяжелого угрожающего жизни состояния, которое возникает в результате длительного приступа.
Неконтролируемая астма может привести к необратимым последствиям — инвалидности и даже смерти.
Профилактика обострений
Чтобы уменьшить влияние неконтролируемой бронхиальной астмы на качество жизни человека, необходимо придерживаться некоторых рекомендаций:
- избегать тяжелых физических нагрузок;
- укреплять защитные силы организма;
- исключить воздействие аллергенов, способных вызвать обострение заболевания;
- контролировать эмоциональное состояние;
- не злоупотреблять алкоголем;
- избегать курения и вдыхания сигаретного дыма;
- использовать ингалятор в период обострения;
- проходить регулярные осмотры у пульмонолога, аллерголога и других специалистов.
Следует помнить, что бронхиальная астма нуждается в постоянном контроле. Каждый человек, страдающий астмой, должен иметь при себе ингалятор, который поможет в критической ситуации облегчить состояние и не допустить развития астматического статуса.
Источник
Бронхиальная астма представляет собой патологическое состояние, контролировать которое возможно только с помощью эффективной программы терапии. Разумеется, индивидуальная тактика ведения больных с астмой и уровень контроля напрямую зависят от стадии заболевания, данных анамнеза жизни в каждом конкретном случае.
 Согласно концепция лечения астмы GINA выделяют три уровня контроля данного состояния, в данной статье мы рассмотрим один из них, в частности, неконтролируемую бронхиальную астму.
Согласно концепция лечения астмы GINA выделяют три уровня контроля данного состояния, в данной статье мы рассмотрим один из них, в частности, неконтролируемую бронхиальную астму.
Около 20% больных с диагнозом астмы страдают именно неконтролируемой формой.
Факторы, провоцирующие развитие неконтролируемой астмы
Причины неконтролируемой бронхиальной астмы:
- Инфекции, вызванные вирусами и бактериями (напр. ОРВИ, бронхит);
- Нервное напряжение, стресс;
- Лекарственные препараты;
- Аллергические (воздействие пыли, шерсти, определенной пищи);
- Тяжелые физические упражнения;
- Факторы внешней среды (дым сигарет, разные спреи, парфюмерные средства).
Симптоматика
В настоящее время на бронхиальную астму страдает много людей разного возраста. Но чаще подвергаются этому заболеванию дети, и большой процент людей до 35 лет.
Начинается приступ с сухого кашля, в основном поздно вечером или утром, при этом появляются свистящие хрипы в груди.
Когда приступ проходит, выделяется мокрота желтоватого цвета. Также возникает ощущение недостатка воздуха, становится тяжело выдыхать, появляется одышка, удушье, в области груди появляются хрипы со свистом.
Такие симптомы характерны для ночных приступов и утренних, а также во время контакта с разными аллергенами.
Во время бронхиального приступа для облегчения дыхания человек занимает наиболее удобное положение: сидя, упираясь руками в стул. Прекращаются приступы самостоятельно, либо при  помощи медикаментов.
помощи медикаментов.
Существует так называемый уровень контроля бронхиальной астмы. Различают:
- контролируемую астму (в этом случае симптоматика не проявляется, и доза принимаемых медикаментов может быть понижена),
- частично контролируемую (некоторое проявление симптомов, при этом дозировка препаратов может увеличиваться до достижения контролируемой астмы),
- неконтролируемую бронхиальную астму (во время данного уровня контроля симптомы болезни ярко выражены, и принимаемые медикаменты постоянно приходится корректировать).
Так, уровень контроля проверяют для улучшения лечения каждого больного индивидуально.
Для получения максимального эффекта в лечении неконтролируемой астмы квалифицированный специалист назначает комплексную терапию, основой которой является ограничение контакта с причинами, вызывающими астматический приступ, подборка средств для купирования воспалительного процесса и снижения частоты приступов.
Противоастматические медикаменты можно разделить на симптоматические и базисные.
Симптоматические средства
Такие препараты купируют приступы, позволяя возобновить нормальное поступление воздуха в легкие.
Перечень самых эффективных средств:
- Глюкокортикостероиды (ГКС), к ним относятся дексаметазон, дипроспан, преднизолон);
- Селективные бета-2–агонисты короткого действия — (сальбутамол, тербутанил);
- Антихолинергические средства — (ипратропиума бромид);
- Бронхолитические средства (теофиллин).
При внезапных приступах препараты этой группы должны всегда находиться в домашней аптечке человека, страдающего от приступов.
Форма выпуска- аэрозоли и ингаляторы. Впрыскивают их в то время, когда больной делает вдох, и спустя пару минут больной чувствует облегчение.
Группа симптоматических препаратов не только купирует приступ, но и имеет негативное влияние на организм, так как содержит токсины. Доза этих медикаментов в сутки не должна превышать порог дозволенной нормы.
 Базисная терапия
Базисная терапия
Назначение базисной терапии помогает справиться с воспалением в бронхах. Применяют средства данной группы в течение длительного времени. Базисные препараты пьют ежедневно в назначенной дозировке, и отличаются они от системной группы тем, что не могут купировать приступ в короткие сроки.
К самым эффективным относятся:
- нестероидные противовоспалительные средства (убирают воспаление, предупреждают спазматические сокращения бронхов);
- кортикостероиды в форме аэрозоля (помогают снизить воспалительные процессы слизистой);
- бета2-адреномиметики длительного действия (сальметерол);
- антагонисты рецепторов лейкотриенов (снижают спазмы).
Во время назначения терапии при неконтролируемой бронхиальной астме учитывается тяжесть состояния больного, которое может то улучшаться, то ухудшаться. Поэтому с целью снижения интоксикации организма и дозы принимаемых лекарственных средств проводится лечение, которое получило название ступенчатого.
Доза лекарственных средств повышается при постоянных и сильных приступах. Когда понижается частота приступов, дозу лекарств уменьшают.
Эффект от данной методики появляется тогда, когда больной не контактирует с веществами, вызывающими приступы, и принимает препараты, назначенные врачом.
Для улучшения состояния используют вспомогательное лечение без медикаментозных средств. К ним относятся:
- ЛФК;
- Иглоукалывание;
- Закаливание организма;
- Терапия ионизированным воздухом;
- Дыхательная гимнастика.
Такая дополнительная терапия улучшает состояние и соответственно, интенсивность приступов снижается.
Данная вспомогательная немедикаментозная терапия не является базовым методом в лечении неконтролируемой бронхиальной астмы.
Использование дома различных сборов трав (с целью проведения ингаляций) или применение компрессов, проводят только проконсультировавшись с врачом. Важно об этом помнить!
Только комплексная терапия лекарственными средствами и немедикаментозные методики могут гарантировать действенное лечение такого заболевания как бронхиальная астма.
Автор: Дарья Тютюнник
Источники: medscape.com, mdlinx.com,
health.harvard.edu.
Основные симптомы и лечение аспириновой астмы.
Как влияет на состояние организма дыхательная гимнастика.
Основные методы диагностики бронхиальной астмы.
Какие продукты лучше употреблять при бронхиальной астме.
Источник
В современной медицине классификация все больше становится прикладным инструментом, позволяющим достичь главной цели – избавить пациента от болезни или как можно сильнее уменьшить ее проявления с помощью лечения. Таким образом, деление заболевания на варианты, формы, степени во многом становится условным. В ходе лечения нередко один вариант заболевания сменяется другим, отличие которого заключается прежде всего в ином лечении.
Бронхиальная астма не стала исключением. Если в прежние годы врачи выделяли степени тяжести болезни, то в последней редакции всех отечественных и зарубежных руководств внимание переместилось на степень контроля заболевания, то есть на интенсивность и эффект лечения.
Классификация по степени тяжести сохраняет свое значение при первом визите пациента к врачу, когда он еще не получает никакого лечения, особенно ингаляционных глюкокортикоидов и других средств базисной терапии.
Степени тяжести

Спазм бронхов при астме
Классификация по степени тяжести определяет, насколько поражено бронхиальное дерево. Она помогает определить, какие препараты следует назначить и в какой дозировке, чтобы в дальнейшем добиться устранения симптомов болезни. Это деление проводится исключительно до начала лечения.
Тяжесть течения оценивается по наличию клинических проявлений в сочетании с показателями функции внешнего дыхания (ФВД), прежде всего объема форсированного выдоха за 1 секунду (ОФВ1) и пиковой скорости выдоха (ПСВ).
- Интермиттирующее течение, или I ступень, характеризуется нечастыми признаками (кашель, одышка), беспокоящими больного реже 1 раза в 7 дней и до 2 раз в месяц ночью; данные ФВД близки к нормальным.
- Астма легкой степени, или II ступени, сопровождается более частым появлением клинических признаков: днем чаще раза в 7 дней, но не ежедневно, ночью – чаще 2 раз в месяц. При обострении болезни может быть нарушен сон и снижена активность больного. Данные ФВД при этом остаются близкими к нормальным.
- Средняя степень (III ступень) сопровождается ежедневными проявлениями, ночью симптомы возникают раз в 7 дней и чаще. Пациент вынужден ежедневно пользоваться препаратами «скорой помощи» (сальбутамол) для устранения кашля или удушья. Функция внешнего дыхания ухудшается.
- Тяжелое течение (IV ступень) сопровождается ежедневными приступами и частыми симптомами в ночные часы. Заболевание протекает с частыми обострениями, во время которых ограничивается физическая активность пациента. Показатели ФВД меньше 60% от должных величин.
Если клиническая картина и данные спирометрии не совпадают, степень тяжести устанавливают согласно более тяжелым признакам.
Тяжесть заболевания можно охарактеризовать и у больных, уже получающих лечение. В этом случае легким считается течение болезни, которое можно контролировать с помощью небольшого количества лекарств и низких дозировок. Тяжелая астма в этом случае – состояние, требующее назначения комплексной терапии в больших дозах. Плюсом этой классификации является учет получаемой больным терапии, дающей представление об истинной тяжести болезни.
Таким образом, у больного с исходной IV степенью тяжести болезни на фоне лечения мы можем добиться такого контроля над астмой, что у него вообще не будет приступов ночью, а днем он лишь иногда будет пользоваться, например, сальбутамолом. Однако получится это у врача только при назначении соответствующей комбинированной базисной терапии, что соответствует астме тяжелого течения.
Уровни контроля заболевания

Задача врача при бронхиальной астме у пациента – добиться контроля заболевания, то есть предотвращения ее проявлений. Полное излечение при этом заболевании считается невозможным. Оценив на первом приеме тяжесть состояния пациента, врач назначает ему лекарственную терапию. В процессе дальнейшего наблюдения он оценивает уже не степень тяжести, а уровень контроля над заболеванием, при необходимости изменяя лечение.
Для оценки уровня контроля используются разнообразные опросники. Их можно применять начиная с возраста пациента 4 года. Для взрослых наиболее распространен «Тест контроля над астмой». Если при ответе на все вопросы сумма составила 25 баллов – контроль хороший;20 – 24 балла – недостаточный; менее 20 баллов – результат плохой, нужно срочно обратиться к врачу. Для детей создан детский вариант теста: если ребенок набрал 19 баллов и меньше – это говорит о плохом контроле над заболеванием.

На необходимость усиления терапии указывает частое использование средств «скорой помощи» (например, сальбутамола). При этом следует увеличить объем терапии до достижения контроля над признаками болезни. Если состояние полного контроля сохраняется более 3 месяцев, можно попробовать уменьшить интенсивность лечения до минимальных поддерживающих доз.
Различают три уровня контроля над болезнью:
- контролируемая астма;
- частично контролируемая;
- неконтролируемая.
При полностью контролируемой патологии в течение как минимум месяца:
- регистрируется меньше двух эпизодов ухудшения в неделю;
- ночные пробуждения из-за симптомов болезни отсутствуют;
- физическая активность не ограничена;
- необходимость пользоваться препаратами «скорой помощи» отсутствует или есть, но не чаще двух раз в неделю;
- ФВД в пределах нормы (для детей старше 5 лет).
При частично контролируемом течении болезни хотя бы один из перечисленных показателей наблюдается чаще или выражен сильнее. Показатели ФВД меньше 80% от нормы или наилучшего известного для данного пациента показателя.
При неконтролируемой патологии могут наблюдаться три и более из следующих признаков:
- более двух эпизодов ухудшения самочувствия в неделю;
- любые ночные симптомы;
- любое ограничение активности;
- потребность в препаратах «скорой помощи» чаще 2 раз в неделю;
- ФВД менее 80% от нормы.
Кроме того, учитывается риск осложнений. Он увеличивается при плохом контроле, частые обострения, госпитализация в отделение интенсивной терапии по поводу этой патологии, низкий показатель ОФВ1, курение, необходимость приема лекарств в большой дозировке.
Под обострением понимается 7 и более дней неконтролируемого течения болезни.
О тяжелой и неконтролируемой астме
Некоторые пациенты считают, что частые приступы удушья, ежедневная потребность в ингаляциях сальбутамола, одышка – признаки тяжелого течения патологии. Однако такое мнение не совсем верно. Это признаки неконтролируемого течения заболевания, которое может быть как при тяжелой, так и при легкой астме.
С чем может быть связана невозможность полного контроля над болезнью? Прежде всего, необходимо узнать, насколько пациент выполняет требования по элиминации аллергенов, правильно ли он проводит ингаляции, выполняет ли все назначения врача. Затем нужно устранить провоцирующие факторы – гастроэзофагеально-рефлюксную болезнь, синуситы, хронический ринит. Примерно у четверти больных безуспешность терапии связана с неправильно поставленным диагнозом, когда за астму принимается другое заболевание. Если же все эти факторы устранены, нужно усилить терапию.
Однако у части пациентов, несмотря на интенсивное лечение, добиться полной ремиссии не удается. Чаще всего это связано с генетическими и анатомическими особенностями – изменчивостью рецепторов к интерлейкинам, смешанным типом воспаления, наличием внутриклеточных возбудителей, более толстой стенкой бронхов и другими особенностями. Изучение таких вариантов продолжается, оно позволит в будущем создать новые препараты для помощи людям с тяжелой неконтролируемой бронхиальной астмой.
Источник


