Неотложная помощь при дыхательной недостаточности при бронхиальной астме
Острая дыхательная недостаточность
Источник: «Скорая и неотложная медицинская помощь. Практикум : учеб. пособие / В.С. Ткачёнок. – 2-е изд., перераб. и доп.»: “Вышэйшая школа”; Минск; 2013. Глава 3.
Острая дыхательная недостаточность (ОДН) патологическое состояние организма, при котором нормальная функция аппарата внешнего дыхания не обеспечивает необходимый газообмен (обогащение крови кислородом и выведение углекислоты). Это неэффективное дыхание – или слишком частое (ЧДД более 40 в 1 минуту), или слишком редкое (ЧДД менее 8 в 1 мин).
Причины, приводящие к развитию ОДН, бывают легочными и внелегочными.
Легочные причины:
● обструкция ВДП (механическая асфиксия):
– инородными телами, кровью, рвотными массами, пищей и пр.;
– сдавление ВДП извне – повешение, удушение;
– острый стеноз ВДП при аллергических отеках;
– опухоли ВДП и западение языка;
– приступы бронхиальной астмы;
– острые бронхиты, трахеиты, фарингиты;
– ожоги гортани;
● поражение легочной ткани:
– острые пневмонии;
– ателектаз легких;
– спонтанный пневмоторакс;
– экссудативный плеврит;
– отек легких и ТЭЛА.
Внелегочные причины:
● нарушение центральной регуляции:
– инсульты, отек мозга;
– травмы головного и спинного мозга;
– острые отравления медикаментами и кровяными ядами (углекислый газ);
– инфекционные заболевания и опухоли мозга;
– комы;
● поражение дыхательных мышц:
– действие нейротропных вирусов;
– сдавление грудной клетки;
– острая кровопотеря.
□ Диагностика:
● основные признаки:
– одышка или удушье;
– участие вспомогательных мышц в акте дыхания;
– цианоз;
– при гипоксии: возбуждение, дезориентация, спутанность сознания;
– тахикардия, повышение АД;
– при гиперкапнии: потеря сознания, кома, головная боль, гиперемия лица, снижение АД.
Выделяют четыре фазы ОДН:
● 1-я фаза (инспираторная одышка) – вдох удлинен и усилен, шумный и хрипло-свистящий звук при дыхании (стридор), дыхание частое, глубокое, с участием вспомогательных мышц (имеется западение межреберных промежутков, подключичных ямок), кашель;
● 2-я фаза (экспираторная одышка) – выдох усилен, пульс замедлен («вагус-пульс»); тахикардия – знак опасности, брадикардия – сигнал бедствия; лицо пациента бледное или синюшное, губы и кожа цианотичные, влажные;
● 3-я фаза (гипоксическая кома) – потеря сознания, расширение зрачков, тонические и клонические судороги, пульс 140–160 уд/мин;
● 4-я фаза (терминальное, агональное дыхание) – глубокие судорожные вздохи.
Длительность асфиксии при внезапном прекращении легочной вентиляции – 5–7 мин.
Степени тяжести ОДН:
● 1-я степень – одышка, тахикардия при физической нагрузке;
● 2-я степень – тахикардия в покое, цианоз губ, суставов, раздувание крыльев носа при дыхании, втяжение межреберий;
● 3-я степень – одышка 80-100 в минуту, дыхание Чейна-Стокса, Куссмауля, Биота, цианоз кожи и слизистых, нарушение сознания, судороги.
□ Тактика:
● устранить по возможности причину ОДН;
● придать пациенту возвышенное полусидячее положение;
● провести санацию дыхательных путей;
● обеспечить венозный доступ и ввести необходимые ЛС;
● провести респираторную поддержку: ИВЛ (ВИВЛ) с 50 % кислородом и другие мероприятия в зависимости от клинических симптомов заболевания;
● госпитализировать больного в ОИТР; при этом особенности транспортировки пациента определяются заболеванием, вызвавшим ОДН.
Приступ бронхиальной астмы
Бронхиальная астма — заболевание дыхательных путей, развивающееся на основе хронического аллергического воспаления бронхов, сопровождающееся бронхиальной обструкцией и характеризующееся периодически возникающими приступами затрудненного дыхания или удушья.
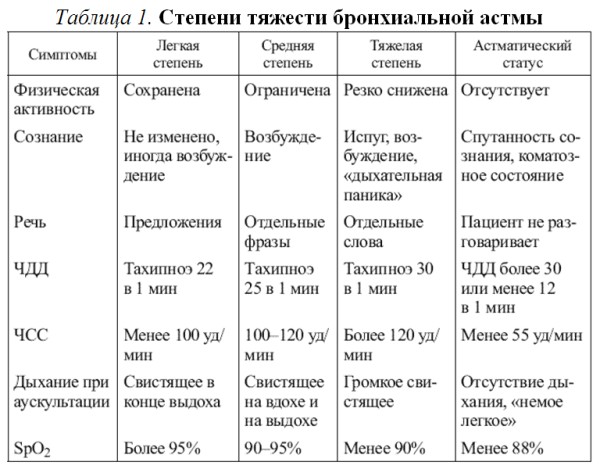
Приступы астмы – это эпизоды нарастания одышки, кашля, свистящих хрипов, затрудненного дыхания, чувства сдавления в грудной клетке (табл 1).

□ Причины:
● бытовые и пыльцевые аллергены:
– клещи рода Dermatophagoides;
– эпидермис кошек, собак, хомяков;
– шерсть, перо, слюна млекопитающих и птиц;
– хитин и экскременты тараканов, сухой рыбий корм;
– споры грибов в сырых помещениях;
– пыльца деревьев в марте – мае (ольха, береза, ива, дуб, тополь, лещина);
– пыльца злаков в летние месяцы (пшеница, рожь, тимофеевка);
– сорные травы в августе – сентябре (крапива, лебеда, полынь, амброзия);
● антибиотики, сульфаниламиды, витамины;
● аспирин и другие НПВС;
● факторы, способствующие развитию бронхиальной астмы:
– метеорологические;
– поллютанты (табачный дым, промышленные выбросы);
– вирусные инфекции;
– физическая нагрузка, психологический стресс.
□ Диагностика:
● основные признаки:
– затрудненное, шумное, «сиплое», свистящее дыхание, ортопноэ;
– одышка с затрудненным и удлиненным выдохом;
– беспокойство чувство страха;
– сердцебиение стеснение в груди, потливость;
– шейные вены при выдохе вздуваются, при вдохе спадаются; аналогично выбухают и втягиваются межреберья;
– повышена воздушность легких;
– при аускультации легких выявляются обилие свистящих и жужжащих хрипов, больше при выдохе;
– при перкуссии легких – коробочный звук;
– при астматическом статусе – отсутствие бронхиальной проводимости и хрипов («немое легкое»).
□ Тактика:
● успокоить пациента;
● исключить контакт пациента с причинно-значимыми аллергенами и триггерами;
● создать пациенту максимально комфортное положение в постели (полусидя с упором для рук);
● освободить грудную клетку от сдавливающей одежды;
● обеспечить подачу свежего воздуха или кислорода;
● приложить грелки к нижним конечностям.
Легкий приступ купируется с помощью дозированных аэрозольных ингаляторов с симпатомиметиками:
● сальбутамол — 2,5–5,0 мг через небулайзер в течение 5-15 мин, начало действия через 5 мин, повторение ингаляции каждые 20 мин, эффект бронходилатации сохраняется до 4 ч, делают по 1–2 ингаляции, всего не более 6 раз в сутки.
Приступ средней тяжести купируется бронхоспазмолитиками в ингаляциях и инъекциях:
● сальбутамол — 2,5–5 мг, фенотерол с ипратропиумом через небулайзер;
● преднизолон — 30–90 мг в/в струйно медленно в 10–20 мл 0,9 % раствора натрия хлорида, клинический эффект наступает через 1 ч;
● ввести 2,4 % раствор аминофиллина — 10–20 мл в/в в 10–20 мл 0,9 % раствора натрия хлорида в течение 10–20 мин, или 24 % раствор аминофиллина — 1–2 мл в/м.
Тяжелый приступ купируется бронходилататорами в ингаляциях и применением глюкокортикостероидов:
● сальбутамол (беротек) — 2,5–5 мг через небулайзер в течение 5-10 мин;
● преднизолон — 60-120 мг в/в капельно или струйно в 10–20 мл 0,9 % раствора натрия хлорида;
● гидрокортизон — 125 250 мг, дексаметазон — 4–8 мг.
Астматический статус (status astmaticus) затянувшийся и не купирующийся в течение нескольких часов приступ бронхиальной астмы с формированием тотальной бронхиальной обструкции, развитием легочной гипертензии и ОДН.
К предыдущим лечебным мероприятиям необходимо добавить:
● преднизолон — 90-150 мг (до 300 мг) в/в;
● катетеризацию вены и инфузию плазмозаменителей в/в капельно из расчета 25 мл/кг/сут;
● оксигенотерапию чистым кислородом или увлажненной кислородно-воздушной смесью (30–40 % кислорода) через носовой катетер или маску (2–6 л/мин);
● при отсутствии сознания и угрозе остановки дыхания ввести 0,18 % раствор эпинефрина — 0,3 мл в/в каждые 20 мин до получения эффекта; аппаратная ИВЛ с интубацией трахеи;
● при артериальной гипертензии ввести 2,5 % раствор бензогексония — 05 1 мл в/в медленно;
● при выраженной тахикардии ввести 0,25 % раствор верапамила — 2 мл в/в медленно;
● для коррекции ацидоза ввести 8,4 % раствор натрия гидрокарбоната — 50-100 мл в/в капельно;
● для более эффективного выдоха можно сдавливать грудную клетку пациента на выдохе.
Критерии эффективности лечебных мероприятий:
● оценка терапии бронходилататорами через 20 мин после их применения;
● стабильность состояния;
● уменьшение одышки и количества сухих хрипов в легких.
При терапии бронхиальной астмы противопоказано применение:
● транквилизаторов и антигистаминных ЛС (угнетают кашлевый рефлекс)
● наркотиков, диуретиков;
● антибиотиков, новокаина (сенсибилизирующая активность);
● аспирина, препаратов кальция (углубляют гипокалиемию;
● дыхательных аналептиков (кордиамин, этимизол);
● атропина и других холинолитиков (сгущают мокроту, сушат слизистую оболочку);
● инфузии больших доз кровезаменителей.
Показания к госпитализации:
● тяжелый приступ бронхиальной астмы и астматический статус;
● отсутствие эффекта от бронходилатационной терапии;
● длительное использование системных глюкокортикоидов.
При купировании легкого и среднетяжелого приступа бронхиальной астмы пациент может быть оставлен дома.
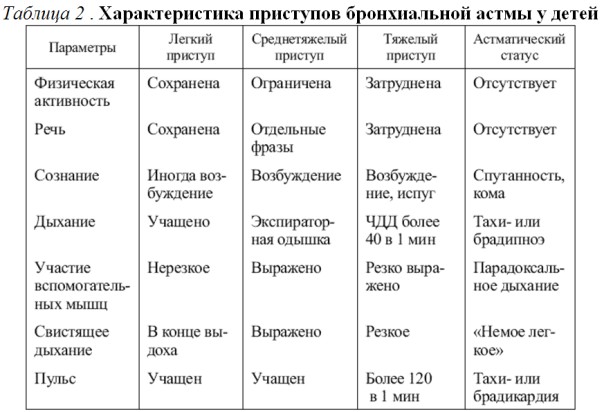
Приступ бронхиальной астмы у детей
□ Диагностика
Характеристика приступов бронхиальной астмы у детей представлена в табл 2:
□ Тактика:
● при легком и среднетяжелом приступе:
– дать доступ свежего воздуха;
– дать сальбутамол или фенотерол в виде: дозированного аэрозоля по 1–2 дозы каждые 20 мин в течение 1 ч; ингаляции через небулайзер по 1,25-2,5 мг 3–4 раза в сутки; внутрь в дозе 3–8 мг/сут или ввести дексаметазон в/м в дозе 0,6 мг/кг массы тела;
– если ребенок принимает дозированные аэрозоли, их следует ввести через спейсер по 1–2 дозы и далее каждые 20 мин в течение 1 ч;
– при отсутствии небулайзера вводить β-адреноагонисты в/м, при нетяжелых приступах дать внутрь;
● при купировании нетяжелых приступов госпитализация не показана;
● при тяжелом приступе и астматическом статусе:
– проводить оксигенотерапию;
– делать повторные ингаляции сальбутамола или фенотерола;
– вводить глюкокортикоиды в/м или в/в: преднизолон — 2–5 мг/кг/сут, при асфиксическом синдроме – 5-10 мг/кг; дексаметазон — 0,5–1,0 мг/кг/сут; гидрокортизон — 25 мг/кг/сут в/м;
– при отсутствии эффекта в течение 1 ч ввести аминофиллин — 5 мг/кг в/в капельно в 0,9 % растворе натрия хлорида в течение 20–30 мин;
– при отсутствии эффекта ввести 0,18 % раствор эпинефрина — 0,005 мл/кг массы тела п/к;
– при необходимости провести гидратацию: ввести 0,9 % раствор натрия хлорида и 5 % раствор глюкозы — 10–20 мл/кг в/в капельно;
– при угрозе или остановке дыхания провести ИВЛ с интубацией трахеи;
– следует избегать введения седативных средств, антибиотиков, муколитиков, спазмолитиков;
– показана госпитализация.
Источник
Как выглядят бронхиолы.
Бронхиальная астма -это хроническое инфекционно – аллергическое воспалительное заболевание дыхательных путей. Характеризуется обратимой бронхиальной обструкцией и гиперреактивностью бронхов.
Причины обструкции:
1. Спазм гладких мышц бронхов
2. Отек слизистой оболочки
3. Повышение вязкого секрета в бронхах
Гиперреактивность – это повышенная чувствительность дыхательных путей к различным веществам, возникает из-за воспаления.
Патогенез:
Воспаление при бронхиальной астме не связано с бактериальной инфекцией, т.е. назначение антибиотиков не показано.
Воспаление при бронхиальной астме связано с инфильтрацией стенки бронха эозинофилами, тучными клетками и другими, возникающими под воздействием различных факторов экзогенного и эндогенного характера.
Этиология:
Экзогенные факторы:
1. Бытовые аллергены – это домашняя пыль (в ней живет домашний пылевой клещ), шерсть кошек, а так же собак, птицы (пух, перо), тараканы.
2. Растительного происхождения: споры грибов, пыльца растений.
3. Пищевые аллергены: яйца, цитрусовые, пищевые добавки, красители, консерванты, шоколад.
4. Лекарственные средства: аспирин, НПВП.
5. Профессиональные факторы: косметическое производство, аптечное производство, СМС.
6. Инфекция: вирусы и т.д.
7. Курение: (активное, пассивное).
8. Физические и метеорологические факторы: холод, высокая влажность, физические нагрузки.
9. Стрессы.
10. Гормональное изменение: климакс, беременность, нарушение менструального цикла.
Эндогенные факторы – это врожденные, т.е. наследственные, генетические или приобретенные во время беременности и родов, и формируются при жизни дефекты. Основным проявлением, которых являются изменения чувствительности и реактивности бронхов, например: повышенная выработка иммуноглобулина E.
Классификация бронхиальной астмы:
По этиологии:
— экзогенная или аллергическая (атопическая).
Причины все, кроме инфекции.
— эндогенная, не аллергическая. Смешанного характера.
По тяжести течения:
— легкая
— средней тяжести
— тяжелая
Легкая астма:симптомы редкие, реже 1 раза в неделю, ночные симптомы 1-2 раза в месяц, вне обострения дыхание не нарушено.
Средней тяжести: ежедневные обострения, нарушают активность и сон. Ночные симптомы более 1 раза в неделю. Требуется ежедневный прием ингаляторов (β2-агонисты короткого действия).
Тяжелое течение:постоянные симптомы, частые ночные симптомы, ограничения физической активности.
Клиника:
— продромальный период или предвестники
у больных аллергической бронхиальной астмы, когда у больных внезапно проявляется вазомоторными реакциями слизистой носа. У больного внезапно проявляется насморк, у некоторых может быть чихание, затем появляется удушье и наступает период разгара, у некоторых больных кашель без мокроты; появляются дистанционные хрипы (почти у всех) – это свистящие хрипы, слышимые на расстоянии.
— период разгара:
вынужденное положение — сидя, нагнувшись вперед, опираясь руками обо что-либо. У больного выраженная одышка или удушье экспираторного характера, кожа бледная с синюшным оттенком. Вспомогательные мышцы напряжены. При осмотре грудная клетка бочкообразная (эмфизематозная).
При перкуссии: коробочный звук, смещение вниз нижней границы легких, резкое ограничение их подвижности.
Аускультация: ослабленное везикулярное дыхание с удлиненным выдохом, масса сухих свистящих хрипов по всем легочным полям.
период разрешения:
приступ заканчивается отхождением мокроты в виде слизистых пробок, количество хрипов уменьшается. Удушье постепенно исчезает.
Клинические формы бронхиальной астмы:
1. Аллергическая или атопическая: характеризуется наличием аллергена, сезонностью обострения, появлением аллергии носа, глаз и кожи.
2. Инфекционно зависимая бронхиальная астма: провоцируется заболеванием дыхательных путей. В анамнезе бронхиты, пневмонии, вирусная инфекция, часто наличие инфекционных очагов, риниты, тонзиллиты, гаймориты.
3. Гормонозависимая: имеет тяжелое течение, характеризуется осложнениями (остеопороз, синдром Иценко-Кушинга) которые угрожают жизни больного).
4. Аспириновая астма: чаще встречается у женщин в климактерическом периоде, характерна триада симптомов:
— непереносимость аспирина, НПВП
— удушье
— полипы носа, риниты
5. Астма физического усилия: чаще у молодых мужчин через 10-15 минут после физической нагрузки, например: бег, быстрая ходьба, игра в футбол и т.д.
6. Пищевая астма: трудно диагностируется, т.к. имеется аллергия замедленного действия. Значение имеют аллергические дерматиты, аллергия на лекарство и др. виды аллергий.
Диагностика:
Лабораторная:
— ОАК: увеличение эозинофилов,
— исследование мокроты: она прозрачная или стекловидная (при атопической астме), желтая, вязкая, отделяется с трудом и в малом количестве (при инфекционной астме).
При микроскопии находят эозинофилы, спирали Куршмана, кристаллы Шарко-Лейдена – это разрушенные видоизмененные эозинофилы.
Инструментальное исследование:
— рентгенография: признаки эмфиземы.
— исследование функции внешнего дыхания: спирография (это определение ОФВ) – показатели снижаются,
пикфлоуметрия (это измерение ПСВ с помощью пикфлометра и определяет ПСВ).
— ЭКГ – покажет наличие «легочного сердца» у тяжелых больных.
— специальные аллергологические (скарификационные), провокационные пробы с пальцевыми или пылевыми аллергенами.
Течение бронхиальной астмы: обострение и ремиссии.
Осложнения: развитие эмфиземы, легочно-сердечная недостаточность.
Астматический статус
это тяжелый приступ удушья, продолжительностью более 2 часов до 24 часов, когда обычные бронхолитические средства не эффективны.
Причины:
1. Передозировка симпатомиметиками – это ингаляторы короткого спектра действия.
2. Резкое снижение дозы гормонов (кортикостероидов)
3. Контакт с массивной дозой аллергена
Клиника:
1 стадия – затянувшийся, не купирующийся приступ удушья, неэффективность бронхолитиков, отсутствие мокроты.
2 стадия – наблюдается резкое нарушение дренажной функции бронхов, характерен синдром «немого легкого», т.е. на отдельных участках легких дыхание и хрипы не слышны (бронхиолы забиты слизью).
Больные заторможены, цианоз, ЧДД до 40 в минуту, пульс учащен, АД в норме или повышено.
3 стадия – резкое ухудшение состояния, потеря сознания, падение АД, развивается гиперкапническая кома. У больного судороги, острая дыхательная сердечная недостаточность.
Лечение:
необходимо устранить контакт больного с аллергенами.
Алгоритм неотложной помощи при приступе удушья:
1. Усадить, вызвать врача (для оказания квалифицированной медицинской помощи)
2. Расстегнуть стесняющую одежду
3. Доступ свежего воздуха (открыть окно)
4. Срочно ввести бронхолитики:
—при легкой степени:
β2-агонисты короткого действия (симпатомиметики): сальбутамол, беротек (фенотерол) – это ингаляторы 1-2 вдоха, ингаляции с помощью спейсера, небулайзер – это стационарный распылитель, он не только распылительный ингалятор, но и увлажняет его.
Дополнительно антихолинергические: антровент.
Комбинированный – беродуал (атровент + беротек), вольмак, эуфиллин в таблетках.
— приступ средней тяжести:
инъекции адреналин 0,1% раствор вводят дробно, в разные точки тела.
Вводят метилксантины короткого действия: эуфиллин 2,4% р-р, вводят 10 мл в/в (вводят медленно).
— при тяжелом приступе:
глюкокортикоидные гормоны (преднизолон 30 мг в/м, в/в , дексаметазон).
Неотложная помощь при астматическом статусе:
оксигенотерапия, вв капельно на физ. раствор 200мл эуфиллин 2,4% раствора 10 мл и гормоны (преднизолон или дексаметазон).
В/в капельно Na гидрокарбонат вводят 2% или 4% раствор от 200 до 400 мл, для борьбы с ацидозом.
Во 2 и 3 стадии астматического статуса показана ИВЛ, бронхиальный дренаж, наркоз, СС средства, дозы гормонов увеличивают.
Госпитализация в реанимацию.
Лечение в межприступном периоде
Проводится для профилактики приступов.
Назначают базисные препараты для купирования воспалительного процесса.
При тяжелом течении и неэффективности ингаляторов используют системное назначение глюкокортикоидных гормонов. Гормоны назначаются в таблетках, инъекции – преднизолон, дексаметазон. Их нельзя резко отменять, может развиться астматический статус.
По показаниям назначают отхаркивающие препараты, муколитики: ацеце, бромгексин, лазолван. Йодистый калий 10% 200мл.
Физиотерапия: ингаляции, баротерапия (дышать кислородом под определенным давлением в барокамере).
Иглоукалывание,
ЛФК,
Гомеопатические (растительные препараты),
Дыхательная гимнастика,
Санаторно – курортное лечение.
Сестринский уход
1. Необходимо оказать неотложную помощь при приступе бронхиальной астмы и при астматическом статусе
2. Во время приступа для облегчения отхождения мокроты и ее разжижения больному надо давать пить теплое молоко или теплую воду с питьевой содой, щелочные минеральные воды.
3. Как правило, приступ заканчивается отхождением густой стеклоподобной мокроты, поэтому нужно снабдить больного посудой для ее сбора.
4. Во время приступа отмечается повышенная потливость, поэтому после приступа надо обтереть тело больного теплым влажным полотенцем, сменить нательное белье.
5. После окончания приступа больного требуется уложить в постель, тепло укрыть, обеспечить психический и физический покой, проследить, чтобы никакие внешние раздражители не мешали спокойному сну.
6. Нельзя оставлять больного одного во время приступа, а также после его окончания, так как он может повториться.
7. В межприступный период уделить особое внимание элиминационным мероприятиям:
1) при аллергии на шерсть домашних животных не рекомендуется содержать их дома;
2) при аллергии на факторы, связанные с профессией, сменить род деятельности;
3) при аллергии на пыльцу растений желательно воздерживаться от контактов с растениями в период их цветения;
4) при аллергии на домашнюю пыль нужно избавиться от источников пыли – шерстяных одеял, мягких игрушек, матрасов, ковров;
Источники пыли, которые устранить не удается, необходимо подвергать уборке пылесосом, проветривать комнату.
8. Рацион больного бронхиальной астмой должен быть составлен таким образом, чтобы полностью исключить употребление продуктов, способных вызвать аллергическую реакцию (морепродукты, яйца, цитрусовые, шоколад, орехи, клубнику.
9. Рекомендуется массаж (классический, сегментарный, точечный).
10. Проводится постуральный дренаж, перед которым больной должен принять отхаркивающие средства, 1,5–2 стакана теплого питья.
11. Выполняются упражнения дыхательной гимнастики.
Источник


