Неотложная помощь при сердечной астме реферат

Первая помощь при сердечной астме
Сердечная астма — серьезное заболевание, внезапные приступы которого способны привести к летальному исходу. Провоцирующие его причины совершенно разнообразны: неадекватные физические и психоэмоциональные нагрузки, переедание и прием избытка жидкости на ночь.
Сердечная астма скорее следствие или осложнение основного заболевания. К ним относятся недостаточность или порок митрального клапана, острая сердечная недостаточность, гипертонический крис, инфаркт, пневмония.
К симптомам приступа этого заболевания относят:
- затруднение при вдохе или выдохе, нехватка воздуха;
- кашель выделением с небольшого количества пенообразной мокроты ил без нее;
- появление одышки (до 40-60 вдохов в минуту);
- паническое состояние, боязнь смерти;
- учащение пульса, аритмия;
- снижение артериального давления (в большинстве случаев) или его значение может находиться в пределах нормы.
Нередко приступ сердечной астмы переходит в начальную фазу отека легких: появляются мелкопузырчатые и отчетливо различимые на расстоянии хрипы при дыхании, пенообразная розовая мокрота (с примесью крови), холодный пот, лицо и шея бледнеют и приобретают синюшный оттенок, больной теряет сознание.
Если у человека проявляются любые из перечисленных симптомов, то следует незамедлительно звонить в экстренные службы. Первая помощь при сердечной астме до прибытия медицинского персонала подразумевает следующий комплекс мер:
- Больному помогают сесть или расположиться полулежа.
- Освобождают грудную клетку от стесняющих элементов одежды.
- Обеспечивают доступ свежего воздуха.
- Определяют значение артериального давления (если в наличии есть тонометр).
- При систолическом давлении на уровне или выше 100 мм рт. ст. следует дать нитроглицерин в таблетированной (под язык до полного растворения) или аэрозольной форме, в противном случае — только валидол. Оба препарата принимают не больше двух раз с промежутком не меньше 5 минут и при строгом контроле артериального давления. В большинстве случаев этой меры вполне достаточно, улучшение состояния наступает не позднее 15 минут после последнего приема лекарств. Аэрозоли нитроглицерина (препараты нитроминт, нитроспрей) обладают большей эффективностью в сравнении с таблетированной формой.
- Через 5-10 минут после того, как человек удобно расположился полулежа, одновременно на ноги и одну руку больного накладывают жгут (или туго затягивают эластичный бинт, капроновый чулок). На верхних конечностях жгут располагают ниже плеча не менее, чем на 10 см, на ногах — ниже 15 см относительно паховой складки. Чрез 20 минут жгуты снимают, затем через 3-5 минут накладывают снова. Если жгут наложен верно, то ниже его расположения прослушивается пульс, а кожный покров становится багрово-синюшного цвета.
- Ножные горячие ванны обладают эффектом, подобным наложению жгута. Эти два метода способствуют снижению общего объема циркулируемой крови и, соответственно, нагрузки на сердце. Однако, горячая ванна для ног менее эффективна, чем наложение жгута.
Этот алгоритм действий до приезда неотложной помощи позволит облегчить состояние, предотвратить летальный исход и дождаться приезда медицинского персонала. Даже если приступ сердечной астмы удалось купировать, госпитализация больного необходима для выяснения причин его появления, особенно, если это произошло впервые.
Неотложная помощь при сердечной астме
Неотложную медикаментозную помощь при сердечной астме оказывает квалифицированный медицинский персонал. Общие принципы действий (независимо от уровня артериального давления) направлены на купирование приступа, предотвращение или снижение отека легких.
Неотложная помощь при сердечной астме состоит из следующих этапов:
- внутривенное введение раствора наркотических анальгетиков (морфина, фентанила) в сочетании с 0,5 мл раствора атропина (0,1%). Предельно допустимое количество применяемых обезболивающих (концентрацией 1%) составляет соответственно до 1 мл и 2 мл. Морфин противопоказан при гипоксии, аритмии, брадикардии, пониженном давлении;
- капельное введение раствора диуретиков, например, фуросемида (концентрацией 1%) от 2 до 8 мл (противопоказание — низкой артериальное давление);
- применение кислорода в ингаляторной форме;
- медленное внутривенное введение растворов сердечных гликозидов дигоксина (до 2 мл с концентрацией 0,025%) или строфантина (до 1 мл с концентрацией 0,05%). Препараты применяют на растворе хлорида натрия (0,9%).
При смешанной астме с характерными спазмами бронхов используют гормональные лекарственные средства (преднизолон, гидрокортизон в количестве 30-60 мг и 60-125 мл, соответственно) и внутривенно введение эуфилина (раствор 2,4%) до 10 мл. Для снижения образования пены мокроты эффективны ингаляции паров этилового спирта.
Алгоритм неотложной помощи при отеке легких
В зависимости от уровня артериального давления отек легких разделяют на три типа: при повышенном, среднем и пониженном значении. Каждый случай предполагает свой алгоритм действий.
Помощь при повышенном значении артериального давления
Разгрузка работы сердца при повышенном давлении предполагает применение ганглиоблокаторов (пентамин, арфонад, бензогексоний), действие которых направлено на увеличении просвета сосудов периферической кровеносной системы.
Применение этих препаратов внутривенно осуществляется при постоянном измерении показателей: один человек следит за дозировкой лекарства, другой за показаниями тонометра (измерения проводят через каждые 2-3 мл введенного раствора). Показатель артериального давления снижают не более чем на третью часть от исходного значения.
Необходимое количество пентамина (1 мл раствора с концентрацией 5%) или бензогексония (1 мл с концентрацией 2%) смешивают с 20 мл изотонического раствора хлорида натрия или глюкозы. Арфонад (дозировкой 250 мг) применяют в чистом виде или в смеси с раствором хлоридом натрия.
Помощь при нормальном значении артериального давления
Если уровень давления находится в пределах нормы или незначительно повышен, то применяют венозные вазодилататоры в сочетании с быстродействующими диуретиками.
К первой группе относят нитроглицерин (спиртовой раствор концентрацией 1%), перлинганит, изокет. Их применяют капельно при постоянном контроле систолического давления, значение которого не должно падать ниже 100 мм.рт.ст. Количество вводимого препарата рассчитывается индивидуально.
В качестве диуретиков чаще всего применяют лазикс (струйно внутривенно от 60 мг до 120 мг).
Помощь при пониженном значении артериального давления
Медикаментозная помощь при пониженном давлении заключается в стимуляции сердечных β-адренергических рецепторов. К таким лекарственным средствам относят добутамин, дофамин. Последний вводят внутривенно капельно. Скорость введения раствора определяется динамикой изменения артериального давления и характером сердечного ритма.
Для внутривенных инфузий одну ампулу дофамина (200 мг) смешивают 250-500 мл с раствором хлорида натрия. После фиксации в пределах 100-115 мм.рт.ст. И восстановления нормального кровоснабжения почек назначают диуретики (лазикс в количестве 60-80 мг).
Источник

Ñåðäå÷íàÿ àñòìà êàê ñèíäðîì ëåâîæåëóäî÷êîâîé íåäîñòàòî÷íîñòè, âîçíèêàþùåé âíåçàïíî â âèäå ïðèñòóïà èíñïèðàòîðíîé îäûøêè ñ ñóõèì îòðûâèñòûì êàøëåì, ÷àùå â ïåðâîé ïîëîâèíå íî÷è. Ýôôåêòèâíûå ïðåïàðàòû äëÿ êóïèðîâàíèÿ ïðèñòóïà. Çàäà÷è ïðè ñáîðå àíàìíåçà.
| Ðóáðèêà | Ìåäèöèíà |
| Âèä | êîíòðîëüíàÿ ðàáîòà |
| ßçûê | ðóññêèé |
| Äàòà äîáàâëåíèÿ | 11.11.2014 |
| Ðàçìåð ôàéëà | 41,2 K |
Îòïðàâèòü ñâîþ õîðîøóþ ðàáîòó â áàçó çíàíèé ïðîñòî. Èñïîëüçóéòå ôîðìó, ðàñïîëîæåííóþ íèæå
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
Êîíòðîëüíàÿ ðàáîòà
íà òåìó: Ñåðäå÷íàÿ àñòìà
Òåîðåòè÷åñêèå âîïðîñû
1. Ñåðäå÷íàÿ àñòìà, ýòèîëîãèÿ, ïàòîãåíåç, êëèíè÷åñêèå ïðîÿâëåíèÿ. Ñåñòðèíñêèé äèàãíîç. ñåðäå÷íûé àñòìà ïðèñòóï
2. Ïëàíèðîâàíèå óõîäà çà áîëüíûìè. Ëå÷åáíûå ìåðîïðèÿòèÿ.
Òåñòîâûå çàäàíèÿ
1. Êàêîé ïðåäïîëîæèòåëüíûé äèàãíîç îáîñíîâàí ïðèâîäèìûìè äàííûìè?
Ó áîëüíîãî ÷àñòî â íî÷íîå âðåìÿ âíåçàïíî íàñòóïàåò óäóøüå ñ çàòðóäíåíèåì âäîõà. Ïàöèåíò ñòðåìèòñÿ ñåñòü â ïîñòåëè. Ïðè îáúåêòèâíîì îáñëåäîâàíèè îïðåäåëÿþòñÿ îäûøêà ñìåøàííîãî õàðàêòåðà, öèàíîç, òàõèêàðäèÿ, â ëåãêèõ, ïðåèìóùåñòâåííî â íèæíèõ îòäåëàõ, âûñëóøèâàþòñÿ âëàæíûå õðèïû:
à). îòåê ëåãêèõ
á). ñåðäå÷íàÿ àñòìà.
â). ïðèñòóï áðîíõèàëüíîé àñòìû
ã). àñòìàòè÷åñêèé ñòàòóñ
ä). êàðäèîãåííûé øîê
2. Ó áîëüíîãî ðàçâèëîñü óäóøüå, êëîêî÷óùåå äûõàíèå ñ âûäåëåíèåì ðîçîâàòîé ìîêðîòû. Ïðè îáúåêòèâíîì îáñëåäîâàíèè — òàõèêàðäèÿ, öèàíîç, áëåäíîñòü êîæíûõ ïîêðîâîâ, ïàäåíèå ÀÄ, ïðè àóñêóëüòàöèè âëàæíûå õðèïû ïî âñåì ëåãî÷íûì ïîëÿì. Íàèáîëåå âåðîÿòíûé äèàãíîç:
à). îòåê ëåãêèõ
á). ñåðäå÷íàÿ àñòìà.
â). ïðèñòóïû áðîíõèàëüíîé àñòìû
ã). àñòìàòè÷åñêèé ñòàòóñ
ä). êàðäèîãåííûé øîê
3. Êàêèå ïðåïàðàòû íàèáîëåå ýôôåêòèâíû äëÿ êóïèðîâàíèÿ ïðèñòóïà ñåðäå÷íîé àñòìû:
À). ïðåäíèçîëîí
Á). àíòèáèîòèêè, ìóêîëèòèêè
â). ìîðôèí, ñòðîôàíòèí, ëàçèêñ.
Ã). êîðäèàìèí
Çàáîëåâàíèå ñåðäå÷íî-ñîñóäèñòîé ñèñòåìû | Çàáîëåâàíèå áðîíõîëåãî÷íîé ñèñòåìû | Èíôåêöèîííûå çàáîëåâàíèÿ | Ïîðàæåíèå ïî÷åê, ïå÷åíè è ÆÊÒ | ÖÍÑ | Èíòîêñèêàöèÿ | Ïåðåäîçèðîâêà ëåêàðñòâ è âðà÷åáíûå ìàíèïóëÿöèè | Ìåõàíè÷åñêàÿ àñôèêñèÿ ëþáîãî ãåíåçà |
ÈÁÑ; àðòåðèàëüíàÿ ãèïåðòîíèÿ, àíåâðèçìà àîðòû; îñòðûé êàðäèò; ïîðîêè ñåðäöà, ÒÝËÀ è å¸ âåòâåé | Êðóïîçíàÿ ïíåâìîíèÿ; ïíåâìîíèÿ ó ëèö ïîæèëîãî âîçðàñòà, îñòðîå è õðîíè÷åñêîå ëåãî÷íîå ñåðäöå; ñïåöèôè÷åñêèå âîñïàëèòåëüíûå ïðîöåññû è ïîâðåæäåíèÿ ëåãî÷íîé òêàíè (òóáåðêóëåç, îïóõîëè, ýõèíîêîêêîç, àêòèíîìèêîç) | Êîðü; ñêàðëàòèíà; áðþøíîé òèô; ÷óìà; ãðèïï; äðóãèå âèðóñíûå çàáîëåâàíèÿ ó äåòåé | Îñòðûé è õðîíè÷åñêèé ãëîìåðóëîíåôðèò; îñòðàÿ è õðîíè÷åñêàÿ ïî÷å÷íàÿ íåäîñòàòî÷íîñòü, íåôðîïàòèÿ, îñòðàÿ æåëòàÿ àòðîôèÿ ïå÷åíè; íåïðîõîäèìîñòü êèøå÷íèêà | Çàáîëåâàíèå è ïîâðåæäåíèå ãîëîâíîãî è ñïèííîãî ìîçãà | Èíãàëÿöèîííîå âîçäåéñòâèå ïðîìûøëåííûõ ÿäîâ (îêèñëû àçîòà, óãëåðîäà, õëîð, ôîñãåí, ôðåîí, ïàðû äèõëîðýòàíà, àììèàêà, ñèíåëüíîé, óêñóñíîé è äð. | Íàðêîòèêè è ñíîòâîðíûå; àíåñòåçèðóþùèå ñðåäñòâà; ïðåïàðàòû, âûçûâàþùèå ðåçêóþ òàõèêàðäèþ èëè ñòîéêèå àðèòìèè; ñîñóäîñóæèâàþùèå ñðåäñòâà è ñòèìóëÿòîðû ÖÍÑ -ñèìïàòîìèìåòèêè, äûõàòåëüíûå àíàëåïòèêè; ëåêàðñòâåííûå âåùåñòâà, âûçûâàþùèå áðîíõîñïàçì; öèðêóëÿòîðíàÿ ïåðåãðóçêà (èçáûòî÷íûå òðàíñôóçèè); ñëèøêîì áûñòðîå îïîðîæíåíèå ìî÷åâîãî ïóçûðÿ, âûïóñêàíèå àñöèòè÷åñêîé æèäêîñòè, ïëåâðàëüíîãî âûïîòà | Óòîìëåíèå; ïîâåøåíèå; çàêðûòèå âõîäà â ãîðòàíü èíîðîäíûì òåëîì èëè îáñòðóêöèÿ, îñòðîå íàðøåíèå ïðîõîäèìîñòè äûõàòåëüíûõ ïóòåé â äåòñêîé âîçðàñòå -îñòðûé ëàðèíãèò, êîêëþø, äèôòåðèÿ, ðåçêîå óâåëè÷åíèå ìèíäàëèí è àäåíîèäîâ, ãíîéíûé ñåêðåò â âîçäóõîíîñíûõ ïóòÿõ ñ ðàññòðîéñòâîì ëåãî÷íîé âåíòèëÿöèè è îñòðîé ãèïîêñèåé |
Ðàçìåùåíî íà Allbest.ru
…
Ïîäîáíûå äîêóìåíòû
Ìåõàíèçì ðàçâèòèÿ îñòðîé ëåâîæåëóäî÷êîâîé íåäîñòàòî÷íîñòè. Ñåðäå÷íàÿ àñòìà, îòåê ëåãêèõ, êàðäèîãåííûé øîê. Äèàãíîñòèêà çàáîëåâàíèÿ, íîðìàëèçàöèÿ ýìîöèîíàëüíîãî ñòàòóñà. Óñòðàíåíèå ãèïåðêàòåõîëàìèíåìèè è ãèïåðâåíòèëÿöèè. Ïîäõîäû ê ëå÷åíèþ çàáîëåâàíèÿ.
ïðåçåíòàöèÿ [1008,3 K], äîáàâëåí 26.11.2014
Áðîíõèàëüíàÿ àñòìà — õðîíè÷åñêîå àëëåðãè÷åñêîå çàáîëåâàíèå. Îïèñàíèå åå èíôåêöèîííîé, àëëåðãè÷åñêîé, êîìáèíèðîâàííîé ôîðì. Ïðîÿâëåíèå ïðèñòóïà. Îïèñàíèå àëãîðèòìà îêàçàíèÿ ïåðâîé ïîìîùè ìåäèöèíñêîé ñåñòðîé. Ïðèìåíåíèå ãëþêîêîðòèêîèäîâ, îêñèãåíîòåðàïèÿ.
ïðåçåíòàöèÿ [337,3 K], äîáàâëåí 19.10.2014
Ñåðäå÷íàÿ íåäîñòàòî÷íîñòü, îïèñàíèå åå îñíîâíûõ ñèìïòîìîâ è ïðîÿâëåíèé. Ïðè÷èíû âîçíèêíîâåíèÿ áîëåçíè è ìåòîäû åå ïðîôèëàêòèêè. Ïðåïàðàòû, èñïîëüçóåìûå äëÿ ëå÷åíèÿ ñåðäå÷íîé íåäîñòàòî÷íîñòè, îïèñàíèå èõ ñâîéñòâ è ýôôåêòèâíîñòü. Òåðàïèÿ è ãîñïèòàëèçàöèÿ.
ðåôåðàò [36,4 K], äîáàâëåí 23.01.2009
Ñíèæåíèå íàñîñíîé ôóíêöèè ñåðäöà ïðè õðîíè÷åñêîé ñåðäå÷íîé íåäîñòàòî÷íîñòè. Çàáîëåâàíèÿ, âûçûâàþùèå ðàçâèòèå ñåðäå÷íîé íåäîñòàòî÷íîñòè. Êëèíè÷åñêàÿ êàðòèíà çàáîëåâàíèÿ. Ïðèçíàêè õðîíè÷åñêîé ëåâîæåëóäî÷êîâîé è ïðàâîæåëóäî÷êîâîé ñåðäå÷íîé íåäîñòàòî÷íîñòè.
ïðåçåíòàöèÿ [983,8 K], äîáàâëåí 05.03.2011
Íåîòëîæíàÿ ïîìîùü ïðè ïðèñòóïå áðîíõèàëüíîé àñòìû. Òàêòèêà êóïèðîâàíèå ïðèñòóïà áðîíõèàëüíîé àñòìû. Äîïîëíèòåëüíûå ìåòîäû êóïèðîâàíèÿ áðîíõèàëüíîé àñòìû ïðè ëåãêèõ ïðèñòóïàõ è àñòìîèäíîì ñèíäðîìå. Àíòèãèñòàìèííûå ñðåäñòâà è àäðåíîìèìåòè÷åñêèå ïðåïàðàòû.
ïðåçåíòàöèÿ [569,3 K], äîáàâëåí 10.05.2012
Êëàññèôèêàöèÿ èøåìè÷åñêîé áîëåçíè ñåðäöà. Ïðåïàðàòû, ïðèìåíÿåìûå äëÿ êóïèðîâàíèÿ îñòðîãî ïðèñòóïà ñòåíîêàðäèè. Êëèíè÷åñêîå òå÷åíèå ñòåíîêàðäèè. Êëèíèêà ïðèñòóïà ñòåíîêàðäèè, îöåíêà òÿæåñòè ñîñòîÿíèÿ áîëüíûõ, îïðåäåëåíèå ïðîãíîçà è íàçíà÷åíèå ëå÷åíèÿ.
ðåôåðàò [183,0 K], äîáàâëåí 02.09.2010
Áðîíõèàëüíàÿ àñòìà — õðîíè÷åñêîå âîñïàëèòåëüíîå çàáîëåâàíèå äûõàòåëüíûõ ïóòåé. Ýòèîëîãèÿ íåäóãà, âèäû àëëåðãåíîâ, ñèìïòîìû, ïðîôèëàêòèêà è ïðèíöèïû ëå÷åíèÿ. Ïðèçíàêè ïðèñòóïà óäóøüÿ, àëãîðèòì äîâðà÷åáíîé ïîìîùè ïðè åãî ïðîÿâëåíèè, ñåñòðèíñêèé ïðîöåññ.
ðåôåðàò [20,2 K], äîáàâëåí 21.12.2013
Ïðè÷èíû ôîðìèðîâàíèÿ àíåâðèçìû ñåðäöà, åå ôîðìû, êëèíè÷åñêèå ñèìïòîìû, êëàññèôèêàöèÿ, ìåäèêàìåíòîçíîå è õèðóðãè÷åñêîå ëå÷åíèå. Ïàòîãåíåç êàðäèîãåííîãî øîêà. Ñåðäå÷íàÿ àñòìà è îòåê ëåãêèõ. Òðîìáîýìáîëè÷åñêèå îñëîæíåíèÿ (çàêóïîðêà ë¸ãî÷íîé àðòåðèè).
ïðåçåíòàöèÿ [469,0 K], äîáàâëåí 27.09.2013
Ðàñïðîñòðàíåííîñòü áðîíõèàëüíîé àñòìû, ñèìïòîìû, ïàòîãåíåç, êëèíè÷åñêàÿ êàðòèíà, äèàãíîñòèêà. Ðàçâèòèå àñòìàòè÷åñêîãî ïðèñòóïà (ïðèñòóïà óäóøüÿ). Ìåäèêàìåíòîçíàÿ òåðàïèÿ ïðè ðåìèññèè è îáîñòðåíèÿõ. Ëå÷åáíàÿ ôèçêóëüòóðà (äûõàòåëüíàÿ ãèìíàñòèêà ïî Áóòåéêî).
ïðåçåíòàöèÿ [15,4 M], äîáàâëåí 18.05.2019
Áðîíõèàëüíàÿ àñòìà êàê çàáîëåâàíèå àëëåðãè÷åñêîé ïðèðîäû, ïðîÿâëÿþùååñÿ ïðèñòóïàìè îäûøêè ýêñïèðàòîðíîãî òèïà. Ýòèîëîãèÿ è ïàòîãåíåç çàáîëåâàíèÿ, äèàãíîñòèêà è ëå÷åíèå. Èíôåêöèîííûå è íåèíôåêöèîííûå àëëåðãåíû, âîñïàëèòåëüíûå ïðîöåññû â äûõàòåëüíûõ ïóòÿõ.
ðåôåðàò [561,4 K], äîáàâëåí 02.09.2010

- ãëàâíàÿ
- ðóáðèêè
- ïî àëôàâèòó
- âåðíóòüñÿ â íà÷àëî ñòðàíèöû
- âåðíóòüñÿ ê íà÷àëó òåêñòà
- âåðíóòüñÿ ê ïîäîáíûì ðàáîòàì
Источник

Ïîíÿòèå è îáùàÿ õàðàêòåðèñòèêà ñåðäå÷íîé àñòìû, åå ïðè÷èíû è ôàêòîðû ðàçâèòèÿ, ñèìïòîìû è ïðèíöèïû îêàçàíèÿ ïåðâîé ïîìîùè. Ñðåäñòâà äëÿ ðàçãðóçêè ìàëîãî êðóãà êðîâîîáðàùåíèÿ, óñëîâèÿ è ýôôåêòèâíîñòü ïðèìåíåíèÿ. Òðàíñïîðòèðîâêà è ãîñïèòàëèçàöèÿ áîëüíûõ.
| Ðóáðèêà | Ìåäèöèíà |
| Âèä | ïðåçåíòàöèÿ |
| ßçûê | ðóññêèé |
| Äàòà äîáàâëåíèÿ | 03.05.2015 |
| Ðàçìåð ôàéëà | 823,2 K |
Îòïðàâèòü ñâîþ õîðîøóþ ðàáîòó â áàçó çíàíèé ïðîñòî. Èñïîëüçóéòå ôîðìó, ðàñïîëîæåííóþ íèæå
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
HTML-âåðñèè ðàáîòû ïîêà íåò.
Cêà÷àòü àðõèâ ðàáîòû ìîæíî ïåðåéäÿ ïî ññûëêå, êîòîðàÿ íàõîäÿòñÿ íèæå.
Ïîäîáíûå äîêóìåíòû
Ïàòîãåíåç è ôîðìû ñåðäå÷íîé íåäîñòàòî÷íîñòè. Ôàêòîðû ñåðäå÷íîé äåÿòåëüíîñòè. Ïðè÷èíû ðàçâèòèÿ õðîíè÷åñêîé ñåðäå÷íîé íåäîñòàòî÷íîñòè è ïðèíöèïû å¸ ëå÷åíèÿ. Êëàññèôèêàöèÿ è äåéñòâèå ëåêàðñòâåííûõ ïðåïàðàòîâ, ïðèìåíÿåìûõ ïðè ñåðäå÷íîé íåäîñòàòî÷íîñòè.
ïðåçåíòàöèÿ [513,3 K], äîáàâëåí 17.05.2014
Îðãàíèçàöèÿ îêàçàíèÿ ìåäèöèíñêîé ïîìîùè íà ìåñòå ïðîèñøåñòâèÿ. Êëàññèôèêàöèÿ ðàíåíèé, èõ îñíîâíûå êëèíè÷åñêèå ñèìïòîìû è íåîòëîæíàÿ ïîìîùü. Çàäà÷è ìåäèöèíñêîé ñåñòðû ïî îïðåäåëåíèþ õàðàêòåðà òðàâìû è ìåòîäà îêàçàíèÿ ïîìîùè. Ïðèåìû îñòàíîâêè êðîâîòå÷åíèÿ.
ïðåçåíòàöèÿ [2,0 M], äîáàâëåí 10.12.2009
Âîññòàíîâëåíèå ïðîõîäèìîñòè äûõàòåëüíûõ ïóòåé. Èñêóññòâåííàÿ âåíòèëÿöèÿ ëåãêèõ. Îñíàùåíèå äëÿ îêàçàíèÿ íåîòëîæíîé ïîìîùè. Óäàëåíèå èíîðîäíûõ òåë èç äûõàòåëüíûõ ïóòåé. Îñîáåííîñòè âîññòàíîâëåíèÿ êðîâîîáðàùåíèÿ è ïðîâåäåíèÿ íàðóæíîãî ìàññàæà ñåðäöà.
ðåôåðàò [20,5 K], äîáàâëåí 17.09.2009
Ïîíÿòèå îñòðîé ñåðäå÷íî-ñîñóäèñòîé íåäîñòàòî÷íîñòè. Ãðóïïû ñèíêîïàëüíûõ ñîñòîÿíèé. Íåîòëîæíàÿ ïîìîùü ïðè îáìîðîêå, êîëëàïñå, îòåêå ëåãêèõ. Ñèìïòîìû êàðäèîãåííîãî øîêà. Îñòðàÿ ïðàâîæåëóäî÷êîâàÿ íåäîñòàòî÷íîñòü. Ïðèçíàêè ñåðäå÷íîé è áðîíõèàëüíîé àñòìû.
ðåôåðàò [33,3 K], äîáàâëåí 05.10.2011
Êëàññèôèêàöèÿ áðîíõèàëüíîé àñòìû, ôàêòîðû, âëèÿþùèå íà åå ðàçâèòèå è ïðîÿâëåíèÿ. Ñòðóêòóðíûå èçìåíåíèÿ â äûõàòåëüíûõ ïóòÿõ. Ñòåïåíè òÿæåñòè, ýòàïû ðàçâèòèÿ, ôàçû òå÷åíèÿ, îñëîæíåíèÿ. Ïðèçíàêè óãðîçû äëÿ æèçíè. Íåîòëîæíàÿ ïîìîùü ïðè êîìàòîçíîì ñîñòîÿíèè.
ïðåçåíòàöèÿ [48,6 K], äîáàâëåí 29.05.2014
Áðîíõèàëüíàÿ àñòìà: îáùàÿ õàðàêòåðèñòèêà. Ñèìïòîìû-ïðåäâåñòíèêè ïðèñòóïîâ áðîíõèàëüíîé àñòìû. Ïîðÿäîê îêàçàíèÿ ïîìîùè ïðè îñòðîì ïðèñòóïå. Ñåìü ñèãíàëîâ, ïî êîòîðûì ìîæíî ïðèíÿòü ðåøåíèå î íåîáõîäèìîñòè ïîñåùåíèÿ âðà÷à èëè êàáèíåòà íåîòëîæíîé ïîìîùè.
ïðåçåíòàöèÿ [299,7 K], äîáàâëåí 14.11.2016
Êëèíè÷åñêèå ïðîÿâëåíèÿ è ìåòîäû ëå÷åíèÿ ñòåíîêàðäèè è èíôàðêòà ìèîêàðäà. Íåîòëîæíàÿ ïîìîùü ïðè ñåðäå÷íîé àñòìå, ìåðöàòåëüíîé àðèòìèè, ïàðîêñèçìàëüíîé òàõèêàðäèè. Íàðóøåíèå ðèòìà ñåðäå÷íûõ ñîêðàùåíèé. Ïðè÷èíû ðàçâèòèÿ ïîëíîé àòðèî-êåíòðèêóëÿðíîé áëîêàäû.
ðåôåðàò [29,3 K], äîáàâëåí 13.04.2014
Íåîáõîäèìîñòü íåîòëîæíîé ïîìîùè ïðè íàñòóïëåíèè îáîñòðåíèÿ áðîíõèàëüíîé àñòìû è ïðîÿâëåíèè óäóøüÿ. Ñðåäñòâà, äåéñòâèå êîòîðûõ íàïðàâëåíî íà óñòðàíåíèå áðîíõîñïàçìà èç ãðóïïû ñòèìóëÿòîðîâ áåòà-àäðåíîðåöåïòîðîâ. Êèñëîðîäîòåðàïèÿ ïðè áðîíõèàëüíîé àñòìå.
ïðåçåíòàöèÿ [3,1 M], äîáàâëåí 20.04.2017
Ïðè÷èíû âîçíèêíîâåíèÿ îñòðîé ñåðäå÷íîé íåäîñòàòî÷íîñòè, îñíîâíûå ñèìïòîìû. Ïðè÷èíû ñåðäå÷íîé àñòìû, îòåêà ëåãêèõ, îñòðîé ïðàâîæåëóäî÷êîâîé íåäîñòàòî÷íîñòè, èõ âîçìîæíûå ïîñëåäñòâèÿ. Ýëåêòðîêàðäèîãðàôèÿ, ðåíòãåíîãðàôèÿ ãðóäíîé êëåòêè è ýõîêàðäèîãðàôèÿ.
ïðåçåíòàöèÿ [15,8 M], äîáàâëåí 05.03.2011
Ïåðâàÿ ïîìîùü ïðè îæîãå ïèùåâîäà ùåëî÷üþ, êèñëîòàìè. Îïðåäåëåíèå ïîíÿòèÿ «ïåðåëîì êîñòè», êëàññèôèêàöèÿ âûâèõîâ. Ïðè÷èíû è óñëîâèÿ ðàçâèòèÿ âîñïàëèòåëüíûõ ïðîöåññîâ. Òðàíñïîðòèðîâêà ïîñòðàäàâøèõ ñ òðàâìàìè ãðóäè. Êëèíèêà, äèàãíîñòèêà è ñòåïåíè îæîãîâ.
êîíòðîëüíàÿ ðàáîòà [41,2 K], äîáàâëåí 20.10.2010

- ãëàâíàÿ
- ðóáðèêè
- ïî àëôàâèòó
- âåðíóòüñÿ â íà÷àëî ñòðàíèöû
- âåðíóòüñÿ ê íà÷àëó òåêñòà
- âåðíóòüñÿ ê ïîäîáíûì ðàáîòàì
Источник
Сердечная астма – комплекс симптоматических проявлений, которые могут выступать в качестве самостоятельного заболевания или являться следствием другой опасной патологии. Симптоматика сердечной астмы требует неотложной помощи, ведь она несет непосредственную угрозу для жизни больного.
Наша статья расскажет, как проявляет себя патология, какими болезнями она может быть вызвана и, главное, как спасти человеческую жизнь, вовремя распознав опасное состояние и правильно применив алгоритм первой помощи.

Причинно-следственные связи
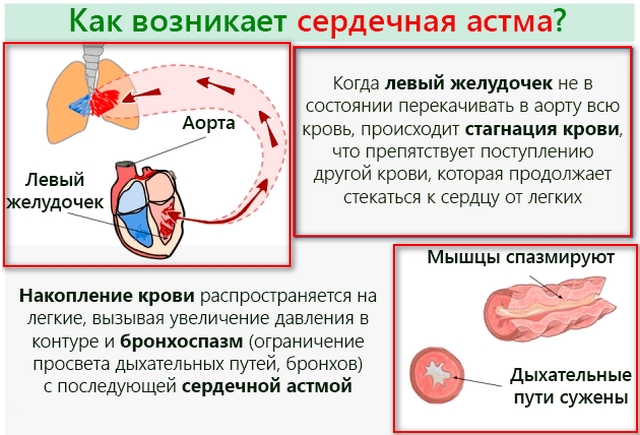
Под сердечной астмой понимают функциональные изменения в работе миокарда левого желудочка. Эти отклонения связаны с застоявшейся кровью в малом круге кровообращения. Патология может перейти в отечность легких. При этом ее возникновение может быть практически мгновенным, что всегда является следствием быстрого смертельного исхода.
Приступ всегда сопровождает удушье. Сердце работает в усиленном режиме, из-за чего развивается тахикардия, значительно повышаются диастолические показатели артериального давления. Из-за острой нехватки воздуха пациент паникует, у него возникает страх перед возможной смертью. Панические атаки еще более ухудшают положение: сильный кашель сухого типа усиливает ощущение удушья, кожные покровы человека синеют, он начинает задыхаться.
Факторы, вызывающие сердечную астму, можно условно разделить на 2 группы:
- Связанные с сердечной деятельностью;
- Не имеющие отношения к сердечной деятельности.
Основными причинами, которые вызывают опасное кардиологическое состояние, являются сердечные патологии, вызванные нарушением именно левого отдела сердца. К их числу относятся такие патологии:
- Острая форма сердечной недостаточности левого желудочка;
- Хроническая форма сердечной недостаточности левого желудочка;
- Стабильно высокие показатели артериального давления;
- Инфаркт миокарда;
- Пороки сердца, способные к декомпенсации;
- Мерцательная аритмия;
- Внутриполостная сердечная опухоль.
Существуют факторы, вызывающие патологические изменения в сердечной и легочной деятельности, не связанные с работой сердца. Среди причин его появления можно выделить такие болезни:
- Заболевания инфекционной природы;
- Патологии почек;
- Изменения в кровообращении мозга острого характера.
Также необходимо отметить состояния, которые, не являясь причиной возникновения патологии, провоцируют ее появление:
- Чрезмерная физическая нагрузка, не соответствующая уровню подготовки человека;
- Психологический кризис, сильный стресс или эмоциональное напряжение;
- Гиперволемия, возникающая вследствие чрезмерного количества жидкости, введенной внутривенно, появившаяся во время лихорадочного состояния или беременности;
- Неправильный рацион питания, который сводится к приему жирной и тяжелой пищи перед сном;
- Обильный прием жидкости перед сном.

Характерная симптоматика
Так как приступ является следствием превышенной нагрузки на малый круг кровообращения, он проявляется в виде быстрого повышения кровяного давления. Его стабильно высокие показатели влияют на значительное улучшение проницаемости сосудистых стенок, поэтому плазма начинает активно выходить в легочную ткань. В результате, из-за ухудшения естественного газообмена между альвеолами и кровяным руслом ухудшается вентиляция легких. Это обстоятельство провоцирует развитие их отека.
Симптомы приступа сердечной астмы начинают сигнализировать о «неполадках» в организме за 2-3 дня до его начала. Перечислим признаки, на которые нужно обратить особое внимание:
- Одышка;
- Чувство сжатия в груди;
- Появление сухого кашля после малейшей физической нагрузки или попытке лечь.
Обратите внимание!
Приступы начинаются всегда неожиданно, чаще всего ночью, когда человек спит. Это объясняется тем, что в положении лежа адренергическая регуляция ослабляется, что увеличивает нагрузку на малый круг движения крови. Приступ может случиться и днем. В этом случае его провокатором станут физические нагрузки или психоэмоциональное нестабильное состояние.
Внезапно начавшийся приступ проявляет себя так:
- Человек просыпается от того, что ему не хватает воздуха, сложно дышать;
- Одышка быстро нарастает;
- Появляется сухой сильный кашель, который через непродолжительное время будет сопровождаться отхождением бесцветной мокроты;
- Пациент старается как можно быстрее встать или сесть, потому что в положении лежа он задыхается;
- Дыхательная деятельность происходит через рот;
- Пострадавший с трудом говорит;
- Он возбужден, тревожен, ощущает сильный страх смерти.
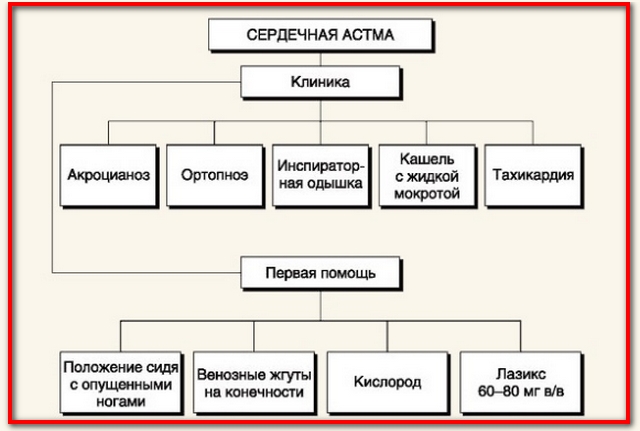
К ярко выраженной внешней симптоматике относят такие признаки:
- Синеет кожа на лице (носогубной треугольник) и фалангах пальцев;
- Сильное сердцебиение;
- Очень превышено значение диастолического артериального давления, которое без купирования приступа через непродолжительное время резко падает.
Обратите внимание!
Сердечные астматические проявления могут проходить и без изменения показателей артериального давления.
Длительность патологических нарушений может варьироваться от 15 минут до 2-3 часов в зависимости от заболевания, которое их вызвало.
Если приступ проходит без купирования длительное время, симптоматика выражается ярче:
- Кожные покровы становятся серыми;
- На шее у больного набухают вены;
- На теле и лице выступает холодный пот;
- Нитевидный пульс сопровождается резким снижением показателей артериального давления;
- Человек чувствует себя не способным совершить никакого движения.
Обратите внимание!
Длительность перехода из состояния сердечной астмы в отек легких зависит от тяжести патологии, спровоцировавшей приступ. Его развитие может быть молниеносным или постепенным.
О том, что легочная ткань начала отекать, свидетельствуют такие симптомы:
- Кашель становится влажным;
- Во время него начинает отходить обильная пенистая мокрота, наполненная кровью;
- Появляются отчетливо слышные хрипы над всей легочной поверхностью;
- Расширяются зрачки;
- Пациент может находиться только в положении сидя, спустив вниз ноги (положение ортопноэ);
- Сильное головокружение;
- Тошнота, которая может сопровождаться рвотой;
- Потеря сознания;
- Возможно проявление судорожного синдрома.
Чувством удушья, когда больному не хватает воздуха, сопровождается и другая патология – бронхиальная астма. Однако подобные проявления у астматиков несколько отличаются содержанием: у них в основе болезни всегда лежит бронхоспазм и выделение мокроты при кашле незначительное.
Обратите внимание!
В последнее время участилось диагностирование патологии смешанного типа.
Купировать острый приступ сердечной астмы можно только с помощью медикаментозных средств. Тем не менее, посредством первой помощи можно поддержать работу жизненно важных систем человека, не допустив смерти пострадавшего до приезда медицинского персонала.
Важность доврачебных действий
Сущность доврачебной помощи при сердечной астме состоит в немедленном звонке в учреждение скорой медицинской помощи с предварительным описанием симптоматики, а также в поддержании жизненно важных функций организма пострадавшего.
Сразу после вызова медиков необходимо измерить больному артериальное давление, так как от его показаний будут зависеть ваши дальнейшие действия. Далее действовать нужно в такой последовательности:
- Обеспечить свободный приток воздуха в помещение, где находится больной.
- Снять или расстегнуть все давящие элементы его одежды.
- Рекомендуется обеспечение больному положения сидя: дышать он сможет только так.
- Если показатели артериального давления не опустились ниже отметки в 100 мм рт. ст., показан нитроглицерин. Пострадавшему дают таблетку под язык или впрыскивают дозу лекарства, если оно в виде аэрозоля. Помните, что использовать нитроглицерин можно не более 2 раз. При этом каждые 5 минут контролируйте артериальные показатели, так как снижать давление нужно медленно.
- Если нитроглицерин отсутствует, можно принять валидол.
- Обычно 10-15 минут после приема медикаментозных средств достаточно, чтобы больному стало легче. Затем приступают к действиям, снижающим объем циркулирующей крови в малом системном кровотоке.
- Наложение жгута на 2 ноги и одну руку. Если отсутствует специальный резиновый жгут, можно воспользоваться эластичным бинтом или капроновым чулком. На руке жгут делают, отступив 10 см от плеча, на ногах – 15 см от области паха. Помните, что затягивать приспособление на голом теле нельзя. Под него обязательно нужно подложить какую-нибудь ткань. Длительность нахождения жгута на конечностях не должна превышать 20 минут. Если к этому времени медицинская помощь не подоспеет, приспособления снимают, дают отдых конечностям в течение 5 минут, а затем вновь накладывают. К тому же нужно внимательно следить, чтобы во время его наложения не образовался стеноз (состояние при котором пережаты сосуды). При правильном наложении жгута будет отчетливо слышна пульсация чуть ниже места, где он находится, а кожные покровы приобретут багрово-синий цвет.
- Если вы боитесь самостоятельно работать со жгутом, можно сделать теплую горчичную ванну для ног. Этими средствами устраняют колоссальную нагрузку на сердце и снижают объем циркулирующей крови. Однако считается, что ножные ванночки менее эффективны, нежели наложение жгутов.
Помните, что после ликвидации приступа сердечной астмы, нужно выяснить причину, которая ее вызвала. Без прохождения соответствующего лечения он может повториться. Поэтому нельзя отказываться от поездки в медицинское учреждение, даже если все симптомы к приезду медиков прошли.
Помощь медицинского персонала
Прибывшие на место медики продолжат купирование приступа, если это не удалось сделать до их появления. Неотложная помощь при сердечной астме состоит из введения медикаментозных препаратов:
- Внутривенно вводят раствор строфантина или коргликона;
- Эуфиллин вводить нужно медленно в вену, но только в том случае, если отсутствуют противопоказания: низкое давление, частый пульс, пароксизмальная тахикардия;
- Ингаляции кислорода, которые делают долго и при необходимости повторяют;
- Введение морфина показано при ярко выраженном возбуждении дыхательного центра;
- При зафиксированном застое в легких используется введение в вену струйно раствора фуросемида.
Остальное лечение назначается после проведенного исследования, которое выявит заболевание и его место в классификации возникновения сердечной астмы.
Диагностические приемы
Методы диагностики для постановки правильного диагноза очень важны, чтобы не перепутать сердечную астму с не менее опасными, но другими патологиями. Для подтверждения диагноза используются такие диагностические методики:
- Измерение показателей артериального давления;
- Простукивание грудной клетки в области, расположенной над легкими;
- Прослушивание легких, которое позволяет выявить наличие хрипов, свидетельствующих о начавшемся отеке легочной ткани;
- Прослушивание сердечных тонов, которые при наличии легочных хрипов будут едва слышны;
- Появление дополнительных сердечных тонов, которые отсутствуют у здорового человека;
- Подсчет количества ударов сердца в минуту.
Врачу нужно провести аппаратные исследования, которые подтвердят или опровергнут предварительный диагноз:
- ЭКГ;
- Эхокардиография;
- Ультразвуковое дуплексное сканирование;
- Рентгенография в 3-х проекциях.
На основании проведенного обследования будет назначено адекватное лечение, после окончания которого нужно обратиться к врачу-кардиологу. Он будет курировать основной терапевтический курс и делать промежуточные назначения медикаментозных средств, чтобы приступ больше не повторился.
Специфика профилактических мер
Как закончится приступ сердечной астмы предугадать сложно, так как его исход будет целиком зависеть от патологии, которая его вызвала. В случае «сердечного» фактора прогноз часто неблагоприятный. Однако строгое соблюдение врачебных предписаний, правильно подобранная медикаментозная терапия, режим дня и питание позволяют пациентам после пережитого приступа не только избежать проявления новых тяжелых состояний, но и добиться стойкого удовлетворительного самочувствия.
Профилактикой приступов сердечной астмы является своевременное обращение за медицинской помощью при наличии сердечно-сосудистых заболеваний, а также строгое выполнение врачебных предписаний в виде регулярного приема назначенных медикаментозных препаратов.
Важно ежедневно совершать пешие прогулки на свежем воздухе, правильно распределяя часы отдыха и работы. А щадящие физические нагрузки помогут улучшить кровообращение, самочувствие и настроение.
Источник


