Нормальный выдох при астме
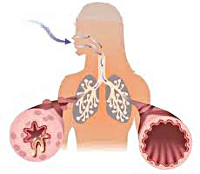
Бронхиальная астма (БА) и хроническая обструктивная болезнь легких (ХОБЛ) – распространенные патологии дыхательной системы, которые требуют тщательного мониторинга течения проблемы как со стороны врача, так и пациента. Пикфлоуметрия это метод для самостоятельного контроля состояния бронхобструкции, позволяющий быстро корректировать дозу медикаментов, в зависимости от нарушения дыхательной функции.
Что такое пикфлоуметрия?
Пикфлоуметрия – одна из популярных и доступных методик для диагностики функциональных характеристик бронхолегочной системы человека. Процедура позволяет устанавливать значение пиковой скорости выдоха (ПСВ) – показателя, который отображает наличие или отсутствие спазма дыхательных путей.
Проведение соответствующего измерения предусматривает использование специализированного устройства – пикфлоуметра. Цель подобной диагностики – определить выраженность бронхоспазма в домашних или стационарных условиях. Параллельно осуществляется оценка эффективности терапевтических мероприятий.
Факт! Пикфлоуметрия для пациентов с БА и ХОБЛ является настолько же важной, как измерение давления для гипертоников или установление количества сахара в крови для диабетиков. С помощью указанной процедуры удается своевременно корректировать дозировку соответствующих медикаментов и предотвращать усугубление состояния больного.
Правила и цели проведения пикфлоуметрии
Пиковая скорость выдоха – показатель, который отображает функционирование бронхов, а точнее их просвет. Чем больше пространства внутри респираторного тракта, тем легче воздуху проникать в легкие. На фоне ХОБЛ или БА наблюдается спазм бронхов и бронхиол, что ведет к нарушениям процессов оксигенации. Результат – прогрессирование дыхательной недостаточности с ухудшением самочувствия пациента.
Пикфлоуметрия используется для достижения следующих ключевых целей:
- Измерить ПСВ и установить, обратима ли обструкция (спазм) респираторных путей;
- Выявить и определить степень нарушения функции бронхов, вызванной их гиперреактивностью (нарастание воспаления с прогрессированием спазма);
- Выявить пациентов, склонных к астме;
- Установить возможные причины бронхоспазма. Проведение пикфлоуметрии после влияния определенных факторов (пыльца, химикаты, запыленный воздух) с ухудшением функции дыхания – достоверное доказательство взаимосвязи конкретного триггера с прогрессированием заболевания;
- Выявить наличие профессиональной астмы – болезни, вызванной влиянием факторов, присутствующих только на рабочем месте пациента;
- Подобрать оптимальную комбинацию медикаментозных препаратов для улучшения самочувствия больного;
- Провести при необходимости коррекцию используемой терапевтической программы.
Пикфлоуметрия актуальна для пациентов, страдающих от бронхиальной астмы и хронической обструктивной болезни легких. В указанных случаях методика является «золотым стандартом» ранней диагностики патологических состояний, связанных со спазмом бронхов.
Основные рекомендации
Для качественной оценки степени бронхоспазма у каждого пациента ПСВ должна измеряться после соответствующей консультации с врачом. Доктор объясняет человеку все нюансы процедуры и особенности, на которые стоит обратить внимания.
Базовые рекомендации:
- Каждому пациенту рекомендуется приобрести индивидуальный пикфлоуметр для самостоятельной оценки состояния бронхов в домашних условиях;
- Трехкратное выполнение процедуры за 1 раз. Пациент должен трижды резко выдохнуть в трубочку. Между выдохами нужно делать небольшие паузы (до 2 минут);
- В день нужно проводить не менее 2 измерений – утром и перед сном;
- При выраженных изменениях функции дыхательной системы необходимо проконсультироваться с врачом для возможной коррекции терапии.
Пикфлоуметрия при бронхиальной астме и ХОБЛ – «путеводитель», который позволяет правильно реагировать на изменение состояния пациента. Ключевым фактором выступает возможность своевременной коррекции медикаментозного лечения.
Что из себя представляет устройство и виды пикфлоуметров?
Пикфлоуметр – прибор, используемый для оценки состояния спазма бронхов. Аппарат представляет собой небольшую трубку, в которую больной должен резко выдыхать воздух. Устройство дополнительно оснащено специальной шкалой, на которой отмечены три зоны – зеленая, желтая и красная. За счет удобного интерфейса пациент легко может ориентироваться в состоянии собственной дыхательной системы, что позволяет адекватно реагировать на ухудшение самочувствия.
Механизм работы всех пикфлоуметров совпадает. Отличие заключается только в цене, дизайне и точности измерения.
Впервые соответствующий аппарат был создан в 1958 году врачом по имени В.М. Райт. Однако устройство не нашло широкого применения из-за больших размеров и неудобства в использовании. Изобретатель потратил 18 лет для усовершенствования своего аппарата и в 1976 году совместно с компанией Clement Clarke Int. был создан современный вариант пикфлоуметра, применяемый сегодня. Название соответствующей модели – мини-Райт.
Важно! Для максимальной объективизации получаемых данных пациентам рекомендуется проводить диагностики только одним устройством, которое больной приобретает для себя. Колебания конечных значений у разных пикфлоуметров может достигать 15%, что существенно влияет на общую картину.
Как правильно пользоваться прибором?
Для достижения максимальной объективности полученных результатов пациент должен освоить технику проведения пикфлоуметрии. Правильное выполнение процедуры – залог понимания реального состояния вещей в респираторном тракте больного.
Принципы использования соответствующего устройства:
- Перед применением аппарат нужно продезинфицировать. Если человек пользуется индивидуальным пикфлоуметром, достаточно его протереть;
- Устройство нужно удерживать параллельно полу, а ползунок должен оставаться неподвижным в начале шкалы. Проводить процедуру можно как стоя, так и сидя;
- Выполнить алгоритм необходимых действий, включающих резкий форсированный выдох в трубочку, крепко охваченную губами. Важно в момент выдоха не закрывать отверстие языком. Количество повторений – 3 с небольшими перерывами;
- Записать результаты в специальный дневник для пикфлоуметрии;
- Проконсультироваться с врачом при необходимости.
Пикфлоуметр – простое устройство. Пациенту достаточно 1 беседы с врачом для понимания всех нюансов применения прибора.
Алгоритм проведения пикфлоуметрии
Алгоритм проведения пикфлоуметрии весьма прост:
- Утром после пробуждения провести первое измерение ПСВ, согласно методике применения аппарата, описанной выше;
- Провести обычный день;
- Вечером перед сном повторить процедуры и отметить результаты в специальном дневнике.
Особой подготовки к проведению пикфлоуметрии не требуется. Перед процедурой рекомендуется расслабиться и отдохнуть 5-10 минут для стабилизации дыхания.
Как правильно расценивать полученные результаты?
Оценка полученных результатов проводится для каждого больного индивидуально. Пациенты имеют неодинаковые показатели функциональной активности дыхательной системы, что влияет на конечные цифры.
Интерпретация конечных результатов функционального исследования выглядит следующим образом:
- ПСВ > 90% от должной величины – удовлетворительное состояние пациента, не требующее вмешательства;
- ПСВ = 80-89% от должной величины – принимать дополнительные медикаменты нет нужды, но больной подлежит более тщательному контролю;
- ПСВ = 50-79% от должной величины – требует усиление проводимого лечения;
- ПСВ < 50% от должной величины – больной требует госпитализации в пульмонологический стационар из-за существенного ухудшения состояния.
Показатели нормы ПСВ
Показатели нормы при пикфлоуметрии – понятие изменчивое, которое зависит от веса, возраста и роста пациента. В каждом отдельном случае цифры отличаются. Существуют определенные стандарты, но они носят рекомендационный характер.
Для определения нормы ПСВ у конкретного больного его обследуют в течение 21 дня. Важно для оценки выбирать период благополучия (ремиссии), когда человек не ощущает неприятных симптомов, а его дыхательная функция не нарушена.
Ежедневно составляется цветной график с отображением максимальных и минимальных результатов.
Дальше относительно выявленных величин формируются три зоны:
- зеленая;
- желтая;
- красная.
В последующем указанная градация поможет больному ориентироваться в состоянии бронхов и выраженности спазма дыхательных путей.
Зеленая зона
Зеленая зона отображает оптимальные показатели функции бронхов для конкретного пациента, когда человек чувствует себя хорошо. Для установления точных цифр максимальное значение ПСВ за время трехнедельного обследования (к примеру 450 л/мин) умножается на 0,8. В описанном случае результат равен 360 л/мин. Все значения вышеуказанного уровня относятся к зеленой зоне.
Желтая зона
Желтая зона отвечает за умеренное ухудшение состояния больного с необходимостью усиленного контроля или назначения больших доз медикаментов. Для установления цифрового эквивалента максимальное значение ПСВ умножается на 0,5. В примере получается 225 л/мин. Все показатели от 225 до 360 л/мин – желтая зона.
Красная зона
Красная зона отображает критическое ухудшение состояния дыхательной функции пациента и требует госпитализации человека. В противном случае самочувствие усугубляется. Все значения ниже минимальной границы желтого цвета относятся к красной зоне.
У взрослых, таблица (скачать, распечатать)
Оценка нормальных показателей у взрослых пациентов отличается в зависимости от пола и возраста человека. У женщин цифры ниже, по сравнению с мужчинами, что обусловлено анатомическими и функциональными особенностями бронхолегочного аппарата.
Норма показателей пикфлоуметрии у взрослых в таблице (для мужчин):
Нормы показателей для женщин:
Показатели пикфлоуметрии у детей, таблица
Норма показателей пикфлоуметрии у детей:
Если необходимо, вы можете скачать или распечатать все нормы для взрослых и детей
Дневник и график пикфлоуметрии
При покупке пикфлоуметра пациент получает дополнительно специальный дневник на 4 недели для записи показателей. В соответствующем листе регистрируются утренние и вечерние значения ПСВ для дальнейшей интерпретации состояния больного.
Дневник (нажми на рисунок — кликабельно)
В норме указанные цифры должны совпадать. Выраженные колебания ПСВ свидетельствуют о нарушении функции бронхов. Для дополнительного отображения изменений в соответствующем дневнике ставятся точки напротив показателей и времени проведения измерения. Цель – визуализация функции респираторного тракта после соединения точек. В норме у человека должна получиться примерно ровная линия. Пикфлоуметрия при ХОБЛ или БА сопровождается пилообразным рисунком кривой.
Пример заполнения дневника
Противопоказания к проведению процедуры
Пикфлоуметрия – безопасный метод диагностики, который не имеет противопоказаний. Временным исключением являются травмы ротовой полости, когда обхват мундштука трубки нельзя провести из-за болевого синдрома.
Заключение
Пикфлоуметрия – важная диагностическая процедура для пациентов, страдающих от обструктивных изменений в бронхах. Процедура позволяет самостоятельно контролировать состояние дыхательной системы с минимизацией риска развития нежелательных последствий. Главное – научиться правильно пользоваться пикфлоуметром, а также интерпретировать результаты обследования.
Источник

Сегодня бронхиальная астма занимает далеко не последнее место среди множества заболеваний дыхательных путей. Характерным признаком недуга является приступ удушья, который происходит по причине спазма мышц и отечности слизистой бронхов.
Как правило, дыхание у людей при бронхиальной астме жесткое, их тревожит непродуктивный кашель и хрипы. При несвоевременном оказании помощи во время приступа повышаются риски развития асфиксии.
Общие сведения о бронхиальной астме
БА является хроническим недугом, при котором сужаются бронхиальные просветы. В нередких случаях при воздействии раздражающих факторов случаются приступы удушья.
Дыхание при бронхиальной астме затруднено. Часто во время приступа начинает тревожить сухой кашель. Он проходит после использования специальных медикаментозных препаратов.
Несмотря на то что от астмы невозможно избавиться, существуют терапевтические методы, помогающие быстро нормализовать дыхание.
В качестве вспомогательной терапии назначаются дыхательные упражнения, постоянное выполнение которых тренирует дыхательные мышцы.
Почему при астме нарушается дыхательная функция

Особенность течения любой формы БА – нарушение дыхания. Это происходит по причине спазма и сужения просветов дыхательных путей. Из-за этой особенности ограничивается поступление воздуха.
В данном патологическом процессе принимают участие бронхиолы и бронхи, при этом в легочной ткани изменений не происходит.
Нарушения дыхания вызывает ряд факторов:
- Воспаление является основной причиной сужения бронхов. В результате такого состояния ткани бронхов утолщаются, что мешает нормальному прохождению воздуха. Этот факт объясняет то, что при бронхиальной астме весьма затруднен вдох или выдох. Также отмечается отечность слизистой бронхов и выделение густой мокроты. Слизь блокирует дыхательные проходы, а это провоцирует приступ бронхиальной астмы.
- Бронхоспазм является причиной одышки. Доказано, что спазм в бронхах усиливается из-за нервного перенапряжения.
- Гиперреактивность бронхов и уменьшение просветов у астматиков возникает по причине повышенной чувствительности слизистой оболочки.
Из-за изменений в бронхах при бронхиальной астме затрудняется вдох и выдох, появляются хрипы и свист при дыхании. Больным приходится сильно кашлять, чтобы вышла вязкая жидкость.
При астме всегда слышны хрипы. Они возникают по причине образования в бронхах перепонок, сформированных из густой слизи. Шумное дыхание также отмечается из-за уменьшения просвета.
Хрипы во время вдоха, а также на выдохе при астме могут быть влажными за счет контакта слизи с воздухом. Скопление в бронхах мокроты препятствует нормальному прохождению потока воздуха, поэтому может прослушиваться хрипящий звук при вдохе.
Появление одышки и удушья

Одышка и затрудненный вдох являются одними из признаков астмы. Основные жалобы пациентов – дефицит воздуха и ощущение сжатости в грудной клетке.
Здоровый человек вряд ли отмечает, сколько он осуществляет вдохов и выдохов за минуту. Для астматиков важно это знать. На фоне возникновения астмы у людей нарушается дыхание, возрастает частота и интенсивность вдохов.
Появление одышки свидетельствует о скором начале приступа. Помимо того, при бронхиальной астме становится тяжело дышать полной грудью, вдох и выдох затруднены.
Зачастую одышка может сопровождаться иными проявлениями:
- частота пульса возрастает;
- появляется страх;
- повышается раздражительность;
- трудно произнести целое предложение, приходится делать частые паузы во время разговора для вдоха;
- учащается кашель с выделением мокроты;
- слышны хрипы.
Если при астме заметно затруднен вдох и выдох, необходимо начинать принимать меры для купирования приступа. В лучшем случае все обойдется только одышкой и кашлем. При бездействии астматический приступ может стать причиной асфиксии.
В зависимости от характера дыхания выделяют несколько форм одышки:
- При инспираторной одышке отмечается затрудненный вдох, шумное дыхание. Она возникает из-за отечности, опухоли гортани и трахеи.
- Экспираторная одышка возникает на фоне сужения просвета бронхов. Характерным признаком является затрудненный выдох. Также возникает, если воспалительный процесс развивается в легких. Такая одышка может быть хронической и обструктивной.
- Смешанная форма диагностируется, если наблюдаются признаки первых двух видов одышки.
Существует две категории факторов, провоцирующих одышку:
- Аллергические. Острая симптоматика отмечается при негативном воздействии аллергенов на организм больного. В качестве раздражителей могут выступать:
- шерсть животных;
- пыльца растений;
- бытовая химия;
- резкие ароматы;
- продукты питания.
- Неаллергические. Сужение бронхов могут вызывать прочие раздражители, среди которых:
- табачный дым;
- ОРВИ;
- стресс;
- смена погодных условий;
- физическая активность;
- холодный или сухой воздух;
- гормональные сбои.
Основные ошибки астматика при дыхании

Во время прогрессирования астмы человек приучается к неправильному дыханию. Стоит обратить внимание на самые распространенные ошибки:
- при задействовании при вдохе грудной клетки кислород больше проникает в верхнюю, а также в среднюю часть легких, чем в нижнюю. Из-за поднятия ребер происходит сдавливание диафрагмы и мышц живота. Это препятствует полноценному дыханию;
- если воздух выдыхается не до конца, его остаток в легких будет мешать заполнить нужный объем во время вдоха. Это становится причиной дефицита кислорода. Вдохи больного при астме учащаются, они становятся поверхностными и малоэффективными;
- задержки на вдохе и резкий выдох оказывают дополнительную нагрузку на легкие и систему кровоснабжения. Эти действия противопоказаны для астматиков;
- вдохи ртом не обеспечивают увлажнение, согревание и очищение воздуха от ненужных примесей. При таком дыхании человек прикладывает меньше усилий, поэтому делает частые вдохи. Кроме того, это приводит к пересыханию рта и гортани, а также провоцирует раздражение дыхательных путей. Это может стать причиной астматического приступа;
- учащенное дыхание – это также распространенная ошибка. Если человек вдыхает много кислорода, то, соответственно, он выдыхает больше углекислого газа. Из-за этого меняется состав крови и не обеспечивается полноценное снабжение всех клеток кислородом.
Научиться правильному дыханию можно с помощью специальных упражнений. Несмотря на их оздоровительный эффект, они не являются заменой основному лечению.
Перед началом занятий стоит проконсультироваться со своим врачом. Пациентам с определенными осложнениями эти занятия могут не подходить.
Последствия нарушений дыхания

Частое удушье при бронхиальной астме влечет за собой развитие разных последствий, таких как:
- дыхательная недостаточность;
- гипертония;
- патологическое разрастание соединительной ткани в легких;
- сердечная недостаточность;
- аритмия;
- заболевания сосудистой системы.
При астме серьезным нарушением дыхательной деятельности является одышка. При неправильно подобранном лечении она может существенно усугубиться, а также стать причиной развития приступа удушья.
Неотложная помощь при приступе

Если у больного появились признаки начинающегося приступа, то не стоит сразу паниковать. Первое, что нужно сделать – вызвать скорую помощь. До приезда врача необходимо помочь астматику своими силами.
Чтобы больной перестал задыхаться во время приступа астмы, нужно помочь ему принять правильную позу. Он должен присесть на диван или в кресло и переться руками о твердую поверхность. Такое положение способствует задействованию второстепенных мышц, которые участвуют при дыхании.
Для лучшего поступления воздуха нужно освободить больного от стесняющей одежды и открыть окно. До приезда скорой помощи также важно отслеживать количество вдохов и выдохов в минуту.
Нормализовать состояние при легком приступе астмы можно посредством использования:
- бронхорасширяющих средств в ингаляторах;
- ингаляций с помощью небулайзера: в аппарат вливают физраствор (3 мл) и препарат на основе ипратропия бромида и фенотерола гидробромида;
- оксигенотерапии. Увлажненный кислород способствует нормализации дыхания.
Облегчить состояние больного при среднетяжелом приступе помогут такие методы:
- оксигенотерапия;
- применение ингалятора;
- внутривенная инъекция препарата, расширяющего просвет бронхов.
При тяжелом течении приступа помогут:
- ингаляции с помощью небулайзера;
- препараты, содержащие тербуталин, сальбутамол;
- внутривенная инъекция преднизолона.
После проведения мероприятий первой помощи больному рекомендуют госпитализацию в стационар.
Методы нормализации дыхания

Больным с бронхиальной астмой следует понимать, что только врач может назначить корректное лечение, способствующее нормализации дыхания.
Выбор определенной методики или комбинированного лечения зависит от течения болезни, возраста пациента и наличия сопутствующих заболеваний.
Медикаментозная терапия

Если после первого приступа, проведения диагностики и анализов был поставлен диагноз «бронхиальная астма», не обойтись без применения поддерживающей терапии. Она необходима для снижения риска развития повторных приступов, предотвращения спазмов мышц бронхов и нейтрализации симптомов.
Все применяемые для лечения данного заболевания лекарства разделяются по типам:
- ингаляционные кортикостероиды – в основном такие препараты пациенты принимают каждый день. С их помощью удается контролировать течение астмы;
- бета-агонисты продолжительного воздействия стоит использовать в качестве дополнения к первым медикаментам. После приема таких препаратов расширяются бронхи;
- комбинированные средства – в одном ингаляторе содержатся бета-агонисты и ИКС. При использовании комбинированного ингалятора число приступов уменьшается.
Для снятия симптомов бронхиальной астмы необходимо использовать бронходилятаторы быстрого действия. Несмотря на то что действие этих медикаментозных препаратов непродолжительное, они способны быстро купировать приступ, поскольку способствуют расширению бронхиальных просветов. Также эффективными считаются ингаляции от астмы, проводимые с помощью небулайзера.
Как правило, большинство противоастматических средств продается строго по рецепту, поэтому стоит всегда носить их с собой, особенно если планируется отпуск.
Дыхательная гимнастика

Такую гимнастику при бронхиальной астме специалисты советуют делать регулярно. При соблюдении правил ее выполнения отмечаются такие изменения:
- кровеносные сосуды становятся эластичнее, а это минимизирует риск возникновения инсульта;
- на сосудистых стенках не образуются атеросклеротические бляшки;
- улучшаются обменные процессы;
- укрепляется иммунитет.
Если у человека диагностирована астма, то дыхательная гимнастика должна выполняться с соблюдением ряда простых правил:
- вдыхать и выдыхать необходимо ртом;
- чтобы не вызвать кашель, при упражнениях нужно делать паузу между вдохом и выдохом;
- вдохи должны быть неглубокими;
- следует научиться самостоятельно успокаиваться;
- рекомендуемую гимнастику необходимо выполнять несколько раз в сутки.
Чтобы научиться тому, как нужно дышать при астме, достаточно выполнять 2 вида упражнений:
- «Пробуждение» — гимнастику выполняют, не поднимаясь с кровати, а сразу после сна или отдыха. Для этого ноги сгибают, а колени подтягивают как можно ближе к груди. Задерживаясь в этом положении, нужно сделать медленный выдох;
- «Вздутие живота» — упражнения выполняют стоя, дышать необходимо носом. При выполнении вдохов живот надувают как можно больше, а при резком выдохе втягивают.
Массаж

С целью повышения эффективности лечения БА пациенту часто назначают массаж. Его проводят в межприступном периоде для восстановления дыхания, укрепления иммунитета и предупреждения развития эмфизематозных изменений.
Выбор вида массажа зависит от тяжести заболевания, его формы и наличия других патологий.
Эффективность массажа часто зависит от того, какие факторы спровоцировали развитие болезни. Эту терапевтическую процедуру выполняют с целью купирования приступов, уменьшения их тяжести и частоты. После пройденного курса лечения у астматиков отмечается улучшение дыхания и активизируется функционирование диафрагмы.
Желательно, чтобы массаж проводился опытным специалистом, который соблюдает все правила и рекомендации.
- Больному нужно сесть и расслабиться.
- Массажист стоит или сидит за спиной пациента.
- На протяжении трех минут он легко поглаживает, растирает спину, шею и грудную клетку больного.
- После этого в течение десяти минут оказывается умеренное воздействие на мышцы спины, шеи, области лопаток и межреберья.
Движения массажиста не должны быть чрезмерно резкими и болезненными. Если ощущается дискомфорт и отсутствуют положительные изменения, то необходимо проконсультироваться со специалистом по поводу изменения тактики проведения процедуры.
В заключение
Больные бронхиальной астмой должны знать, что не существует методов и лекарств, которые способны полностью излечить от заболевания. Все специалисты утверждают, что недуга нужно лечить посредством комплексной терапии.
Медикаментозные препараты быстрого и продолжительного воздействия способны снять симптомы астмы и купировать приступ удушья. Облегчить симптомы и нормализовать дыхание можно с помощью дыхательных упражнений.
Источник