Объективно при бронхиальной астме
Обычно в период тяжелого приступа больной вынужден садиться в кровати (из-за сильной одышки в положении лежа) Он принимает «позу кучера» — с упором рук для включения в акт дыхания вспомогательных мышц (признак тяжести БА). Ему трудно говорить (речь прерывистая, только короткие фразы) и дышать. Вдох быстрый, а выдох долгий (в 2—4 раза больший), трудный и мучительный. При сильной обструкции дыхание замедлено (ЧД 10—12 в 1 мин) Имеется малопродуктивный, изнуряющий кашель (иногда он появляется рано утром и является единственным симптомом БА) с небольшим количеством густой, клейкой мокроты вследствие нарушения дренажа бронхов. Иногда после откашливания мокроты наступает некоторое облегчение.
Объективно выявляются тахипноэ (чаще), удлиненный выдох, удушье, набухание шейных вен и лица, участие в акте дыхания вспомогательных мышц плечевого пояса, спины и брюшной стенки; бледный цианоз губ, ушей; в глазах — испуг; лицо, грудь покрыты холодным потом, так как дыхательная мускулатура (диафрагма, вспомогательные мышцы) выполняет огромную работу (часто непосильную) при значительных неблагоприятных механических условиях. При тяжелом приступе определяются признаки острой эмфиземы грудной клетки: она «застывает» в акте максимального вдоха, ребра начинают принимать горизонтальное положение. Можно отметить и кушингоидное лицо как результат длительного приема ГКС.
Перкуторно над легкими выявляется коробочный звук, опущение диафрагмы. При аускультации легких на фоне часто ослабленного дыхания определяются (лучше в конце выдоха) разнообразные сухие, «музыкальные» хрипы (или напоминающие «попискивание»), указывающие на поражение бронхов различного калибра. Они слышны и просто ухом, на расстоянии (дистанционные). Отсутствие визинга у больного, который имеет другие симптомы приступа, — зловещий симптом, указывающий на то, что дыхательные пути резко сужены и турбуленции воздуха недостаточно, чтобы вызвать визинг.

У многих больных все эти симптомы исчезают после окончания приступа (вне его над легкими ничего не слышно). Но у ряда пациентов с частыми приступами удушья и в межприступный период сохраняются хрипы. Если приступы БА редки, то в фазу ремиссии, при осмотре больного, грудная клетка обычно нормальная, размеры сердца небольшие. Если они увеличены, то необходимо ЭхоКГ, обследование сердца.
АД в период приступа может несколько повышаться (особенно ДАД). Пульс учащен, обычно более 100 уд/мин (часто вследствие приема больших доз бета2-АГ), иногда слабого наполнения. У половины больных астмой с ОФВ1 менее 1,0 л определяется парадоксальный пульс: в период вдоха (уменьшается) и выдоха (увеличивается) разница в САД составляет более 10 мм рт.ст. Аускультативно выявляются тахикардия и приглушение тонов сердца. У пожилых больных могут появляться аритмии (чаще ФП). Брадикардия и отсутствие парадоксального пульса свидетельствуют об усталости дыхательных мышц. О тяжести приступа также можно судить по выраженности гипоксемии с гиперкапнией.
Всех перечисленных симптомов у больного может и не быть. Важна и длительность приступа бронхиальной астмы, так как механизмы обструкции бронхов меняются по мере затягивания приступа. Вначале главная его причина — бронхоспазм (купируется за несколько минут), а позднее — формирование слизистых пробок и отека. Для купирования последних может потребоваться несколько дней интенсивного лечения.
— Читать далее «Степень тяжести приступа бронхиальной астмы. Оценка тяжести бронхиальной астмы.»
Оглавление темы «Диагностика бронхиальной астмы.»:
1. Эндогенная бронхиальная астма. Аспириновая бронхиальная астма.
2. Персистирующая бронхиальная астма. Хроническая бронхиальная астма.
3. Клиника приступа бронхиальной астмы. Объективные признаки приступа бронхиальной астмы.
4. Степень тяжести приступа бронхиальной астмы. Оценка тяжести бронхиальной астмы.
5. Астматический статус. Осложнения астматического статуса.
6. Критерии астматического статуса. Признаки астматического статуса.
7. Диагностика бронхиальной астмы. Обследование при бронхиальной астме.
8. Инструментальные методы обследования при бронхиальной астмы. Дополнительные методы выявления бронхиальной астмы.
9. Дифференциальная диагностика бронхиальной астмы. Бронхиальная астма и легочная патология.
10. Лечение бронхиальной астмы. Купирование приступа бронхиальной астмы.
Источник
Общий осмотр.
Общее состояние средней тяжести. Положение больного вынужденное (ортопное). Сознание ясное. Выражение лица спокойное. Телосложение правильное. Конституция гиперстеническая. Вес — 95 килограмм, рост — 168 сантиметра. Температура тела 36, 6 є С.
Кожный покров насыщенно розовый, имеется цианоз губ. Влажность кожных покровов умеренная, эластичность сохранена. Ломкости, исчерченности ногтей, симптома “часовых стеклышек” не выявлено. Волосы темные.
Видимые слизистые цианотичные, влажные. Высыпаний нет.
Подкожно-жировая клетчатка развита избыточно (толщина кожной складки под углом лопатки 3 сантиметра).
Лимфатические узлы: затылочные, околоушные, подчелюстные, подбородочные, задние и передние шейные, надключичные, подключичные, подмышечные, локтевые, паховые, подколенные не пальпируются.
Мышцы развиты равномерно, тонус сохранен. Болезненности при пальпации нет. Уплотнения в мышцах не определяются.
Кости: форма костей черепа, конечностей правильная. Искривлений позвоночника, болезненности при пальпации и поколачивании нет. Утолщений и неровностей надкостницы, размягчения костей, симптома “барабанных палочек” не обнаружено. Суставы правильной конфигурации, безболезненны, движения в них свободные, активные, хруста нет, припухлости отсутствуют, кожа над суставами не гиперемирована.
Система дыхания.
Дыхание через нос свободное. Придаточные пазухи носа при пальпации и перкуссии безболезненные. Осиплости голоса нет. Грудная клетка эмфизематозная, симметричная, отставания той или другой половины при дыхании не наблюдается. Надключичные и подключичные ямки сглажены, надключичные расширены. Ребра расположены горизонтально, ширина межреберных промежутков 1,5 сантиметра. Лопатки плотно прилегают к грудной клетке. Тип дыхания грудной, число дыханий — 28 в минуту. Одышка смешанного характера. Дыхательные движения глубокие, ритмичные. Межреберные промежутки втягиваются при вдохе. Грудная клетка при пальпации безболезненна, ригидна. Голосовое дрожание ослаблено равномерно с обеих сторон. Шум трения плевры не определяется. При сравнительной перкуссии над различными областями грудной клетки выявляется перкуторный звук с коробочным оттенком, одинаковый с обеих сторон.
Топографическая перкуссия:
Верхние границы легких
Высота стояния верхушек | Справа | Слева |
Спереди | На 3,5 см выше верхнего края правой ключицы. | На 3,5 см выше верхнего края левой ключицы. |
Сзади | На уровне остистого отростка VII шейного позвонка. |
Нижние границы легких
Линия. | Справа. | Слева. |
Linea parasternalis. | шестое межреберье. | —————— |
Linea clavicularis media. | VII ребро. | —————— |
Linea axilaris anterior. | VIII ребро. | VIII ребро. |
Linea axilaris media. | IX ребро. | IX ребро. |
Linea axilaris posterior. | XI ребро. | XI ребро. |
Linea scapularis. | XII ребро. | XII ребро. |
Linea paravertebralis. | Остистый отросток XII грудного позвонка. |
Подвижность нижнего края легких
Линия. | Правое легкое. | Левое легкое. | ||||
На вдохе. | На выдохе. | Суммарная. | На вдохе. | На выдохе. | Суммарная. | |
Linea clavicularis media. | 1,5 см. | 1,5 см. | 3 см. | ____ | ____ | ____ |
Linea axilaris media. | 2,5 см. | 2,5 см. | 5 см. | 2,5 см. | 2,5 см. | 5 см. |
Linea scapularis. | 1,5 см. | 1,5 см. | 3 см. | 1,5 см. | 1,5 см. | 3 см. |
Аускультация легких. Над всей поверхностью легких выслушивается ослабленное везикулярное дыхание. На выдохе выслушиваются рассеянные гудящие, жужжащие сухие хрипы. При форсированном выдохе — под ключицей и под лопаткой выслушиваются свистящие хрипы. Крепитация, шум трения плевры отсутствуют. При бронхофонии выслушивается невнятная, неразборчивая шепотная речь.
Система кровообращения.
При исследовании сосудов видимых пульсаций не выявлено. Артерии при пальпации эластичные. Пульс на лучевых артериях 80 в минуту, симметричный, ритмичный, напряженный, полный, большой по величине и скорый по форме. Пульсация височных, сонных, плечевых, подключичных, подмышечных, бедренных, подколенных артерий, артерий тыла стопы сохранена. При выслушивании сонных и бедренных артерий двойной тон Траубе и двойной шум Виноградова — Дюрозье не выявлены. Набухания и видимой пульсации шейных вен нет. Капиллярный и венный пульс не выражены. При аускультации яремной вены “ шум волчка ” не определяется.
Артериальное давление на обеих руках: систолическое — 140, диастолическое — 80 мм. рт. ст.
При осмотре сердечный горб, видимая пульсация в области сердца, надчревная пульсация отсутствуют. Верхушечный толчок локализован в пятом межреберье по левой срединно-ключичной линии, умеренной силы, положительный, площадью 1,5 сантиметра. Дрожания грудной клетки в области сердца не обнаружено.
Перкуссия сердца:
Границы относительной сердечной тупости:
Правая — 1,5 см кнаружи от правого края грудины в четвертом межреберье.
Левая — по левой срединно-ключичной линии в пятом межреберье.
Верхняя — в третьем межреберье по левой парастернальной линии.
Поперечник сердца составляет 12 см.
Ширина сосудистого пучка во втором межреберье — 6 см. Конфигурация сердца: cor pulmonalis.
Границы абсолютной тупости:
Правая — на 1 см кнаружи от левого края грудины в IV межреберье.
Левая — на 2 см кнутри от левой срединно-ключичной линии в V межреберье.
Верхняя — по нижнему краю IV ребра по левой парастернальной линии.
Аускультация сердца:
Тоны сердца приглушены, ритмичные, выслушивается акцент II тона над легочной артерией. Частота сердечных сокращений 80 ударов в минуту. Шумы, раздвоение или расщепление тонов, ритм галопа, ритм перепела, эмбриокардия и маятникообразный ритм отсутствуют.
Система пищеварения.
Язык чистый, влажный, цианотичный, язв и трещин нет, сосочковый слой хорошо выражен. Выраженные кариозные изменения зубов, протезов нет. Десны, мягкое и твердое небо бледно-розового цвета, чистые, влажные, безболезненные, без налетов и изъязвлений. Признаков кровоточивости, гнойных выделений нет. Зев, задняя стенка глотки, миндалины без изменений. Запах изо рта отсутствует.
Живот правильной конфигурации, увеличен за счет чрезмерного количества подкожно-жировой клетчатки, симметричный, пупок втянут. Наличия расширенных подкожных вен, видимой перистальтики не выявлено. Брюшная стенка равномерно участвует в дыхательных движениях.
Поверхностная (ориентировочная) пальпация:
Живот мягкий, безболезненный. Перитонеальный симптом Щеткина-Блюмберга, симптом Менделя отрицательные. Грыжи белой линии живота, расхождение прямых мышц живота, опухоли, увеличение селезенки и печени отсутствуют.
Методическая, глубокая, скользящая пальпация по методу Образцова-Стражеско: В левой подвздошной области пальпируется сигмовидная кишка в виде гладкого, плотноватого цилиндра, размером 2 см в диаметре, безболезненного, не урчащего, подвижного в пределах 3-4 см. В правой подвздошной области пальпируется слепая кишка в виде умеренно напряженного цилиндра с закругленным дном, диаметром 3 сантиметра, безболезненного, урчащего при надавливании, умеренно подвижного.
В глубине правой подвздошной впадины пальпируется подвздошная кишка в виде мягкого, пассивно подвижного цилиндра, около 1,5 см в диаметре, урчащего при выскальзывании из под пальцев. Червеобразный отросток, восходящий и нисходящий отдел ободочной кишки не пальпируются. Поперечная ободочная кишка прощупывается в виде поперечного цилиндра умеренной плотности, толщиной 2,5 см, легко перемещающегося вверх и вниз, не урчащего. Нижняя граница желудка определяется методом аускультаторной аффрикции на 4 см выше пупка. Большая кривизна определяется в виде “порожка”, расположенного на позвоночнике. Малая кривизна и привратник не пальпируются.
Перкуссия живота: при перкуссии над брюшной полостью определяется тимпанический перкуторный звук. Шум плеска отсутствует.
Аускультация кишечника: выслушивается перистальтика кишечника.
Стул регулярный, безболезненный. Каловые массы оформленные.
Печень располагается по краю реберной дуги, безболезненна, край ее мягкий, острый, поверхность гладкая. Желчный пузырь не прощупывается. Симптом Курвуазье, френикус-симптом, симптом Ортнера отрицательные.
Перкуторные границы селезенки: длинник по X ребру составляет 8 см, поперечник — 6 см.
Селезенка пальпаторно не определяется.
Система мочеотделения.
Поясничная область без изменений. В положении лежа и стоя почки не пальпируются. Поколачивание в области почек безболезненно. При перкуссии мочевого пузыря определяется тимпанический звук. Мочеиспускание свободное, безболезненное.
Эндокринная система.
Щитовидная железа не пальпируется. Вторичные половые признаки развиты по мужскому типу.
Нервная система и органы чувств.
Интеллект сохранен, мышление логичное, память не нарушена. Обоняние, вкус, слух без изменений. Глазные щели одинакового размера, зрачки круглые, равной величины. Реакция их на свет сохранена. Аккомодация и конвергенция содружественны. Речевых расстройств нет. Движения скоординированы, в позе Ромберга устойчив.
Источник
Бронхиальная
астма –
хроническое
заболевание дыхательных путей, основным
патогенетическим механизмом которого
является гиперреактивность бронхов,
обусловленная воспалением. Основное
клиническое проявление – приступ удушья
(преимущественно экспираторного
характера) вследствие бронхоспазма,
гиперсекреции и отёка слизистой оболочки
бронхов.
Распространенность
бронхиальной астмы колеблется от 4 до
8% (10-15% детей и около 5% взрослых).
Бронхиальная
астма может развиваться в любом возрасте,
однако почти у половины больных она
начинается в детском возрасте и еще у
30% — в возрасте до 40 лет. Чаще бронхиальной
астмой болеют лица женского пола.
Этиология.
Эндогенные
факторы:
наследственная
предрасположенность;
Экзогенные
факторы:
неинфекционные
аллергены (пылевые, пыльцевые,
производственные, лекарственные и
др.);инфекционные
агенты;механические
и химические ирританты (металлическая,
древесная, силикатная, хлопковая пыль,
дымы, пары кислот, щелочей и др.);физические
и метеорологические агенты (изменение
температуры и влажности воздуха,
колебания барометрического давления
и др.);нервно-психические
воздействия.
Патогенез.
гиперреактивность
бронхов, являющаяся прямым следствием
воспалительного процесса в бронхиальной
стенке.увеличение
чувствительности бронхиального дерева
к разнообразным стимулам и прогрессирование
признаков бронхиальной обструкции.
Бронхоспастический
ответ на антигенное воздействие:
через
несколько минут после антигенной
стимуляции развивается бронхосразм
(обусловлен выходом из тучных клеток
биологически активных веществ (гистамин,
лейкотриены и др.).развивается
повышение неспецифической реактивности
бронхов и миграция в стенку бронхов
клеток воспаления (эозинофилы,
тромбоциты), выделение ими цитокинов
и развитием отека слизистой бронхов.
Классификация
По
этиологии:
экзогенная
эндогенная
смешанная
По
патогенезу:
атопическая
(аллергическая)неаллергическая
(идиосинкразийная)
По
тяжести течения:
интермиттирующее
(эпизодическое) течениелегкое
персистирующее течениеумеренное
персистирующее течениетяжелое
персистирующее течение
По
формам бронхиальной обструкции:
острая
подострая
склеротическая
обтурационная
Клиническая
картина
Для
астмы характерна триада симптомов:
нарушения дыхания, кашель и хрипы.
Наиболее
ярко все три симптома проявляются в
момент приступов, которые чаще возникают
в ночное время.
Около
75% больных БА /независимо от ее формы/ в
периоды обострения просыпаются между
1 часом ночи 5 часами утра из-за усиления
бронхоспазма (это связано с суточными
колебаниями тонуса блуждающего нерва,
уровня эндогенных катехоламинов и
гистамина). Однако, приступы могут
возникать в любое время суток, появляться
или усиливаться при воздействии
специфического аллергена, под влиянием
физической нагрузки, при эмоциональной
нагрузке или во время вирусной
инфекции.
Типичный
клинический признак БА
— приступ экспираторного удушья, как
правило, начинается с периода предвестников.
Предвестники
— симптомы конъюнктивита, ринита или
фарингита после контакта с аллергеном.
После
этого больной начинает испытывать
чувство сдавления в грудной клетке,
нередко появляется сухой кашель. Дыхание
становится жестким, в обеих фазах дыхания
становятся слышны хрипы, выдох удлиняется,
дыхание учащается, несколько повышается
АД и частота пульса.
Соседние файлы в предмете Факультетская терапия
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Îñîáåííîñòè äèàãíîñòèêè áðîíõèàëüíîé àñòìû. Îñíîâíûå æàëîáû áîëüíîãî ïðè ïîñòóïëåíèè. Ñîïóòñòâóþùèå çàáîëåâàíèÿ è îñëîæíåíèÿ. Àíàëèç îáùåãî ñîñòîÿíèÿ. Ïëàí îáñëåäîâàíèÿ äëÿ óòî÷íåíèÿ äèàãíîçà. Äàííûå ëàáîðàòîðíûõ è èíñòðóìåíòàëüíûõ ìåòîäîâ îáñëåäîâàíèÿ.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
Ìîñêîâñêàÿ ìåäèöèíñêàÿ àêàäåìèÿ èì. È.Ì. Ñå÷åíîâà
Êàôåäðà ôàêóëüòåòñêîé òåðàïèè ¹2 ëå÷åáíîãî ôàêóëüòåòà
ÈÑÒÎÐÈßÁÎËÅÇÍÈ
Áðîíõèàëüíàÿ àñòìà
Ìîñêâà 2007
áðîíõèàëüíàÿ àñòìà äèàãíîñòèêà îñëîæíåíèå
Òîïîãðàôè÷åñêèå Ëèíèè | Ïðàâîå Ëåãêîå | Ëåâîå Ëåãêîå |
Îêîëîãðóäèííàÿ | VI ðåáðî | — |
Ñðåäíåêëþ÷è÷íàÿ | VII ðåáðî | — |
Ïåðåäíÿÿ ïîäìûøå÷íàÿ | VIIIðåáðî | VIII |
Ñðåäíÿÿ ïîäìûøå÷íàÿ | IX ðåáðî | X |
Çàäíÿÿ ïîäìûøå÷íàÿ | X ðåáðî | X |
Ëîïàòî÷íàÿ | XI ðåáðî | XI |
Îêîëîïîçâîíî÷íàÿ | îñòèñòûé îòðîñòîê XII ãðóäíîãî ïîçâîíêà | îñòèñòûé îòðîñòîê XII ãðóäíîãî ïîçâîíêà |
Ïîäâèæíîñòü íèæíèõ êðàåâ ëåãêèõ (â ñì)
Òîïîãðàôè÷åñêèå ëèíèè | Ïîäâèæíîñòü íèæíåãî êðàÿ â (ñì) | |||||
Ïðàâîãî | Ëåâîãî | |||||
Íà âäîõå | Íà âûäîõå | Ñóììàðíî | Íà âäîõå | Íà âûäîõå | Ñóììàðíî | |
Ñðåäíåêëþ÷è÷íàÿ | 1,5 ñì | 2,0 ñì | 3,5 ñì | _ | _ | _ |
Ñðåäíÿÿ ïîäìûøå÷íàÿ | 2,0 ñì | 3,0 ñì | 5,0 ñì | 2,0 ñì | 3,0 ñì | 5,0 ñì |
Ëîïàòî÷íàÿ | 1,5ñì | 2,0 ñì | 3,5ñì | 1,5ñì | 2,0 ñì | 3,5ñì |
Àóñêóëüòàöèÿ ëåãêèõ: — ïðè àóñêóëüòàöèè íàä ñèììåòðè÷íûìè ó÷àñòêàìè ëåãî÷íûõ ïîëåé ñïðàâà è ñëåâà âûñëóøèâàåòñÿ æåñòêîå äûõàíèå, ðàññåÿííûå ñóõèå ñâèñòÿùèå õðèïû; âëàæíûå ìåëêîïóçûï÷àòûå õðèïû â íèæíåì îòäåëå ñïðàâà.
Ñåðäå÷íî-ñîñóäèñòàÿ ñèñòåìà
Îñìîòð ïðåêàðäèàëüíîé îáëàñòè.
Îáëàñòü ñåðäöà è êðóïíûõ ñîñóäîâ íå èçìåíåíà. Ïàòîëîãè÷åñêèõ ïóëüñàöèé â ïðåêàðäèàëüíîé îáëàñòè âèçóàëüíî íå îïðåäåëÿåòñÿ.
Îñìîòð ïîâåðõíîñòíûõ ñîñóäîâ: — Îïðåäåëÿåòñÿ ïóëüñàöèÿ ïîâåðõíîñòíûõ àðòåðèé øåè. Ïîäêîæíûå âåíû øåè è êîíå÷íîñòåé íå èçìåíåíû.
Ïàëüïàöèÿ ïðåêàðäèàëüíîé îáëàñòè.
Âåðõóøå÷íûé òîë÷îê ïàëüïèðóåòñÿ â 5 ìåæðåáåðüå ïî ñðåäíåêëþ÷è÷íîé ëèíèè. Äðóãèõ ïàòîëîãè÷åñêèõ ïóëüñàöèé, ñèñòîëè÷åñêîå è äèàñòîëè÷åñêîå äðîæàíèå ïðè ïàëüïàöèè ïðåêàðäèàëüíîé îáëàñòè íå îïðåäåëÿåòñÿ.
Ãðàíèöû îòíîñèòåëüíîé ñåðäå÷íîé òóïîñòè:
ïðàâàÿ — ïî ïðàâîìó êðàþ ãðóäèíû â IV ìåæðåáåðüå;
ëåâàÿ — íà 2 ñì êíàðóæè îò ëåâîé ñðåäíåêëþ÷è÷íîé ëèíèè, â V ìåæðåáåðüå;
âåðõíÿÿ — íà óðîâíå III ìåæðåáåðüÿ.
Ïîïåðå÷íèê îòíîñèòåëüíîé òóïîñòè ñåðäöà ðàâåí 17 ñì.
Ãðàíèöû àáñîëþòíîé òóïîñòè ñåðäöà: òî÷íî îïðåäåëèòü íåâîçìîæíî èç-çà ÿâëåíèé ýìôèçåìû ëåãêèõ.
Ïðàâàÿ è ëåâàÿ ãðàíèöà ñîñóäèñòîãî ïó÷êà ðàñïîëàãàþòñÿ âî âòîðîì ìåæðåáåðüå ïî ñîîòâåòñòâóþùèì êðàÿì ãðóäèíû.
Ïîïåðå÷íèê ñîñóäèñòîãî ïó÷êà — 5 ñì.
Àóñêóëüòàöèÿ ñåðäöà Òîíû ñåðäöà çíà÷èòåëüíî ïðèãëóøåíû, ðèòì ïðàâèëüíûé. Íà âåðõóøêå I òîí ãðîì÷å, ÷åì II. Øóìû íàä äðóãèìè àóñêóëüòàòèâíûìè òî÷êàìè íå îïðåäåëÿþòñÿ. ×èñëî ñåðäå÷íûõ ñîêðàùåíèé 92 ìèíóòó.
Èññëåäîâàíèå àðòåðèàëüíîãî äàâëåíèÿ è àðòåðèàëüíîãî ïóëüñà.
Íà ìîìåíò èññëåäîâàíèÿ àðòåðèàëüíîå äàâëåíèå (ÀÄ) íà ïðàâîé ðóêå 130/90, íà ëåâîé 130/80 ìì. ðò. ñò.
Ïóëüñ íà ëó÷åâûõ àðòåðèÿõ ðèòìè÷íûé, óäîâëåòâîðèòåëüíîãî íàïîëíåíèÿ, íàïðÿæåí, ðèòìè÷íûé, ÷èñëî ïóëüñîâûõ óäàðîâ 92 â ìèíóòó.
Ïóëüñàöèÿ íà îáùåé ñîííîé àðòåðèè ñèììåòðè÷íà ñ îáåèõ ñòîðîí. Ïóëüñàöèÿ íàä êëþ÷èöåé ó íàðóæíîãî êðàÿ êèâàòåëüíîé ìûøöû (à. subclavia) ñèììåòðè÷íà ñ îáåèõ ñòîðîí. Òàêæå ñèììåòðè÷íà ïóëüñàöèÿ ïîäìûøå÷íûõ è ïëå÷åâûõ àðòåðèé ñ îáåèõ ñòîðîí.
Ïóëüñàöèÿ íà äðóãèõ ïåðèôåðè÷åñêèõ àðòåðèÿõ âèñî÷íûõ (àà. temporalis); áåäðåííûõ (àà. femoralis); ïîäêîëåííûõ (àà. poplitea); çàäíåå-áîëüøåáåðöîâûõ (àà. tibialis posterior); òûëà ñòîïû (àà. dorsalis pedis) íå îñëàáëåíà, ñèììåòðè÷íà ñ îáåèõ ñòîðîí.
Ñèñòåìà îðãàíîâ ïèùåâàðåíèÿ
Àïïåòèò ñíèæåí. Ñëèçèñòàÿ îáîëî÷êà âíóòðåííåé ïîâåðõíîñòè ãóá, ùåê, ìÿãêîãî è òâåðäîãî íåáà ðîçîâîé îêðàñêè; âûñûïàíèÿ, èçúÿçâëåíèÿ îòñóòñòâóþò. Äåñíû áëåäíî-ðîçîâîé îêðàñêè, íå êðîâîòî÷àò. Çàïàõ îáû÷íûé. Ðîòîâàÿ ïîëîñòü ñàíèðîâàíà. ßçûê íîðìàëüíîé âåëè÷èíû è ôîðìû, ðîçîâîé îêðàñêè, âëàæíûé, ÷èñòûé. Ñîñî÷êè ÿçûêà âûðàæåíû õîðîøî. Çåâ ðîçîâîé îêðàñêè. Íåáíûå äóæêè õîðîøî êîíòóðèðóþòñÿ. Ìèíäàëèíû íå âûñòóïàþò çà íåáíûå äóæêè. Ñëèçèñòàÿ îáîëî÷êà ãëîòêè íå ãèïåðåìèðîâàíà, âëàæíàÿ, ïîâåðõíîñòü åå ãëàäêàÿ.
Æèâîò íîðìàëüíîé ôîðìû, ñèììåòðè÷åí. Àêòèâíî ó÷àñòâóåò â àêòå äûõàíèÿ. Âèäèìîé íà ãëàç ïàòîëîãè÷åñêîé ïåðèñòàëüòèêè íå îòìå÷àåòñÿ. Ðàñøèðåíèÿ ïîäêîæíûõ âåí æèâîòà íåò. Ïóïîê îáû÷íîé ôîðìû. Ñòóë â íîðìå, çàïîðû è äèñïåïñè÷åñêèå ðàññòðîéñòâà îòðèöàåò.
Ïîâåðõíîñòíàÿ ïàëüïàöèÿ æèâîòà.
Ïðè ïîâåðõíîñòíîé (îðèåíòèðîâî÷íîé) ïàëüïàöèè — ïåðåäíÿÿ áðþøíàÿ ñòåíêà ìÿãêàÿ, ïîäàòëèâàÿ, áåçáîëåçíåííàÿ. Íàïðÿæåíèÿ ìûøö áðþøíîé ñòåíêè íåò. Ñèìïòîì Ùåòêèíà-Áëþìáåðãà îòðèöàòåëüíûé. Ïàëüïàöèÿ â òî÷êå Ìàê-Áóðíåÿ — áåçáîëåçíåííàÿ. Ïðè èññëåäîâàíèè «ñëàáûõ ìåñò ïåðåäíåé áðþøíîé ñòåíêè (ïóïî÷íîå êîëüöî, àïîíåâðîç áåëîé ëèíèè æèâîòà, ïàõîâûå êîëüöà) — ãðûæåâûõ âûïÿ÷èâàíèé íå îáíàðóæåíî.
Ïðè ïåðêóññèè æèâîòà îòìå÷àåòñÿ òèìïàíèò ðàçëè÷íîé ñòåïåíè âûðàæåííîñòè. Ìåòîäîì ïåðêóññèè è ôëþêòóàöèè ñâîáîäíàÿ æèäêîñòü â áðþøíîé ïîëîñòè íå âûÿâëÿåòñÿ.
Ïðè ãëóáîêîé ìåòîäè÷åñêîé ñêîëüçÿùåé ïàëüïàöèè æèâîòà ïî ìåòîäó Îáðàçöîâà-Ñòðàæåñêî-Âàñèëåíêî óñòàíîâëåíî:
Ñèãìîâèäíàÿ êèøêà ïàëüïèðóåòñÿ â ëåâîé ïîäâçäîøíîé îáëàñòè íà ãðàíèöå ñðåäíåé è íèæíèõ òðåòåé l. umbilioiliaceae sinistra, íà ïðîòÿæåíèè 15 ñì â âèäå ãëàäêîãî, óìåðåííî ïëîòíîãî òÿæà äèàìåòðîì ñ áîëüøîé ïàëåö ðóêè, ëåãêî ñìåùàþùåãîñÿ ïðè ïàëüïàöèè â ïðåäåëàõ 4-5 ñì; íå óð÷àùåãî.
Ñëåïàÿ êèøêà ïàëüïèðóåòñÿ â ïðàâîé ïîäâçäîøíîé îáëàñòè íà ãðàíèöå ñðåäíåé è íàðóæíîé òðåòåé l. umbilioiliaceae dextra, â âèäå ãëàäêîãî ìÿãêîýëàñòè÷åñêîãî öèëèíäðà äèàìåòðîì â äâà ïîïåðå÷íûõ ïàëüöà, ñ çàêðóãëåííûì äíîì; áåçáîëåçíåííàÿ, óìåðåííî ïîäâèæíîãî, óð÷àùåãî ïðè ïàëüïàöèè. Àïïåíäèêñ íå ïàëüïèðóåòñÿ.
Òåðìèíàëüíûé îòäåë ïîäâçäîøíîé êèøêè: — ïàëüïèðóåòñÿ â ïðàâîé ïîäâçäîøíîé îáëàñòè â âèäå ãëàäêîãî, ïëîòíîãî, ïîäâèæíîãî, áåçáîëåçíåííîãî òÿæà äëèííîé 12 ñì äèàìåòðîì ñ ìèçèíåö. Ïðè ïàëüïàöèè îòìå÷àåòñÿ óð÷àíèå.
Âîñõîäÿùèé è íèñõîäÿùèé îòäåëû îáîäî÷íîé êèøêè ïàëüïèðóþòñÿ â ïðàâîé è ëåâîé áîêîâûõ îáëàñòÿõ (ôëàíêàõ) æèâîòà íà óðîâíå ïóïêà â âèäå îáðàçîâàíèé öèëèíäðè÷åñêîé ôîðìû äèàìåòðîì 2 ñì, ïîäâèæíûõ, óìåðåííî-ïëîòíûõ, áåçáîëåçíåííûõ, ñ ãëàäêîé ïîâåðõíîñòüþ, íå óð÷àùèõ.
Ïîïåðå÷íàÿ îáîäî÷íàÿ êèøêà — ïàëüïèðóåòñÿ â ïóïî÷íîé îáëàñòè, â âèäå óìåðåííî ïëîòíîãî öèëèíäðà, äèàìåòðîì ïðèáëèçèòåëüíî 2,5-3 ñì, ñ ãëàäêîé ïîâåðõíîñòüþ, ãîðèçîíòàëüíî ðàñïîëîæåííîãî, äóãîîáðàçíî èçîãíóòîãî êíèçó, áåçáîëåçíåííîãî, ëåãêî ñìåùàåìîãî ââåðõ è âíèç.
Òîíêàÿ êèøêà íå ïàëüïèðóåòñÿ.
Æåëóäîê: — íèæíÿÿ ãðàíèöà æåëóäêà îïðåäåëåííàÿ àóñêóëüòàòèâíûì ìåòîäîì (àñêóëüòî-ôðèêöèè) ðàñïîëîæåíà íà 3,5 ñì âûøå ïóïêà. Øóì ïëåñêà (ìåòîäîì ñóêóññèè) íàä æåëóäêîì íå îïðåäåëÿåòñÿ.
Áîëüøàÿ êðèâèçíà æåëóäêà ïàëüïàòîðíî îïðåäåëÿåòñÿ â âèäå ìÿãêîãî, ãëàäêîãî âàëèêà èäóùåãî ïîïåðå÷íî ïî ïîçâîíî÷íèêó â îáå ñòîðîíû îò íåãî, îãðàíè÷åííî ïîäâèæíîãî, áåçáîëåçíåííîãî, óð÷àùåãî ïðè ïàëüïàöèè. Ìàëàÿ êðèâèçíà íå ïàëüïèðóåòñÿ. Ïîäæåëóäî÷íàÿ æåëåçà íå ïàëüïèðóåòñÿ. Áîëåçíåííîñòè â çîíå Øîôàðà è ïàíêðåàòè÷åñêîé òî÷êå Äåæàðäåíà íå îòìå÷àåòñÿ. Ïðè àóñêóëüòàöèè æèâîòà — âûñëóøèâàþòñÿ íîðìàëüíûå ïåðèñòàëüòè÷åñêèå êèøå÷íûå øóìû.
Ãåïàòî-áèëèàðíàÿ ñèñòåìà
Ïåðêóññèÿ ïå÷åíè:
Âåðõíÿÿãðàíèöààáñîëþòíîéòóïîñòèïå÷åíè:
ïî ïðàâîé îêîëîãðóäèííîé ëèíèè — V ìåæðåáåðüå,
ïî ïðàâîé ñðåäíåêëþ÷è÷íîé ëèíèè — VI ðåáðî,
ïåðåäíåé ïîäìûøå÷íîé ëèíèè — VII ðåáðî.
Íèæíÿÿãðàíèöààáñîëþòíîéòóïîñòèïå÷åíè:
ïî ïðàâîé ïåðåäíåé ïîäìûøå÷íîé ëèíèè — X ðåáðî;
ïî ïðàâîé ñðåäíåêëþ÷è÷íîé ëèíèè — êðàé ðåáåðíîé äóãè;
ïî ïðàâîé îêîëîãðóäèííîé ëèíèè — íà 2 ñì íèæå êðàÿ ðåáåðíîé äóãè;
ïî ïåðåäíåé ñðåäèííîé ëèíèè íà ãðàíèöå âåðõíåé è ñðåäíåé òðåòè ëèíèè, ñîåäèíÿþùåé îñíîâàíèå ìå÷åâèäíîãî îòðîñòêà ñ ïóïêîì.
Ëåâàÿ ãðàíèöà àáñîëþòíîé ïå÷åíî÷íîé òóïîñòè — ïî ëåâîé îêîëîãðóäèííîé ëèíèè; ïå÷åíî÷íàÿ òóïîñòü âíèç íå âûñòóïàåò çà ïðåäåëû ðåáåðíîé äóãè.
Ðàçìåðûïå÷åíî÷íîéòóïîñòè:
ïî ïðàâîé ïåðåäíåé ïîäìûøå÷íîé ëèíèè — 11 ñì;
ïî ïðàâîé ñðåäíåêëþ÷è÷íîé ëèíèè — 10 ñì;
ïî ëåâîé îêîëîãðóäèííîé ëèíèè — 9ñì.
Ðàçìåðûïå÷åíèïîÌ.Ã. Êóðëîâó:
ïåðâûé ïðÿìîé ðàçìåð (l. media clavicularis) — 9 ñì.
âòîðîé ïðÿìîé ðàçìåð (l. mediana anterior) — 8 cì.
êîñîé ðàçìåð — 7 ñì.
 ãîðèçîíòàëüíîì ïîëîæåíèè ïàöèåíòà — ïå÷åíü íå ïàëüïèðóåòñÿ.
Æåë÷íûé ïóçûðü — íå ïàëüïèðóåòñÿ. Áîëåçíåííîñòü ïðè ïàëüïàöèè â òî÷êå æåë÷íîãî ïóçûðÿ îòñóòñòâóåò.
Ñåëåçåíêà
Ñåëåçåíêà íå ïàëüïèðóåòñÿ. Ïåðêóòîðíî ïåðåäíèé êðàé äëèííèêà ñåëåçåíêè íå âûõîäèò çà ïðåäåëû ïåðåäíåé ïîäìûøå÷íîé, — ëèíèè; çàäíèé — çà ïðåäåëû ëåâîé ëîïàòî÷íîé ëèíèè. Âåðõíÿÿ ãðàíèöà ñåëåçåíî÷íîé òóïîñòè ðàñïîëàãàåòñÿ íà óðîâíå IX ðåáðà, íèæíÿÿ — íà óðîâíå XI ðåáðà. Ïåðêóòîðíî ðàçìåðû äëèííèêà ñåëåçåíêè — 11 ñì, ïîïåðå÷íèêà — 4 ñì.
Ýíäîêðèííàÿ ñèñòåìà
Æàëîá íåò. Ïðè îñìîòðå ïåðåäíåé ïîâåðõíîñòè øåè èçìåíåíèé íå îòìå÷àåòñÿ. Áîêîâûå äîëè ùèòîâèäíîé æåëåçû íå ïàëüïèðóþòñÿ, à ïåðåøååê ïðîùóïûâàåòñÿ â âèäå ïîïåðå÷íî ëåæàùåãî, ãëàäêîãî, áåçáîëåçíåííîãî âàëèêà, ïëîòíîýëàñòè÷åñêîé îäíîðîäíîé êîíñèñòåíöèè. Øèðèíà ïåðåøåéêà íå ïðåâûøàåò øèðèíó ñðåäíåãî ïàëüöà ðóêè. Æåëåçà íå ñïàÿíà ñ êîæåé è îêðóæàþùèìè òêàíÿìè, ëåãêî ñìåùàåòñÿ ïðè ãëîòàíèè.
Ñèìïòîìû Ãðåôå, Ìåáèóñà, Øòåëüâàãà — îòðèöàòåëüíûå.
Îðãàíû÷óâñòâ
Ïàòîëîãèé íå âûÿâëåíî
Íåðâíî-ïñèõè÷åñêàÿ ñôåðà
Áîëüíàÿ õîðîøî îðèåíòèðîâàíà â ïðîñòðàíñòâå, âðåìåíè è ñîáñòâåííîé ëè÷íîñòè. Êîíòàêòíà. Âîñïðèÿòèå íå íàðóøåíî. Âíèìàíèå íå îñëàáëåíî. Ïàìÿòü çíà÷èòåëüíî ñíèæåíà. Ìûøëåíèå íå íàðóøåíî. Íàñòðîåíèå ðîâíîå. Ïîâåäåíèå àäåêâàòíîå. Î÷àãîâîé íåâðîëîãè÷åñêîé ñèìïòîìàòèêè íå îïðåäåëÿåòñÿ.
Ìåíèíãåàëüíûõ ñèìïòîìîâ íåò.
Ïðåäâàðèòåëüíûéäèàãíîç: Áðîíõèàëüíàÿ àñòìà ñìåøàííîé ôîðìû, òÿæåëîé ñòåïåíè òÿæåñòè, â ñòàäèè îáîñòðåíèÿ. Ýìôèçåìà ëåãêèõ. Ïíåâìîñêëåðîç.
Ïëàíîáñëåäîâàíèÿ:
1. Êëèíè÷åñêèé àíàëèç êðîâè
2. Îáùèé êëèíè÷åñêèé àíàëèç ìî÷è
3. Áèîõèìè÷åñêèé àíàëèç êðîâè
4. Îáùèé àíàëèç ìîêðîòû
5. Ðåàêöèÿ Âàññåðìàíà
6. ÝÊÃ
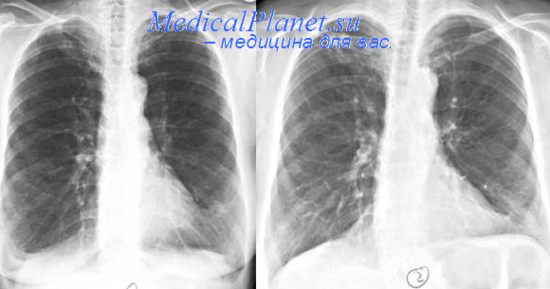
7. Ðåíòãåíîãðàôèÿ îðãàíîâ ãðóäíîé êëåòêè.
8. ÔÂÄ.
9. Ðåàêöèÿ íà HBs ÀÃ
10. Ðåàêöèÿ íà àíòè — ÍÑ ÀÃ
11. Ðåàêöèÿ íà àíòèòåëà ê ÂÈ×
12. Ðåçóëüòàò áàêòåðèîëîãè÷åñêîãî èññëåäîâàíèÿ èñïðàæíåíèé íà äèñáàêòåðèîç.
Äàííûåëàáîðàòîðíûõèèíñòðóìåíòàëüíûõìåòîäîâîáñëåäîâàíèÿ.
1. êëèíè÷åñêèéàíàëèçêðîâè.
Ïîêàçàòåëè | Ðåçóëüòàò | Íîðìà | Åäèíèöû èçìåðåíèÿ |
Ýðèòðîöèòû | 4,86 | 4,3-5,7 | *1012ã/ë |
Ãåìîãëîáèí | 146 | 130-160 | ã/ë |
ÑÎÝ | 8 | 2-10 | ìì/÷ |
Ëåéêîöèòû | 6,1 | 4-9 | *109/ë |
Ïàëî÷êîÿäåðíûå íåéòðîôèëû | 1 | 1-6 | % |
Ñåãìåíòîÿäåðíûå íåéòðîôèëû | 53 | 47-72 | % |
Ýîçèíîôèëû | 1 | 0,5 — 5 | % |
Ëèìôîöèòû | 38 | 19-37 | % |
Ìîíîöèòû | 7 | 3-11 | % |
2. áèîõèìè÷åñêèéàíàëèçêðîâè
Ïîêàçàòåëü | Ðåçóëüòàò | Íîðìà | Åäèíèöû |
Îáùèé áåëîê | 7,2 | 6,7-8,7 | ã/äï |
Ìî÷åâèíà | 10,62 | 2,8 — 7,2 | ììîëü/ë |
Êðåàòèíèí | 73 | 5 — 115 | ìêìîëü/ë |
Õîëåñòåðèí | 4,2 | 3,6 — 6,2 | ììîëü/ë |
Áèëèðóáèí îáùèé | 12,9 | 1,7 — 21 | ìêìîëü/ë |
Ãëþêîçà | 5,6 | 3,9-6,4 | ììîëü/ë |
Àëàíèíàìèíîòðàíñôåðàçà | 24 | 0 — 41 | Åä/ë |
Àñïàðòàòàìèíîòðàíñôåðàçà | 12 | 0 — 37 | Åä/ë |
Ëàêòàòäåãèäðîãåíàçà | 357 | 225 — 480 | Åä/ë |
Êðåòèíôîñôîêèíàçà | 56 | 24 — 171 | Åä/ë |
Ñåðîìóêîèä | 0,23 | 0,13 — 0, 20 | |
Ùåëî÷íàÿ ôîñôîòàçà | 83 | 40-130 | Åä/ë |
À×Ò | 33,3 | 30-40 | ñåê |
Ãëþêîçà | 5,7 | 3,3 — 6,8 | Ììîëü/ë |
Ôèáðèíîãåí | 4,4 | 2-4 | ã/ë |
3. îáùèéàíàëèçìî÷è
Ïîêàçàòåëü | Ðåçóëüòàò | Åäèíèöû èçìåðåíèÿ |
Êîëè÷åñòâî | 300 | ìë |
Öâåò | Ñîëîìåííî-æåëòûé | |
Ïðîçðà÷íîñòü | Ïîëíàÿ | |
Îòíîñèòåëüíàÿ ïëîòíîñòü | 1014 | |
Ðåàêöèÿ | 7,0 | |
Áåëîê | Íå îáíàðóæåíî | ã/ë |
Ãëþêîçà | Íå îáíàðóæåíî | |
Êåòîíîâûå òåëà | Íå îáíàðóæåíî | |
Ðåàêöèÿ íà êðîâü | Íå îáíàðóæåíî | |
Áèëèðóáèí | Íå îáíàðóæåíî | |
Óðîáèëèíîèäû | Íå îáíàðóæåíî | |
Æåë÷íûå êèñëîòû | Íå îáíàðóæåíî | |
Èíäèêàí | Íå îáíàðóæåíî |
Ìèêðîñêîïèÿîñàäêàìî÷è
Ýïèòåëèé ïëîñêèé | Åäèíè÷íî â ïðåïàðàòå |
Ýïèòåëèé ïåðåõîäíûé | Åäèíè÷íî â ïîëå çðåíèÿ |
Ëåéêîöèòû | 1 â ïîëå çðåíèÿ |
Ýðèòðîöèòû íåèçìåíåííûå | 1 â ïîëå çðåíèÿ |
Ñëèçü | Óìåðåííîå êîëè÷åñòâî |
4. ÐåàêöèÿÂàññåðìàíàÎòðèöàòåëüíàÿ.
5. ÐåàêöèÿíàHBsÀÃÎòðèöàòåëüíàÿ.
6. Ðåàêöèÿíààíòè — HCATÎòðèöàòåëüíàÿ.
7. ÐåàêöèÿíààíòèòåëàêÂÈ×Îòðèöàòåëüíàÿ.
8. ÝÊÃ: Ðèòì ñèíóñîâûé. ×ÑÑ 93 â ìèíóòó. Ãîðèçîíòàëüíîå ïîëîæåíèå ýëåêòðè÷åñêîé îñè ñåðäöà. Çàìåäëåííî ïðîâåäåíèå ïî ïåðåäíåé âåòâè ëåâîé íîæêè ïó÷êà Ãèñà. Ó ìåðåííî âûðàæåííûå èçìåíåíèÿ ìèîêàðäà ñ ïðèçíàêàìè ïåðåãðóçêè âñåõ êàìåð ñåðäöà.
9. Ðåíòãåíîãðàôèÿîðãàíîâãðóäíîéêëåòêè:  ëåãêèõ ñïðàâà â íèæíåé äîëå — íåãîìîãåííàÿ èíôèëüòðàöèÿ. Ëåãî÷íûé ðèñóíîê óñèëåí, äåôîðìèðîâàí. ßâëåíèÿ ïíåâìîñêëåðîçà. Ñèíóñû ñâîáîäíû. Òåíü àîðòû è ñåðäöà ñ âîçðàñòíûìè èçìåíåíèÿìè.
Êëèíè÷åñêèéäèàãíîç:
Áðîíõèàëüíàÿ àñòìà ñìåøàííîé ôîðìû, òÿæåëîé ñòåïåíè òÿæåñòè, â ñòàäèè îáîñòðåíèÿ. Ýìôèçåìà ëåãêèõ. Ïíåâìîñêëåðîç.
ñî÷åòàííûå: ãèïåðòîíè÷åñêàÿ áîëåçíü II ñò., III ñòåïåíü
ñîïóòñòâóþùèå: õðîíè÷åñêèé ãàñòðèò â ñòàäèè ðåìèññèè
îñëîæíåíèÿ: î÷àãîâàÿ ïíåâìîíèÿ â íèæíåé äîëå ïðàâîãî ëåãêîãî, ÄÍ II ñòåïåíè
Îáîñíîâàíèåêëèíè÷åñêîãîäèàãíîçà
· Áðîíõèàëüíàÿ àñòìà ñìåøàííîé ôîðìû, òÿæåëîé ñòåïåíè òÿæåñòè, â ñòàäèè îáîñòðåíèÿ.
Ñóõèå ñâèñòÿùèå õðèïû ïðè àóñêóëüòàöèè ëåãêèõ. Ïåðèîäè÷åñêèå ïðèñòóïû óäóøüÿ (3-4 ðàçà â ãîä), êóïèðóþùèåñÿ ïðèåìîì áåòà-àäðåíîìèìåòèêîâ, âîçíèêàëè â îòâåò íà äåéñòâèå àëëåðãè÷åñêîãî ôàêòîðà — ïûëüöà ðàñòåíèé, áûòîâàÿ ïûëü. Òàêæå ïðèñòóïû âîçíèêàëè íà õîëîäå. Òàêèì îáðàçîì, ïðèñòóïû óäóøüÿ ñâÿçàíû ñ âîçäåéñòâèåì ðàçëè÷íîãî ðîäà àëëåðãåíîâ, ÷òî ïðåäñòàâëÿåò ñîáîé ñìåøàííóþ ôîðìó áðîíõèàëüíîé àñòìû.
· Ýìôèçåìà ëåãêèõ.
Áî÷êîîáðàçíàÿ ãðóäíàÿ êëåòêà, óìåíüøåíèå åå ïîäâèæíîñòè ïðè äûõàíèè, êîðîáî÷íûé ïåðêóòîðíûé çâóê, èñ÷åçíîâåíèå çîíû àáñîëþòíîé ñåðäå÷íîé òóïîñòè, îïóùåíèå íèæíåé ãðàíèöû ëåãêèõ è îãðàíè÷åíèå ýêñêóðñèè ëåãî÷íîãî êðàÿ.
· Ïíåâíîñêëåðîç.
Óñèëåíèå ëåãî÷íîãî ðèñóíêà, ñêëåðîòè÷åñêèå èçìåíåíèÿ íà ðåíòãåíîãðàììå îðãàíîâ ãðóäíîé êëåòêè
· Î÷àãîâàÿ ïíåâìîíèÿ â íèæíåé äîëå ïðàâîãî ëåãêîãî
Îñíîâûâàÿñü íà æàëîáàõ ïàöèåíòà (ïîâûøåíèå òåìïåðàòóðû òåëà äî 38,1 0Ñ, èçìåíåíèå õàðàêòåðà ìîêðîòû íà ñëèçèñòî-ãíîéíûé, áîëü â ïðàâîé ïîëîâèíå ãðóäíîé êëåòêè, îòäûøêà ïðè ìèíèìàëüíîé ôèçè÷åñêîé íàãðóçêå, îáùàÿ ñëàáîñòü, íåäîìîãàíèå) ìîæíî ïðåäïîëîæèòü íàëè÷èå ó íåãî èíòîêñèêàöèîííîãîñèíäðîìà, à òàêæå ñèíäðîìà îáùèõ âîñïàëèòåëüíûõ èçìåíåíèé è âîñïàëèòåë?

