Образования в легких при астме
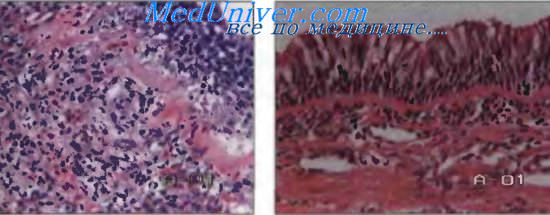
Бронхиальная астма. Изменения легких при бронхиальной астме.Бронхиальная астма — хроническое воспалительное заболевание дыхательных путей, в котором принимают участие тучные клетки (ТК), эозинофилы и Т-лимфоциты; это заболевание характеризуется повторяющимися эпизодами хрипов, одышки, тяжести в грудной клетке, кашлем, особенно ночью и/или ранним утром; такие симптомы сопровождаются распространенной вариабельной обратимой обструкцией бронхиального дерева, разрешающейся спонтанно или под влиянием лечения. Наиболее полные морфологические данные о состоянии бронхов и легочной ткани были получены при аутопсиях больных, умерших на высоте астматического приступа. При этом макроскопически выявляется острое вздутие легких, часто сочетающееся с эмфиземой, легкие выполняют всю грудную полость, очень часто на поверхности легких видны отпечатки ребер. Высота стояния диафрагмы определяется, как правило, на уровне 6-го ребра. Поверхность легких обычно бледно-розового цвета, на разрезе — темно- или серо-красные. Пневмосклероз, как правило, бывает выражен умеренно. Выявляется утолщение выступающих над поверхностью разрезов стенок бронхов, практически все генерации бронхов вплоть до респираторных бронхиол заполнены густыми серовато-желтыми стекловидными слепками мокроты (бронхиального секрета), которые выдавливаются в виде тонких «червячков».
Слизистая оболочка бронхов почти на всем протяжении гиперемирована. Как правило, выражен отек легких, иногда встречается тромбоэмболия легочной артерии и/или ее ветвей. При гистологическом исследовании в расширенных просветах бронхов определяются слизистые пробки, пласты слущенного эпителия с примесью нейтрофилов, эозинофилов, лимфоцитов, почти полное оголение базальной мембраны, иногда встречаются кристаллы Шарко-Лейдена. В сохраненном эпителии увеличенное число бокаловидных клеток. Инфильтраты в стенках бронхов состоят преимущественно из эозинофилов. Обнаруживают расширение и резкое полнокровие капилляров слизистой оболочки и подслизистого слоя. Базаль-ная мембрана обычно неравномерно толщена до 5 мкм, часто видны отдельные проходы в ней, перпендикулярные к просвету бронха, очаговая резорбция отдельных участков базальной мембраны. В настоящее время считают, что это следствие действия эозинофильного каионного и основного щелочного белков! эозинофилов. По данным иммуноморфологии в утолщенных участках базальной мембраны повышена концентрация глобулинов, коллагенов II, III, IV типов, фибронектина, продуцируемого пролиферирующими фибробластами. Кроме того, в базальной мембране наблюдали диффузное расположение сывороточного альбумина и фибриногена. Электронномикроскопически было показано, что базальная мембрана состоит из двух компонентов: собственно базальной мембраны толщиной 0,8 мкм, которая отделена от эпителия светлой зоной толщиной 0,6 мкм, и широкой зоны, прилежащей к строме, состоящей из коллагеновых и тонких параллельных волокон. Большинство исследователей считаем что утолщение базальной мембраны связано с отложением иммунных комплексов. Подслизистый слой почти на всем протяжении густо инфильтрирован полинуклеарами и эозинофилами. Наблюдается выраженный отек стромы полнокровие расширенных капилляров. Выявляется гиперплазия желез и перепол нение их ШИК-положительным материалом. Относительно состояния мышечной оболочки данные противоречивы. Часть авторов сообщает о гипертрофии и дистрофии миоцитов, однако при морфометрическом исследовании объемная плотность зачастую не отличается от контрольных значений, что связано с выраженным отеком стенки. В периферической легочной ткани имеет место выраженное расширение респираторных бронхиол, альвеолярных ходов и альвеол, определяется внутриальвеолярный и интерстициальный отек, в просветах альвеол обнаруживается небольшое число альвеолярных макрофагов и эозинофилов. Описанные выше изменения встречаются, как правило, у умерших с анамнезом бронхиальной астмы не более 5 лет. У больных с длительным анамнезом БА к изменениям в бронхах и легочной ткани примешиваются элементы хронического продуктивного воспаления. На основании изучения бронхобиопсий ряд исследований последних лет позволил оценить состояние бронхиальной стенки в межприступный период. Эти изменения схожи с изменениями бронхов при экспериментальных моделях в межприступный период. В настоящее время имеются данные о том, что при анализе материала бронхобиопсий возможна оценка фазы заболевания. Было показано, что в просвете бронха обнаруживаются клетки десквамированного эпителия, тельца Креолы, ассоциации нейтрофилов, лимфоцитов и эозинофилов. Увеличено число бокаловидных клеток, утолщена базальная мембрана , выявляется гиперплазия желез, расширение и полнокровие сосудов подслизистого слоя, в толще стенки увеличено число эозинофилов, лимфоцитов, нейтрофилов и ТК, единичные эозинофилы в эпителии. Состояние мышечной оболочки не всегда одинаковое. Часто наблюдают гипертрофию и контрактуры мышечных клеток, однако это непостоянный признак, иногда встречаются мышечные клетки в состоянии зернистой или жировой дистрофии. Остаются некоторые спорные вопросы морфологии отдельных элементов стенки. До сих пор существует лишь один критерий бронхоспазма — обнаружение в просветах бронхов не заполненных слизью пластов десквамированного эпителия. В эксперименте обнаружен еще один признак бронхоспазма — циркулярное смещение хрящевых пластинок и захождение их одна за другую. В более ранних публикациях за критерий бронхоспазма принимали гофрирован ность эпителиального пласта в виде «звездочки» и перпендикулярное расположение округлых пучков мышечных волокон, однако эти изменения встречаются и у других умерших при отсутствии клиники бронхоспазма. Поскольку бронхоспазм является одним из пусковых механизмов БА и повторно возникает в поздней стадии приступа при наличии уже в просвете слизистых пробок, то на секции, которая, как правило, проводится спустя 6 ч после наступления смерти, когда уже начинает разрешаться трупное окоченение, достоверных признаков бронхоспазма обнаружить практически невозможно. Вероятно, ранние вскрытия в пределах первых 2 ч после смерти позволят обнаружить достоверные критерии бронхоспазма. — Вернуться в оглавление раздела «Пульмонология.» Оглавление темы «ХОБЛ. Бронхиолит. Бронхоэктазы.»: |
Источник
Бронхиальная астма является тяжелым хроническим заболеванием, которое невозможно вылечить полностью. Для него характерно воспаление бронхов, которое возникло под влиянием негативных факторов внешней среды. Если неблагоприятные условия продолжают оказывать свое воздействие, болезнь прогрессирует, возникают приступы, во время которых наблюдается удушье, кашель, боли в груди и пр. Выраженность этих приступов зависит от многих обстоятельств. При наличии сильного обострения с ярко выраженными симптомами больному необходима срочная помощь, иначе он может умереть.
Однако, бронхиальная астма опасна не только своими приступами. При ее наличии и отсутствии адекватного лечения есть риск возникновения осложнений, одним из которых является эмфизема легких.
Сущность и причины недуга
Дыхательные пути при бронхиальной астме испытывают серьезные сложности в процессе функционирования. Поэтому в тканях бронхов и легких могут происходить патологические изменения. В некоторых случаях происходит чрезмерное растяжение альвеол, из-за чего их способность к нормальному сокращению бывает утрачена. В результате этого нарушается процесс насыщения организма кислородом. Такая патология называется эмфиземой легких.
Существует две разновидности данного заболевания:
-
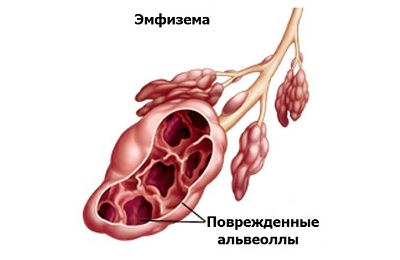 При полном поражении легочной ткани наблюдается диффузная эмфизема. Эта форма болезни встречается чаще.
При полном поражении легочной ткани наблюдается диффузная эмфизема. Эта форма болезни встречается чаще. - Но в некоторых случаях патологическая ткань располагается очагообразно, а рядом с ней находятся здоровые участки. Поврежденные участки легких принято называть буллами, соответственно, данный тип эмфиземы носит название буллезной.
Эмфизема может возникать не только при бронхиальной астме. Нередко процессы, провоцирующие это осложнение, наблюдаются при бронхите. Если данную патологию не лечить, положение может ухудшиться еще сильнее, поскольку неполноценное дыхание ведет к кислородному голоданию, что негативно сказывается на функционировании всего организма.
Чаще всего эмфизема легких развивается при бронхиальной астме и хроническом бронхите. Астма связана с хроническим воспалительным процессом в бронхах, а бронхит является инфекцией. И то, и другое, воздействуя на дыхательные пути длительное время, вызывает патологические изменения в легочных тканях.
Однако можно выделить также факторы, которые стимулируют более активное формирование болезни. Это:
- наследственность,
- болезни легких,
-
 курение,
курение, - пыль,
- вредные вещества, содержащиеся в воздухе,
- воздействие аллергенов,
- вирусные заболевания,
- слабый иммунитет,
- особенности климата,
- негативная экологическая обстановка.
Иначе можно сказать, что эмфизема развивается под воздействием тех же причин, что и астматический синдром.
Стоит сказать, что бронхиальная астма или другое заболевание не всегда являются пусковым механизмом для того, чтобы возникла эмфизема легких.
Данная патология может возникнуть и самостоятельно, под влиянием негативных воздействий внешней среды, наличие предварительного заболевания в этом случае не обязательно.
Развитие, проявления и последствия патологии
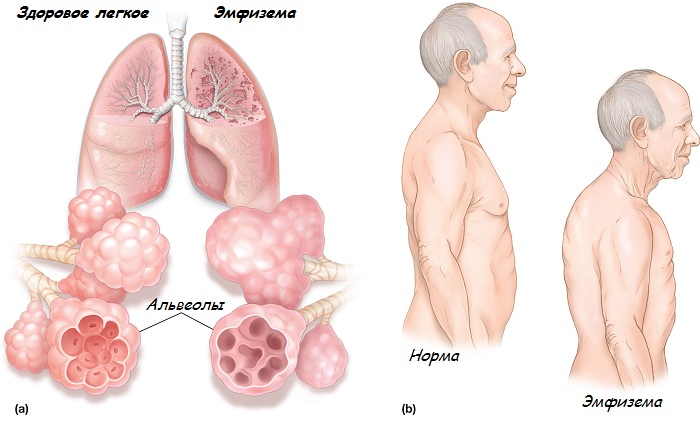
Эмфизема начинает формироваться под воздействием затянувшегося воспалительного процесса в дыхательных путях, что и наблюдается при бронхиальной астме. Воспаление приводит к сужению бронхов, а также к нарушениям в легочных тканях. Легкие теряют свою эластичность, поскольку при выдохе в них остается часть воздуха. Этот воздух не участвует в дыхательном процессе, а лишь занимает место, в результате легкие растягиваются и не функционируют так, как нужно.
Эмфизема легких
Далее нарушается способность органа к сокращению, из-за чего затрудняется дыхание, а в кровь поступает меньше кислорода и полезных веществ. Вместо них в крови находится избыточное количество углекислого газа, из-за чего у больных развивается одышка.
По мере прогрессирования болезни воздушная ткань легких заменяется соединительной, которая отличается большей плотностью и меньшей растяжимостью. Это вызывает еще большее сужение бронхов, причем оно не связано с воспалением. Под влиянием всего этого в легких происходит формирование воздушных мешков разного размера. Они могут охватывать весь орган целиком, либо чередоваться с участками здоровой ткани.
Можно выделить несколько этапов развития болезни, для каждого из которых свойственны отдельные признаки. Для начального периода характерно наличие незначительной одышки, возникающей при физических нагрузках.
Спустя некоторое время у пациента развивается дыхательная недостаточность, в результате чего одышка может возникать даже в состоянии покоя. На последней стадии развития эмфиземы, кроме дыхательной недостаточности, начинает проявляться сердечная.
Данный легочный недуг характеризуется следующими симптомами:
-
 одышка (сначала появляется лишь при выполнении физической работы, но потом возникает в любое время),
одышка (сначала появляется лишь при выполнении физической работы, но потом возникает в любое время), - цианоз,
- расширение промежутков между ребрами,
- увеличение объема грудной клетки,
- боли в груди,
- ослабление дыхательных движений в грудной клетке.
Данные признаки проявляются не одновременно, а развиваются постепенно. Поэтому при обнаружении неблагоприятных явлений нужно обратиться к врачу, чтобы начать лечение как можно раньше.
Данное заболевание становится причиной необратимых изменений в тканях легких. Это означает, что избавиться от уже имеющихся проблем нельзя, но есть возможность замедлить их дальнейшее развитие. Поэтому вероятность ухудшений зависит от различных обстоятельств. Это:
- Особенности лечения.
-
 Этап, на котором была обнаружена болезнь (чем раньше удалось диагностировать эмфизему, тем проще избежать последствий).
Этап, на котором была обнаружена болезнь (чем раньше удалось диагностировать эмфизему, тем проще избежать последствий). - Выполнение пациентом врачебных рекомендаций.
- Продолжительность заболевания.
- Индивидуальные особенности организма.
- Форма протекания болезни, спровоцировавшей развитие эмфиземы.
При отсутствии неблагоприятных факторов и на раннем этапе развития с эмфиземой можно бороться, что позволит избежать неблагоприятного исхода. В других случаях высок риск того, что пациент станет инвалидом из-за дыхательной и сердечной недостаточности или пневмоторакса.
Особенности диагностики, терапии и профилактики
Чтобы диагностировать эмфизему, применяются те же методы, что и для выявления бронхиальной астмы. Это:
-
 осмотр,
осмотр, - анализ крови,
- рентген,
- компьютерная томография,
- спирометрия,
- пикфлоуметрия,
- анализ на газовый состав крови.
Чтобы обнаружить дополнительные негативные факторы, врач может назначить аллергические и провокационные пробы и тесты на чувствительность к медицинским препаратам.
Самолечением в данном случае заниматься нельзя, любые мероприятия должны быть согласованы с врачом, чтобы не усугубить ситуацию.
Чаще всего ход лечения подразумевает два направления: лечение заболевания-провокатора (например, бронхиальной астмы) и устранение проявляемых симптомов эмфиземы.
Для того чтобы снизить темпы развития эмфиземы, необходимо стабилизировать астму. Для этого необходимо использовать средства, предупреждающие развитие приступов (противовоспалительные – Недокромил натрия, Дексаметазон, бронхолитики – Эуфиллин, отхаркивающие –Амброксол, АЦЦ и пр.). Также важно подобрать препараты, которые могут эффективно и быстро устранить обострения (Будесонид, Сальбутамол).

В рамках борьбы с проявлениями самой эмфиземы необходимо учитывать проявляющиеся симптомы и подбирать препараты в соответствии с ними. Это могут быть лекарства, снижающие проявления дыхательной и сердечной недостаточности (Реланиум), устраняющие болевые ощущения (Кеторол) и т.д.
Необходимо также избегать развития инфекционных заболеваний, поскольку они только усугубят состояние больного. Для этих целей могут быть назначены антибиотики (Цефтриаксон). В некоторых случаях показано оперативное вмешательство. Его используют при буллезной форме эмфиземы, когда есть необходимость удалить патологические участки.
Кроме этого, полезна лечебная гимнастика, кислородотерапия, иногда допустимо применение народных средств.
Профилактика играет не последнюю роль в борьбе с недугом. Она заключается в следующих мероприятиях:
- Отказ от курения.
- Избегание чрезмерных физических нагрузок.
-
 Укрепление иммунитета.
Укрепление иммунитета. - Недопущение переохлаждений.
- Минимизация контактов с вредными веществами.
- Рациональное питание.
- Соблюдение правил гигиены.
- Профилактика инфекционных болезней.
- Использование витаминных препаратов.
- Выполнение рекомендаций специалиста.
Несмотря на то, что эмфизема является тяжелым и неизлечимым заболеванием, при ее своевременном обнаружении можно избежать наиболее тяжелых последствий.
Загрузка…
Источник

Бронхиальная астма – это хроническое неинфекционное заболевание дыхательных путей воспалительного характера. Приступ бронхиальной астмы часто развивается после предвестников и характеризуется коротким резким вдохом и шумным длительным выдохом. Обычно он сопровождается кашлем с вязкой мокротой и громкими свистящими хрипами. Методы диагностики включают оценку данных спирометрии, пикфлоуметрии, аллергопроб, клинических и иммунологических анализов крови. В лечении используются аэрозольные бета-адреномиметики, м-холинолитики, АСИТ, при тяжелых формах заболевания применяются глюкокортикостероиды.
Общие сведения
За последние два десятка лет заболеваемость бронхиальной астмой (БА) выросла, и на сегодняшний день в мире около 300 миллионов астматиков. Это одно из самых распространенных хронических заболеваний, которому подверженные все люди, вне зависимости от пола и возраста. Смертность среди больных бронхиальной астмой достаточно высока. Тот факт, что в последние двадцать лет заболеваемость бронхиальной астмой у детей постоянно растет, делает бронхиальную астму не просто болезнью, а социальной проблемой, на борьбу с которой направляется максимум сил. Несмотря на сложность, бронхиальная астма хорошо поддается лечению, благодаря которому можно добиться стойкой и длительной ремиссии. Постоянный контроль над своим состоянием позволяет пациентам полностью предотвратить наступление приступов удушья, снизить или исключить прием препаратов для купирования приступов, а так же вести активный образ жизни. Это помогает поддержать функции легких и полностью исключить риск осложнений.
Бронхиальная астма
Причины
Наиболее опасными провоцирующими факторами для развития бронхиальной астмы являются экзогенные аллергены, лабораторные тесты на которые подтверждают высокий уровень чувствительности у больных БА и у лиц, которые входят в группу риска. Самыми распространенными аллергенами являются бытовые аллергены – это домашняя и книжная пыль, корм для аквариумных рыбок и перхоть животных, аллергены растительного происхождения и пищевые аллергены, которые еще называют нутритивными. У 20-40% больных бронхиальной астмой выявляется сходная реакция на лекарственные препараты, а у 2% болезнь получена вследствие работы на вредном производстве или же, например, в парфюмерных магазинах.
Инфекционные факторы тоже являются важным звеном в этиопатогенезе бронхиальной астмы, так как микроорганизмы, продукты их жизнедеятельности могут выступать в качестве аллергенов, вызывая сенсибилизацию организма. Кроме того, постоянный контакт с инфекцией поддерживает воспалительный процесс бронхиального дерева в активной фазе, что повышает чувствительность организма к экзогенным аллергенам. Так называемые гаптенные аллергены, то есть аллергены небелковой структуры, попадая в организм человека и связываясь его белками так же провоцируют аллергические приступы и увеличивают вероятность возникновения БА. Такие факторы, как переохлаждение, отягощенная наследственность и стрессовые состояния тоже занимают одно из важных мест в этиологии бронхиальной астмы.
Патогенез
Хронические воспалительные процессы в органах дыхания ведут к их гиперактивности, в результате которой при контакте с аллергенами или раздражителями, мгновенно развивается обструкция бронхов, что ограничивает скорость потока воздуха и вызывает удушье. Приступы удушья наблюдаются с разной периодичностью, но даже в стадии ремиссии воспалительный процесс в дыхательных путях сохраняется. В основе нарушения проходимости потока воздуха, при бронхиальной астме лежат следующие компоненты: обструкция дыхательных путей из-за спазмов гладкой мускулатуры бронхов или вследствие отека их слизистой оболочки; закупорка бронхов секретом подслизистых желез дыхательных путей из-за их гиперфункции; замещение мышечной ткани бронхов на соединительную при длительном течении заболевания, из-за чего возникают склеротические изменения в стенке бронхов.
В основе изменений бронхов лежит сенсибилизация организма, когда при аллергических реакциях немедленного типа, протекающих в виде анафилаксий, вырабатываются антитела, а при повторной встрече с аллергеном происходит мгновенное высвобождение гистамина, что и приводит к отеку слизистой бронхов и к гиперсекреции желез. Иммунокомплексные аллергические реакции и реакции замедленной чувствительности протекают аналогично, но с менее выраженными симптомами. Повышенное количество ионов кальция в крови человека в последнее время тоже рассматривается как предрасполагающий фактор, так как избыток кальция может провоцировать спазмы, в том числе и спазмы мускулатуры бронхов.
При патологоанатомическом исследовании умерших во время приступа удушья отмечается полная или частичная закупорка бронхов вязкой густой слизью и эмфизематозное расширение легких из-за затрудненного выдоха. Микроскопия тканей чаще всего имеет сходную картину – это утолщенный мышечный слой, гипертрофированные бронхиальные железы, инфильтративные стенки бронхов с десквамацией эпителия.
Классификация
БА подразделяется по этиологии, тяжести течения, уровню контроля и другим параметрам. По происхождению выделяют аллергическую (в т. ч. профессиональную БА), неаллергическую (в т. ч. аспириновую БА), неуточненную, смешанную бронхиальную астму. По степени тяжести различают следующие формы БА:
- Интермиттирующая (эпизодическая). Симптомы возникают реже одного раза в неделю, обострения редкие и короткие.
- Персистирующая (постоянного течения). Делится на 3 степени:
- легкая — симптомы возникают от 1 раза в неделю до 1 раза в месяц
- средняя — частота приступов ежедневная
- тяжелая — симптомы сохраняются практически постоянно.
В течении астмы выделяют обострения и ремиссию (нестабильную или стабильную). По возможности контроля над пристпуами БА может быть контролируемой, частично контролируемой и неконтролируемой. Полный диагноз пациента с бронхиальной астмой включает в себя все вышеперечисленные характеристики. Например, «Бронхиальная астма неаллергического происхождения, интермиттирующая, контролируемая, в стадии стабильной ремиссии».
Симптомы бронхиальной астмы
Приступ удушья при бронхиальной астме делится на три периода: период предвестников, период разгара и период обратного развития. Период предвестников наиболее выражен у пациентов с инфекционно-аллергической природой БА, он проявляется вазомоторными реакциями со стороны органов носоглотки (обильные водянистые выделения, непрекращающееся чихание). Второй период (он может начаться внезапно) характеризуется ощущением стесненности в грудной клетке, которое не позволяет дышать свободно. Вдох становится резким и коротким, а выдох наоборот продолжительным и шумным. Дыхание сопровождается громкими свистящими хрипами, появляется кашель с вязкой, трудно отхаркиваемой мокротой, что делает дыхание аритмичным.
Во время приступа положение пациента вынужденное, обычно он старается принять сидячее положение с наклоненным вперед корпусом, и найти точку опоры или опирается локтями в колени. Лицо становится одутловатым, а во время выдоха шейные вены набухают. В зависимости от тяжести приступа можно наблюдать участие мышц, которые помогают преодолеть сопротивление на выдохе. В периоде обратного развития начинается постепенное отхождение мокроты, количество хрипов уменьшается, и приступ удушья постепенно угасает.
Проявления, при которых можно заподозрить наличие бронхиальной астмы.
- высокотональные свистящие хрипы при выдохе, особенно у детей.
- повторяющиеся эпизоды свистящих хрипов, затрудненного дыхания, чувства стеснения в грудной клетке и кашель, усиливающийся в ночной время.
- сезонность ухудшений самочувствия со стороны органов дыхания
- наличие экземы, аллергических заболеваний в анамнезе.
- ухудшение или возникновение симптоматики при контакте с аллергенами, приеме препаратов, при контакте с дымом, при резких изменениях температуры окружающей среды, ОРЗ, физических нагрузках и эмоциональных напряжениях.
- частые простудные заболевания «спускающиеся» в нижние отделы дыхательных путей.
- улучшение состояние после приема антигистаминных и противоастматических препаратов.
Осложнения
В зависимости от тяжести и интенсивности приступов удушья бронхиальная астма может осложняться эмфиземой легких и последующим присоединением вторичной сердечно-легочной недостаточности. Передозировка бета-адреностимуляторов или быстрое снижение дозировки глюкокортикостероидов, а так же контакт с массивной дозой аллергена могут привести к возникновению астматического статуса, когда приступы удушья идут один за другим и их практически невозможно купировать. Астматический статус может закончиться летальным исходом.
Диагностика
Диагноз обычно ставится клиницистом-пульмонологом на основании жалоб и наличия характерной симптоматики. Все остальные методы исследования направлены на установление степени тяжести и этиологии заболевания. При перкуссии звук ясный коробочный из-за гипервоздушности легких, подвижность легких резко ограничена, а их границы смещены вниз. При аускультации над легкими прослушивается везикулярное дыхание, ослабленное с удлиненным выдохом и с большим количеством сухих свистящих хрипов. Из-за увеличения легких в объеме, точка абсолютной тупости сердца уменьшается, тоны сердца приглушенные с акцентом второго тона над легочной артерией. Из инструментальных исследований проводится:
- Спирометрия. Спирография помогает оценить степень обструкции бронхов, выяснить вариабельность и обратимость обструкции, а так же подтвердить диагноз. При БА форсированный выдох после ингаляции бронхолитиком за 1 секунду увеличивается на 12% (200мл) и более. Но для получения более точной информации спирометрию следует проводить несколько раз.
- Пикфлоуметрия. Измерение пиковой активности выдоха (ПСВ) позволяет проводить мониторинг состояния пациента, сравнивая показатели с полученными ранее. Увеличение ПСВ после ингаляции бронхолитика на 20% и более от ПСВ до ингаляции четко свидетельствует о наличии бронхиальной астмы.
Дополнительная диагностика включает в себя проведение тестов с аллергенами, ЭКГ, бронхоскопию и рентгенографию легких. Лабораторные исследования крови имеют большое значение в подтверждении аллергической природы бронхиальной астмы, а так же для мониторинга эффективности лечения.
- Анализа крови. Изменения в ОАК — эозинофилия и незначительное повышение СОЭ — определяются только в период обострения. Оценка газового состава крови необходима во время приступа для оценки тяжести ДН. Биохимический анализ крови не является основным методом диагностики, так как изменения носят общий характер и подобные исследования назначаются для мониторинга состояния пациента в период обострения.
- Общий анализ мокроты. При микроскопии в мокроте можно обнаружить большое количество эозинофилов, кристаллы Шарко-Лейдена (блестящие прозрачные кристаллы, образующиеся после разрушения эозинофилов и имеющие форму ромбов или октаэдров), спирали Куршмана (образуются из-за мелких спастических сокращений бронхов и выглядят как слепки прозрачной слизи в форме спиралей). Нейтральные лейкоциты можно обнаружить у пациентов с инфекционно-зависимой бронхиальной астмой в стадии активного воспалительного процесса. Так же отмечено выделение телец Креола во время приступа – это округлые образования, состоящие из эпителиальных клеток.
- Исследование иммунного статуса. При бронхиальной астме количество и активность Т-супрессоров резко снижается, а количество иммуноглобулинов в крови увеличивается. Использование тестов для определения количества иммуноглобулинов Е важно в том случае, если нет возможности провести аллергологические тесты.
Лечение бронхиальной астмы
Поскольку бронхиальная астма является хроническим заболеванием вне зависимости от частоты приступов, то основополагающим моментом в терапии является исключение контакта с возможными аллергенами, соблюдение элиминационных диет и рациональное трудоустройство. Если же удается выявить аллерген, то специфическая гипосенсибилизирующая терапия помогает снизить реакцию организма на него.
Для купирования приступов удушья применяют бета-адреномиметики в форме аэрозоля, для того чтобы быстро увеличить просвет бронхов и улучшить отток мокроты. Это фенотерола гидробромид, сальбутамол, орципреналин. Доза в каждом случае подбирается индивидуально. Так же хорошо купируют приступы препараты группы м-холинолитиков – аэрозоли ипратропия бромида и его комбинации с фенотеролом.
Ксантиновые производные пользуются среди больных бронхиальной астмой большой популярностью. Они назначаются для предотвращения приступов удушья в виде таблетированных форм пролонгированного действия. В последние несколько лет препараты, которые препятствуют дегрануляции тучных клеток, дают положительный эффект при лечении бронхиальной астмы. Это кетотифен, кромогликат натрия и антагонисты ионов кальция.
При лечении тяжелых форм БА подключают гормональную терапию, в глюкокортикостероидах нуждается почти четверть пациентов, 15-20 мг Преднизолона принимают в утренние часы вместе с антацидными препаратами, которые защищают слизистую желудка. В условиях стационара гормональные препараты могут быть назначены в виде инъекций. Особенность лечения бронхиальной астмы в том, что нужно использовать лекарственные препараты в минимальной эффективной дозе и добиваться еще большего снижения дозировок. Для лучшего отхождения мокроты показаны отхаркивающие и муколитические препараты.
Прогноз и профилактика
Течение бронхиальной астмы состоит из череды обострений и ремиссий, при своевременном выявлении можно добиться устойчивой и длительной ремиссии, прогноз же зависит в большей степени от того, насколько внимательно пациент относится к своему здоровью и соблюдает предписания врача. Большое значение имеет профилактика бронхиальной астмы, которая заключается в санации очагов хронической инфекции, борьбе с курением, а так же в минимизации контактов с аллергенами. Это особенно важно для людей, которые входят в группу риска или имеют отягощенную наследственность.
Источник