Обследование детей на гайморит
Итак, мы добрались в своем разговоре о гайморитах у детей до вопроса, касающегося диагностики и лечения данного заболевания. Этот вопрос очень важный, так как правильно и своевременно поставленный диагноз гайморита позволяет начать его быстрое и адекватное лечение, позволит избежать перехода в хроническую форму и разного рода осложнений. Но диагноз гайморита может быть выставлен только специалистом и только на очных приемах, никакие заочные консультации и помощь «знатоков» из лица соседей или сердобольных родственников не подойдет. Как же определить, что у ребенка развился гайморит?
Методы диагностики гайморитов у детей
Для того, чтобы поставить диагноз гайморита, необходима консультация ЛОРа, но даже врач, только осмотрев ребенка, не сможет точно определить – есть ли гайморит или его нет, поэтому врач предлагает прохождение специального обследования, от которого не стоит отказываться. Самым первым этапом в диагностике гайморита будет детальный осмотр носовой полости и горла для выявления красноты и отечности в области слизистых оболочек. Также врач будет выявлять и болезненность в области зубов малыша особенно в зоне верхней челюсти. Врачу будет важно осмотреть запломбированные зубки ребенка, и если возникают сомнения в диагнозе – вам, возможно, придется посетить еще и стоматолога. Для того, чтобы определиться с характером и точным местоположением воспалительного очага при гайморитах, обычно применяется рентгенография придаточных пазух носа. Но, из-за потенциально опасного рентгеновского излучения, при снимках детям предпочитают проводить особую методику исследования – диафаноскопию. При данной процедуре в ротик малыша вводят особую лампочку, которую ему нужно плотно зажать губами, что позволяет просвечивать области верхнечелюстных пазух и выявлять очаг воспаления в них. Естественно, необходимо проведение целого комплекса анализов крови и мочи – общий, биохимический и свертывание при необходимости.
В случаях затяжного течения процесса или при подозрении на тяжелое течение гайморита ЛОР-врач может порекомендовать проведение компьютерной томографии пазух носа. В отличие от традиционного рентгена такая процедура позволяет не только точно выявить локализацию патологического очага, но и достаточно точно определить состояние в области тканей лица и степень интенсивности воспалительного процесса. Кроме того, томографию рекомендуют при реальных подозрениях на хронический гайморит, который крайне сложно выявить всеми другими методами обследования. Многих родителей пугает перспектива проведения их ребенку компьютерной томографии, особенно в плане ее негативного влияния на дальнейшее здоровье и развитие ребенка. Однако, такие опасения напрасны, они не подкрепляются реальными фактами. При проведении процедуры по всем необходимым стандартам и правилам она не принесет ребенку вреда, но поможет в установлении точного диагноза. Также помощь в диагностике гайморита может оказать и проведение магнитно-резонансной томографии. Но врачи прибегают к ней крайне редко, только при подозрениях на переход воспалительного процесса на другие ткани черепа или лица.
Самым частым методом исследования при подозрении на гайморит является ультразвуковое исследование, которое может давать достаточно точную картинку процесса в пазухах. При этом данное исследование совершенно безвредно, и не приносит ребенку никакого дискомфорта, в отличие от рентгенографии и КТ с МРТ. В процессе диагностики и дальнейшего лечения врач может порекомендовать прохождение УЗИ несколько раз для оценки динамики состояния, это не опасно и позволит оценить эффективность выбранного метода лечения и возьмет под контроль процесс выздоровления. Иногда врач может предлагать с целью диагностики проведение прокола пазухи – пункции гайморовой пазухи, которая во многих случаях позволяет наиболее точно определить характер процесса. Но эта процедура достаточно неприятная и травматичная для психики малыша и проводят ее только при наличии серьезных оснований и необходимости одновременного еще и лечения пазух.
Чем опасен гайморит, почему нужно лечиться?
Гаймориты опасны сами по себе, это воспалительный процесс в области лица и черепа. Но если процесс воспаления длится более трех месяцев, внутри слизистых оболочек гайморовой пазухи может развиваться необратимый процесс – тогда пазуха начинает утрачивать свои защитные и воздухоносные функции. При подобном состоянии происходит переход острого гайморита в хронический, с постоянным присутствием вялого воспаления, способного перейти вновь в острое. Кроме того, гаймориты опасны развитием внутриглазничных или внутричерепных осложнений с прорывом гнойного содержимого и инфекции в область соседних органов. Тогда могут поражаться орган зрения с тяжелыми осложнениями или область головного мозга с не менее тяжелыми последствиями. Попадание инфекции из гайморовой пазухи в область глазницы приводит к острому реактивному отеку клетчатки век и глазницы с формированием тромбоза вен глазницы и остеопериостита костных тканей глазницы. Процесс проникновения инфекции в область черепа может приводить к таким опасным осложнениям как менингит, менингоэнцефалит и абсцессы мозга.
Как же лечат гаймориты у детей?
Мы с вами ранее уже говорили, что гаймориты могут быть разными по своей природе, и каждый из видов гайморита требует своего подхода в лечении. Крайне важно, чтобы именно врач определил причину гайморита, так как при разных причинах гайморита лечение сильно разнится – антибиотики будут неэффективны и еще и противопоказаны при вирусных или аллергических поражениях, а при гнойном гайморите бесполезно лечить процесс без антибиотика. Кроме того, при лечении гайморита крайне важно учитывать многие сопутствующие заболеванию факторы – возраст малыша на момент возникновения у него гайморита, тяжесть его течения и особенности строения самой носовой полости. Многие родители боятся лечения гайморита у детей, так как у них возникают стойкие ассоциации с исключительно проколом носовой пазухи (проведением пункции гайморовой пазухи). Не нужно отказываться от лечения только из-за страха прокола – он нужен далеко не всем детям и применяется далеко не всегда. Обычно проколы требуются в тех случаях, если гайморит находится в запущенной стадии и происходит скопление в пазухе гноя, который нужно удалять. Если не запускать течение гайморита и не пытаться практиковать сомнительных методов самолечения, не потребуется и прокола.
Сегодня медицина предлагает достаточно много методов лечения гайморитов у детей без проведения болезненной и пугающей процедуры пунктирования пазух носа. Однако, чтобы все консервативные методы лечения оказались эффективны, нужно начать лечение гайморита в начальных стадиях, когда воспаление еще не сильно распространено и не сильно выражено. После установления точного диагноза и проведения всего комплекса обследований, врачом будет подбираться полный комплекс лекарств и процедур, которые будут направлены на устранение выраженного отека слизистых в области пазух и носоглотки, а также на стимулирование очищения гайморовой пазухи от скопления слизи или гнойных выделений. Кроме того, необходимо укрепление местного и общего иммунитета ребенка. С целью устранения отека слизистых в практике ЛОР-врачей применяются сосудосуживающие капли или спреи, которые кроме того, обладают противовоспалительным и противоотечным действием. Они также за счет снятия отека улучшают отток слизи или гноя из пазухи. Для уменьшения воспаления могут также назначаться физиотерапевтические методы лечения – ультрафиолетовой облучение или УВЧ. Любая физиотерапия будет назначаться ребенку только при условии отсутствия лихорадки и относительно нормального самочувствия без головных болей, тошноты или головокружения.
Всегда ли при гайморитах нужны антибиотики – нет, далеко не всегда. Обычно препараты в разных формах выпуска назначаются не сразу же, а только если заболевание затягивается или все перепробованные другие методы терапии оказались совершенно не эффективными. В таких случаях прием антибиотиков помогает предотвратить размножение в гайморовой пазухе патогенной флоры и подавляет развитие гнойной инфекции. При традиционном лечении гайморитов применяются препараты группы пенициллинов или цефалоспоринов, либо макролиды. Обычно детям их назначают внутрь в суспензии или порошке, таблетках, крайне редко для лечения гайморита применяют уколы. Во многих случаях вполне оправданным будет лечение гайморита у малышей антибактериальными препаратами местного действия – это спреи и капли с антибиотиками широко спектра действия. Они действуют непосредственно в очаге воспаления и зачастую параллельно обладают также и противовоспалительным эффектом, помогают очищению носовой полости и гайморовых пазух от слизи, гноя, аллергенов и микробов. Чаще всего в лечении гайморитов применяют такие средства как «Изофра», «Полидекса», «Биопарокс», «Колларгол» или «Протаргол», «Синупрет» и «Синуфорте». Если после приема антибиотика на второй-третий день не становится лучше – необходима замена антибиотика на другой. Это резистентность микрофлоры к данному виду препарата. Тогда врач будет принимать решение о смене антибиотика на другую группу или замене местного препарат на системный.
Проявления гайморитов у детей
Источник
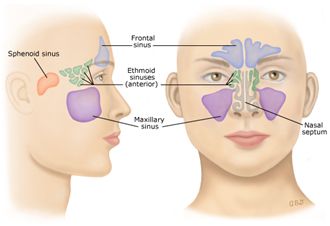
 Околоносовые пазухи – это воздушные полости, соединенные с полостью носа, которые находятся в составе лицевого скелета. Околоносовые пазухи необходимы для увлажнения, согревания и очищения вдыхаемого воздуха. Слизистая оболочка, которая выстилает пазухи, является продолжением слизистой оболочки полости носа и состоит из реснитчатого эпителия, осуществляющего дренаж из пазух благодаря движению ресничек. Существуют гайморовы пазухи (или верхнечелюстные), решетчатые (или этмоидальные), лобные (фронтальные) и клиновидные (сфеноидальные, или основные) пазухи. Синусит – это воспаление любой из околоносовых пазух, а гайморит – это наиболее частый вид синусита, при котором воспаляются только гайморовы пазухи. Во врачебной практике применяется термин «синусит», потому что наряду с воспалением гайморовых пазух часто диагностируется воспалительный процесс и в других пазухах.
Околоносовые пазухи – это воздушные полости, соединенные с полостью носа, которые находятся в составе лицевого скелета. Околоносовые пазухи необходимы для увлажнения, согревания и очищения вдыхаемого воздуха. Слизистая оболочка, которая выстилает пазухи, является продолжением слизистой оболочки полости носа и состоит из реснитчатого эпителия, осуществляющего дренаж из пазух благодаря движению ресничек. Существуют гайморовы пазухи (или верхнечелюстные), решетчатые (или этмоидальные), лобные (фронтальные) и клиновидные (сфеноидальные, или основные) пазухи. Синусит – это воспаление любой из околоносовых пазух, а гайморит – это наиболее частый вид синусита, при котором воспаляются только гайморовы пазухи. Во врачебной практике применяется термин «синусит», потому что наряду с воспалением гайморовых пазух часто диагностируется воспалительный процесс и в других пазухах.
У детей с рождения имеются только решетчатые и гайморовы пазухи, затем к двум годам начинают формироваться клиновидные, а к семи годам появляются зачатки лобных пазух, которые полностью развиваются к двадцати годам.
Гайморитами болеют 6-9% детей. Детский гайморит, сочетающийся с респираторными и вирусными инфекциями, часто протекает незаметно, так как поначалу имеет те же симптомы, что и ринит (насморк). Часто вирусный гайморит у ребенка проходит самостоятельно за 7-10 дней. Если насморк длится более 7-10 дней, можно заподозрить развитие бактериального гайморита. К этому времени появляются другие симптомы гайморита: боль и давление за щеками и вокруг глаз, в переносице, усиливается заложенность носа, отделяемое из носа становится желтого или зеленоватого цвета, может повыситься температура тела и появиться кашель от стекания слизи в носоглотку и гортань. Если заболевание длится более 3-х месяцев, оно переходит в стадию хронического гайморита. При хроническом гайморите могут формироваться кисты и полипы в пазухах.
Осложнения гайморита и других синуситов: воспаление орбиты, менингит, сепсис.
Предпосылками развития гайморита являются:
- Аллергия
- Анатомическая аномалия (искривление перегородки носа, недоразвитие пазухи и т.д.)
- Гипертрофия аденоидов
- Заболевания зубов
- Наследственные и системные заболевания (муковисцидоз, полипоз, болезнь Картагенера, болезнь Вегенера, Чарг-Штросса)
- Посещение общественных мест во время эпидемий респираторных вирусов
- Табачный дым в доме
- Экологическое загрязнение воздуха.
Воспаление аденоидов часто сопровождает острые насморки и протекает с симптомами, похожими на гайморит: заложенность носа, головная боль, гнусавый голос, отделяемое из носа разного цвета и характера, повышение температуры тела. В отличие от синусита при аденоидите отсутствует боль в области пазух. Поэтому, если у ребенка появились частые или постоянные «насморки», это повод для визита к врачу-отоларингологу для выявления истинной причины проблемы и подбора правильного лечения.
Аллергический ринит может проявляться схожими с гайморитом (синуситом) симптомами. У ребенка также присутствует заложенность носа, гнусавость, может быть давление в пазухах, головная боль. При аллергии не бывает повышения температуры тела и гнойного отделяемого из носа. Аллергия также является предрасполагающим фактором для развития синусита. При аллергическом рините развивается отек слизистой оболочки носа и пазух, вследствие чего нарушается дренаж жидкости из пазух, что ведет к скоплению и размножению микробов внутри пазух.
Диагностика гайморита
Диагностика включает осмотр носа, горла и ушей под ярким налобным освещением, эндоскопическое исследование носа, носоглотки, при котором визуализируется наличие слизистого или гнойного отделяемого из соустий околоносовых пазух, наличие аденоидов и их воспаление. Может проводиться рентгенологическое исследование околоносовых пазух для оценки степени заполнения или изменений в пазухах. Если врач заподозрит воспаление в решетчатых клетках, в лобных или клиновидных пазухах, может понадобиться компьютерная томография.
Также при необходимости берется мазок на бактериальную микрофлору и чувствительность к антибиотикам, мазок на аллергию (наличие эозинофилов в секрете).
Лечение гайморита
Лечение гайморита (синусита) обычно включает курс антибиотиков и промывание носа. При сочетании с другими заболеваниями лечение корректируется. По усмотрению врача рекомендуется фитотерапия, физиотерапия, реабилитация. Часто болеющим детям необходимо ежегодно прививаться от гриппа. Всем детям в обязательном порядке необходимо прививаться от пневмококка и гемофильной инфекции – наиболее частых возбудителей синусита, отита, аденоидита. При наличии аллергии лечение проводится совместно с аллергологом.
В случае развития хронического синусита на фоне гипертрофии аденоидов, необходимо удалить аденоиды как основной источник бактериальной обсемененности и нарушения дренажа из носа и пазух. При хроническом или рецидивирующем синусите может возникнуть необходимость в хирургическом лечении пазух носа – эндоскопической функциональной операции на пазухах. Принцип заключается в минимально необходимом расширении заблокированных соустий. Также может понадобиться коррекция других анатомических структур носа, в случае наличия аномалий. В некоторых случаях мы применяем новейшую технологию неинвазивного лечения на пазухах — баллонную синусопластику. Она заключается в бескровном расширении суженных соустий пазух с помощью надувания баллона в соустье пазухи. Все хирургические методы лечения проводятся детям в состоянии медикаментозного сна, безболезненно и минимально травматично для маленьких пациентов.
В Европейском медицинском центре (г. Москва) применяются только те методы лечения, которые в международном медицинском сообществе имеют доказательную базу и не противоречат российским рекомендациям. В ЕМС не практикуется метод «кукушка», т.к. его эффективность не подтверждена научными исследованиями.
Источник
Гайморит — самое распространённое заболевание, с которым обращаются к лор-врачу. Гайморит проявляется воспалением верхнечелюстных пазух. Эта болезнь тяжело переносится пациентами, виной тому неприятные симптомы, которые мешают привычному образу жизни. Может ли быть гайморит у ребенка? Да, может! И к лечению ребенка нужно отнестись с максимальной ответственностью. Как проявляется гайморит у детей? С какого возраста диагностируется гайморит у детей? Как распознать первые симптомы воспаления и как его правильно лечить? Обо всём этом читайте в нашей новой статье.
Современная медицинская статистика приводит следующие цифры: более десяти миллионов человек ежегодно болеют гайморитом. Сразу виден масштаб этой разновидности синусита. Синусит — это собирательное название воспаления всех типов придаточных пазух человека. Гайморит проявляется воспалением верхнечелюстных пазух. Также употребляется второе название этих пазух — гайморовы — отсюда и название заболевания.
Кто хотя бы раз переболел, навсегда запомнит неприятные симптомы гайморита и те болевые ощущения в области переносицы, которые мешают вести привычный образ жизни. Болезнь протекает тяжело независимо от возраста пациента: отсидеться дома или перенести болезнь на ногах не получится — больному требуется грамотное своевременное лечение.
В силу распространённости заболевания у многих родителей возникает вопрос: «Может ли быть гайморит у ребенка»? Отвечаем: «Может!» Маленькие дети также подвержены воспалению гайморовых пазух, и симптомы детского гайморита протекают ничуть не легче, чем у пациентов старшего возраста.
Диагностика осложняется тем, что ребёнок не всегда может объяснить, где и как у него болит. Поэтому родители должны уметь распознавать первые признаки гайморита у ребёнка, чтобы вовремя обратиться к лор-врачу за лечением.
Как проявляется гайморит у детей? С какого возраста гайморит у детей может быть диагностирован? На какие признаки болезни нужно обратить внимание? Причины, симптомы и лечение гайморита у детей — тема нашей новой статьи.
Как возникает гайморит у маленьких детей?
Механизм развития заболевания одинаков для людей любого возраста: маленького ребёнка или взрослого человека коснулось воспаление — не важно. Верхнечелюстные пазухи — это полости в черепе, расположенные на уровне щёк справа и слева от носа. Здоровые пазухи заполнены воздухом и ничем больше. Производимая слизистой оболочкой пазух слизь выходит из них в носовую полость через маленькое отверстие. Это отверстие называется соустьем.
Когда в силу определённых причин, соустье отекает, слизь блокируется внутри пазухи, и не может выйти наружу. Проходит время — слизистые массы скапливаются, застаиваются… А ведь это благоприятная среда для болезнетворных микроорганизмов! Патогенная микрофлора активно размножается, запуская в пазухе воспалительный процесс. Воспаление начинает проявляться первыми неприятными симптомами.
Строение носовой полости и пазух в детском возрасте немного отличается от взрослого. Пазухи растут вместе с ребёнком. При рождении малыша гайморовы пазухи имеют размер всего пару миллиметров, поэтому слизь в такой пазухе чисто физически не может задержаться. Полноценно формироваться пазухи начинают, когда ребёнку исполняется три года, а к шестнадцати годам они формируются окончательно.
То есть до трёхлетнего возраста гайморит проявиться не может. А начиная с трёх лет и старше малыш уже может испытывать на себе все симптомы воспаления.
Причины гайморита у детей
Любой воспалительный процесс (и детский гайморит не исключение) запускается болезнетворными микроорганизмами — вирусами и бактериями. Воспаление в самой гайморовой пазухе, как правило, возникает из-за активизации бактериальной флоры. А вот создать благоприятные условия в организме для проникновения бактерий в пазуху могут и вирусные агенты, которые провоцируют воспаление в носовой полости и глотке. Но нужно понимать, что не каждый случай вирусного инфицирования закончится гайморитом. Воспалению пазух способствуют определённые факторы:
- простудные заболевания (ОРЗ, грипп, ОРВИ) — простуда обычно проявляется такими симптомами, как насморк и отёчность. Отёкшие ткани затрудняют выход слизи из носовой полости, слизистые массы застаиваются, возникает воспаление. Это даёт возможность бактериям попасть в пазухи и начать в них активную жизнедеятельность;
- разрастание аденоидных вегетаций — воспалённые аденоиды являются постоянным источником инфекции в детском организме;
- предрасположенность к аллергии — аллергический насморк часто становится причиной гайморита;
- особенности строения полости носа — например, искривлённая носовая перегородка препятствует нормальному выходу слизи, она застаивается — запускается процесс воспаления;
- стоматологические заболевания — гайморит может проявиться, если у ребёнка кариозные зубы или воспалённые дёсны;
- механические травмы носа, которые могу спровоцировать искривление носовой перегородки;
- слабый иммунитет, который позволяет патогенной микрофлоре беспрепятственно проникать в детский организм.
Симптомы воспаления
Первые признаки гайморита у детей можно легко спутать с симптомами простуды. Как правило, из-за этого правильное лечение заболевания не проводится. Если у ребёнка после нескольких дней такой простуды поднялась температура — это верный признак того, что началось воспаление, и малыша необходимо показать лор-врачу для установления диагноза и назначения эффективного лечения.
Протекание болезни у детей маленького возраста осложняется ещё тем, что ребёнку трудно объяснить родителям, что именно и как у него болит. Поэтому каждый родитель должен знать и уметь распознавать характерные симптомы верхнечелюстного синусита:
- головные боли в лобной части головы, которые становятся интенсивнее при её повороте или наклоне, а также в момент чихания; болевые ощущения могут «отдавать» в зубы, виски, глазницу;
- заложенность носа — малыш жалуется, что носик не дышит (обычно такой симптом, как заложенность проявляется со стороны воспалённой пазухи);
- высокая температура тела (до 38?);
- выделения из носа (могут быть гнойными);
- припухлость щеки со стороны воспалённой пазухи;
- ухудшается общее самочувствие малыша: он становится капризным, отказывается от еды, игрушки перестают его интересовать, нарушается сон.
Если вы обнаружили несколько из этих признаков, обязательно покажите малыша оториноларингологу.
Даже если до синусита дело не дошло, лучше перестраховаться, чем пропустить воспаление пазух и своевременно не провести лечение болезни.
Диагностика и лечение детского гайморита
Для опытного оториноларинголога диагностика синусита не составляет труда. После беседы с родителями на предмет выяснения жалоб больного и сбора анамнеза, доктор проводит непосредственный осмотр носовой полости. Самым информативным методом диагностики считается эндоскопическое исследование, которое помогает рассмотреть все отдалённые уголки полости носа. При необходимости проводится рентгенологическое исследование. Общий анализ крови указывает на наличие воспалительного процесса в организме, а мазок, взятый из носовой полости, позволяет определить характер возбудителя и его чувствительность к антибиотикам.
Схема лечения заболевания может включать:
- приём антибактериальных препаратов;
- сосудосуживающие капли;
- гормональные спреи для носа;
- растворы для промывания носа на основе морской воды;
- жаропонижающие препараты;
- промывания пазух способом «кукушка»;
- физиотерапевтические процедуры.
Лечиться дети не любят — это не секрет. В «Лор Клинике Доктора Зайцева» помимо качественного лечения, каждый маленький пациент получает индивидуальный подход. Благодаря услуге «Адаптация к лор-кабинету» малыша в игровой форме знакомят с кабинетом лор-врача и его работой. Доктор показывает ему свои инструменты, рассказывает, как их использовать, а особо любопытным даёт их самостоятельно протестировать на маме или папе. После установления такого доверительного контакта малыш гораздо легче воспринимает все проводимые процедуры и манипуляции.
Чтобы записаться в «Лор Клинику Доктора Зайцева», звоните, пожалуйста, по телефонам: +7(495)642-45-25; +7(926)384-40-04.
Будем рады вам помочь!

Всегда ваш, Доктор Зайцев.
Об авторе: ЛОР врач высшей категории, кандидат мед. наук.
Источник


