Обследование при сердечной астме

Сердечная астма – острая левожелудочковая недостаточность, обусловленная застоем крови в малом круге кровообращения и интерстициальным отеком легких. Приступы сердечной астмы сопровождаются ощущением острой нехватки воздуха, ортопноэ, надсадным сухим кашлем, цианозом лица, тахикардией, повышением диастолического АД, возбуждением, страхом смерти. Диагноз сердечной астмы основан на оценке клинических симптомов, данных осмотра, анамнеза, рентгенографии грудной клетки, ЭКГ. Приступ сердечной астмы купируется с помощью нитроглицерина, наркотических анальгетиков, гипотензивных и мочегонных препаратов, кровопускания, наложения венозных жгутов на конечности, кислородотерапии.
Общие сведения
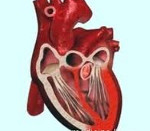
Сердечная (кардиальная) астма – клинический синдром, характеризующийся внезапными приступами инспираторной одышки, перерастающей в удушье. В кардиологии сердечная астма относится к тяжелым проявлениям острой недостаточности левых отделов сердца, осложняющей течение ряда сердечно-сосудистых и других заболеваний. При сердечной астме отмечается резкое снижение сократительной способности миокарда и застой крови в системе малого круга кровообращения, приводящие к острым нарушениям дыхания и кровообращения. Сердечная астма может предшествовать развитию альвеолярного отека легких (нередко молниеносного), часто приводящего к летальному исходу.
Сердечная астма
Причины
Сердечная астма может быть связана с непосредственным поражением сердца или развиваться на фоне некардиогенных заболеваний и состояний. Причинами сердечной астмы могут быть первичная острая или хроническая (в стадии обострения) левожелудочковая недостаточность. Сердечная астма может осложнять течение различных форм ИБС (в т.ч. острого инфаркта миокарда, нестабильной стенокардии), постинфарктного и атеросклеротического кардиосклероза, острого миокардита, послеродовой кардиомиопатии, аневризмы сердца. Пароксизмальные формы артериальной гипертензии с высокими подъемами АД и чрезмерным напряжением миокарда левого желудочка, приступы мерцательной аритмии и трепетания предсердий являются потенциально опасными в плане развития сердечной астмы.
К сердечной астме нередко приводят декомпенсированные митральные и аортальные пороки сердца (митральный стеноз, аортальная недостаточность), связанные с препятствием для оттока крови. Нарушению кровотока в левых отделах сердца может способствовать наличие крупного внутрипредсердного тромба или внутриполостной опухоли сердца — миксомы.
Развитие сердечной астмы могут вызывать инфекционные заболевания (пневмония), поражение почек (острый гломерулонефрит), острое нарушение мозгового кровообращения. К факторам, провоцирующим возникновение приступа сердечной астмы, относятся неадекватная физическая нагрузка, сильное эмоциональное напряжение, гиперволемия (при внутривенном введении большого количества жидкости или ее задержке, лихорадке, беременности), обильный прием пищи и жидкости на ночь, переход в горизонтальное положение.
Патогенез
Механизм развития приступа сердечной астмы связан с затруднением внутрисердечной гемодинамики в левых отделах сердца, приводящим к избыточному кровенаполнению легочных вен и капилляров и внезапному повышению гидростатического давления в малом круге кровообращения. Вследствие увеличения проницаемости стенок капилляров происходит активный выход плазмы в ткань легких (в первую очередь в периваскулярные и перибронхиальные пространства) и развитие интерстициального отека легких. Это нарушает вентиляцию легких и ухудшает нормальный газообмен между альвеолами и кровью.
Определенную роль в развитии клинических симптомов сердечной астмы играют нейрорефлекторные звенья регуляции дыхания, состояние мозгового кровообращения. Вегетативная симптоматика, сопутствующая приступу сердечной астмы, развивается при возбуждении дыхательного центра в результате нарушения его кровоснабжения или рефлекторно, в ответ на импульсы из различных очагов раздражения (например, с корня аорты).
Симптомы сердечной астмы
Предвестниками приступа сердечной астмы могут быть появившиеся в предшествующие 2-3 суток одышка, стеснение в груди, покашливание при небольшой физической нагрузке или переходе в горизонтальное положение. Приступы сердечной астмы чаще наблюдаются ночью, во время сна вследствие ослабления адренергической регуляции и увеличения притока крови в систему малого круга в положении лежа. В дневное время приступ сердечной астмы обычно связан с физическим или нервно-психическим напряжением.
Обычно приступы сердечной астмы возникают внезапно, заставляя больного проснуться от ощущения острой нехватки воздуха и нарастания одышки, переходящей в удушье и сопровождающейся надсадным сухим кашлем (позднее — с небольшим отделением прозрачной мокроты). Во время приступа сердечной астмы больному трудно лежать, он принимает вынужденное вертикальное положение: встает или садится в постели, опустив вниз ноги (ортопноэ); дышит обычно через рот, с трудом говорит. Состояние больного сердечной астмой возбужденное, беспокойное, сопровождается чувством панического страха смерти. При осмотре наблюдается цианоз в области носогубного треугольника и ногтевых фаланг, тахикардия, повышение диастолического АД. При аускультации могут отмечаться сухие или скудные мелкопузырчатые хрипы, преимущественно в нижних участках легких.
Продолжительность приступа сердечной астмы может быть от нескольких минут до нескольких часов, частота и особенности проявления приступов зависят от специфики основного заболевания. При митральном стенозе приступы сердечной астмы наблюдаются редко, так как застою в капиллярах и венозном русле малого круга кровообращения препятствует рефлекторное сужение легочных артериол (рефлекс Китаева).
При развитии правожелудочковой недостаточности приступы сердечной астмы могут исчезнуть совсем. Иногда сердечную астму сопровождает рефлекторный бронхоспазм с нарушением бронхиальной проходимости, что осложняет дифференциальную диагностику заболевания с бронхиальной астмой.
При длительном и тяжелом приступе сердечной астмы появляется «серый» цианоз, холодный пот, набухание шейных вен; пульс становится нитевидным, падает давление, больной ощущает резкий упадок сил. Трансформация сердечной астмы в альвеолярный отек легких может происходить внезапно или в процессе нарастания тяжести заболевания, о чем свидетельствует появление обильной пенистой, с примесью крови мокроты, влажных мелко- и среднепузырчатых хрипов над всей поверхностью легких, тяжелого ортопноэ.
Диагностика
Для правильного назначения лекарственной терапии важно дифференцировать приступ сердечной астмы от приступа удушья при бронхиальной астме, остром стенозе гортани, от одышки при уремии, медиастинальном синдроме, истерическом припадке. Установить точный диагноз помогают оценка клинических проявлений сердечной астмы, данные объективного осмотра, анамнеза, рентгенографии грудной клетки, ЭКГ.
Аускультация сердца во время приступа сердечной астмы затруднена из-за наличия дыхательных шумов и хрипов, но все же позволяет выявить глухость сердечных тонов, ритм галопа, акцент II тона над легочным стволом, а также признаки основного заболевания — нарушение ритма сердца, несостоятельность клапанов сердца и аорты и др. Отмечается частый, слабого наполнения пульс, повышение, а затем снижение АД. При выслушивании легких определяются единичные или рассеянные сухие (иногда единичные влажные) хрипы.
На рентгенограмме грудной клетки при сердечной астме отмечаются признаки венозного застоя и полнокровия в малом круге, понижение прозрачности легочных полей, расширение и нерезкость корней легких, появление линий Керли, свидетельствующих об интерстициальном отеке легких. На ЭКГ во время приступа сердечной астмы наблюдается снижение амплитуды зубцов и интервала ST, могут регистрироваться аритмии, признаки коронарной недостаточности.
При сердечной астме, протекающей с рефлекторным бронхоспазмом, обилием свистящих хрипов и повышенной секрецией мокроты, для исключения бронхиальной астмы учитывают возраст первого проявления заболевания (при сердечной астме – пожилой возраст), отсутствие у больного аллергологического анамнеза, хронических воспалительных заболеваний легких и верхних дыхательных путей, наличие острой или хронической сердечно-сосудистой патологии.
Лечение сердечной астмы
Несмотря на то, что приступ сердечной астмы может купироваться самостоятельно, ввиду высокого риска развития отека легких и угрозы жизни больного необходимо экстренное оказание медицинской помощи на месте. Проводимые терапевтические мероприятия должны быть направлены на подавление нейрорефлекторного возбуждения дыхательного центра, снижение эмоционального напряжения и разгрузку малого круга кровообращения.
Чтобы облегчить течение приступа сердечной астмы, больному необходимо обеспечить максимальный покой, удобное полусидячее положение со спущенными ногами, организовать горячую ножную ванну. Показан прием нитроглицерина сублингвально с повторами каждые 5-10 мин. или нифедипина с обязательным мониторингом АД до субъективного облегчения состояния.
При сердечной астме с сильной одышкой и болевым синдромом применяются наркотические анальгетики. В случае угнетения дыхания, бронхоспазма, хронического легочного сердца, отека мозга, они могут быть заменены нейролептаналгетиком — дроперидолом.
Методом срочной разгрузки малого круга кровообращения при артериальной гипертензии и венозном застое является кровопускание (300–500 мл крови). При отсутствии противопоказаний возможно наложение на конечности жгутов, сдавливающих вены и искусственно создающих венозный застой на периферии (продолжительностью не более 30 мин. под контролем артериального пульса). При сердечной астме показаны длительные повторные ингаляции кислорода через этиловый спирт (с помощью носовых катетеров или маски, при отеке легких – ИВЛ), способствующие уменьшению отека легочной ткани.
При развитии приступа сердечной астмы проводится коррекция АД гипотензивными средствами и мочегонными препаратами (фуросемид), Практически во всех случаях сердечной астмы необходимо в/в введение растворов сердечных гликозидов — строфантина или дигоксина. Эуфиллин может быть эффективен при смешанной форме астмы сердечной и бронхиальной, при митральном стенозе за счет расширения коронарных сосудов и улучшения кровоснабжения миокарда. При сердечной астме с нарушением ритма сердечной деятельности применяется электроимпульсная терапия (дефибрилляция). После купирования приступа сердечной астмы проводится дальнейшее лечение с учетом причины заболевания.
Прогноз и профилактика
Исход сердечной астмы в значительной степени определяется основной патологией, приводящей к развитию приступов удушья. В большинстве случаев прогноз сердечной астмы неблагоприятный; иногда комплексное лечение основного заболевания и строгое соблюдение больными ограничительного режима позволяют предупреждать повторные приступы, поддерживать относительно удовлетворительное состояние и даже работоспособность на протяжении нескольких лет.
Профилактика сердечной астмы состоит в своевременном и рациональном лечении хронической ИБС и сердечной недостаточности, артериальной гипертензии, предупреждении инфекционных заболеваний, соблюдении водно-солевого режима.
Источник

Сердечная астма – это острое состояние сердечной недостаточности, при которой формируется застой крови в малом круге кровообращения по причине неспособности левого желудочка в полной мере перекачивать кровь. Сопровождается признаками острой сердечной недостаточности. Требует неотложной медицинской помощи. В некоторых случаях заканчивается летальным исходом.
Причины развития патологии
Кардиальная астма является следствием резкого и внезапного снижения сократительной функции миокарда, в результате чего сердце не способно полноценно перекачивать кровь. Развивается такое состояние по нескольким причинам:
- Левожелудочковая (острая или хроническая) недостаточность – может иметь как врожденный, так и приобретенный характер.
- Инфаркт миокарда – сердечная астма развивается в качестве осложнения острого состояния нарушения кровообращения.
- Атеросклеротический кардиосклероз – поражение коронарных артерий, вследствие чего образуется рубцевание соединительной ткани миокарда.
- Воспалительные процессы в организме, в том числе миокардит – некоторые патогенные организмы, разносимые током крови к сердцу, способны вызывать инфекционные поражения тканей мышечного органа.
- Артериальная гипертензия – резкие перепады давления в кровеносной системе вызывает повышение нагрузки на левый желудочек, что делает невозможным полноценное его сокращение и перекачивание крови.
- Миксома – опухолевый процесс в тканях сердца, который приводит к деформации предсердий и желудочков, что сопровождается признаки общей сердечной недостаточности. Чем больше опухоль по своим габаритам, тем сильнее нарушен отток крови из левого желудочка.
Предрасполагающими факторами, способными привести к стремительному развитию сердечной астмы, являются:
- Сильная физическая нагрузка – касается тех людей, которые в погоне за идеальным телом изнуряют себя чрезмерными нагрузками, с которыми сердцу справиться крайне сложно. На фоне повышения артериального давления малый круг кровообращения ускоряется, усиливается нагрузка на левый желудочек.
- Гиперволемия – патологическое состояние, при котором увеличивается объем свободной циркулирующей жидкости (крови и плазмы) в организме. Чаще всего встречается при наличии беременности и внутривенном введении физрастворов, которые не выводятся почками, а задерживаются в организме.
- Частые переедания, стрессы, физическое и умственное переутомление.
 Сильная физическая нагрузка – возможная причина сердечной астмы
Сильная физическая нагрузка – возможная причина сердечной астмы
Приступ сердечной астмы практически всегда является симптомом другого заболевания, а не самостоятельной патологией.
Патогенез
Механизм развития сердечной астмы следующий: под воздействием множества экзогенных и эндогенных факторов нарушается отток крови из левой части сердца. Это приводит к переполнению левого желудочка и увеличению его в размерах. Соответственно возрастает гидростатическое давление в малом круге кровообращения.
Увеличивается проницаемость сосудов, что приводит к просачиванию плазмы в ткани легких. Нарастают признаки интерстициального отека легких. Вентиляционная функция нарушена, газообмен между кровью и альвеолами протекает не в полном объеме.
Симптомы проявления сердечной астмы
Приступ сердечной астмы – это кратковременное явление, которое имеет свои предвестники. Накануне приступа пациент ощущает такие симптомы:
- Чувство сдавленности в грудине, преимущественно с левой стороны. Дискомфорт усиливается при глубоком вдохе и во время наклона туловища вперед.
- Одышка и периодическая нехватка воздуха, когда даже в состоянии покоя есть необходимость дышать чаще, но не так глубоко, как это происходит на рефлекторном уровне.
- Слабость и подавленность, что связано с нарастающим кислородным голоданием.
Сам по себе приступ астмы начинается внезапно, преимущественно во время глубокого сна, когда организм максимально расслаблен и находится в горизонтальном положении. Сопровождается такими характерными проявлениями:
- Приступообразный сухой кашель – заставляет человека проснуться от чувства острой нехватки кислорода. Кашель сухой, рвущий. Крайне сложно остановить приступ подручными средствами без соответствующих медикаментов.
- Рефлекторное изменение положения тела – больному становится крайне сложно дышать лежа на спине, поэтому он принимает вертикальное положение.
- Поверхностное учащенное дыхание через рот – кашель мешает полноценно дышать, человек глотает воздух подобно рыбе, широко раскрыв рот.
- Панический страх смерти – человек крайне сложно соображает, что с ним происходит, в панике не может объяснить свои ощущения.
- Тахикардия – связана с повышением артериального давления и повышенной нагрузкой на сердечно-сосудистую и дыхательную систему.
- Синюшность носогубного треугольника, холодный пот – появляются при острой нехватке кислорода в крови, что связано с нарушением газообмена в легких.
- Рефлекторный бронхоспазм – является следствием активизации рефлекса, при котором происходит сужение мышц легких в ответ на раздражитель.
Продолжительность приступа варьируется от нескольких минут до нескольких часов. Это зависит от особенностей самого организма, а также факторов, спровоцировавших появление патологии.
Если приступ возникает на фоне ряда патологий сердца, сердечная астма может сопровождаться симптомами выраженной кислородной недостаточности, для которой характерны такие проявления:
- набухание шейных вен;
- серо-синюшный оттенок носогубного треугольника;
- выраженная слабость;
- головокружение, вплоть до потери сознания;
- нитевидный пульс.
Отсутствие медицинской помощи провоцирует развитие альвеолярного отека, для которого характерно выделение белой пенистой мокроты с прожилками крови.
Признаки сердечной астмы также могут проявляться на фоне сильного психоэмоционального потрясения.
Методы диагностики
Диагноз ставится на основании оценки внешних клинических проявлений и комплексной диагностики, которая включает:
- Аускультация – приступообразный кашель мешает определить характер работы легких, однако при наличии сердечной астмы прослушивается сухость сердечных тонов и наличие аритмии.
- Измерение артериального давления – за короткие отрезки времени могут проявляться скачкообразные изменения от самых низких значений до критически высоких.
- Рентгенография – снимок отображает признаки венозного застоя в малом круге кровообращения, расширение корней легких, снижение их прозрачности. Визуализируются линии Керли, что указывает на наличие интерстициального отека легких.
- ЭКГ – отображает наличие аритмии и коронарной недостаточности. Визуализируется снижение амплитуды зубцов и интервала ST.
 ЭКГ – метод диагностики сердечной астмы
ЭКГ – метод диагностики сердечной астмы
В диагностике важно дифференцировать заболевание от схожих по проявлению недугов:
- бронхиальная астма;
- медиастинальный синдром;
- психо-неврологические заболевания;
- аллергический стеноз гортани.
Учитываются данные о ранее перенесенных заболеваниях, склонности к аллергии и наличие хронических болезней сердечно-сосудистой и дыхательной системы.
Меры неотложной помощи
В большей половине случаев приступ сердечной астмы купируется самостоятельно. Но ввиду высокой опасности развития асфиксии и других жизненно опасных состояний, меры неотложной помощи следующие:
- Обеспечить человеку приток чистого свежего воздуха, открыть все окна.
- Посадить в горизонтальное положение, ноги опустить вниз. Хорошо сделать горячую ванночку с экстрактом эвкалипта. Пары эфиров помогут купировать бронхоспазм.
- Дать вдохнуть пары Эуфиллина или любого бронходилататора в виде спрея. Они помогут нормализовать дыхание и снизят риски развития стеноза.
- Кислородные ингаляции – больному дают вдыхать воздух с максимальным содержанием в нем кислорода, что увеличит процент его усвоения и снизит вероятность развития анемии.
В критических случаях, когда диагностируется выраженный застой крови, прибегают к кровопусканию, откачивая 300-500 мл крови. Снижение объема циркулирующей крови понижает нагрузку на всю сердечно-сосудистую систему, нормализуется давление и сердечный ритм.
Способы лечения
После купирования острого приступа больному назначают такие препараты:
- Нитроглицерин под язык – помогает купировать приступ и предотвратить его рецидив. Дозировка определяется с учетом тяжести проявления заболевания и развития осложнений.
- Гипотензивные препараты – нормализуют артериальное давление, помогают выровнять сердечный ритм.
- Диуретики – выводят лишнюю жидкость из организма, снижают давление.
- Опиоидные анальгетики – показаны в редких случаях, когда приступ сопровождается острой болью в грудине.
В случае, если приступ был спровоцирован сильным стрессом, могут назначаться успокоительные. Важно пациенту соблюдать режим дня, правильно питаться и по возможности бывать на свежем воздухе.
Кислородные ингаляции производятся через этиловый спирт. Если пациент в сознании, то манипуляция осуществляется через небулайзер. Через ИВЛ газовая смесь подается только в бессознательном состоянии. Кислородные ингаляции помогают насытить кровь, что подавляет симптомы анемии.
Возможные осложнения
Самыми опасными осложнениями сердечной астмы являются:
- Асфиксия (удушье), которая развивается на фоне стеноза органов дыхания и невозможности полноценного газообмена.
- Застой в левом желудочке, что приводит к инфаркту сосудов и неминуемой смерти.
- Отек легких, что является рефлекторным явлением и без помощи медикаментов купированию не поддается.
 Асфиксия – возможное осложнение при сердечной астме
Асфиксия – возможное осложнение при сердечной астме
В группу риска попадают пациенты, имеющие различные заболевания сердечно-сосудистой системы, а также склонные к развитию аллергии и бронхиальной астмы.
Прогноз
Исход приступа зависит от множества факторов, в том числе и хронических заболеваний сердца. При диагностировании данного синдрома устанавливают первопричину. С помощью комплексного подхода в лечении удается стабилизировать состояние больного и минимизировать риски развития приступов. Врачи обязательно информируют пациента о том, как он должен правильно вести себя при возможном приступе и какие медикаменты должны быть всегда под рукой. Это в нужный момент спасет человеку жизнь и снизит вероятность развития серьезных осложнений.
Неблагоприятный прогноз при наличии хронических заболеваний сердца, особенно левого желудочка. Продолжительность жизни зависит от ряда мероприятий, направленных на поддержание работы сердечно-сосудистой системы.
Четкое соблюдение всех требований доктора увеличивает шансы на благополучную и полноценную жизнь.
Профилактические меры
Предотвратить развитие признаков сердечной астмы можно с помощью поддержания работоспособности сердечно-сосудистой системы. Для этого необходимо:
- Избавиться от стрессов, полноценно отдыхать и контролировать режим сна.
- Правильно питаться, отдавая предпочтение овощным блюдам, нежирным сортам мяса и фруктам.
- Дозировано нагружать сердце с помощью длительных прогулок на свежем воздухе, физкультуры и фитнеса.
- Пить достаточное количество воды в день.
- Отказаться от вредных привычек.
- Не принимать лекарственные препараты без назначения доктора. Некоторые из них могут угнетать работу сердца, что приводит к развитию различных патологий.
- Каждый год проходить профилактическое обследование, делать ЭКГ, УЗИ сердца и рентгенографию. Эти методы диагностики помогают определить предпосылки для формирования сердечной астмы.
Если имеются хронические заболевания сердца и сохраняется угроза возникновения сердечной астмы, необходимо каждые 5-6 месяцев проходить профилактическое лечение и выполнять все рекомендации доктора. Только так можно обезопасить себя и снизить риски развития жизнеугрожающих состояний.
Источник