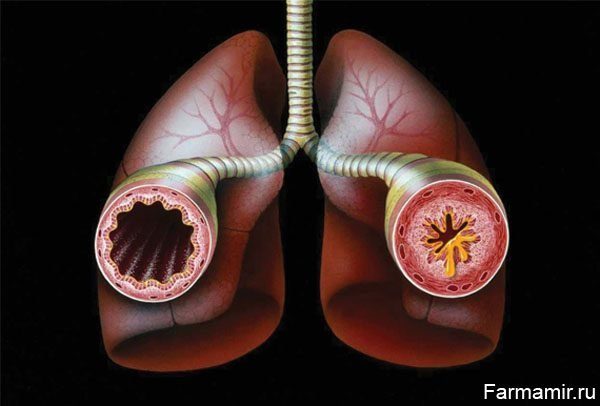
Обструкция дыхательных путей при бронхиальной астме обусловлена
ВНИМАНИЕ! САЙТ ЛЕКЦИИ.ОРГ проводит недельный опрос. ПРИМИТЕ УЧАСТИЕ. ВСЕГО 1 МИНУТА!!!
Бронхиальная астма – хроническое воспалительное заболевание дыхательных путей с участием разнообразных клеточных элементов. Ключевым звеном является бронхиальная обструкция (сужение просвета бронхов), обусловленная специфическими иммунологическими (сенсибилизация и аллергия) или неспецифическими механизмами, проявляющаяся повторяющимися эпизодами свистящих хрипов, одышки, чувства заложенности в груди и кашля
Патофизиология бронхиальной астмы:
1. снижение просвета дыхательных путей вследствие спазма гладких мышц, отека и воспалительной клеточной инфильтрации слизистой стенки бронха, накопления вязкого секрета;
2. повышение воздушности легких (и остаточного объема);
3. вентиляционно-перфузионные нарушения (вследствие длительного повышения сопротивления воздухотоку или снижения результирующего давления), приводящие к различной степени гипоксемии и росту ЛГ.
В упрощенном виде патогенез бронхиальной астмы можно представить как комбинацию двух основополагающих механизмов: хронического воспаления дыхательных путей и гиперреактивности бронхов. Вследствие инициирования различными механизмами возникает хроническое воспаление дыхательных путей (отек, вазодилатация, клеточная инфильтрация, увеличение слизистых желез и мышечной массы бронхов) и начинают высвобождаться медиаторы воспаления.
Закономерный характер развития воспаления при бронхиальной астме в большей степени обусловлен медиаторами воспаления. Они высвобождаются из первичных (тучные, эпителиальные, макрофаги) и вторичных (эозинофилы, неитрофилы, макрофаги, тромбоциты) клеток воспаления, мигрирующих в просвет дыхательных путей. Воспалительные медиаторы высвобождаются не только из воспалительных клеток, но и из структурных клеток дыхательных путей (эпителия и эндотелия, фибробластов, клеток гладких мышц бронхов), меняющих свой фенотип (становятся медиаторпродуцирующими клетками). Воздействие медиаторов приводит к токсическому воздействию на окружающие ткани (с их локальным повреждением), развитию спазма гладких мышц, повышению проницаемости эпителия, отеку и гипердискринии. Медиаторы могут действовать прямо на гладкие мышцы бронхов или опосредованно, за счет стимуляции афферентных нервов в дыхательных путях
Таким образом, клетки воспаления и их медиаторы, локализованные в зоне действия аллергена, формируют воспалительную реакцию в бронхиальной стенке Доминирующим при бронхиальной астме является эозинофильный тип воспаления с ростом уровня ИЛ-4,5 (при атонической БА) и ИЛ-2 (при эндогеннои БА). БА – болезнь крупных, средних и мелких бронхов, локализованных после 7-8-й генерации бронхиального дерева, составляющих около 80% легочной поверхности. Периферические дыхательные пути – важнейший компонент гиперреактивности Морфологические данные показывают, что при БА имеющееся выраженное воспаление мелких бронхов (диаметром менее 2 мм) в большей степени, чем крупных, – главное проявление патогенеза заболевания.
Меньшая степень деструкции и некроза стенки бронхов при бронхиальной астме является патоморфологической особенностью «эозинофильного» воспаления, в отличие от ХОБЛ (где доминирует «нейтрофильное» воспаление с формированием гнойного очага). Последний тип воспаления может также иметь место у больных астмой, но в случае длительного, многолетнего течения болезни, при присоединении бактериальной инфекции (обострение ХОБЛ на фоне имеющейся эндогенной бронхиальной астме).
Воспаление дыхательных путей – комплексный процесс, который начинается с повреждения эпителия, нарушения мукоциллиарного клиренса и последующего взаимодействия первичных, вторичных эффекторных клеток и их медиаторов. Воспалительный процесс захватывает все слои бронхиальной стенки: эпителий, базальную мембрану, сосуды и гладкую мускулатуру.
Хроническое воспаление дыхательных путей способствует структурным изменениям стенки бронхов и сократимости гладкомышечных клеток (что влияет на реагирование на острые раздражители). Так, многие неспецифические стимулы (дым, серы диоксид, пыль, холодный воздух) провоцируют рефлекторный бронхоспазм у астматиков. У них ответ бронхиального дерева развивается при более низком уровне стимуляции. Зато интенсивность этого ответа более выражена по сравнению со здоровыми лицами (бронхи сокращаются легко и слишком сильно).
Гиперреактивность дыхательных путей связана с развитием позднего астматического ответа (при воздействии разных экзо-, эндогенных стимулов, вызывающих бронхоспазм: холодный воздух, серы диоксид, ФН, тесты с ацетилхолином или гистамином) и отражает повышенный ответ бронхиального дерева. Калибр бронхиального дерева изменяется в течение дня и в различные дни с появлением симптоматики.
В основе механизмов гиперреактивности дыхательных путей лежит дисбаланс в вегетативной (автономной) нервной системе – повышение активности: холинергической нервной системы и альфа-адренорецепторов (что позволяет им доминировать, приводя к бронхоконстрикции) на фоне снижения активности адренергических бронходилататорных систем. Последнее обусловлено снижением активности адренорецепторов, их числа или «плохой» регуляции их функции (после воздействия воздушных ирритантов в больших дозах или вирусной инфекции) на фоне неизмененной активности холинергических рецепторов, что и приводит к блокаде бета-адренорецепторов.
У длительно болеющих бронхиальной астмой со временем накапливается избыток мокроты в дыхательных путях, что снижает суммарное поперечное сечение бронхов и усиливает их ответ на внешние стимулы (даже при отсутствии гипертрофии гладких мышц дыхательных путей), приводя к спазму гладких мышц, влияя на объем и состав мокроты. Медиаторы, высвобождающиеся из проникающих в дыхательные пути клеток вторичного воспаления (под действием факторов риска), приводят к этим же последствиям, но на протяжении более длительного периода (отсроченная астматическая реакция).
Дата добавления: 2015-11-05; просмотров: 1875 | Нарушение авторских прав | Изречения для студентов
Читайте также:
Рекомендуемый контект:
Поиск на сайте:
© 2015-2020 lektsii.org — Контакты — Последнее добавление
Источник
В дословном переводе с древнегреческого языка астма означает одышку, удушье. Наряду с бронхиальной астмой (далее – БА) выделяют еще астму сердечную, которой осложняются многие сердечно-сосудистые заболевания.
 Эти два состояния, бронхиальную и сердечную астму, объединяет один и тот же ведущий клинический признак, приступ удушья.
Эти два состояния, бронхиальную и сердечную астму, объединяет один и тот же ведущий клинический признак, приступ удушья.
Но этиология (причины) и механизм развития (патогенез) у них принципиально различаются. В основе БА и связанных с ней осложнений лежит бронхиальная обструкция – сужение просвета бронхов и связанная с этим дыхательная недостаточность.
Этиология развития
Обструкция бронхов при Бронхиальной астме развивается из-за повышенной чувствительности к тем или иным внешним и внутренним раздражителям. Эта повышенная чувствительность (сенсибилизация) проявляется спазмом бронхов. Так же немаловажную роль в развитии Бронхиальной астмы играют различные виды аллергических реакций. Сенсибилизирующими факторами при данном заболевании чаще всего являются:
- Пищевые продукты – в основном это пища, богатая белками или углеводами. Среди типичных пищевых продуктов-аллергенов – цитрусовые, мед, клубника, земляника и другие ягоды, а также орехи, рыба, яйца, молоко.
- Некоторые лекарственные средства. Часто отмечается аллергия на некоторые противовоспалительные средства. Для этих состояний придуман даже термин – аспириновая астма. Нерациональное использование некоторых средств лечения БА может вызвать бронхообструкцию.
- Бытовая и промышленная пыль.
- Пыльца растений.
- Предметы бытовой химии – стиральные порошки, освежители, посудомоечные средства и т.д.
- Шерсть или пух домашних животных, птиц.
- Табачный дым.
- Промышленные выбросы.
- Слишком сухой или влажный, горячий или холодный воздух.
- Токсины микробов (вирусов, грибков, бактерий) или гельминтов (глистов).
Из этого следует, что существенно повышают вероятность возникновения бронхиальной астмы:
- Наследственность.
- Пищевые и лекарственные аллергии, поллинозы – сезонные аллергические реакции во время цветения растений виде ринитов и конъюнктивитов.
- Различные профессиональные вредности, ведущие к пневмокониозам – скоплению пыли в легочной ткани.
- Неблагоприятные бытовые, климатические или экологические условия.
- Бронхолегочные и другие инфекции – ОРВИ, грипп, бронхиты, пневмонии
- Легочный туберкулез.
- Глистные инвазии.
- Вредные привычки – курение и злоупотребление алкоголем.
В этой связи принято разделять БА на атопическую и инфекционно-аллергическую. Атопическая БА подразумевает реакцию бронхов на неинфекционные факторы, приведенные выше. При инфекционно-аллергическом варианте причиной заболевания является микробный токсин, который выступает в роли аллергена. Правда, в большинстве случаев эти два варианта БА, атопический и инфекционно аллергический, сочетаются. Да и сама данная классификация, разработанная еще в советские времена, многими современными клиницистами не признается.
Патогенез
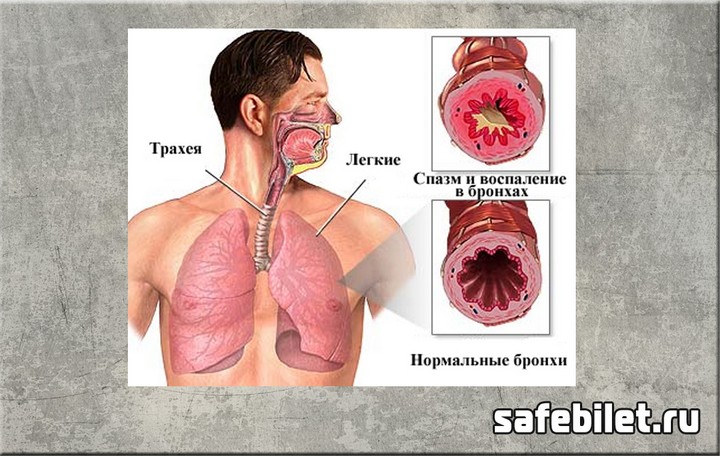
В схематическом плане наша бронхиальная система имеет вид перевернутого дерева, где трахея – основной ствол, правый и левый основные бронхи – это крупные ветви, от которых отходят ветви поменьше, заканчивающиеся мельчайшими веточками, бронхиолами, имеющими диаметр 1 мм и менее. Бронхиолы заканчиваются «плодами» дерева – альвеолами. Это микроскопические мешочки, в которых происходит газообмен между воздухом и притекающей кровью.

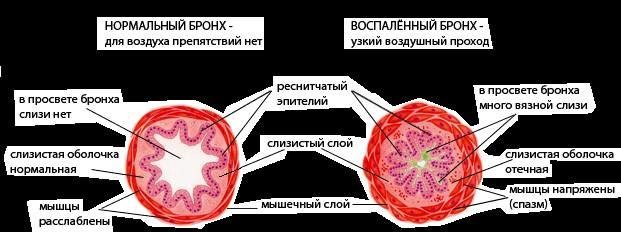
Бронхиальная стенка представлена несколькими слоями – слизистым, подслизистым, мышечным, хрящевым. Эти слои в бронхах разного калибра выражены неодинаково. Например, в трахее и в крупных бронхах практически отсутствует мускулатура, но зато имеется крепкий хрящевой каркас. Зато в бронхиолах хряща нет, но имеется мышечный слой. Именно гладкая мускулатура бронхиол в значительной степени регулирует просвет бронхов. И именно спазму бронхиол отводится ведущая (но не единственная) роль в развитии БА.
Вообще, обструкция бронхов при БА обусловлена 3-мя патологическими факторами, среди которых:
Бронхоспазм (точнее – бронхиолоспазм), когда из-за сокращения гладкой мускулатуры бронхов сужается бронхиальный просвет.
Отек бронхиальной слизистой оболочки. Вследствие местных воспалительных реакций внутренняя слизистая оболочка бронхов отекает и утолщается, что еще больше сужает просвет бронхов.
Застой слизи. В норме слизь постоянно образуется клетками слизистого и подслизистого слоя. Ее цель – увлажнять изнутри бронхи и механически удалять пыль, микробы и другие чужеродные частицы путем откашливания. При БА вследствие спазма и отека слизь застаивается, густеет, и становится своего рода цементом, закупоривающим бронхиальный просвет.
Эти 3 фактора при БА отягощают друг друга. Их активация тоже происходит несколькими путями. В одних случаях пыльца, пыль, частички шерсти, воздух с примесями поступают ингаляционно, с вдыхаемым воздухом, и оказывают непосредственное действие на мышечную и слизистую оболочки бронхов. Микробные и гельминтные токсины, лекарственные вещества могут доставляться к бронхам с током крови. В ряде случаев на первый план выступает т.н. гуморальный механизм. Суть его в том, что в различных тканях находятся т.н. тучные клетки, внутри которых содержатся биологически активные вещества (БАВ). При общих аллергических реакциях эти тучные клетки разрушаются, и БАВ поступают в кровь. Под действием БАВ (одним из которых является гистамин) развивается отек и воспаление слизистых оболочек, спазм бронхиол.
Клиническая картина
БА свойственно хронически-рецидивирующее течение. Это значит, что заболевание проходит длительно, с чередованием обострений и ремиссий (затиханий). Обострение БА протекает в виде приступа.
Как уже говорилось, типичным проявлением приступа БА является одышка, ощущение удушья. По механизму одышка классифицируется на инспираторную (затруднен вдох), экспираторную (затруднен выдох) и смешанную.
При БА одышка носит экспираторный характер – пациентуччччччччч. Из-за бронхиальной обструкции затруднено прохождение воздуха из альвеол в бронхи и наружу. Напомним, что в основе акта дыхания лежит изменение объема грудной клетки – при его увеличении происходит вдох, при уменьшении – выдох. Изменение объема достигается сокращением мышц грудной клетки, диафрагмы.
В норме у здоровых людей эти мышцы справляются со своей ролью. Во время приступа БА их силы часто бывает недостаточно, чтобы «протолкнуть» воздух наружу через спазмированные бронхиолы. Поэтому в акте выдоха вынуждена участвовать вспомогательная мускулатура межреберных промежутков, плечевого пояса, брюшной стенки, и даже шеи. Повышенная мышечная работа еще больше истощает жизненные силы пациента, приводит к накоплению молочной кислоты и усугублению обструкции бронхов.
Обращает на себя внимание типичный вид пациента во время приступа. Кожа покрыта липким потом, при вдохе втягиваются межреберные промежутки (участвует вспомогательная мускулатура). Из-за нарушения газообмена кожа и слизистые оболочки становятся синюшными (цианотичными). Скопление густой мокроты в бронхиальном дереве сопровождается сухим надсадным кашлем и хрипами.
Хрипы иногда бывают настолько сильными, что выслушиваются на расстоянии в виде характерного свистящего дыхания. В вертикальном положении подвижность грудной клетки увеличивается, одышка уменьшается. Поэтому пациенты во время приступа нередко занимают вынужденную сидячую позу, опершись на разведенные руки. Такая поза называется вынужденным положением ортопноэ.
Приступы могут возникать как под действием провоцирующих факторов, так и без видимых причин, чаще всего в ночное время. Как известно, наша вегетативная нервная система представлена двумя основными звеньями – симпатическим и парасимпатическим, оказывающими на многие процессы противоположно направленное действие. Симпатическая система расширяет бронхи, парасимпатическая – суживает их. Физиологические «часы» человека устроены так, что именно парасимпатика и связанные с ней реакции активируются в вечернее и ночное время.
Развитие приступа удушья может быть спровоцировано стрессами, физическими нагрузками, сопутствующими заболеваниями других систем органов. Нарушение работы кишечника, хронические запоры и возникшая из-за них интоксикация тоже ведут к учащению приступов. Беременность и связанная с этим повышенная нагрузка на организм женщины приводят к обострению всех хронических заболеваний, в т.ч. и БА.
Хотя в медицинской практике описаны случаи, когда состояние беременной, страдающей БА, вместо ожидаемого ухудшения чудесным, но непонятным образом улучшалось. Все объяснялось просто. Во время регулярной половой жизни женщина реагировала приступами на сперму мужа, которая выступала как аллерген. На поздних сроках беременности половая жизнь прекращалась. Нет аллергена – нет связанных с ним проблем.
Осложнения

Осложнения БА можно разделить на острые и хронические, бронхолегочные и внелегочные. Типичным острым бронхолегочным осложнением является астматический статус. Это грозное состояние протекает в виде тяжелого длительно протекающего приступа, практически не устраняемого с помощью обычных лекарственных средств.
Развивающаяся вследствие этого острая дыхательная недостаточность и связанный с ней дефицит кислорода (гипоксия) в отсутствие должных мер быстро приводят к поражению головного мозга и к тяжелым обменным нарушениям, которые могут быть несовместимы с жизнью.
Другим острым осложнением, пусть и редко встречающимся, является т.н. спонтанный пневмоторакс – самопроизвольный разрыв плевральных листков из-за натуживания при кашле и экспираторной одышке. 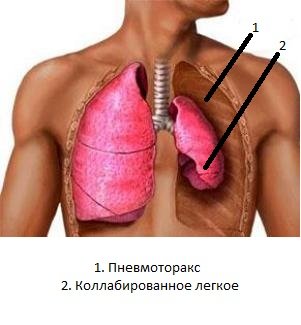 Данное состояние тоже требует экстренных мер. Полная закупорка бронхиального просвета приводит к тому, что соответствующий участок легочной ткани спадается. Это явление именуют ателектазом. Циркуляция воздуха, и газообмен в ателектазированном участке полностью прекращаются. Чем обширнее зона ателектаза, тем сильнее гипоксия.
Данное состояние тоже требует экстренных мер. Полная закупорка бронхиального просвета приводит к тому, что соответствующий участок легочной ткани спадается. Это явление именуют ателектазом. Циркуляция воздуха, и газообмен в ателектазированном участке полностью прекращаются. Чем обширнее зона ателектаза, тем сильнее гипоксия.
В последующем ателектазированная легочная ткань заменяется грубой соединительной – развивается пневмосклероз. Зачастую, на поздних стадиях хронического течения Бронхиальной астмы из-за постоянного скопления воздуха в альвеолах альвеолярные перегородки разрушаются, повышается «воздушность» легочной ткани, называемая эмфиземой легких.
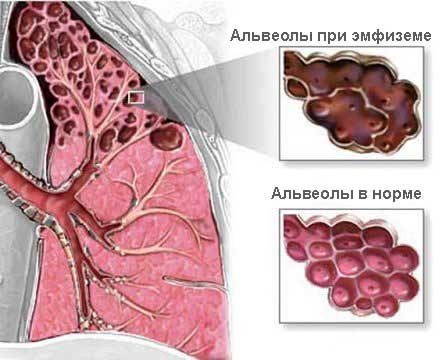
Хроническая дыхательная недостаточность при легочной эмфиземе проявляется цианозом, постоянной одышкой, а также характерной «бочкообразной» конфигурацией грудной клетки. Обструкция бронхов, скопление слизи, нарушение вентиляции легких при БА создают благодатную почву для других бронхолегочных заболеваний – бронхитов, пневмоний, плевритов.
А недостаточный газообмен вызывает полнокровие в малом (легочном) круге кровообращения. При этом возрастает нагрузка на правое предсердие и правый желудочек. Расширение этих сердечных камер носит название легочное сердце – к дыхательной недостаточности присоединяется сердечная. При этом гипоксия усугубляется, а из-за нарушения циркуляции крови формируется полнокровие в других органах с развитием соответствующих функциональных нарушений.
Гипоксия в сочетании с гиперкапнией (повышением уровня углекислого газа в крови) обязательно приводит к ионному дисбалансу и изменению кислотно-щелочного равновесия в организме.
В крови формируется дефицит калия, магния, хлора и других ионов, необходимых для нормальной жизнедеятельности. В органах и тканях скапливаются неутилизированные продукты обмена веществ, имеющие кислую реакцию. Это явление именуется ацидозом. Следствием ионного дисбаланса и ацидоза могут быть пищеварительные расстройства, нарушения сердечного ритма, изменения работы надпочечников, щитовидной железы и других звеньев эндокринной системы.
Гипоксия головного мозга приводит к энцефалопатии – нарушению мозговой деятельности. Проявления энцефалопатии различны – колебания артериального давления и частоты сердечных сокращений, изменение многих вегетативных функций, в т.ч. и контролирующих тонус бронхиальной мускулатуры.
При энцефалопатии неизбежны изменения психики в виде ухудшения мыслительных способностей, снижения работоспособности, нарушения сна, эмоциональной неустойчивости. Все эти осложнения, как и сама бронхиальная астма, требуют своевременного комплексного лечения.
Дата публикации: 2014-08-20
Последнее изменение: 2020-01-31
Дорогие друзья. Статья не является медицинским советом и не может служить заменой консультации с врачом.
Источник