Обструкция при астме что это

Содержание
- Виды астмы
- Жалобы
- Диагностика
- Лечение
- Записаться на прием
Дыхательная система человека устроена подобно дереву: воздух проходит из трахеи бронхи, сначала в крупные, а затем во все более мелкие (мелкие бронхи называются бронхиолами) и потом уже попадают в альвеолы, откуда кислород уже и всасывается в кровь.
Бронхиальная астма — это заболевание, в основе которого лежит повышенная чувствительность бронхов к различным раздражителям (в частности, аллергенам). В ответ на действие этих раздражителей развивается сужение (обструкция) бронхов. Этот процесс обусловлен несколькими причинами: повышением тонуса бронхов, избыточного отделяемого в просвет бронхов и их воспаления. При астме приступы чаще всего возникают эпизодически, например после контакта с раздражителем. При тяжелой астме обструкция бронхов часто сохраняется и между приступами.
Одно из наиболее опасных осложнений бронхиальной астмы — астматический статус — угрожающий жизни приступ, не поддающийся обычному лечению. Такие пациенты нуждаются в немедленной госпитализации в отделение реанимации.
Бронхиальная астма — очень распространенное заболевание, ею страдает примерно 5% населения. Среди детей распространенность астмы еще выше, во многих случаях у детей она проходит. Бронхиальная астма у взрослых — это хроническое заболевание, требующее постоянного лечения под руководством специалиста.
Большую роль в возникновении астмы играет наследственность: если один из родителей страдает астмой, то вероятность того, что она возникнет у ребенка составляет почти 50%, а если оба — 65%.
Виды астмы
У многих больных бронхиальной астмой вырабатываются антитела к одному или нескольким аллергенам. Эта форма получила название аллергической бронхиальной астмы. Она нередко сочетается с кожными болезнями (нейродермитом) и аллергическим ринитом (насморком). Аллергическую бронхиальную астму называют еще экзогенной, в противоположность эндогенной бронхиальной астме, в развитии которой не играют роль ни предрасположенность к аллергии, ни аллергены из окружающей среды.
Аллергическая бронхиальная астма обычно развивается в детском и молодом возрасте. К самым частым аллергенам относятся пыльца, плесневые грибы, тараканы, домашняя пыль и эпидермис (внешний слой кожи) животных, особенно кошек.
Пищевые аллергены бывают причиной астмы гораздо реже, чем воздушные, но некоторые продукты и пищевые добавки могут провоцировать тяжелые приступы. Нередко у больных бронхиальной астмой обнаруживают рефлюкс-эзофагит (заброс кислого содержимого желудочка обратно в пищевод), и его лечение может уменьшить тяжесть бронхиальной астмы.
При бронхиальной астме повышена чувствительность дыхательных путей к целому ряду раздражителей, в том числе к холодному воздуху, парфюмерии, дыму. Приступ удушья могут спровоцировать тяжелая физическая нагрузка и учащенное, избыточное дыхание (вызванное смехом или плачем).
Лекарственные средства служат причиной примерно 10% приступов бронхиальной астмы. Самый частый вид лекарственной астмы — аспириновая астма. Непереносимость аспирина и других нестероидных противовоспалительных средств обычно развивается в 20—30 лет.
Приступ бронхиальной астмы могут спровоцировать бета-адреноблокаторы (пропранолол, метопролол, тимолол), в том числе те, которые входят в состав глазных капель.
Жалобы
Основные жалобы — одышка (ощущение удушья, нехватки воздуха), кашель, свистящее дыхание.
Одышку периодически то нарастает, то уменьшается. Нередко она усиливается ночью, и может выясниться, что появилась она после острого респираторного заболевания (простуды) или вдыхания какого-либо раздражающего вещества. Хотя при обструкции бронхов сопротивление воздушному потоку усиливается на выдохе, больные обычно жалуются на затруднение вдоха (что вызвано усталостью дыхательных мышц).
Кашель иногда бывает единственной жалобой, тогда подтвердить диагноз помогает исчезновение или ослабление его после назначения бронходилататоров (средств, расширяющих бронхи). Появление кашля с мокротой во время приступа предвещает его окончание. Приступ астмы обычно развивается в течение 10—30 минут после контакта с аллергеном или раздражающим веществом.
Диагностика
Основной метод диагностики бронхиальной астмы — спирометрия (исследование функции внешнего дыхания). Спирометрия заключается в том, что пациент совершает форсированный (усиленный) выдох в аппарат, и тот рассчитывает основные параметры дыхания. К главным из них относятся объем форсированного выдоха за 1-ю секунду и пиковая объемная скорость. Спирометрия почти обязательно включает в себя и исследование реакции на бронходилататоры: для этого пациенту дают сделать несколько (обычно четыре) вдоха сальбутамола или иного бронходилататора быстрого действия и проводят спирометрию повторно.
Спирометрию необходимо проводить и для контроля за ходом лечения астмы: необходимо ориентироваться не только на наличие или отсутствие жалоб на фоне лечения, но и на объективные показатели, которые дает спирометрия. Существуют несложные приборы (пикфлуометры) для самостоятельного использования больными астмой.
В межприступный период функция легких может быть нормальной; иногда в этих случаях проводят провокационные пробы, обычно с метахолином. Отрицательная проба с метахолином исключает бронхиальную астму, но положительная — еще не подтверждает этот диагноз. Проба с метахолином положительна у многих здоровых людей; она может быть положительной, например, в течение нескольких месяцев после респираторной вирусной инфекции.
Рентгенография грудной клетки обязательна при тяжелых приступах, так как позволяет выявить скрытые осложнения, требующие немедленного лечения.
Лечение
Лечение назначают в соответствии с тяжестью и длительностью заболевания. Течение бронхиальной астмы предсказать невозможно, и ее лечение требует от врача индивидуального подхода к каждому больному. Показано, что частота госпитализаций ниже среди тех больных, за которыми тщательно наблюдают и которых обучают правильно применять лекарственные средства.
Форма назначения противоастматических препаратов бывает разной: широко используют ингаляторы (индивидуальные и компрессорные — так называемые небулайзеры) и турбухалеры (для вдыхания порошкообразных препаратов). Преимущество ингаляционного введения в сравнении с пероральным (внутрь) и парентеральным (внутривенно) путями введения состоит в том, что в легких достигается более высокая концентрация препарата, а число побочных эффектов минимально. Иногда целесообразно назначить лекарственное средство именно внутрь или реже парентерально, так как эти пути введения позволяют препарату достичь тех участков легких, в которые не может проникнуть аэрозоль из-за тяжелого бронхоспазма и закупорки бронхов мокротой.
Широко применяют ингаляционные бета-адреностимуляторы, в том числе сальбутамол, тербуталин, битолтерол и пирбутерол. Эти препараты действуют дольше, чем их предшественники, и реже вызывают сердечно-сосудистые осложнения. Самым продолжительным действием обладает сальметерол. Его можно использовать для профилактики ночных приступов. Однако эффект сальметерола развивается медленно, и препарат не подходит для лечения приступов.
Есть опасение, что к адреностимуляторам развивается привыкание. И хотя этот процесс воспроизводится в эксперименте на лабораторных животных, клиническое значение привыкания пока не ясно. В любом случае возникшая у больного потребность в более частом применении препарата должна побудить пациента немедленно обратиться к своему врачу, так как может быть признаком перехода астмы в более тяжелую форму и необходимости в дополнительном лечении. Раньше ингаляционные адреностимуляторы рекомендовали применять регулярно (например, по 2 вдоха 4 раза в сутки), но ввиду частых сердечно-сосудистых осложнений и привыкания в настоящее время при легком течении бронхиальной астмы допускается более редкое применение, а также применение по необходимости.
Ингаляционные глюкокортикоиды широко применяют при бронхиальной астме. Они предназначены для достижения максимального местного эффекта при минимальном всасывании и наименьших осложнениях. Их можно использовать для отмены глюкокортикоидов после длительного приема, для ослабления зависимости от адреностимуляторов и уменьшения частоты приступов при физической нагрузке. Кандидозный стоматит можно устранить или предупредить, если тщательно полоскать рот после вдыхания препарата. Следует иметь в виду, что ингаляционные глюкокортикоиды не дают быстрого эффекта. Для того чтобы состояние стало улучшаться, их надо регулярно применять в течение нескольких недель, а чтобы добиться максимального эффекта — в течение нескольких месяцев.
Метилксантины (теофиллин, эуфиллин) для лечения бронхиальной астмы в настоящее время почти не используют.
Антагонисты лейкотриенов — препараты, блокирующие лейкотриеновые рецепторы (зафирлукаст, монтелукаст), как правило, применяют при легком или среднетяжелом течении астмы, обычно в комбинации с другими препаратами.
Ингаляционные M-холиноблокаторы (например, ипратропия бромид) применяют главным образом при хроническом обструктивном бронхите, но в ряде случаев — и при бронхиальной астме.
При бронхиальной астме, обусловленной аллергией на клещей и отдельные виды пыльцы, в отсутствие помощи от обычного медикаментозного лечения может помочь десенсибилизация, хотя наиболее эффективна она все-таки при аллергическом рините.
Источник
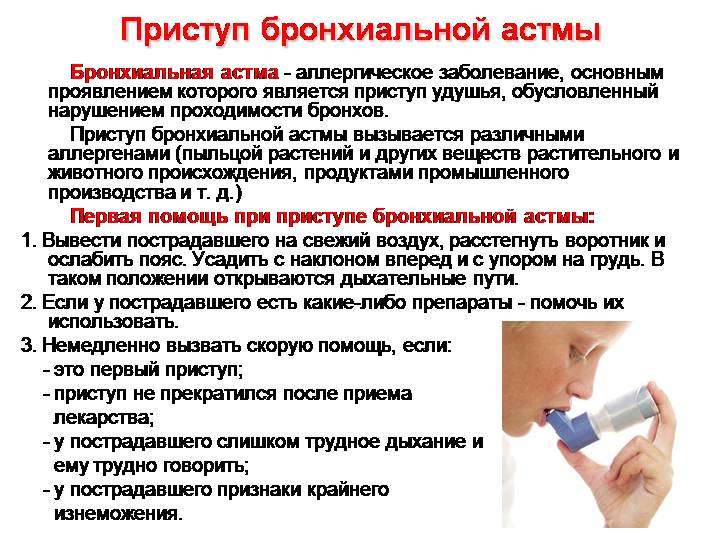
Бронхиальная астма сопровождается приступами удушья. Они развиваются из-за обструкции бронхов вследствие спазма и опасны для здоровья. Затянувшееся удушье угрожает жизни пациента.
Обструкция при астме

Обструкция бронхов возникает вследствие следующих патологий и состояний:
- Аллергии (аллергическая, или экзогенная астма).
- Инфекции, преимущественно вирусной (инфекционно-зависимый вариант).
- Воздействия профессиональных вредностей (смешанный тип).
- Нарушенной реактивности бронхов (аспириновая астма, обструкция при физическом напряжении).
Под действием инфекционных, аллергических или других факторов бронхи сжимаются (спазмируются), просвет дыхательных путей сужается – развивается обструкция.
Клинически это проявляется следующими симптомами:
- Свистящим дыханием, слышимым даже на расстоянии.
- Хрипами.
- Кашлем с отхождением вязкой мокроты.
- Затрудненным, удлиненным выдохом, одышкой.
При бронхиальной астме затянувшийся приступ приводит к развитию астматического статуса, при котором дыхание пациента значительно нарушено. Без адекватной медицинской помощи может наступить смерть.
Но удушье – это необязательно симптом бронхиальной астмы. Встречается оно и при других заболеваниях – механической закупорке дыхательных путей (характерно для маленьких детей), хроническом обструктивном заболевании легких (ХОЗЛ). Эта патология встречается у взрослых людей – обычно в среднем и пожилом возрасте, у работающих на вредном производстве, курильщиков.
ХОЗЛ
ХОЗЛ ранее называли хроническим обструктивным бронхитом. Для этого заболевания также характерны приступы удушья, кашель, свистящее дыхание. Они наблюдаются при обострении заболевания. В период ремиссии пациенты чувствуют себя хорошо, особенно на ранней стадии болезни. По мере прогрессирования патологического процесса даже вне обострения отмечается одышка, плохая переносимость физических нагрузок, малопродуктивный кашель.
Главное отличие обструкции при бронхиальной астме от ХОЗЛ – ее обратимость. После купирования приступа проходимость дыхательных путей полностью восстанавливается.
При хроническом обструктивном заболевании легких обструкция купируется лишь частично. Чем дольше болеет пациент, тем больше нарушена у него проходимость бронхов.
ХОЗЛ развивается медленно, выраженные нарушения дыхательной функции наблюдаются лишь в следующих ситуациях:
- Неадекватное лечение обострений.
- Злостное курение.
- Продолжающееся действие вредных факторов.
Но прогноз при этом заболевании более неблагоприятный, чем при астме, особенно при отсутствии адекватной терапии.
Купирование приступа
Для устранения обструкции необходим прием бронхорасширяющих средств. Обычно это бета-адреномиметики короткого действия (Сальбутамол, Вентолин). Их применяют для симптоматического лечения болезней с бронхообструктивным синдромом.
При неэффективности бронхолитиков рекомендуют ингаляционные глюкокортикоиды или комбинированные препараты – Беродуал, Симбикорт, Пульмикорт.
При бронхиальной астме средней или тяжелой степени рекомендована постоянная терапия ингаляционными глюкокортикоидами, так как эта болезнь обусловлена персистирующим воспалительным процессом в бронхах.
При ХОЗЛ большее значение имеет своевременное лечение обострений и их профилактика, устранение вредных факторов. Постоянный прием гормональных лекарств при этой патологии не всегда эффективен.
Обструкция бронхов при астме и других болезнях дыхательной системы – опасное состояние. Необходимо своевременно и адекватно лечить заболевание, не допускать развития осложнений.
Источник
Закупорка бронхов. Вследствие воспаления усиливается секреция слизи в бронхах. Некоторые больные астмой жалуются на продуктивный кашель и другие признаки острого или хронического бронхита даже при отсутствии отчетливых признаков бронхоспазма. У многих пациентов продуктивный кашель возникает во время обострений. Мокрота отходит трудно, имеет желатиноподобную консистенцию и может выглядеть как слепок с бронха.
В мокроте при астме часто находят большие количества IgE и эозинофилов вне зависимости от аллергического статуса.
Распространенную обструкцию бронхов находили у больных бронхиальной астмой, погибших в дорожно-транспортных происшествиях, хотя до аварии их астма была вне обострения. Более отчетливая закупорка бронхов наблюдается у умерших во время тяжелого приступа астмы.
При гистологическом исследовании состава бронхиальной пробки обнаруживали десквамированный эпителий, нейтрофилы и эозинофилы, а также сравнительно высокую концентрацию альбуминов и гликопротеинов. Причина скопления секрета неизвестна. Это может быть результатом недостаточности клиренса из-за нарушения мукоцилиарного механизма или из-за бронхоспазма.
При астме возникает гипервентиляция, секрет сгущается, так как жидкая часть его испаряется.
Распространенная обструкция ведет к серьезным дефектам распределения вдыхаемого воздуха. При радиоизотопном скенировании легких больного видны невентилируемые участки. Возникает дисбаланс между вентиляцией и перфузией, что приводит к гипоксии. Обычно полная обструкция возникает в бронхах среднего и мелкого калибра, но дистальные концы таких бронхов не спадаются благодаря обходной, коллатеральной вентиляции. Обструкция крупных бронхов, приводящая к ателектазу сегмента или доли, встречается редко при тяжелых обострениях.
Бронхолегочный аспергиллез. Это состояние, при котором у больного астмой возникают повторные приступы удушья, провоцируемые очаговой закупоркой бронхов, с зонами перибронхиального воспаления. На рентгенограммах это выглядит как зоны уплотнения в верхних долях, идущие от корня легкого к верхней доле. У многих больных в слизистых пробках находят нити Aspergillusfumigatus, рост которых может быть определен и в мокроте.
У таких больных есть аллергия на A. fumigatus, определяются сывороточные преципитины к этому грибу, а кожная проба с его антигеном — положительна. Обострения аспергиллеза часты, но не всегда совпадают с обострением астмы, а иногда единственным признаком поражения легких являются изменения на рентгенограммах. Обычными симптомами являются эозинофилия и иногда лихорадка.
Бронхолегочный аспергиллез встречается у 1-2% больных астмой. Очень важно диагностировать у больных этот этиологический фактор, так как при обострениях воспаления повреждается ткань бронхов. После обострений возникают бронхоэктазы центральных бронхов. Воспаление ткани легкого приводит к фиброзу, особенно верхних долей. Обострения хорошо купируются при лечении стероидами, но неизвестно, предупреждают ли они дальнейшее поражение аспергиллезом.
Физиологические последствия бронхиальной обструкции
Место обструкции. Последствия сужения бронхов зависят оттого, какая часть бронхиального дерева поражена. Сужение центральных бронхов будет иметь большее воздействие на воздушный поток, так как даже в норме они вносят основной вклад в сопротивление всего трахеобронхиального дерева. Так как общая площадь поперечного сечения всех мелких бронхов намного больше, чем площадь крупных, мелкие бронхи оказывают много меньшее сопротивление. Поэтому даже при значительном сужении мелких бронхов сопротивление возрастает несущественно, тогда как сужение центральных бронхов вызывает ощущение сдавления в груди, нехватки воздуха и кашель (кашлевые рецепторы локализованы в крупных бронхах).
Калибр бронхов имеет значение в балансе вентиляции и перфузии, сужение периферических бронхов приводит к гипоксии, которая может также давать ощущение нехватки воздуха.
Усиление дыхательного рефлекса. Физиологическим ответом на бронхоспазм является стимуляция дыхания, поэтому, как это ни парадоксально, больной с бронхоспазмом вдыхает в минуту больше воздуха, чем в норме. Хрипы и ощущение сдавления в груди усугубляются на фоне гипервентиляции.
В таких условиях при максимальном напряжении дыхания в конце концов наступает момент, когда дыхание далее усилить невозможно, а обструкция продолжает нарастать либо трудно поддерживать тот же ритм дыхания из-за усталости дыхательных мышц.
Дыхательный рефлекс при тяжелой астме зависит от состояния сознания больного, так как, если появляется сонливость под действием гиперкапнии, то замыкается порочный круг: задержка СО2 угнетает дыхание, что, в свою очередь, повышает рСО2 и так далее. В таком случае может возникнуть дыхательная недостаточность или остановка дыхания. Обычно дыхательную недостаточность замечают, если значения ОФВ1 или пик-флоу снижаются более, чем на 70% от нормы для данного больного.
Легочные объемы. У больных с обструкцией бронхов повышается функциональная остаточная емкость легких. Калибр бронхов — это величина, зависимая от объема легких, поэтому увеличение объема вызывает расширение бронхов через механизм гомеостаза. Любое воздействие, уменьшающее объем легких, усугубляет обструкцию. Такое уменьшение объема легких возникает, если больной принимает лежачее положение, поэтому больные обычно сидят прямо. Ожирение снижает функциональную остаточную емкость, и поэтому плохо переносится больными астмой.
При увеличенных дыхательных объемах повышается эластическое сопротивление легких, для вдоха требуется большее усилие. Грудная стенка в этом случае также оказывает значительное сопротивление вдоху, а дыхательные мышцы не приспособлены по своей длине для дальнейшего расширения легочных объемов. В таких условиях больной переходит на частое и поверхностное дыхание. В связи с этим, частота дыхания является весомым показателем при оценке степени тяжести приступа.
Это сочетание повышения дыхательного рефлекса и усиления сопротивления дыханию сопровождается чувством острой нехватки воздуха при тяжелом приступе астмы.
Газы артериальной крови. Как указывалось выше, рСО2 при приступе астмы долго остается нормальным или низким и повышается в терминальном периоде при дыхательной недостаточности. Астма приводит к гипоксемии, зависящей от степени обструкции. рН при этом обычно нормальный или несколько повышен за счет респираторного алкалоза.
Циркуляторные эффекты. При тяжелой астме обычно наблюдается синусовая тахикардия, при этом частота пульса строго коррелирует со степенью обструкции. Часто наблюдаются колебания артериального давления на 15 мм рт. ст. и более, синхронные с дыханием вследствие передачи внутригрудного давления на левый желудочек. При тяжелой астме амплитуда колебаний внутригрудного давления растет из-за высокого сопротивления дыхательных путей и усиления дыхательного рефлекса. Артериальное давление повышается при выдохе и падает на вдохе в силу механических причин. Амплитуда колебаний строго зависит от степени обструкции.
Женский журнал www.BlackPantera.ru:
Ричард Пауелс
Источник