Оценка эффективности бронхиальной астмы у детей
Библиографическое описание:
Клинико-функциональная характеристика бронхиальной астмы у детей / Ш. Х. Рамазанова, А. А. Айтжанова, К. А. Кадирова [и др.]. — Текст : непосредственный, электронный // Молодой ученый. — 2016. — № 7 (111). — С. 430-433. — URL: https://moluch.ru/archive/111/27907/ (дата обращения: 29.04.2020).
В данной статье изучались факторы риска развития и клинико-функциональные особенности бронхиальной астмы (БА) у детей. Было установлено, что факторами риска БА явились роды путем операции кесарево сечение и токсикозы беременности. У детей с БА среди сопутствующих аллергических заболеваний у детей дошкольного возраста достоверно чаще встречались аллергический ринит и пищевая аллергия. Почти у половины детей отмечался отягощенный семейный анамнез по БА. В общем анализе крови у большинства детей воспалительных изменений не выявлено. В спирографии преобладали изменения по обструктивному и смешанному типам.
Ключевые слова: бронхиальная астма, дети, клинико-функциональная диагностика
Актуальность
Бронхиальная астма (БА)являетсяглобальной проблемой, актуальность которой во всем мире возрастает. Ее называют одной из болезней цивилизации, поскольку распространенность в современном обществе постоянно растет. Статистика свидетельствует, что заболевание, проявившееся в детском возрасте в 60–80 % случаев, продолжается у взрослых пациентов. В настоящее время в мире насчитывается около 300 млн. больных бронхиальной астмой. В мире с 2002 по 2011 годы возросла заболеваемость БА на 18 %, а также возросла тяжесть течения БА, появились новые маски в клинике БА. От нее умирают 250 000 человек в год. По оценкам ВОЗ, ежегодно БА обусловливает потерю 15 млн.$, что составляет 1 % от общего всемирного ущерба от болезней (DALY)**. В 2011 году в Казахстане было зарегистрировано 58938 случаев БА, из них: взрослые — 45780, дети 10659, подростки — 2499. Заболеваемость БА в городе Алматы неуклонно возрастает на период с 2007 по 2011 годы.
Целью нашего исследования являлось изучение факторов риска развития и клинико-функциональные особенности бронхиальной астмы у детей.
Для осуществления поставленной цели были определены следующие задачи:
Выявить факторы, способствующие развитию бронхиальной астмы у детей;
Определить клинические особенности бронхиальной астмы у детей;
Определить функциональные особенности бронхиальной астмы у детей.
Материалы иметоды исследования
Нами была проанализирована клиническая картина бронхиальной астмы по историям болезней 97 детей, госпитализированных в детское аллергологическое отделение ДГКБ № 2 г. Алматы в 2013 году. В 27,65 % дети были доставлены бригадой скорой медицинской помощи, в 72,35 % — по направлению врача поликлиники или ГДАЦ.
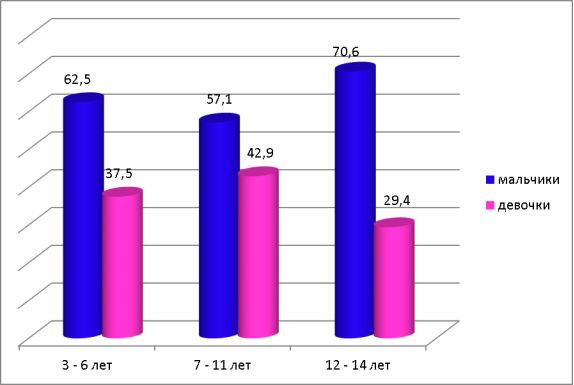
У 53 % детей была выявлена контролируемая БА, 35 % детей — частично контролируемая БА, 12 % детей — неконтролируемая БА. Чаще всего данная патология встречалась у мальчиков в возрасте от 12 до 14 лет (70,6 %), а у девочек в возрасте от 7 до 11 лет (42,9 %).
БА достоверно чаще встречалась у детей в возрасте 7–8 лет (18,8 %), 1–2 лет (17,6 %) и 5–6 лет (16,5 %).
Возрастные игендерные особенности детей сбронхиальной астмой



У детей, рожденных от женщин с токсикозом и родоразрешением путем Кесарева сечения, данная патология встречалась в 26 % случаев, с анемией в 17 %, с УПБ — 14 %, с асфиксией в родах — 3,5 %.
Отягощенная наследственность по БА отмечалась у 52 % детей, поллинозу — 40 % детей, лекарственной аллергии — 22 %. Из сопутствующих аллергических заболеваний достоверно чаще выявлялись аллергический ринит и пищевая аллергия.
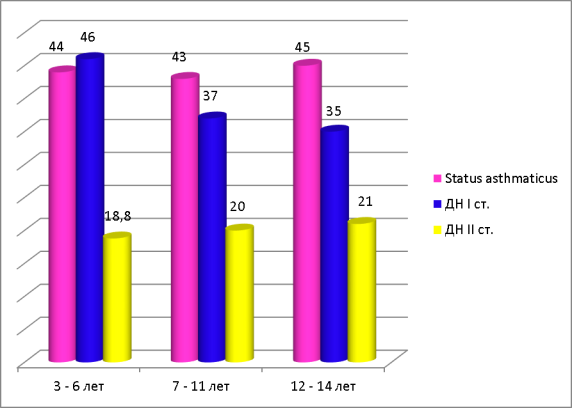
При оценке тяжести состояния детей, во время поступления в стационар, нами было установлено, что в возрасте от 3 до 6 лет в 18,8 % случаев дети поступали в тяжелом состоянии, а 44 % — со средней степенью тяжести; в возрасте от 7 до 11 лет — 20 % — тяжелое состояние, 43 % — средняя степень тяжести и в возрасте от 12 до 14 лет — 21 % детей поступили в тяжелом состоянии, 45 % — в состоянии средней степени тяжести.
Тяжесть состояния при поступлении
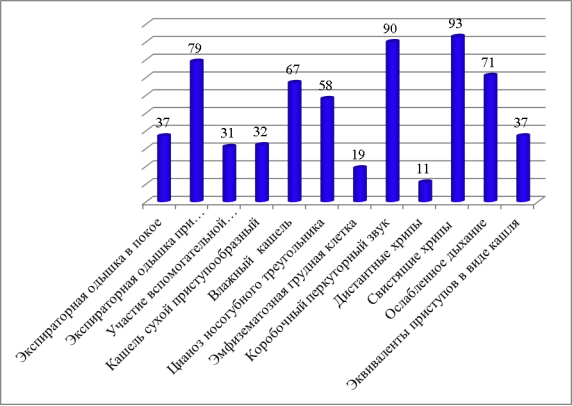
В клинической картине при поступлении наиболее часто выявлялись следующие признаки: свистящие хрипы (93 %), перкуторно определялся коробочный звук (90 %), экспираторная одышка при минимальной нагрузке (79 %), ослабленное дыхание (71 %), влажный кашель (67 %) и цианоз носогубного треугольника (58 %).
Клиническая картина при поступлении
В ОАК наблюдалось — повышение СОЭ (больше 10 мм/ч) у 58,8 % детей, повышение СОЭ (больше 15 мм/ч) у 41 % детей, эозинофилия в 48,2 % случаев.
По данным спирографии во всех возрастах превалировала обструкция (7–11 лет — 34,3 %, 12–14 лет — 38,2 %)
Выводы
Факторами риска являлись роды путем кесарева сечения и токсикоз;
Среди обследованных детей во всех возрастных группах превалировали мальчики;
Среди сопутствующих аллергических заболеваний у детей дошкольного возраста достоверно чаще встречались аллергический ринит и пищевая аллергия;
У большинства детей бронхиальная астма диагностирована в возрасте от 1 до 3 лет и в 5–8 лет;
Отягощенный семейный анамнез по БА встречался в 42,35 % случаях;
У всех пациентов отмечена дыхательная недостаточность;
Воспалительных изменений в клиническом анализе крови у большинства пациентов не выявлено;
Спирография — преобладали изменения по обструктивному и смешанному типу.
Литература:
- Global Initiative for Asthma (GINA) 2014, Global Strategy for Asthma Management and Prevention.
- Иманбаева Т. М., Шаким Г. А., Рамазанова Ш. Х. — Бронхиальная астма у детей // Сборник 3-й Республиканской научно-практической конференции «Экология и здоровье детей». — Астана, 2000. — с.59–60.
- Черняк Б. А., Иванов А. Ф. Клинико-функциональные особенности эволюции бронхиальной астмы у молодых пациентов, болеющих с детского возраста // Сибирский медицинский журнал. 2013, № 67–69, 13.
Основные термины (генерируются автоматически): бронхиальная астма, ребенок, возраст, тяжелое состояние, пищевая аллергия, клиническая картина, кесарево сечение, аллергический ринит, дошкольный возраст, отягощенный семейный анамнез.
Источник
ОЦЕНКА ЭФФЕКТИВНОСТИ ОБУЧЕНИЯ ПО ПРОГРАММЕ «АСТМА-ШКОЛА» НА КАЧЕСТВО ЖИЗНИ У ДЕТЕЙ С БРОНХИАЛЬНОЙ АСТМОЙ
Гапархоева Залина Муссаевна
аспирант кафедры факультетской педиатрии АГМУ,
РФ, г. Астрахань
E—mail: zalik5@mail.ru
Селиверстова Екатерина Николаевна
аспирант кафедры факультетской педиатрии АГМУ,
РФ, г. Астрахань
E—mail: podsolnyh2008@rambler.ru
БашкинаОльгаАлександровна
проф., д-р мед. наук, декан педиатрического факультета АГМУ,
РФ, г. Астрахань
E—mail: Bashkina1@mail.ru
EVALUATION OF TRAINING PROGRAMM “ASTHMA-SCHOOL” THE QUALITY OF LIFE IN CHILDREN WITH BRONCHIAL ASTHMA
Zalina Gaparkhoeva
postgraduate student of Faculty Pediatrics of Astrakhan State Medical University,Russia, Astrakhan
Ekaterina Seliverstova
postgraduate student of Faculty Pediatrics of Astrakhan State Medical University, Russia, Astrakhan
Olga Bashkina
professor, Dr. med, Head of Faculty Pediatrics of Astrakhan State Medical University,
Russia, Astrakhan
АННОТАЦИЯ
Специалисты всего мира пытаются достичь того, что создаст необходимые условия для комфорта не только детям с бронхиальной астмой, но и их родителям. К сожалению, не всегда возможно добиться желаемых результатов, так как рекомендации врача часто не выполняются. Недопонимание всей серьезности ситуации, слабые знания по основным вопросам как самой болезни, так и по этиологии, факторах риска, лечению, профилактике, привело нас к тому чтобы дать возможность детям и их родителям понять основные вопросы по программе, оценить влияние и эффективность программы «астма-школы» на качество жизни детей.
ABSTRACT
Experts around the world are trying to achieve, which will create the necessary conditions for comfort to not only children with asthma, but also their parents. Unfortunately, not always possible to achieve the desired results, as the doctor’s recommendations are often not implemented. A poor knowledge on major issues like the disease itself, and on the etiology, risk factors, treatment, prevention, has led us to the opportunity to give children and their parents understand the basic questions about the program, assess the impact and effectiveness of the “Asthma-School”.
Ключевые слова: Бронхиальная астма, дети, образовательная программа, качество жизни.
Keywords: Bronchial asthma, children, educational program, quality of life.
Во многих странах мира, в том числе и в России бронхиальная астма (БА) с каждым годом привлекает все большее и большее внимание в медицинской общественности [1]. Рекомендации по лечению воспринимаются пациентами и их родителями как «навязывание» чужого мнения и часто не выполняются [4]. Воздействие болезни распространяется как на эмоциональные, так и на физические и социальные аспекты жизни пациентов, т. е. влияет на их качество жизни [5]. Новые направления в тактике лечения больных БА не приносят ожидаемых результатов только лишь по причине отсутствия точного следования пациентами предписаниям врача вследствие недостаточного понимания сущности болезни. Качество жизни охватывает широкий круг критериев [1; 3]. Образование является необходимой составной частью комплексной программы лечения детей с бронхиальной астмой [6]. В настоящее время одной из самых эффективных форм проведения образования для больных детей и их родителей считается астма-школа [2]. Обучением пациента и его семьи ведению самоконтроля с помощью оценки симптоматики и показателей пикфлоуметрии достигается необходимый контроль за течением болезни [3].
Материалы и методы:
Образовательная программа «Астма-школа» проводилась на базе детского отделения Ингушской республиканской районной больницы, детской поликлиники ст. Нестеровской, с. Кантышево. Цикл состоял из 8 занятий (16 учебных часов). Программа включала в себя 12 тем, в ходе которых пациенты могли получать необходимую информацию о строении дыхательной системы, заболевании БА, причинах болезни, методам диагностики, особенностях лечения, профилактики БА, диетотерапии, методикам массажа и самомассажа лица, дыхательной гимнастике, закаливанию, приемам правильного пользования ингаляторами, большое внимание уделялось пикфлоуметрии и дневнику астматика для самоконтроля. Перед началом проведения занятий, уровень осведомленности о своей болезни у детей мы проверяли у 54 детей с БА и их родителей, и большинство пациентов показали очень низкий уровень базовых знаний о своем заболевании, 92,5 % детей и 72,2 % родителей не имели представления о причинах болезни и изменениях, которые происходят у них в организме или представляли себе это по-другому. Многие не владели правильной техникой ингаляционной терапии. Назначениям и рекомендациям доктора следовали частично, избегая некоторые необходимые препараты, все чаще прибегая к «народному лечению». Качество жизни детей больных БА нами проверялось при помощи анкетирования по адаптированному опроснику D. French (Childhood Asthma Questionnaires (1994) [7], по которому можно анализировать параметры по группам с учетом возраста: группа А — дети 4—7 лет, В — 8—12 лет и С — 13—16 лет. Нами использовались показатели группы В (для детей 8—12 лет) и соответственно С (для детей 13—16 лет).
Таблица 1.
Основные параметры качества жизни детей с БА
Форма В | Форма С |
Качество активной жизни — участие детей в активных играх, занятиях физкультурой, | Качество активной жизни — участие детей в активных играх, занятиях физкультурой, спортом и т. д. |
Качество пассивной жизни — удовлетворение от чтения, просмотра телевизора, спокойного времяпровождения дома и т. д. | Качество подростковой жизни — удовлетворение от типичной для подростков социальной активности |
Дистресс-эмоциональное ощущение ребенком симптомов астмы и социальные проблемы, с ней связанные | Дистресс-эмоциональное ощущение ребенком симптомов астмы и социальные проблемы, с ней связанные |
Тяжесть — частота симптомов астмы, мнение ребенка о тяжести астмы у него, пропущенных школьных днях, ночных пробуждениях, эпизодов одышки и кашля. | Тяжесть — частота симптомов астмы, мнение ребенка о тяжести астмы у него, пропущенных школьных днях, ночных пробуждениях, эпизодов одышки и кашля |
_ | Реактивность — самоограничение вследствие болезни, избегание триггеров окружающей среды |
Если вначале анкетирования мы отмечали что дети с бронхиальной астмой, но чаще их родители, несколько преувеличивали тяжесть своего заболевания или полностью опровергали установленный специалистами диагноз БА, то в конце занятий по программе «Астма школа» в 94,6 % случаях мы видели уверенность в своих возможностях и отсутствие явной тревоги, параметры по которым проводили анкетирование представлены в
Таблица 2.
Показатели качества жизни у детей с бронхиальной астмой до и после обучения в астма-школе (в %)
Параметры | Форма В | Форма С | ||
До обучения | После обучения | До обучения | После обучения | |
Качество активной жизни | 72 | 86 | 84 | 91 |
Качество пассивной/подростковой жизни | 80 | 95 | 60 | 74 |
Тяжесть | 54 | 39 | 42 | 31 |
Дистресс | 76 | 61 | 58 | 40 |
Реактивность | _ | _ | 54 | 47 |
Выводы: Сбор результатов занятий по образовательной программе в астма-школе показал, что слабая осведомленность родителей и их детей с БА о своем заболевании, переоценка, а чаще недооценка тяжести, ведет к неадекватному контролю над болезнью и ухудшению течения болезни. Мы установили, после завершения программы многие родители четко подошли к оценке состояния и самой болезни у их детей с большей ответственностью, но с меньшей тревожностью, начали соблюдать рекомендации по оздоровлению окружающего «микромира» ребенка с БА, уделяя большое внимание массажу, закаливанию, дыхательной гимнастике, стараться придерживаться правильному питанию, гипоаллергенной диете, что создает важные условия для положительного влияния на течение бронхиальной астмы, профилактике обострений и замедлению патологического прогрессирования болезни.
Список литературы:
- Баранов А.А., Щеплягина Л.А. Физиология роста и развития детей и подростков (теоретические и клинические вопросы). — М 2000; 261—263.
- Геппе Н.А. Роль астма-школы в комплексе лечебно-профилактических мероприятий у детей с бронхиальной астмой / Н.А. Геппе, И.В. Гребенева, А.В. Карпушкина // Рос. вестн. перинатологии и педиатрии. — 2000. Т. 45. — № 5. С. 29—34.
- Петров В.И., Смоленов И.В., Медведева С.С. Качество жизни при бронхиальной астме и методы оценки в педиатрической практике. Метод. реком Волгоград 1997 С. 18—23.
- Чучалин А.Г. Бронхиальная астма. Глобальная стратегия диагностики, лечения и профилактики бронхиальной астмы. Совместный доклад NHLBI/WHO. Пересмотр 2002 г. — М.: Издательство «Атмосфера», 2002. 160 с.
- Clark N.M. A model of self-regulation for control of chronic disease / N.M. Clark, M. Gong, // Health Educ. Behav. 2001. — Vol. 28. — P. 769—782.
- Harris L. Asthma education for middle school students and staff // J. Sch. Nurs. 2002. — Vol. 18. — № 2. — P. 117—21.
Источник

Бронхиальная астма у детей – это хроническое аллергическое заболевание дыхательных путей, сопровождающееся воспалением и изменением реактивности бронхов, а также возникающей на этом фоне бронхиальной обструкцией. Бронхиальная астма у детей протекает с явлениями экспираторной одышки, свистящими хрипами, приступообразным кашлем, эпизодами удушья. Диагноз бронхиальной астмы у детей устанавливается с учетом аллергологического анамнеза; проведения спирометрии, пикфлоуметрии, рентгенографии органов грудной клетки, кожных аллергопроб; определения IgE, газового состава крови, исследования мокроты. Лечение бронхиальной астмы у детей предполагает элиминацию аллергенов, использование аэрозольных бронхолитиков и противовоспалительных препаратов, антигистаминных средств, проведение специфической иммунотерапии.
Общие сведения
Бронхиальная астма у детей – хронический аллергический (инфекционно-аллергический) воспалительный процесс в бронхах, приводящий к обратимому нарушению бронхиальной проходимости. Бронхиальная астма встречается у детей разных географических регионов в 5-10% случаев. Бронхиальная астма у детей чаще развивается в дошкольном возрасте (80%); нередко первые приступы возникают уже на первом году жизни. Изучение особенностей возникновения, течения, диагностики и лечения бронхиальной астмы у детей требует междисциплинарного взаимодействия педиатрии, детской пульмонологии и аллергологии-иммунологии.
Бронхиальная астма у детей
Причины
Бронхиальная астма у ребенка возникает при участии генетической предрасположенности и факторов окружающей среды. У большинства детей с бронхиальной астмой имеется отягощенная наследственность по аллергическим заболеваниям — поллинозу, атопическому дерматиту, пищевой аллергии и др.
Сенсибилизирующими факторами окружающей среды могут выступать ингаляционные и пищевые аллергены, бактериальные и вирусные инфекции, химические и лекарственные вещества. Ингаляционными аллергенами, провоцирующими бронхиальную астму у детей, чаще выступают домашняя и книжная пыль, шерсть животных, продукты жизнедеятельности домашних клещей, плесневые грибки, сухой корм для животных или рыб, пыльца цветущих деревьев и трав.
Пищевая аллергия служит причиной бронхиальной астмы у детей в 4-6% случаев. Чаще всего этому способствует ранний перевод на искусственное вскармливание, непереносимость животного белка, продуктов растительного происхождения, искусственных красителей и др. Пищевая аллергия у детей часто развивается на фоне заболеваний ЖКТ: гастрита, энтероколита, панкреатита, дисбактериоза кишечника.
Триггерами бронхиальной астмы у детей могут являться вирусы – возбудители гриппа, парагриппа, ОРВИ, а также бактериальная инфекция (стрептококк, стафилококк, пневмококк, клебсиелла, нейссерия), хламидии, микоплазмы и другие микроорганизмы, колонизирующие слизистую бронхов. У некоторых детей с бронхиальной астмой сенсибилизация может вызываться промышленными аллергенами, приемом лекарственных средств (антибиотиков, сульфаниламидов, витаминов и др.).
Факторами обострения бронхиальной астмы у детей, провоцирующими развитие бронхоспазма, могут выступать инфекции, холодный воздух, метеочувствительность, табачный дым, физические нагрузки, эмоциональный стресс.
Патогенез
В патогенезе бронхиальной астмы у детей выделяют: иммунологическую, иммунохимическую, патофизиологическую и условно-рефлекторную фазы. В иммунологической стадии под влиянием аллергена продуцируются антитела класса IgE, которые фиксируются на клетках-мишенях (главным образом, тучных клетках слизистой бронхов). В иммунохимическую стадию повторный контакт с аллергеном сопровождается его связыванием с IgE на поверхности клеток-мишеней. Этот процесс протекает с дегрануляцией тучных клеток, активацией эозинофилов и выделением медиаторов, обладающих вазоактивным и бронхоспастическим эффектом. В патофизиологическую стадию бронхиальной астмы у детей под влиянием медиаторов возникает отек слизистой оболочки бронхов, бронхоспазм, воспаление и гиперсекреция слизи. В дальнейшем приступы бронхиальной астмы у детей возникают по условно-рефлекторному механизму.
Симптомы
Течение бронхиальной астмы у детей имеет циклический характер, в котором выделяют периоды предвестников, приступов удушья, послеприступный и межприступный периоды. Во время периода предвестников у детей с бронхиальной астмой может отмечаться беспокойство, нарушение сна, головная боль, зуд кожи и глаз, заложенность носа, сухой кашель. Продолжительность периода предвестников – от нескольких минут до нескольких суток.
Собственно приступ удушья сопровождается ощущением сдавления в груди и нехватки воздуха, одышкой экспираторного типа. Дыхание становится свистящим, с участием вспомогательной мускулатуры; на расстоянии слышны хрипы. Во время приступа бронхиальной астмы ребенок испуган, принимает положение ортопноэ, не может разговаривать, ловит воздух ртом. Кожа лица становится бледной с выраженным цианозом носогубного треугольника и ушных раковин, покрывается холодным потом. Во время приступа бронхиальной астмы у детей отмечается малопродуктивный кашель с трудноотделяемой густой, вязкой мокротой.
При аускультации определяется жесткое или ослабленное дыхание с большим количеством сухих свистящих хрипов; при перкуссии — коробочный звук. Со стороны сердечно-сосудистой системы выявляется тахикардия, повышение АД, приглушение сердечных тонов. При длительности приступа бронхиальной астмы от 6 часов и более, говорят о развитии у детей астматического статуса.
Приступ бронхиальной астмы у детей завершается отхождением густой мокроты, что приводит к облегчению дыхания. Сразу после приступа ребенок ощущает сонливость, общую слабость; он заторможен и вял. Тахикардия сменяется брадикардией, повышенное АД – артериальной гипотонией.
Во время межприступных периодов дети с бронхиальной астмой могут чувствовать себя практически нормально. По тяжести клинического течения различают 3 степени бронхиальной астмы у детей (на основании частоты приступов и показателей ФВД). При легкой степени бронхиальной астмы у детей приступы удушья редкие (реже 1 раза в месяц) и быстро купируются. В межприступные периоды общее самочувствие не нарушено, показатели спирометрии соответствуют возрастной норме.
Среднетяжелая степень бронхиальной астмы у детей протекает с частотой обострений 3-4 раза в месяц; скоростные показатели спирометрии составляют 80-60% от нормы. При тяжелой степени бронхиальной астмы приступы удушья у детей возникают 3-4 раза в месяц; показатели ФВД составляют менее 60% от возрастной нормы.
Диагностика
При постановке диагноза бронхиальной астмы у детей учитывают данные семейного и аллергологического анамнеза, физикального, инструментального и лабораторного обследования. Диагностика бронхиальной астмы у детей требует участия различных специалистов: педиатра, детского пульмонолога, детского аллерголога-иммунолога.
В комплекс инструментального обследования входит проведение спирометрии (детям старше 5 лет), тестов с бронхолитиками и физической нагрузкой (велоэргометрией), пикфлоуметрии, рентгенографии легких и органов грудной клетки.
Лабораторные исследования при подозрении на бронхиальную астму у детей включают клинический анализ крови и мочи, общий анализ мокроты, определение общего и специфических IgE, исследование газового состава крови. Важным звеном диагностики бронхиальной астмы у детей служит постановка кожных аллергических проб.
В процессе диагностики требуется исключение других заболеваний у детей, протекающих с бронхообструкцией: инородных тел бронхов, трахео- и бронхомаляции, муковисцидоза, облитерирующего бронхиолита, обструктивного бронхита, бронхогенных кист и др.
Лечение бронхиальной астмы у детей
К основным направлениям лечения бронхиальной астмы у детей относятся: выявление и элиминация аллергенов, рациональная медикаментозная терапия, направленная на снижение количества обострений и купирование приступов удушья, немедикаментозная восстановительная терапия.
При выявлении бронхиальной астмы у детей, прежде всего, необходимо исключить контакт с факторами, провоцирующими обострение заболевания. С этой целью может рекомендоваться гипоаллергенная диета, организация гипоаллергенного быта, отмена лекарственных препаратов, расставание с домашними питомцами, смена места жительства и др. Показан длительный профилактический прием антигистаминных средств. При невозможности избавиться от потенциальных аллергенов проводится специфическая иммунотерапия, предполагающая гипосенсибилизацию организма путем введении (сублингвального, перорального или парентерального) постепенно возрастающих доз причинно значимого аллергена.
Основу лекарственной терапии бронхиальной астмы у детей составляют ингаляции стабилизаторов мембран тучных клеток (недокромила, кромоглициевой кислоты), глюкокортикоидов (беклометазона, флутиказона, флунизолида, будезонида и др.), бронхолитиков (сальбутамола, фенотерола), комбинированных препаратов. Подбор схемы лечения, сочетания препаратов и дозировки осуществляет врач. Показателем эффективности терапии бронхиальной астмы у детей служит длительная ремиссия и отсутствие прогрессирования заболевания.
При развитии приступа бронхиальной астмы у детей проводятся повторные ингаляции бронхолитиков, кислородотерапия, небулайзерная терапия, парентеральное введение глюкокортикоидов.
В межприступный период детям с бронхиальной астмой назначаются курсы физиотерапии (аэроионотерапии, индуктотермии, ДМВ-терапии, магнитотерапии, электрофореза, ультрафонофореза), водолечения, массажа грудной клетки, точечного массажа, дыхательной гимнастики, спелеотерапии и др. Гомеопатическая терапия в ряде случаев позволяет предупредить рецидивы заболевания и снизить дозу гормональных препаратов. Подбор и назначение препаратов осуществляется детским гомеопатом.
Прогноз и профилактика
Проявления бронхиальной астмы у детей могут уменьшиться, исчезнуть или усилиться после полового созревания. У 60-80% детей бронхиальная астма остается на всю жизнь. Тяжелое течение бронхиальной астмы у детей приводит к гормональной зависимости и инвалидизации. На течение и прогноз бронхиальной астмы влияют сроки начала и систематичность лечения.
Профилактика бронхиальной астмы у детей включает своевременное выявление и исключение причинно значимых аллергенов, специфическую и неспецифическую иммунопрофилактику, лечение аллергозов. Необходимо обучение родителей и детей методам регулярного контроля состояния бронхиальной проходимости при помощи пикфлоуметрии.
Источник


