Одонтогенный гайморит клиника лечение
Одонтогенный гайморит – это воспаление слизистой оболочки верхнечелюстного синуса, вызванное распространением патологического процесса из первичного очага инфекции, находящегося в верхней челюсти. Основные проявления заболевания – ярко выраженная головная боль, которая усиливается при наклоне головы, выделения из носа гнойного или серозного характера, слезотечение, интоксикационный синдром. Диагностика базируется на сборе анамнестических данных, общем осмотре, риноскопии, пункции синуса и лучевых методах визуализации. Лечение включает антибиотикотерапию, промывание антисептиками, хирургическую санацию полости пазухи и первичного очага.
Общие сведения
Одонтогенный гайморит – часто встречающееся заболевание. Распространенность колеблется от 3 до 52%, в среднем патология возникает у 35-43% населения. Этот вариант поражения верхнечелюстного синуса составляет порядка 14% бактериальных инфекций, требующих лечения в отделении хирургической стоматологии. На долю данной разновидности синусита приходится 20-24% от всего количества воспалительных заболеваний челюстно-лицевой области.
Среди всех форм гайморита от 80 до 96% имеют одонтогенную этиологию. Статистически чаще заболевание наблюдается у людей с пневматическим типом строения верхнечелюстной пазухи, что связано с тонкостью костных стенок и ее внедрением в альвеолярный отросток. Мужчины и женщины страдают одинаково часто.

Одонтогенный гайморит
Причины
Эта форма синусита является осложнением воспалительного процесса в зоне зубов либо верхней челюсти. Практически всегда вызывается смешанной патогенной микрофлорой, которая может включать в себя стафилококки, стрептококки, диплококки, энтерококки, грамположительные и грамотрицательные бациллы, дрожжевые грибы. К состояниям, чаще всего осложняющимся одонтогенным гайморитом, относятся:
- Заболевания моляров и премоляров. Обычно это инфекционные поражения зубов верхней челюсти, одонтогенный периостит и остеомиелит, хронический периодонтит, гнойный пародонтит и нагноившиеся челюстные кисты.
- Эндодонтическая терапия. Заболевание может возникать в результате стоматологического лечения премоляров и моляров, в процессе которого происходит перфорация апикального отверстия, введение в полость пазухи пломбировочного материала, элементов внутрикостного имплантата и т. д.
- Травмы. Травматические повреждения зубов и/или верхней челюсти, которые сопровождаются перфорацией стенки гайморового синуса и образованием гематомы, являются наименее распространенной причиной развития данной формы гайморита.
Патогенез
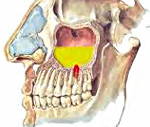
Патогенез одонтогенного гайморита связан с распространением бактериальной микрофлоры и продуктов ее жизнедеятельности (токсинов) в полость гайморовой пазухи из первичных очагов инфекции – пораженных зубов или очагов в верхней челюсти. Это становится возможным из-за особенностей строения альвеолярных отростков 6 и 7 (в редких случаях – 5 и 8) верхних зубов, которые отграничены от синуса только конкой костной стенкой. В результате гнойного расплавления или механической перфорации перегородки инфекционные агенты проникают в полость синуса и вызывают воспаление слизистых оболочек.
В дальнейшем происходит обтурация природного входного отверстия пазухи. Это становится причиной нарушения вентиляции и скопления большого количества катарального или гнойного экссудата внутри костной полости. Всасывание кислорода слизистыми оболочками приводит к возникновению отрицательного давления, усиливающего отечность, развитию гиперкапнии и гипоксии, образованию большого количества недоокисленных продуктов. Создается благоприятная среда для дальнейшего размножения анаэробной микрофлоры, формируется порочный круг.
Классификация
С учетом длительности течения все одонтогенные гаймориты разделяют на три основных клинических варианта:
- Острый. Длительность заболевания составляет менее 21 дня.
- Подострый. Для этого варианта характерна продолжительность от 21 дня до 6 недель.
- Хронический. Затяжная форма болезни, при которой клинические симптомы сохраняются на протяжении 6 недель и более.
В зависимости от характера одонтогенного поражения верхнечелюстной пазухи выделяют следующие формы патологии:
- Закрытая. Характеризуется развитием воспаления без прямого соединения между первичным очагом и гайморовой пазухой. Основные причины – хронические периодонтиты и нагноение кист, вросших в синус.
- Открытая. Распространение микрофлоры из ротовой полости происходит вследствие гнойного расплавления одной из стенок полости верхнечелюстного синуса. Включает перфоративные гаймориты и осложнения остеомиелита верхней челюсти.
По характеру морфологических изменений слизистой оболочки гайморовой пазухи принято различать следующие варианты:
- Катаральный. Проявляется заполнением полости пазухи серозным экссудатом и выраженной отечностью слизистых оболочек.
- Гнойный. Отмечается образование большого количества гнойных масс, выявляются воспалительные и деструктивные изменения внутренних оболочек пазухи.
- Полипозный. Главное отличие от других вариантов – образование на слизистой оболочке синуса уплотнений, из которых позднее формируются полипы.
- Гнойно-полипозный. Представляет собой сочетание гнойной и полипозной форм.
Симптомы одонтогенного гайморита
Острый гайморит
С клинической точки зрения целесообразно выделять две формы заболевания – острую и хроническую. При остром варианте вначале появляется острая пульсирующая приступообразная головная боль, тяжесть или чувство распирания в области правой или левой верхней челюсти. Болевые ощущения также могут локализироваться в области зубов и имитировать пульпит. Боль усиливается при опускании головы.
В последующем возникает синдром общей интоксикации, который характеризуется ознобом, общей слабостью, разбитостью, лихорадкой до 38,5-39,5° C и ознобом. Процесс пережевывания пищи становится резко болезненным, зубы ощущаются как значительно более длинные, чем есть на самом деле. У многих больных нарушается носовое дыхание, теряется способность различать запахи, развивается фотофобия и усиленное слезоотделение. Выявляется односторонний насморк, который сопровождается выделением большого количества слизи и/или гнойных масс.
Хронический гайморит
При хроническом одонтогенном гайморите клиническая картина развивается постепенно. Течение патологии волнообразное, обострения возникают после переохлаждения или перенесенных острых вирусных заболеваний верхних дыхательных путей. Первичный признак – интенсивная односторонняя головная боль или ярко выраженное чувство тяжести. К этому симптому почти сразу присоединяется боль в верхнечелюстной области с иррадиацией в орбиту, височную и лобную область, прилегающие верхние зубы.
Выделения из носа могут иметь различный характер и объем – от обильных до скудных, от серозных до гнойных. Наибольшее количество выделений обычно отмечается утром и постепенно снижается в течение суток. Характерный симптом – усиление гноетечения при прижатии нижней челюсти к груди. При негнойных формах и образовании свищей выделения могут отсутствовать.
Осложнения
К наиболее распространенным осложнениям одонтогенного гайморита относятся менингит, флегмона орбиты, и тромбоз венозного синуса. Их возникновение обусловлено распространением патогенной флоры через переднюю лицевую и глазничную вены в полость орбиты, сигмовидный синус и венозную систему головного мозга. В тяжелых случаях на фоне отсутствия своевременного лечения развивается диффузный остеомиелит верхней челюсти, который приводит к деструкции кости и образованию выраженного косметического дефекта. Реже у больных возникает сепсис, поражение миокарда и почек. Генерализация инфекции связана с попаданием бактериальных агентов и их токсинов в системный кровоток.
Диагностика
Диагностика одонтогенного гайморита основывается на комплексном анализе анамнестических сведений, результатах клинических и вспомогательных методов исследований. Постановка диагноза и ведение пациента, как правило, осуществляется совместно отоларингологом и челюстно-лицевым хирургом. Полный перечень диагностических мероприятий включает в себя:
- Сбор жалоб и анамнеза. При опросе пациента наряду с детализацией специфических жалоб важно уточнить наличие имеющихся или ранее перенесенных стоматологических заболеваний, суть недавно выполненных терапевтических мероприятий в области верхней челюсти.
- Общий осмотр. Позволяет выявить припухлость околоносовой области и щеки, покраснение кожных покровов с больной стороны. При пальпации и перкуссии гайморовой пазухи и скуловой кости наблюдается усиление болевых ощущений.
- Переднюю риноскопию. При визуальном осмотре носовой полости со стороны пораженного синуса определяется гиперемия и отечность слизистой оболочки средней и/или нижней носовой раковины. Возможно выделение экссудата из-под свободного края средней раковины.
- Зондирование верхнечелюстной полости. Дополнение к риноскопии, позволяющее определить наличие гнойного содержимого в верхнечелюстном синусе при закупорке его природного дренажного отверстия.
- Пункцию гайморовой пазухи. Сочетает в себе диагностическую и терапевтическую цели, так как позволяет идентифицировать даже небольшое количество патологического содержимого в синусе, а затем провести промывание антисептическими средствами.
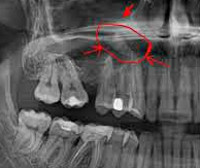
- Рентгенографию придаточных пазух носа. На рентгенограмме выявляется затемнение полости синуса и наличие горизонтального уровня жидкости. Для установления этиологии проводится рентгенография зубов с пораженной стороны.
- Лабораторные анализы. В общем анализе крови обнаруживается лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение СОЭ. При наличии гнойных выделений с целью определения конкретного возбудителя и его чувствительности к антибиотикам выполняется бактериологическое исследование.
Дифференциальная диагностика проводится с риногенным и аллергическим гайморитом, раком верхнечелюстной пазухи. Для первых двух заболеваний характерно вовлечение в патологический процесс обеих гайморовых пазух, отсутствие связи со стоматологическими патологиями или манипуляциями. Развитие клинической симптоматики при риногенном гайморите происходит на фоне заболеваний полости носа, при аллергическом варианте – после контакта с аллергеном или во время сезонного обострения. При злокачественной опухоли симптомы прогрессируют постепенно, интоксикационный синдром и выделение гнойных масс или серозного экссудата из носа отсутствуют.

КТ придаточных пазух носа. Тотальное снижение пневматизации правой в/челюстной пазухи на фоне нарушения целостности и элевации ее дна (красная стрелка) вблизи корней 1-го моляра (синяя стрелка).
Лечение одонтогенного гайморита
Терапевтическая тактика во многом зависит от варианта болезни. Лечение острой формы при отсутствии тяжелой стоматологической патологии проводится в условиях поликлиники. При хроническом воспалении гайморовой пазухи зачастую требуется госпитализация в стационар с последующей операцией. К основным терапевтическим мероприятиям относятся:
- Антибактериальная терапия. Применяется независимо от формы и этиологии гайморита. До получения результатов бактериального посева назначаются антибиотики широкого спектра действия, после – препараты, к которым проявила чувствительность высеянная микрофлора.
- Промывание антисептиками. Введение антисептических растворов выполняется через сформировавшийся дефект в нижней челюсти или путем диагностической пункции при помощи иглы Куликовского. После промывания устанавливается дренаж полости синуса.
- Хирургическое лечение. Применяется при хронических и полипозных формах поражения. Оперативное вмешательство (гайморотомия) проводится по методике Колдуэлла-Люка. Его суть заключается в санации полости пазухи, иссечении патологически измененной слизистой оболочки и формировании искусственного соустья с носовой полостью.
Прогноз и профилактика
Прогноз при одонтогенном гайморите зависит от своевременности и рациональности лечебных мероприятий. При правильно подобранной терапии лечение острой формы заболевания занимает 7-14 дней, исходом становится выздоровление. При хроническом варианте комплексное лечение может длиться до 3 недель с последующей ремиссией или полным выздоровлением.
Профилактические мероприятия заключаются в своевременной санации очагов инфекции, предотвращении травм лицевой области, соблюдении рекомендаций стоматолога или челюстно-лицевого хирурга после перенесенных оперативных вмешательств.
Источник
Этиологически и патогенетически возникновение хронического одонтогенного гайморита обусловлено распространением возбудителей со стороны инфицированных зубов, чему способствуют анатомические особенности дна верхнечелюстной пазухи и корней 2-го малого и 1-го и 2-го больших коренных зубов. Особенно наглядно выступает роль одонтогенной инфекции в случаях, когда гранулирующее воспаление верхушки корня зуба, разрушив костную перегородку между дном верхнечелюстной пазухи и периапикальным пространством, вовлекает в воспалительный процесс прилегающие участки слизистой оболочки пазухи. В случае присоединения к этому риногенной инфекции или при наличии недостаточно активной функции дренажного отверстия верхнечелюстной пазухи процесс распространяется на всю слизистую оболочку пазухи, принимает хроническое течение ввиду наличия постоянного источника инфекции в виде одонтогенной инфекции. При наличии околокорневой кисты, особенно если верхушка корня находится в просвете пазухи, одонтогенная киста ввиду наличия свободного пространства быстро увеличивается, заполняя большую часть верхнечелюстной пазухи).
Распространение инфекции возможно и через систему венозного сплетения между тканями альвеолярного отростка и слизистой оболочки верхнечелюстной пазухи. Одонтогенный гайморит может возникнуть в результате нагноившейся околокорневой кисты, а также остеомиелита альвеолярного отростка и тела верхней челюсти.
Указанные выше топографоанатомические данные объясняют случаи возникновения свищей верхнечелюстной пазухи, сообщающихся с полостью рта через лунку удаленного зуба. Длительное незаживление лунки после экстракции 2-го малого и 1-го и 2-го больших коренных зубов, а при больших размерах верхнечелюстной пазухи – 3-го моляра свидетельствует о наличии хронического гнойного одонтогенного гайморита. Появление одонталгий объясняется общностью иннервации части слизистой оболочки верхнечелюстной пазухи и зубов веточками, идущими от верхнего зубного сплетения, образуемого в толще альвеолярного отростка верхней челюсти передними или средними и задними альвеолярными ветвями верхнечелюстного нерва.
Одонтогенный гайморит по симптомам очень схож с другими видами синуситов. Существенное различие имеется лишь в природе возникновения болезни.
Инфекция верхнего моляра может провоцировать развитие верхнечелюстного синусита
Одонтогенный гайморит может быть как односторонним, так и двусторонним
По типу течения заболевание может быть острым и хроническим (с периодическими обострениями). Кроме того, одонтогенный гайморит развивается либо с перфорацией дна пазухи, либо без неё. В первом случае выделяют:
- перфорации после удаления зубов вблизи полости, резекции верхушек корней, операций по поводу кист и гайморитов;
- перфорации при специфических поражениях верхней челюсти;
- разрушение дна пазухи растущей опухолью;
- травматические перфорации.
Синуситы с травматической перфорацией также могут развиваться с присутствием инородного тела. Это могут быть корни больного моляра, материал пломбы или элементы внутричелюстного импланта.
К провоцирующим факторам развития инфекции слизистой носа можно отнести:
- нагноение кисты зуба;
- пародонтоз;
- глубокий кариес;
- некачественное лечение пульпита;
- периодонтит;
- перфорация стенки пазухи при удалении верхнего моляра;
- неправильная установка имплантов;
- киста зуба верхней челюсти.
Симптомы и признаки
Симптомы одонтогенного гайморита зависят от стадии заболевания. Для острой формы характерны следующие проявления:
- умеренные болевые ощущения в подглазничной области с той стороны, где развивается инфекция;
- чувство тяжести в области переносицы;
- боль при надавливании на область гайморовой пазухи;
- боль при надкусывании на верхний моляр;
- отёк слизистой носа;
- жжение дёсен;
- гнойные выделения;
Характерным для острой формы одонтогенного гайморита является стремительное ухудшение самочувствия. Больной жалуется на озноб, появляется сонливость, температура тела повышается до 40°C.
Хроническая стадия характеризуется периодически возникающими болевыми ощущениями в области воспалённой гайморовой пазухи. При этом общее состояние пациента может оставаться нормальным. Он продолжает вести привычный образ жизни, но периодически жалуется на появление выделений из носа с неприятным запахом. Отёк мягких тканей щеки, как правило, отсутствует. Надкусывание верхнего моляра может вызывать лёгкую болезненность.
Обострение хронического одонтогенного гайморита имеет схожую клиническую картину с острой формой заболевания. Часто ухудшение состояние пациента наблюдается после переохлаждения, гриппа или ОРВИ.
Диагностика
При появлении болевых ощущений и выделений из носовых пазух важно отличить одонтогенный гайморит от риногенного. Сделать это можно только путём дифференциальной диагностики, включающей следующие методы:
Рентгенологическое исследование. Для одонтогенного гайморита характерным является одностороннее снижение прозрачности пазухи. Кроме того, удаётся выявить очаг инфекции в ротовой полости.
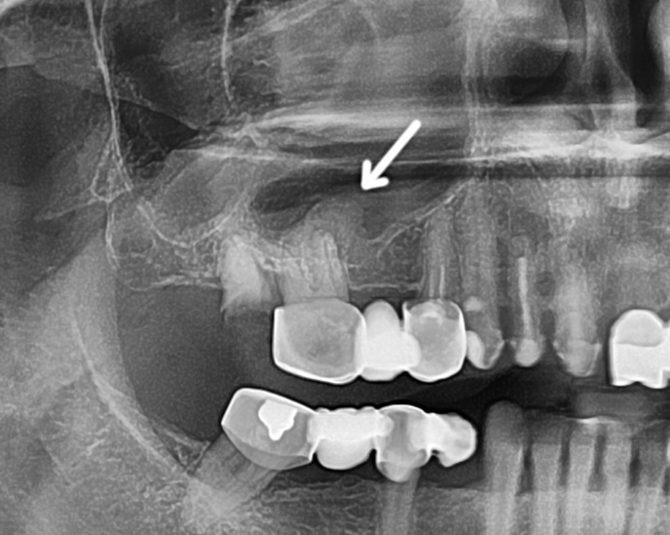
Рентгенологическое исследование — один из наиболее точных методов диагностики гайморита
- Осмотр носовых пазух. О присутствии инфекции может свидетельствовать отёк слизистой, гнойные выделения.
- Опрос пациента.
Квалифицированный специалист должен знать, как отличить острый однотогенный синусит от периодонтита, пульпита или невралгии тройничного нерва. Исследование характера симптомов, а также рентгеновских снимков носовых пазух позволяет точно поставить диагноз.
Лечение
Терапия заболевания требует комплексного подхода. Лечение проводится двумя специалистами — челюстно-лицевым хирургом и ЛОР-врачом. Изначально необходимо устранить причину развития инфекции.
Правильная терапия больного моляра верхней челюсти — половина пути к успеху.
Стоматолог удаляет больной зуб, проводит резекцию корня, устранение гранулёмы или кисты, выполняет лечение пульпита.
Ускорить процесс восстановления после болезни помогут физиотерапевтические процедуры
Возможные осложнения и последствия
Основная опасность гайморита заключается в том, что имеющаяся инфекция может проникнуть в ближайшие ткани. При несвоевременном лечении возрастает риск развития следующих патологий:
- гнойные поражения мягких тканей;
- менингит;
- киста.
Раковые заболевания носовых пазух нередко являются следствием хронического одонтогенного гайморита. Единственный способ уберечься от серьёзных последствий — своевременно обратиться за медицинской помощью.
Источник

