Одонтогенный гайморит на кт
Одонтогенный гайморит — это воспаление слизистой оболочки гайморовой пазухи в результате проникновения патогенной зубной флоры внутрь пазухи.

Автор:
Обновлено 13.08.2019 13:41
Добавлена информация о профилактике одонтогенного гайморита.
Что такое одонтогенный гайморит?
Одонтогенный гайморит — это воспаление слизистой оболочки гайморовой пазухи в результате проникновения в нее патогенной зубной флоры.
Почему может возникнуть одонтогенный гайморит
Гайморовая (верхнечелюстная) пазуха — это полость с костными стенками, которая расположена внутри верхней челюсти. Полость имеет сообщение с полостью носа через соустье, которое расположено на боковой стенке пазухи, обращенной к полости носа. Нижняя стенка имеет контакт с верхними зубами. Достаточно часто (примерно в 15% случаев) верхушка корня зуба лежит непосредственно под слизистой оболочкой дна верхнечелюстной пазухи, и между ними нет костной перегородки.
При проникновении инфекции в гайморовую пазуху возникает воспаление ее слизистой оболочки или гайморит.
Есть два пути проникновения инфекции:
- риногенный — через полость носа. В данном случае инфекция проникает из полости носа через естественное или искусственное (после операции) сообщение;
- одонтогенный — через зуб или ткани вокруг него.
Одонтогенный гайморит чаще всего развивается медленно на фоне хронической инфекции в области корня зуба. В результате хронического воспаления в области корня образуется киста, которая разрушает барьер между пазухой и зубом. Патогенные микробы постепенно проникают в слизистую оболочку пазухи, вызывая ее воспаление.
Также одонтогенный гайморит может возникнуть в результате действий стоматолога. Нередко после удаления верхнего зуба может нарушиться тонкий барьер между пазухой и полостью рта. В результате этого возникают ворота для проникновения зубной инфекции. В данном случае ключевое значение имеют анатомические особенности пациента с тонкой костной перегородкой между пазухой и корнем зуба или ее полным отсутствием.
Инфекция может проникать при чистке каналов и их пломбировании. В некоторых случаях, пломбировочный материал попадает внутрь пазухи, вызывая образование грибкового синусита, а содержащийся в пломбировочном материале цинк способствует росту плесневых грибов (Аспергилл, Мукора). Также одонтогенный гайморит может развиться после процедуры синус лифтинга и установки зубных имплантатов в верхнюю челюсть.
Симптомы
На начальной стадии одонтогенный гайморит может протекать практически бессимптомно, затем возникает заложенность носа, ощущение неприятного запаха в носу. В период обострения обычно появляются гнойные выделения из носа с неприятным запахом, появляются лицевые и головные боли, общая слабость, повышается температура тела.
Осложнения
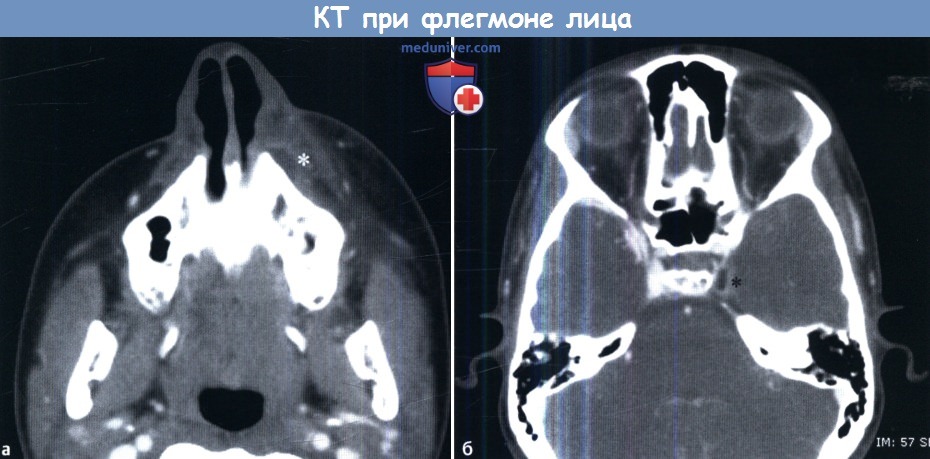
При одонтогенном гайморите возникает хронический воспалительный процесс. В пазухе появляется зубная микрофлора, не типичная для верхних дыхательных путей, которая может разрушить костную ткань. В связи с тем, что околоносовые пазухи имеют контакт с глазницей и головным мозгом, одонтогенный гайморит может приводить к тяжелым осложнениям:
- внутриглазничным (флегмона орбиты, офтальмит, неврит глазного нерва);
- внутричерепным (менингит, энцефалит, абсцесс головного мозга).
Поэтому при малейшем подозрении на данное заболевание необходимо обращение к врачу.
Диагностика
Основную роль в постановке диагноза играет компьютерная томография околоносовых пазух и верхней челюсти. На КТ снимках, в зависимости от процесса, может просматриваться разрушение костной ткани в области дна пазухи, разрежение костной ткани вокруг корня причинного зуба, разрастание слизистой оболочки пазухи. Визуализируются инородные тела (корень зуба, фрагмент зуба, пломбировочный материал, материал для синуслифтинга) в просвете пазухи.
Лечение
Для лечения одонтогенного гайморита требуется комплексный подход. Как правило, в лечении необходимо одновременное участие отоларинолога и стоматолога. Изолированная антибактериальная и консервативная терапия приводят только к временному облегчению состояния и снятию остроты процесса.
Для полного выздоровления требуется устранить очаг инфекции — удалить или лечить причинный зуб с одновременной санацией воспаленной пазухи.
При инородных включениях в пазухе (пломбировочный материал, материал для синус лифтинга, грибковые тела) необходимо их полное удаление. Для этого используют эндоскопические методики. Они позволяют удалить данные образования через полость носа. При наличии сообщения пазухи с полостью рта (ороантральный свищ), необходимо его обязательное закрытие при помощи специальных биоинертных мембран на основе коллагена и лоскутов слизистой оболочки.
Профилактика
Для того чтобы избежать заболевания, нужно регулярно осматриваться у стоматолога и лора, своевременно лечить заболевания зубов и лор-органов.
Видео: 3 самых распространенных мифов про гайморит
Источник
Синусит, связанный с простудой считается обычным явлением, но триггерами развития гайморита могут быть и больные зубы. Эта форма заболевания называется зубной или одонтогенный синусит. Возможными причинами одонтогенного гайморита может быть воспаление корня зуба, и погрешности в лечении или удалении верхних коренных зубов. В некоторой степени такая форма синусита отличается от типичного острого гайморита, поэтому лечение имеет свои особенности.
Как развивается «зубной» гайморит?
Параназальные пазухи (sinus paranasales) состоят из системы нескольких полостей в около носовом пространстве. В случае простуды, менее вентилируемые пазухи особенно подвержены развитию синусита. Верхнечелюстные пазухи (sinus maxillaris, гайморовы) относительно хорошо вентилируются. Однако дно верхнечелюстной пазухи отделяет только узкая костная пластина от коренных зубов верхней челюсти. Благодаря этой анатомии, развитие зубного (одонтогенного) синусита достаточно частое явление. Основной причиной, одонтогенного синусита может быть воспаление, которое образуется в области корней зубов, и легко распространяется на слизистую оболочку верхнечелюстной пазухи.
К числу частых возбудителей, относятся такие бактерии, как:
- Streptococcus pneumonia – стрептококк;
- Haemophilus influenza – гемофильная палочка;
- Moraxella catarrhalis – протобактерия Моракселла.
Одонтогенный верхнечелюстной синусит может также формироваться из-за удаления зубов (экстракции). Если удаляется один из верхнечелюстных моляров, с повреждением костной пластики верхней челюсти, бактерии из полости рта могут проникнуть внутрь пазухи. В этом случае говорят об образовании неестественного соединения полости рта и околоносовой пазухи – ороантральный свищ. Этот триггерный фактор считается одной из распространенных причин «зубного» синусита.
Третья дентальная причина синусита связана с воспаленными корнями, оставленными незамеченными. В результате образуются кисты, которые «прорастают» в полость пазухи.
Острый и хронический одонтогенный синусит
Эта форма синусита достаточно болезненная. Это происходит из-за связи острой формы с воспалением в области корня зуба. Однако, если всегда есть постоянные стоматологические проблемы, острый синусит может перейти в хроническое воспаление антрального отдела пазухи. Две формы синусита отличаются по своим симптомам.
Острый зубной синусит проявляется:
- Сильная пульсирующая боль;
- Отек вокруг щеки (может доходить до века);
- Покраснение носовой стенки и носовых раковин;
- Секреция из носа слизисто-гнойного характера.
Кроме того, при нажатии на пораженную область может возникнуть боль. Острый зубной синусит как правило сопровождается повышенной температурой.
Признаки хронической формы одонтогенного гайморита часто гораздо менее выражены. У некоторых пациентов симптомы вообще проявляются лишь изредка – например, в виде редких головных болей.
Диагностика «зубного» синусита
Воспаление антрального отдела может иметь несколько причин и не обязательно должно исходить от зубов. Поскольку лечение всегда должно быть причинно-следственным, врач должен поставить точный диагноз. В контексте одонтогенного синусита типично одностороннее возникновение симптомов. Другие жалобы, такие как боль, которая обычно усиливается при наклоне, являются дополнительными симптомами.
Дальнейшие исследования включают риноскопию (эндоскопию носа) и методы визуализации:
- Рентгенологические обследования;
- КТ (компьютерная томография);
- DVT (цифровая объемная томография);
Лечение «зубного» гайморита
Из-за множества причин, которые могут привести к данной форме синусита – удаление зуба (экстракция), грибковая инфекция, проникновение инородного материала в просвет гайморовой пазухи – лечение отличается. Устранение причины – основная цель данной терапии. Острое воспаление достаточно хорошо лечиться антибиотиками. Однако в случае хронического процесса они теряют свою эффективность.
Акцент в данном случае ставиться на хирургическое лечение. Возможные хирургические методы варьируются от минимально инвазивных подходов (эндоскопическая хирургия) к более обширной хирургии. К последним относятся методики по Фельдману, Абелло и др.
Кроме того, возможна временная установка дренажа (открытое соединение с полостью носа), которая необходима для улучшения вентиляции пазухи.
В любом случае выбор стратегии лечения обсуждается непосредственно со специалистом, после детального обследования.
Остались вопросы, связанные с лечением одонтогенного гайморита или необходима консультация в Москве? Отвечу Вам на них в WatsApp чате, если Вы перейдете по данной ссылке.
С уважением, врач оториноларинголог хирург к.м.н. Боклин А.К.
Источник
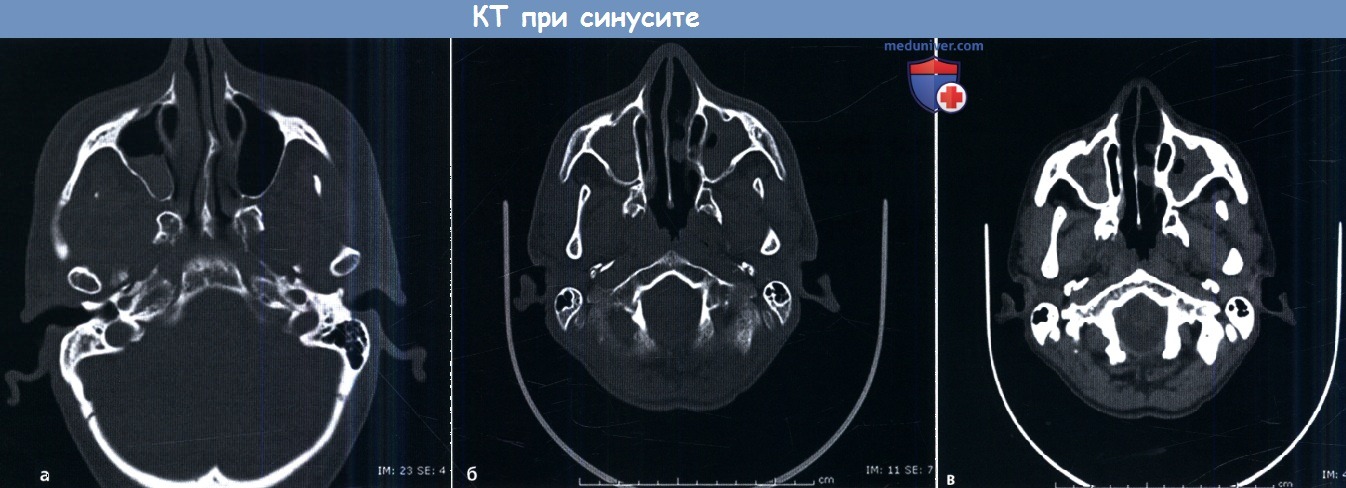
КТ при синусите (гайморите)Применение лучевых методов исследования является необходимым при неэффективности консервативной терапии или подозрении на вовлечение в процесс глазницы или внутричерепных структур. В случаях острого синусита обычно используется КТ без контраста. При высокой степени подозрения на распространение инфекции в глазницу или полость черепа выполняется МРТ с контрастным усилением и без него. Характерным диагностическим признаком острого синусита является наличие уровня воздух-жидкость, возможно наличие густого или «пузырящегося» секрета. Наиболее характерны эти признаки для поражения гайморовой пазухи. Оценить наличие уровня жидкости в лобных или решетчатых пазухах может быть сложно из-за их небольшого размера. Утолщение слизистой и полипозная ткань способны имитировать наличие уровня жидкости. И наоборот, почти полное заполнение пазухи жидкостью выглядит как крупный полип. Данные лучевых методов обследования при синусите часто неспецифичны. Заключение рентгенологов обычно содержит описание локализации и степени выраженности затемнения пазух и утолщения слизистой. Для дифференциальной диагностики острого и хронического синусита внимание необходимо обращать на костные перегородки между пазухами. Длительно текущее воспаление пазух часто сопровождается реакцией периоста и утолщением костных стенок (утолщение мукопериоста), которое иногда может быть крайне выраженным. При подозрении на хронический риносинусит КТ помогает определить наличие анатомических вариантов строения пазух, предрасполагающих к хроническому течению.
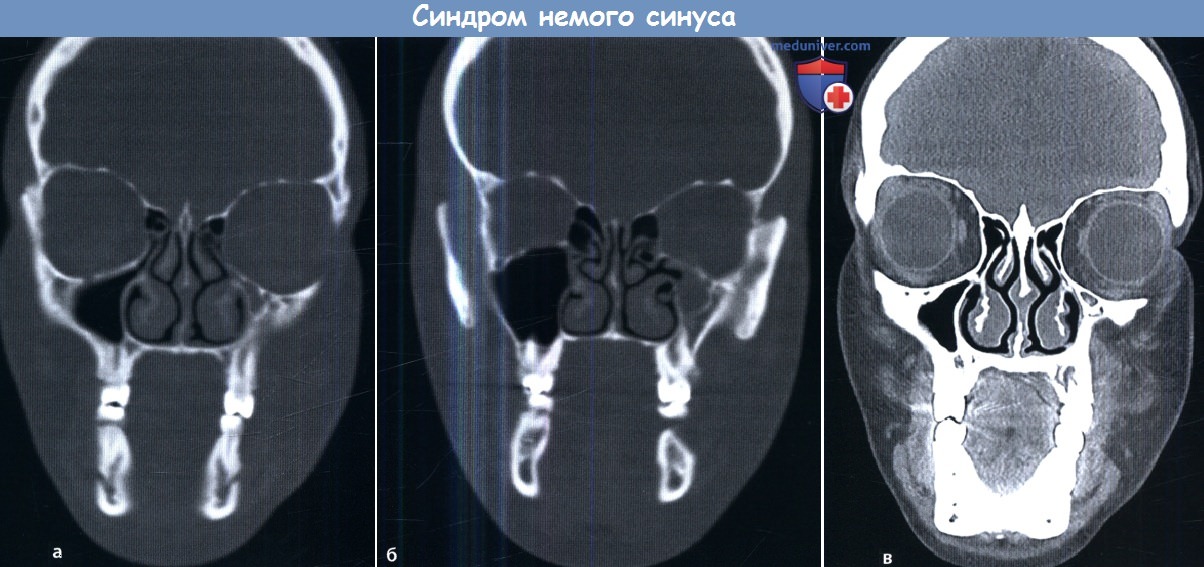
КТ является методом выбора при обследовании больного с хроническим риносинуситом, т.к. она позволяет полностью оценить костные структуры черепа. При наличии в пазухах содержимого повышенной плотности полезно использовать мягкотканное окно. Вид секрета околоносовых пазух на МРТ зависит от содержания в нем белка. Как правило, чем больше в секрете белка, тем более интенсивным будет его сигнал на Т1 и менее интенсивным на Т2. Однако если содержимое пазухи будет иметь повышенную плотность, как в случае грибкового синусита, в обоих режимах МРТ оно будет иметь черный цвет, симулируя вид здоровой пазухи. При наличии в пазухах содержимого повышенной плотности всегда необходимо исключение грибкового процесса. Также причиной обнаружения в пазухах содержимого повышенной плотности могут являться застойный секрет, кровь, опухоли. При планировании эндоскопических эндоназальных операций крайне важно учитывать локализацию утолщенной слизистой и наличие тех или иных анатомических вариантов развития. Патологические процессы околоносовых пазух нередко подразделяют на: инфундибулярный, остиомеатального комплекса, сфеноэтмоидального кармана, спорадический, полипозный, лобного кармана, одонтогенный и т.п. При инфундибулярном типе процесс ограничен верхнечелюстной пазухой и ее естественным соустьем. Проявления заболевания, затрагивающего область остиомеатального комплекса, нередко варьируют, но присутствует поражение одной из пазух, дренирующихся в эту область (верхнечелюстной, лобной, передних клеток решетчатого лабиринта).
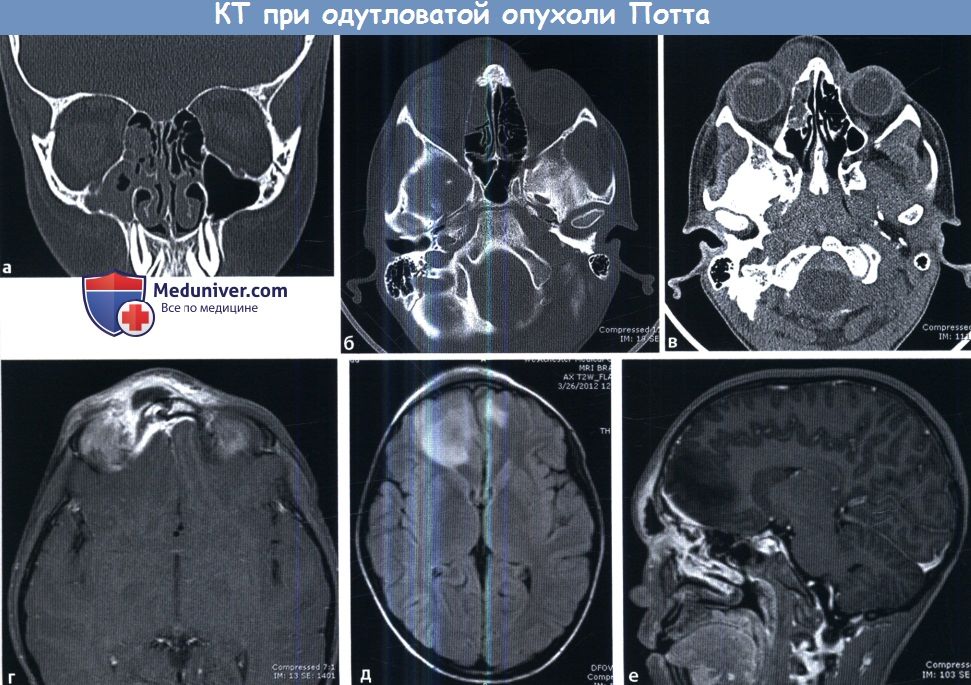
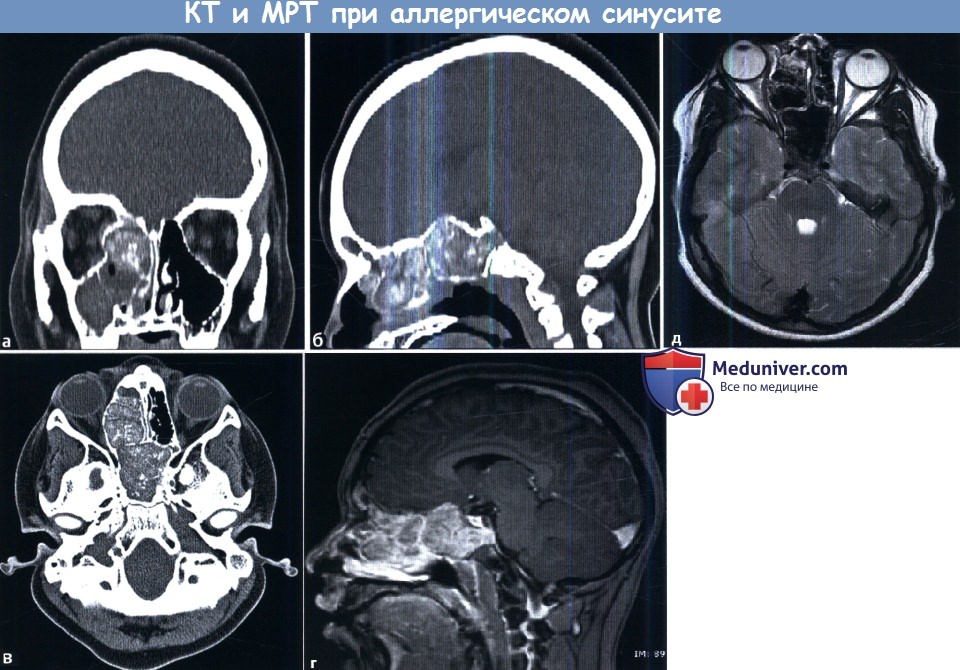
При поражении сфеноэтмоидального кармана вовлечены клиновидная пазуха и задние клетки решетчатого лабиринта. При спорадическом типе, как следует из названия, определенной схемы распространения процесса не существует. Полипозный процесс характеризуется полипозным разрастанием в просвете пазух. При поражении лобного кармана вов-леченнной оказывается лобная пазуха той же стороны. При одонтогенном процессе поражается верхнечелюстная пазуха, в ее просвете зачастую определяется яркое кистоподобное образование, исходящее из верхнечелюстного зуба. Необходимо обращать внимание на возможные осложнения риносинусита. Следует просматривать паренхиму головного мозга на наличие эпидурального или субдурального абсцесса, которые проявляются жидкостным содержимым повышенной плотности, смещающим вещество мозга. При использовании внутривенного контраста облегчается диагностика эмпиемы благодаря повышению контрастности твердой мозговой оболочки. На МРТ эмпиема характеризуется гиперинтенсивным сигналом. При этмоидите возможно распространение инфекции на глазницу. При использовании контраста необходимо оценивать кавернозные синусы на предмет их тромбоза. На КТ синус будет расширен, возможно наличие сгустка с пониженной плотностью. Вторым признаком тромбоза является увеличение ипсилатеральной верхней глазничной вены. Для диагностики патологии кавернозного синуса может использоваться и рутинная МРТ с контрастированием. Облегчает визуализацию пещеристых синусов проведение трехмерной МРТ высокого разрешения с последовательностью импульсов градиент-эхо и контрастированием. Допустимо также использование протокола турецкого седла. Следует отметить, что МР-венография не является методом выбора для визуализации кавернозных синусов. Аллергический грибковый синусит проявляется затемнением сразу нескольких пазух. Характерно агрессивное течение процесса с диффузным распространением, приводящим к изменениям костной ткани и выраженному истончению кортикального слоя. В центре пазухи возможно наличие секрета повышенной плотности. Внешний вид секрета на МРТ, как было отмечено выше, зависит от содержания в нем белка. Обычно они гипоинтенсивны в режиме Т2 и варьируют при Т1.
— Вернуться в оглавление раздела «отоларингология» Оглавление темы «КТ височных костей и пазух носа»:
|
Источник