Одонтогенный гайморит рентгенологические признаки

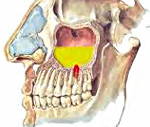
Одонтогенный гайморит – это воспаление слизистой оболочки верхнечелюстного синуса, вызванное распространением патологического процесса из первичного очага инфекции, находящегося в верхней челюсти. Основные проявления заболевания – ярко выраженная головная боль, которая усиливается при наклоне головы, выделения из носа гнойного или серозного характера, слезотечение, интоксикационный синдром. Диагностика базируется на сборе анамнестических данных, общем осмотре, риноскопии, пункции синуса и лучевых методах визуализации. Лечение включает антибиотикотерапию, промывание антисептиками, хирургическую санацию полости пазухи и первичного очага.
Общие сведения
Одонтогенный гайморит – часто встречающееся заболевание. Распространенность колеблется от 3 до 52%, в среднем патология возникает у 35-43% населения. Этот вариант поражения верхнечелюстного синуса составляет порядка 14% бактериальных инфекций, требующих лечения в отделении хирургической стоматологии. На долю данной разновидности синусита приходится 20-24% от всего количества воспалительных заболеваний челюстно-лицевой области.
Среди всех форм гайморита от 80 до 96% имеют одонтогенную этиологию. Статистически чаще заболевание наблюдается у людей с пневматическим типом строения верхнечелюстной пазухи, что связано с тонкостью костных стенок и ее внедрением в альвеолярный отросток. Мужчины и женщины страдают одинаково часто.
Одонтогенный гайморит
Причины
Эта форма синусита является осложнением воспалительного процесса в зоне зубов либо верхней челюсти. Практически всегда вызывается смешанной патогенной микрофлорой, которая может включать в себя стафилококки, стрептококки, диплококки, энтерококки, грамположительные и грамотрицательные бациллы, дрожжевые грибы. К состояниям, чаще всего осложняющимся одонтогенным гайморитом, относятся:
- Заболевания моляров и премоляров. Обычно это инфекционные поражения зубов верхней челюсти, одонтогенный периостит и остеомиелит, хронический периодонтит, гнойный пародонтит и нагноившиеся челюстные кисты.
- Эндодонтическая терапия. Заболевание может возникать в результате стоматологического лечения премоляров и моляров, в процессе которого происходит перфорация апикального отверстия, введение в полость пазухи пломбировочного материала, элементов внутрикостного имплантата и т. д.
- Травмы. Травматические повреждения зубов и/или верхней челюсти, которые сопровождаются перфорацией стенки гайморового синуса и образованием гематомы, являются наименее распространенной причиной развития данной формы гайморита.
Патогенез
Патогенез одонтогенного гайморита связан с распространением бактериальной микрофлоры и продуктов ее жизнедеятельности (токсинов) в полость гайморовой пазухи из первичных очагов инфекции – пораженных зубов или очагов в верхней челюсти. Это становится возможным из-за особенностей строения альвеолярных отростков 6 и 7 (в редких случаях – 5 и 8) верхних зубов, которые отграничены от синуса только конкой костной стенкой. В результате гнойного расплавления или механической перфорации перегородки инфекционные агенты проникают в полость синуса и вызывают воспаление слизистых оболочек.
В дальнейшем происходит обтурация природного входного отверстия пазухи. Это становится причиной нарушения вентиляции и скопления большого количества катарального или гнойного экссудата внутри костной полости. Всасывание кислорода слизистыми оболочками приводит к возникновению отрицательного давления, усиливающего отечность, развитию гиперкапнии и гипоксии, образованию большого количества недоокисленных продуктов. Создается благоприятная среда для дальнейшего размножения анаэробной микрофлоры, формируется порочный круг.
Классификация
С учетом длительности течения все одонтогенные гаймориты разделяют на три основных клинических варианта:
- Острый. Длительность заболевания составляет менее 21 дня.
- Подострый. Для этого варианта характерна продолжительность от 21 дня до 6 недель.
- Хронический. Затяжная форма болезни, при которой клинические симптомы сохраняются на протяжении 6 недель и более.
В зависимости от характера одонтогенного поражения верхнечелюстной пазухи выделяют следующие формы патологии:
- Закрытая. Характеризуется развитием воспаления без прямого соединения между первичным очагом и гайморовой пазухой. Основные причины – хронические периодонтиты и нагноение кист, вросших в синус.
- Открытая. Распространение микрофлоры из ротовой полости происходит вследствие гнойного расплавления одной из стенок полости верхнечелюстного синуса. Включает перфоративные гаймориты и осложнения остеомиелита верхней челюсти.
По характеру морфологических изменений слизистой оболочки гайморовой пазухи принято различать следующие варианты:
- Катаральный. Проявляется заполнением полости пазухи серозным экссудатом и выраженной отечностью слизистых оболочек.
- Гнойный. Отмечается образование большого количества гнойных масс, выявляются воспалительные и деструктивные изменения внутренних оболочек пазухи.
- Полипозный. Главное отличие от других вариантов – образование на слизистой оболочке синуса уплотнений, из которых позднее формируются полипы.
- Гнойно-полипозный. Представляет собой сочетание гнойной и полипозной форм.
Симптомы одонтогенного гайморита
Острый гайморит
С клинической точки зрения целесообразно выделять две формы заболевания – острую и хроническую. При остром варианте вначале появляется острая пульсирующая приступообразная головная боль, тяжесть или чувство распирания в области правой или левой верхней челюсти. Болевые ощущения также могут локализироваться в области зубов и имитировать пульпит. Боль усиливается при опускании головы.
В последующем возникает синдром общей интоксикации, который характеризуется ознобом, общей слабостью, разбитостью, лихорадкой до 38,5-39,5° C и ознобом. Процесс пережевывания пищи становится резко болезненным, зубы ощущаются как значительно более длинные, чем есть на самом деле. У многих больных нарушается носовое дыхание, теряется способность различать запахи, развивается фотофобия и усиленное слезоотделение. Выявляется односторонний насморк, который сопровождается выделением большого количества слизи и/или гнойных масс.
Хронический гайморит
При хроническом одонтогенном гайморите клиническая картина развивается постепенно. Течение патологии волнообразное, обострения возникают после переохлаждения или перенесенных острых вирусных заболеваний верхних дыхательных путей. Первичный признак – интенсивная односторонняя головная боль или ярко выраженное чувство тяжести. К этому симптому почти сразу присоединяется боль в верхнечелюстной области с иррадиацией в орбиту, височную и лобную область, прилегающие верхние зубы.
Выделения из носа могут иметь различный характер и объем – от обильных до скудных, от серозных до гнойных. Наибольшее количество выделений обычно отмечается утром и постепенно снижается в течение суток. Характерный симптом – усиление гноетечения при прижатии нижней челюсти к груди. При негнойных формах и образовании свищей выделения могут отсутствовать.
Осложнения
К наиболее распространенным осложнениям одонтогенного гайморита относятся менингит, флегмона орбиты, и тромбоз венозного синуса. Их возникновение обусловлено распространением патогенной флоры через переднюю лицевую и глазничную вены в полость орбиты, сигмовидный синус и венозную систему головного мозга. В тяжелых случаях на фоне отсутствия своевременного лечения развивается диффузный остеомиелит верхней челюсти, который приводит к деструкции кости и образованию выраженного косметического дефекта. Реже у больных возникает сепсис, поражение миокарда и почек. Генерализация инфекции связана с попаданием бактериальных агентов и их токсинов в системный кровоток.
Диагностика
Диагностика одонтогенного гайморита основывается на комплексном анализе анамнестических сведений, результатах клинических и вспомогательных методов исследований. Постановка диагноза и ведение пациента, как правило, осуществляется совместно отоларингологом и челюстно-лицевым хирургом. Полный перечень диагностических мероприятий включает в себя:
- Сбор жалоб и анамнеза. При опросе пациента наряду с детализацией специфических жалоб важно уточнить наличие имеющихся или ранее перенесенных стоматологических заболеваний, суть недавно выполненных терапевтических мероприятий в области верхней челюсти.
- Общий осмотр. Позволяет выявить припухлость околоносовой области и щеки, покраснение кожных покровов с больной стороны. При пальпации и перкуссии гайморовой пазухи и скуловой кости наблюдается усиление болевых ощущений.
- Переднюю риноскопию. При визуальном осмотре носовой полости со стороны пораженного синуса определяется гиперемия и отечность слизистой оболочки средней и/или нижней носовой раковины. Возможно выделение экссудата из-под свободного края средней раковины.
- Зондирование верхнечелюстной полости. Дополнение к риноскопии, позволяющее определить наличие гнойного содержимого в верхнечелюстном синусе при закупорке его природного дренажного отверстия.
- Пункцию гайморовой пазухи. Сочетает в себе диагностическую и терапевтическую цели, так как позволяет идентифицировать даже небольшое количество патологического содержимого в синусе, а затем провести промывание антисептическими средствами.
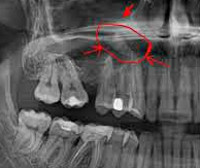
- Рентгенографию придаточных пазух носа. На рентгенограмме выявляется затемнение полости синуса и наличие горизонтального уровня жидкости. Для установления этиологии проводится рентгенография зубов с пораженной стороны.
- Лабораторные анализы. В общем анализе крови обнаруживается лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение СОЭ. При наличии гнойных выделений с целью определения конкретного возбудителя и его чувствительности к антибиотикам выполняется бактериологическое исследование.
Дифференциальная диагностика проводится с риногенным и аллергическим гайморитом, раком верхнечелюстной пазухи. Для первых двух заболеваний характерно вовлечение в патологический процесс обеих гайморовых пазух, отсутствие связи со стоматологическими патологиями или манипуляциями. Развитие клинической симптоматики при риногенном гайморите происходит на фоне заболеваний полости носа, при аллергическом варианте – после контакта с аллергеном или во время сезонного обострения. При злокачественной опухоли симптомы прогрессируют постепенно, интоксикационный синдром и выделение гнойных масс или серозного экссудата из носа отсутствуют.

КТ придаточных пазух носа. Тотальное снижение пневматизации правой в/челюстной пазухи на фоне нарушения целостности и элевации ее дна (красная стрелка) вблизи корней 1-го моляра (синяя стрелка).
Лечение одонтогенного гайморита
Терапевтическая тактика во многом зависит от варианта болезни. Лечение острой формы при отсутствии тяжелой стоматологической патологии проводится в условиях поликлиники. При хроническом воспалении гайморовой пазухи зачастую требуется госпитализация в стационар с последующей операцией. К основным терапевтическим мероприятиям относятся:
- Антибактериальная терапия. Применяется независимо от формы и этиологии гайморита. До получения результатов бактериального посева назначаются антибиотики широкого спектра действия, после – препараты, к которым проявила чувствительность высеянная микрофлора.
- Промывание антисептиками. Введение антисептических растворов выполняется через сформировавшийся дефект в нижней челюсти или путем диагностической пункции при помощи иглы Куликовского. После промывания устанавливается дренаж полости синуса.
- Хирургическое лечение. Применяется при хронических и полипозных формах поражения. Оперативное вмешательство (гайморотомия) проводится по методике Колдуэлла-Люка. Его суть заключается в санации полости пазухи, иссечении патологически измененной слизистой оболочки и формировании искусственного соустья с носовой полостью.
Прогноз и профилактика
Прогноз при одонтогенном гайморите зависит от своевременности и рациональности лечебных мероприятий. При правильно подобранной терапии лечение острой формы заболевания занимает 7-14 дней, исходом становится выздоровление. При хроническом варианте комплексное лечение может длиться до 3 недель с последующей ремиссией или полным выздоровлением.
Профилактические мероприятия заключаются в своевременной санации очагов инфекции, предотвращении травм лицевой области, соблюдении рекомендаций стоматолога или челюстно-лицевого хирурга после перенесенных оперативных вмешательств.
Источник
Одонтогенный гайморит — это воспаление слизистой оболочки гайморовой пазухи в результате проникновения патогенной зубной флоры внутрь пазухи.

Автор:
Обновлено 13.08.2019 13:41
Добавлена информация о профилактике одонтогенного гайморита.
Что такое одонтогенный гайморит?
Одонтогенный гайморит — это воспаление слизистой оболочки гайморовой пазухи в результате проникновения в нее патогенной зубной флоры.
Почему может возникнуть одонтогенный гайморит
Гайморовая (верхнечелюстная) пазуха — это полость с костными стенками, которая расположена внутри верхней челюсти. Полость имеет сообщение с полостью носа через соустье, которое расположено на боковой стенке пазухи, обращенной к полости носа. Нижняя стенка имеет контакт с верхними зубами. Достаточно часто (примерно в 15% случаев) верхушка корня зуба лежит непосредственно под слизистой оболочкой дна верхнечелюстной пазухи, и между ними нет костной перегородки.
При проникновении инфекции в гайморовую пазуху возникает воспаление ее слизистой оболочки или гайморит.
Есть два пути проникновения инфекции:
- риногенный — через полость носа. В данном случае инфекция проникает из полости носа через естественное или искусственное (после операции) сообщение;
- одонтогенный — через зуб или ткани вокруг него.
Одонтогенный гайморит чаще всего развивается медленно на фоне хронической инфекции в области корня зуба. В результате хронического воспаления в области корня образуется киста, которая разрушает барьер между пазухой и зубом. Патогенные микробы постепенно проникают в слизистую оболочку пазухи, вызывая ее воспаление.
Также одонтогенный гайморит может возникнуть в результате действий стоматолога. Нередко после удаления верхнего зуба может нарушиться тонкий барьер между пазухой и полостью рта. В результате этого возникают ворота для проникновения зубной инфекции. В данном случае ключевое значение имеют анатомические особенности пациента с тонкой костной перегородкой между пазухой и корнем зуба или ее полным отсутствием.
Инфекция может проникать при чистке каналов и их пломбировании. В некоторых случаях, пломбировочный материал попадает внутрь пазухи, вызывая образование грибкового синусита, а содержащийся в пломбировочном материале цинк способствует росту плесневых грибов (Аспергилл, Мукора). Также одонтогенный гайморит может развиться после процедуры синус лифтинга и установки зубных имплантатов в верхнюю челюсть.
Симптомы
На начальной стадии одонтогенный гайморит может протекать практически бессимптомно, затем возникает заложенность носа, ощущение неприятного запаха в носу. В период обострения обычно появляются гнойные выделения из носа с неприятным запахом, появляются лицевые и головные боли, общая слабость, повышается температура тела.
Осложнения
При одонтогенном гайморите возникает хронический воспалительный процесс. В пазухе появляется зубная микрофлора, не типичная для верхних дыхательных путей, которая может разрушить костную ткань. В связи с тем, что околоносовые пазухи имеют контакт с глазницей и головным мозгом, одонтогенный гайморит может приводить к тяжелым осложнениям:
- внутриглазничным (флегмона орбиты, офтальмит, неврит глазного нерва);
- внутричерепным (менингит, энцефалит, абсцесс головного мозга).
Поэтому при малейшем подозрении на данное заболевание необходимо обращение к врачу.
Диагностика
Основную роль в постановке диагноза играет компьютерная томография околоносовых пазух и верхней челюсти. На КТ снимках, в зависимости от процесса, может просматриваться разрушение костной ткани в области дна пазухи, разрежение костной ткани вокруг корня причинного зуба, разрастание слизистой оболочки пазухи. Визуализируются инородные тела (корень зуба, фрагмент зуба, пломбировочный материал, материал для синуслифтинга) в просвете пазухи.
Лечение
Для лечения одонтогенного гайморита требуется комплексный подход. Как правило, в лечении необходимо одновременное участие отоларинолога и стоматолога. Изолированная антибактериальная и консервативная терапия приводят только к временному облегчению состояния и снятию остроты процесса.
Для полного выздоровления требуется устранить очаг инфекции — удалить или лечить причинный зуб с одновременной санацией воспаленной пазухи.
При инородных включениях в пазухе (пломбировочный материал, материал для синус лифтинга, грибковые тела) необходимо их полное удаление. Для этого используют эндоскопические методики. Они позволяют удалить данные образования через полость носа. При наличии сообщения пазухи с полостью рта (ороантральный свищ), необходимо его обязательное закрытие при помощи специальных биоинертных мембран на основе коллагена и лоскутов слизистой оболочки.
Профилактика
Для того чтобы избежать заболевания, нужно регулярно осматриваться у стоматолога и лора, своевременно лечить заболевания зубов и лор-органов.
Видео: 3 самых распространенных мифов про гайморит
Источник
Одонтогенный гайморит – это воспалительное заболевание слизистой верхнечелюстной пазухи, причиной которого является инфекция от верхних жевательных зубов. У детей данное заболевание встречается крайне редко, так как молочные зубы не контактируют с пазухой.
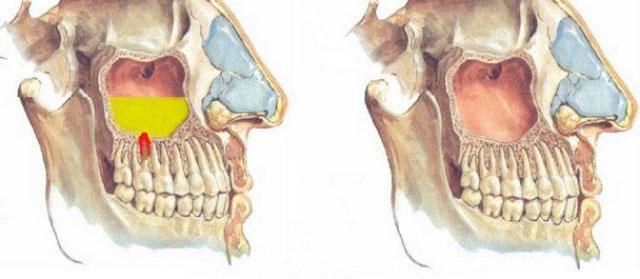
Развитие патологии обусловлено анатомическими особенностями строения гайморовой пазухи, которая прилежит к корням верхних задних зубов. Наиболее часто инфицированные вторые премоляры и первые моляры являются причиной одонтогенного синусита, однако и первые премоляры, вторые и третьи моляры и даже клыки могут привести к развитию данного заболевания.
Причинные факторы
Именно микроорганизмы являются основной причиной воспалительного процесса в пазухе. Одонтогенному гаймориту всегда предшествуют другие одонтогенные острые и хронические заболевания, например:
- Апикальный периодонтит.
- Периостит или остеомиелит челюсти.
- Нагноение корневой кисты.
Причиной синусита также могут быть:
- Травматичное удаление зуба.
- Перфорация дна верхнечелюстной пазухи.
- Проталкивание в нее фрагментов зуба или кости.
- Последствия эндодонтического лечения верхних жевательных зубов (выведение пломбировочного материала в пазуху).
- Операции, совершаемые в костной ткани (например, резекция верхушки корня).
Клиника и диагностика
Клиническая картина заболевания зависит от стадии воспалительного процесса – острой или хронической.
Острая фаза
В большинстве случаев нарушено общее состояние больного – высокая температура тела, головная боль, слабость и недомогание, потеря аппетита.
Пациенты жалуются на заложенность носа и постоянные выделения с одной стороны, затрудненное дыхание, чувство тяжести и распирания в верхней челюсти, различной интенсивности боли, которые отдают в лобную, височную и затылочную область. Нередко у больного снижено обоняние. Также пациент отмечает болевые ощущения в причинном зубе верхней челюсти, которые усиливаются при жевании.

Отек мягких тканей щеки наблюдается далеко не у всех пациентов. На воспалительный процесс могут реагировать лимфоузлы – развивается подчелюстной лимфаденит.
При осмотре ротовой полости удается обнаружить причинный зуб, который может быть разрушенным или под пломбой/коронкой. Перкуссия зуба болезненна, отмечается отек и покраснение слизистой оболочки в области его верхушки. Нередко обнаруживаются признаки периостита, остеомиелита, обострения радикулярной кисты.
В полости носа также определяется воспаление слизистой, средний носовой ход может быть заполнен гнойным отделяемым. При постукивании по передней стенке пазухи пациент отмечает болезненность.
Для постановки диагноза «синусит» проводят рентгенографию пазух. На снимках видно затемнение пазух, его интенсивность различна. Для подтверждения диагноза «одонтогенный гайморит» необходимо найти источник одонтогенной инфекции, то есть причинный зуб. Проводят рентгенологическое исследование верхних жевательных зубов, при котором определяются признаки апикального периодонтита причинного зуба.
Однако диагноз можно считать подтвержденным только при совокупности клинических и рентгенологических признаков.
Хроническая фаза
Хроническая форма одонтогенного синусита может наблюдаться после перенесенного острого, однако чаще данный процесс развивается как первично-хронический.
Иногда из анамнеза удается установить, что раньше наблюдались признаки острого воспаления пазухи.
Данная стадия заболевания нередко протекает бессимптомно, как со стороны носовой полости, так и со стороны причинных зубов. Общее состояние не нарушено.
Некоторых пациентов беспокоят периодические выделения из одной половины носа, головные боли, чувство тяжести в верхней челюсти.
В полости рта обнаруживается зуб под коронкой или пломбой, он может быть разрушенным. Постукивание по нему не всегда болезненно, острые воспалительные явления со стороны слизистой оболочки преддверия также могут отсутствовать.
Хронический процесс может обостряться вследствие скопления большого количества экссудата в пазухе или затруднении его оттока. В таком случае усиливаются боли (в том числе головные), может наблюдаться иррадиация по ходу ветвей тройничного нерва.
Диагноз ставится на основании клинических и рентгенологических симптомов, данных анамнеза. Лучше всего провести компьютерную томографию, на которой будет видна степень пневматизации пазух, рентгенологические изменения на верхушках причинных зубов, соотношение их корней с пазухой.
Дифдиагностика
В первую очередь необходимо определить причину развития синусита, от чего будет зависеть и тактика лечения. Гайморит может быть одонтогенным (инфекция от зуба) или риногенным (инфекция из полости носа), необходимо их дифференцировать.
- Так при одонтогенном синусите воспаление пазухи одностороннее (все симптомы – боли, чувство распирания и тяжести, выделения из носа – все это наблюдается с одной стороны).
- При одонтогенном процессе всегда есть причинный зуб с явлениями апикального периодонтита. Если все зубы здоровы (клинически и рентгенологически), нужно больше склоняться к риногенному синуситу.
- Наличие перфорации дна верхнечелюстной пазухи и сообщение с полостью рта (после удаления зуба) являются характерными признаками одонтогенного воспаления.
- Риногенный гайморит, как привило, охватывает все стенки пазухи, в то время как воспалительный процесс от зуба приводит к изолированному поражению (нижней, передний или наружной стенки).
Лечение
Самый важный момент лечения одонтогенного гайморита – удаление источника инфекции (причинного зуба).
При остром процессе усилия врачей (стоматологов и ЛОРов) направлены на купирование воспалительных явлений, для чего создается отток гнойного экссудата (через лунку удаленного зуба, и дополнительно через прокол пазухи) и проводится обработка синуса антисептиками и антибиотиками.
Пациенту назначается курс противомикробной терапии, сосудосуживающие капли в нос. Особое внимание уделяют заживлению лунки удаленного зуба, однако, несмотря на усилия врачей в некоторых случаях на слизистой оболочке образуются свищи, идущие от гайморовой пазухи в полость рта. Это не является врачебной ошибкой, это особенности заживления лунок зубов, являющихся причиной гнойного гайморита.
В стадии стихания воспалительной реакции пациента направляют на физиолечение (электрофорез с калия йодидом, СВЧ- и УВЧ-терапия).
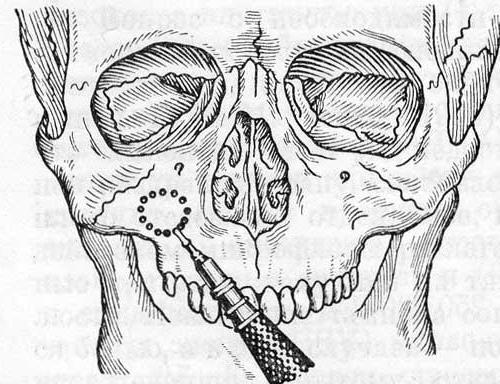
Объем врачебных манипуляций при лечении хронического гайморита одонтогенного характера определяется длительностью заболевания, распространенностью патологического процесса в пазухе.
Так, недавний хронический процесс можно устранить лишь одним удалением причинного зуба и пункцией пазухи с промыванием лекарственными препаратами.
При образовании патологических очагов (полипов) требуется операция на гайморовой пазухе – гайморотомия. Объем хирургического вмешательства определяется размерами патологически разросшихся тканей в пазухе: при ограниченном процессе проводят щадящую гайморотомию, при значительном поражении пазухи – радикальную операцию (по Колдуэллу-Люку).
Советуем прочитать: Способы лечения острой и хронической формы одонтогенного остеомиелита
Источник

