Охват прививками против кори детей

→
Эпидемиологический надзор
→

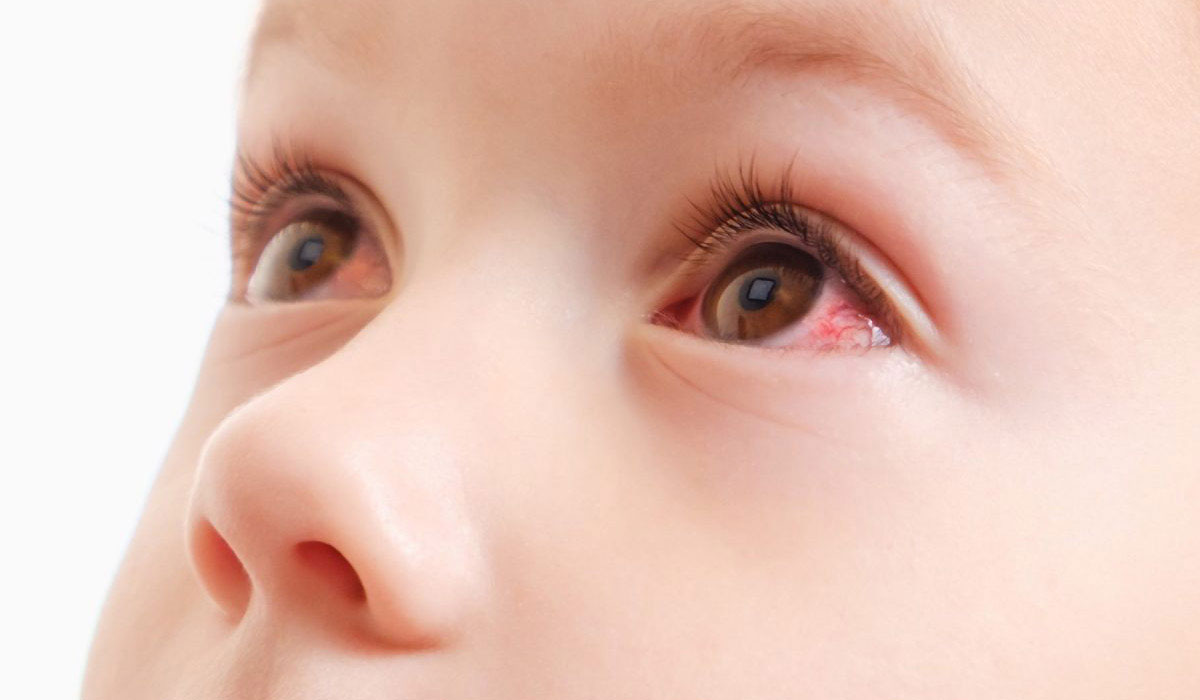
Корь – это острое инфекционное вирусное заболевание с воздушно-капельным путем передачи. Вирус кори при попадании в организм человека поражает верхние дыхательные пути и конъюктиву глаза. Клиническая картина кори характеризуется острым началом, подъемом температуры до 38оС и выше, появлением кашля и/или насморка, конъюнктивита, общей интоксикации организма, через 3-4 дня наступает поэтапное высыпание пятнисто-папулезной сливной сыпи (1 день – лицо, шея; 2 день – туловище; 3 день – ноги, руки) и пигментация. Заболевание корью может протекать с различной степенью тяжести от легких до тяжелых форм, возможно атипичное и стертое течение кори. Тяжесть течения инфекции зависит от иммунного статуса человека и наличия сопутствующих заболеваний. У некоторых больных могут развиваться тяжелые осложнения в виде бронхита, пневмонии, поражений роговицы глаза в форме кератоконъюктивита. Тяжелейшим осложнением кори является поражение центральной нервной системы (энцефалит, менингоэнцефалит), который наблюдается у 1 на 1000 больных корью (у лиц с ослабленной иммунной системой энцефалит наблюдался в 20% случаев). Тяжелые формы заболевания развиваются у лиц с различными иммунодефицитными состояниями. Чаще тяжелая клиника кори и осложнения отмечаются у взрослых и не привитых против кори детей.
Заболевание опасно для беременных. Если беременная женщина заболела корью, то вероятность выкидыша и патологий плода составляет около 20%.
Корь, даже не осложненная, резко ослабляет организм, приводя к анергии – отсутствию сопротивляемости организма на негатиное влияние внешней среды.
Источником инфекции при кори является больной человек, который выделяет вирус в воздух в течение 5 дней до появления и 5 дней после появления сыпи. Наиболее опасны больные в начальном периоде заболевания. Вирус кори выделяется больным человеком при кашле, чихании, плаче, что способствует быстрому распространению инфекции. Вирус кори может переноситься потоками воздуха, поэтому можно заразиться не только при тесном общении, но и при нахождении в одном помещении с больным человеком на довольно большом расстоянии друг от друга. Вирус отличается высокой контагиозностью (заразительностью), поэтому способен заразить человека даже малой дозой. Восприимчивость к кори считается всеобщей. Заболеваемость среди неиммунных людей составляет 98-100%. Раньше корь относили к детским инфекциям, так как в допрививочный период корью переболевало практически все детское население, у детей формировался пожизненный иммунитет и взрослые не боли. В современный период корью болеют неиммунные дети и взрослые.
ПРФИЛАКТИКА КОРИ. Единственным эффективным методом профилактики кори является иммунизация. В нашей стране прививки против кори в рамках плановой иммунизации начаты с 1968 года. Многолетний опыт массовой иммунизации детей против кори показал ее высокую эффективность в снижении заболеваемости. Если в допрививочный период в стране среднемноголетний уровень заболеваемости составлял 933,6 на 100 тыс. населения, то в 2000 г. — 3,15 на 100 тыс. населения. Достигнутые успехи в снижении заболеваемости корью позволили Российской Федерации принять участие в реализации глобальной цели, поставленной Всемирной организацией здравоохранения перед мировым сообществом – ликвидация кори. Главной задачей в реализации поставленной цели является – максимальный охват прививками против кори детей и неиммунных взрослых.
Плановые прививки против кори в нашей стране проводятся контингентам, включенным в национальный календарь прививок. Последний действующий календарь утвержден приказом Министерства здравоохранения и социального развития Российской Федерации от 31.01.2011 № 51-н. Первую прививку против кори (вакцинация) дети получают в 12 месяцев (в 1 год), ревакцинацию в 6 лет; дети в возрасте 15-17 лет, взрослые до 35 лет не привитые ранее, не имеющие сведений о прививках и не болевших ранее корью, подлежат двукратной иммунизации с интервалом не менее 3-х месяцев между прививками, лица, привитые ранее однократно, подлежат также дополнительной однократной иммунизации. Прививки для населения проводится бесплатно в амбулаторно- поликлинических учреждениях по месту жительства, учебы, работы.
Вакцины для плановой иммунизации закупаются за счет средств федерального бюджета и поставляются в субъекты Российской Федерации.
Иммунизация детей (вакцинация и ревакцинация) в плановом порядке в настоящее время проводится отечественной паротитно-коревой вакциной, которая формирует иммунитет от двух инфекций: кори и эпидемического паротита. Вакцина мало реактогенна. У большинства детей вакцинальный процесс протекает бессимптомно. У части детей с 4 по 18 сутки после введения вакцины могут наблюдаться температурные реакции и катаральные явления со стороны носоглотки (легкая гиперемия зева, ринит), продолжающиеся 1-3 суток. В очень редких случаях в эти же сроки возникает кратковременное (2-3 суток) незначительное увеличение околоушных желез, общее состояние при этом не нарушается. В единичных случаях наблюдается легкое недомогание и кореподобная сыпь. Местные реакции, как правило, отсутствуют. В единичных случаях развивается незначительная гиперемия кожи и слабо выраженный отек, которые проходят через 1-3 суток без лечения. К осложнениям, которые развиваются крайне редко, относятся и аллергические реакции, возникающие в первые 24-48 часов у детей с измененной реактивностью.
Противопоказанием к введению вакцины являются:
тяжелые формы аллергических реакций на аминогликозиды (гентамицина сульфат) и на куриные яйца;
первичные иммунодефицитные состояния, злокачественные заболевания крови и новообразования;
сильная реакция (подъем температуры выше 40°С, отек, гиперемия более 8 см в диаметре в месте введения вакцины) или осложнение на предыдущее введение вакцины;
беременность.
ВИЧ-инфицирование не является противопоказанием к вакцинации.
Предупреждения
Прививки проводятся:
после острых инфекционных и неинфекционных заболеваний, обострении хронических заболеваний – по окончании острых проявлений заболевания;
при нетяжелых формах ОРВИ, острых кишечных заболеваниях и др. – сразу после нормализации клинического состояния;
после проведения иммуносупрессивной терапии прививку проводят через 3-6 мес после окончания лечения;
Вакцинация может быть проведена одновременно (в один день) с другими календарными прививками (против полиомиелита, гепатита В, коклюша, дифтерии, столбняка) или не ранее, чем через 1 месяц после предшествующей прививки.
Иммунизация взрослых в плановом порядке проводится отечественной коревой вакциной. Эта же вакцина используется для иммунизации населения по эпидпоказаниям. По своим характеристикам она сходна с вышеописанной паротитно-коревой вакциной.
Для обеспечения надежной защиты от кори и ее распространения среди населения необходим высокий уровень охвата прививками против кори детей и неиммунных взрослых (не болевших корью, не привитых ранее, или привитых однократно, т.к. одна доза вакцины не позволяет сформировать длительный иммунитет). В Российской Федерации установлен минимальный охват прививками населения на территории муниципального образования для обеспечения популяционного иммунитета к кори достаточного для предупреждения распространения инфекции: охват детей должны быть плановой вакцинацией и ревакцинацией – не менее 95%, взрослых в возрасте 18-35 лет – не менее 90%.
Иммунизация по эпидпоказаниям проводится в эпидочагах кори всем контактным не привитым ранее, не болевшим согласно медицинской документации, взрослым привитым однократно. Для лиц имевшим непосредственный контакт с больным корью прививки должны быть проведены в течение 72 часов, иммунизация в более поздние сроки может привести в отдельных случаях к заболеванию привитого по эпидпоказаниям.
Многие взрослые указывают на факт переболевания корью в детстве и отказываются от проведения прививок, вместе с тем обязательная лабораторная диагностика кори введена в Российской Федерации с 2003 года, поэтому лица якобы болевшие корью ранее могли переболеть другим заболеванием, протекающим с экзантемными высыпаниями и сходной клинической картиной (краснуха, мононуклеоз, энтеровирусная инфекция и другие). При отсутствии достоверных данных для установления факта перенесенной ранее кори можно провести серологические исследования сыворотки крови методом иммуноферментного анализа (ИФА) на определении антител класса G, данные антитела формируются у человека после встречи с вирусов кори, как после перенесенного заболевания, так и после иммунизации. При отсутствии у человека антител класса G к кори или их титр недостаточен для защиты от заболевания необходимо сделать прививку.
Наличие в популяции людей неиммунных к кори, в том числе не привитых, создает риск для сохранения циркуляции вируса, для формирования эпидемических очагов с вовлечением не привитых лиц. Не привитые дети и взрослые – мишени для вируса кори.
Для чего важно прививаться и быть защищенными молодым женщинам детородного возраста, планирующих иметь детей? Во-первых, как было вышесказано, заболевание опасно для беременных, вероятность выкидыша и патологий плода составляет около 20%. Во-вторых, новорожденный малыш рожденный от неиммунной к кори матери, не получит защитных коревых антител, в результате он будет подвергаться максимальному риску заболевания инфекцией до 12 мес.жизни пока не получит прививку в 1 год. О том, что многие молодые женщины не привиты против кори или неиммунны свидетельствует факт высокого уровня заболеваемости корью детей до 1 года. Так, только в октябре т.г. в крае заболели корью 10 маленьких детей. Для профилактики кори у маленьких детей при контакте с больными корью и у лиц с противопоказаниями к прививкам вводится иммуноглобулин содержащий готовые антитела.
Могут ли болеть корью привитые люди? В единичных случаях могут, это связанно с индивидуальными особенностями формирования постпрививочного иммунитета, у людей возможны иммунодефицитные состояния, которые влияют и на работу иммунокомпетентных органов. У некоторых людей может отсутствовать выработка антител на введенную вакцину, у некоторых уровень вырабатываемых антител не достаточен для эффективной защиты организма при встрече с вирусом, у некоторых идет угасание иммунитета со временем (по истечении 8-10 лет после прививки). Замечено, что корью могут заболеть взрослые, у которых с момента получения коревых прививок в детском возрасте прошло более 10 лет, что говорит об угасании иммунитета. Корью в редких случаях могут заболеть привитые по контакту в эпидочагах, если прививка проведена позднее 72 часов с момента контакта с больным и это контакт был достаточно тесным.
Источник
ЭФФЕКТИВНОСТЬ ВАКЦИНАЦИИ ПРОТИВ КОРИ И ЭПИДЕМИЧЕСКОГО ПАРОТИТА
В.В. Зверев, Н.В. Юминова
НИИ вирусных препаратов РАМН, г. Москва
Корь и эпидемический паротит – широко распространенные детские вирусные заболевания, которые могут протекать как в острой, так хронической формах и вызывать тяжелые осложнения: энцефалит и пневмонию (корь); менингит, орхит с последующим бесплодием (паротит). Кроме того, известно, что перенесенные в детстве корь и эпидемический паротит могут приводить к возникновению панкреатита с последующим развитием у ряда переболевших инсулинзависимого сахарного диабета. В некоторых странах мира корь до последнего времени являлась одной из основных причин детской заболеваемости и смертности. Всего в мире от кори и ее осложнений умирает около 1 млн. человек в год. Кроме того, показано, что корь оказывает влияние на смертность не только в период, следующий непосредственно за инфекцией, но также и в более поздний период времени. В некоторых странах Африки смертность среди детей, перенесших корь в возрасте до одного-двух лет почти в 10 раз выше, чем среди детей до двух лет с этой инфекцией не встречавшихся. Нельзя не сказать о таком тяжелом заболевании, вызываемом этим вирусом, как подострый склерозирующий панэнцефалит (6-22 случаев на 1 млн. заболевших). По имеющимся данным возможен вклад латентной коревой инфекции в этиологию и других хронических заболеваний, таких как системная красная волчанка, болезнь Педжета, рассеянный склероз, гломерулонефрит.
Корь и эпидемический паротит относятся к управляемым инфекциям, и основным методом борьбы с ними служит вакцинация против этих заболеваний в детском возрасте. После того, как с середины 60-х годов начала проводиться массовая вакцинация против кори, заболеваемость ею во многих странах мира резко сократилась. В нашей стране была разработана и с 1967 года успешно применяется живая вакцина против кори на основе оригинального вакцинного штамма Л-16, селекционированного акад. А.А. Смородинцевым. В настоящее время живая противокоревая вакцина выпускается Московским предприятием по производству бактерийных препаратов, она обладает высоким качеством и низкой реактогенностью. Применение этой вакцины позволило снизить заболеваемость корью с 1000 случаев в 1967 до 2,0 на 100 тыс. населения в 1997 году (табл.). Однако, несмотря на очевидные успехи в вакцинопрофилактике кори, складывающуюся эпидемиологическую ситуацию в нашей стране в последние 10 лет однозначно оценить нельзя. В последнее время корью часто болеют взрослые, у которых заболевание протекает более тяжело, чем у детей, и более часто сопровождается различными осложнениями. Недостаточен охват детей вакцинацией и ревакцинацией против кори. В 1995-1998 годы охват своевременной первичной прививкой против кори составил 78-93%, ревакцинировалось же всего около 74-84% подлежащих ревакцинации детей. В то же время, по нашим данным, в силу различных причин, не защищенными против кори остается свыше 5-10% привитых детей, а около 10% привитых имеют противокоревые антитела в низких титрах. Для ликвидации этого заболевания процент лиц иммунных к вирусу кори должен составлять не менее 90-95%. Необходимо также учесть, что каждые 5-6 лет происходит подъем заболевания корью, который и случился в 1998 г. и начале 1999 г., когда заболеваемость корью составила в 25 регионах страны более 5 случаев на 100 тыс. населения, а в Чувашской республике и Краснодарском крае 98 и 32 на 100 тыс. населения соответственно.
В последние годы отмечается неуклонный рост заболеваемости эпидемическим паротитом. Число больных паротитом в России в период с 1992 по 1998 г.г. выросло в три раза и составляло 98,9 случаев на 100 тыс. населения (табл.). И только в 1999 г. наметилась тенденция к снижению заболеваемости, которая составила в 1999 г. 48 случаев на 100 тыс. населения. Особенно неблагополучная ситуация сложилась в Республиках Карелия и Чувашия, Архангельской, Ленинградской, Псковской, Ивановской, Рязанской областях и г. Санкт-Петербурге, в которых показатели заболеваемости в 1997 году составили от 144 до 627 на 100 тыс. населения, превысив среднефедеральный уровень в 3-10 раз. Необходимо учитывать, что в 25-30% случаев эпидемический паротит может протекать в инаппарантной форме, поэтому истинный уровень заболеваемости значительно выше приведенных статистических данных. Как показали исследования, проведенные сотрудниками НИИ вирусных препаратов РАМН с использованием разработанных в институте диагностических тест-систем, в ряде детских коллективов в г. Москве и других районах нашей страны около 40% детей дошкольного и младшего школьного возраста не имеет защитных антител к вирусу эпидемического паротита. Кроме того, необходимо отметить, что в последние годы заболеваемость эпидемическим паротитом характерна для детей более старшей возрастной группы (подростки, юноши), у которых инфекция протекает более тяжело, давая высокий процент осложнений и инаппарантных форм. Это происходит в силу ряда причин. Во-первых, очень низок охват первичными прививками детей подлежащих вакцинации. Охват первичной прививкой против паротита в стране в 1998 году составил около 72%. К сожалению, ревакцинация против эпидемического паротита в нашей стране долгое время не проводилась и внесена в национальный календарь прививок только в декабре 1997 г. приказом Министерства здравоохранения РФ от 18.12.97 №375. Огромный вред вакцинопрофилактике этой инфекции нанесла противопрививочная кампания, развернутая в конце 80-х — середине 90-х годов в средствах массовой информации, которая не прекращается до сих пор. В результате участились случаи отказов от прививок, растет число необоснованных противопоказаний. Как видно из приведенных данных, несмотря на то, что и эпидемический паротит и корь относятся к вирусным антропонозным инфекциям с одинаковым путем передачи, сходной контагиозностью, сходной биологией возбудителя, поражающим одни и те же контингенты и являющиеся управляемыми инфекциями (эффективные живые вакцины против них разработаны и применяются практически одновременно) эффективность мероприятий по вакцинопрофилактике этих инфекций различна. Многолетний опыт борьбы с корью и эпидемическим паротитом в нашей стране показывает, что имея надежный, высококачественный вакцинный препарат и выбрав правильную стратегию и тактику вакцинопрофилактики можно добиться значительных успехов в борьбе с инфекцией, как это произошло в случае с корью. Вакцинация против кори в 12-15 мес. и ревакцинация в 6 лет, высокий процент привитых, хорошо налаженная система эпидемиологического надзора с момента начала вакцинации, наличие диагностических препаратов и серологический мониторинг коревой инфекции позволили за достаточно короткий срок практически ликвидировать это заболевание во многих регионах страны. В то же время непонимание серьёзности такого заболевания, как паротит, отсутствие в течении долгого времени препаратов для серологических методов диагностики и мониторинга, несвоевременное введение в календарь прививок ревакцинации, низкий охват прививками не позволяют до настоящего времени использовать в полном объеме потенциал вакцинопрофилактики эпидемического паротита.
Можно надеяться, что введение ревакцинации изменит в лучшую сторону ситуацию с этой инфекцией. Тем более что качество отечественной вакцины против паротита соответствует всем международным и отечественным стандартам. Чрезвычайно актуален в настоящее время вопрос ассоциированного применения коревой и паротитной, а возможно и краснушной вакцин. Практически во всех развитых странах мира применяются ди- и тривакцины. Отечественная ассоциированная дивакцина корь-паротит разработана НИИ вирусных препаратов РАМН и НИИЭМ им. Пастера (г. Санкт-Петербург) и проходит испытания на многотысячных контингентах в нашей стране, но по ряду причин до сих пор отечественный препарат в коммерческом виде отсутствует.
Новым направлением в вакцинопрофилактике кори и паротита может стать разработка «мукозальных» вакцин местного применения. Необходимо учитывать то, что количество прививок против различных бактериальных и вирусных инфекций постоянно растет. По подсчетам специалистов в начале следующего века уже в первые годы жизни ребенок будет получать около 20 инъекций различных вакцинных препаратов. Поэтому, перспективным, на наш взгляд направлением в вакцинопрофилактике является совершенствование методов введения вакцин. В 1995 г. на рабочем совещании в г. Бетезда (США) по разработке требований к современным вакцинным препаратам было определено, что предпочтителен неинъекционный способ введения вакцины, который более подходит для массовых кампаний. Это направление в 1999 г. признано приоритетным и Всемирной организацией здравоохранения.
Мировой опыт свидетельствует, что вакцинопрофилактика – наиболее эффективный метод борьбы с инфекционными заболеваниями. Накопленные данные, как у нас в стране, так и за рубежом, убедительно показывают, что риск послепрививочных осложнений от коревой и паротитной вакцин несоизмеримо ниже, чем от соответствующих инфекций, а современная эпидемиологическая ситуация по кори и паротиту наглядно демонстрирует важность поддержания высокого уровня охвата прививками населения даже при ничтожно малом уровне заболеваемости. Поэтому, вакцинопрофилактика остается единственным и надежным способом борьбы с этими инфекциями.
Табл. ДИНАМИКА ЗАБОЛЕВАЕМОСТИ КОРЬЮ И ЭПИДЕМИЧЕСКИМ ПАРОТИТОМ В РФ
Заболеваемость на 100 тыс. населения | ||||
РОССИЯ | г. МОСКВА | |||
Год | Корь | Паротит | Корь | Паротит |
1967 | 909 | 453 | Нет данных | Нет данных |
1970 | 210 | 349 | Нет данных | Нет данных |
1975 | 171 | 432 | 134 | 465 |
1980 | 145 | 483 | 152 | 715 |
1986 | 53 | 239 | 255 | 483 |
1990 | 12,4 | 39,7 | 23 | 28 |
1991 | 13,8 | 24,6 | 40,0 | 23,9 |
1992 | 12,5 | 23,6 | 45,1 | 21,0 |
1993 | 50,3 | 30,3 | 131,9 | 19,3 |
1994 | 19,4 | 28,0 | 36,5 | 18,5 |
1995 | 4,5 | 36,0 | 7,1 | 23,9 |
1996 | 5,6 | 47,4 | 7,1 | 34,0 |
1997 | 2,0 | 68,9 | 6,1 | 64,1 |
1998 | 4,2 | 98.9 | 7,2 | 65 |
1999 | 5,0 | 48,2 | 6,2 | 64,7 |
Источник