Операция при зубном гайморите


Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах.
Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Автор: Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры пат. анатомии и патологической физиологии, для Операция.Инфо ©
Гайморотомия – это операция вскрытия гайморовой пазухи с целью ликвидации из нее патологического содержимого (гноя, грануляций слизистой оболочки, инородных тел, полипов).
Гайморова пазуха – это парная полость в верхней челюсти, является самой большой придаточной пазухой. Она сообщается с полостью носа через небольшое естественное соустье, которое открывается в средний носовой ход. Расположение этого соустья таково, что дренирование пазухи в случае воспаления происходит недостаточно хорошо.
Поэтому воспаление гайморовой пазухи (гайморит) – это самый часто встречающийся вид синусита, причем как острого, так и хронического.

Еще одна особенность верхнечелюстной пазухи в том, что в нижней ее стенке расположены корни зубов. Корни 5-7 зубов могут выступать даже в полость пазухи. При заболевании этих зубов инфекция может проникнуть в пазуху через корни, поэтому 10% гайморитов – это гаймориты одонтогенной природы.
Лечение гайморита
Гайморит можно лечить несколькими способами:
- Консервативно (антибиотики, сосудосуживающие капли, физиолечение, промывание носа).
- Пунктирование гайморовой пазухи для извлечения гноя и промывания.
- Хирургическое лечение (крайняя мера) – гайморотомия.
Когда показана гайморотомия
Гайморотомия – это крайняя мера лечения патологии верхнечелюстной пазухи. Назначается она в тех случаях, когда другими мерами излечить заболевание нельзя. В основном это:
- Хронические гаймориты, которые не поддаются консервативному лечению.
- Отсутствие эффекта от неоднократных пункций пазухи.
- Одонтогенные гаймориты.
- Полипозный синусит.
- Кисты верхней челюсти.
- Новообразования, подозрения на злокачественность.
- Инородные тела в пазухе (пломбировочный материал, обломки корней зубов, стоматологических инструментов).
- Осложненное течение острого гнойного гайморита.
Гайморотомия бывает классическая и эндоскопическая.
Подготовка к операции гайморотомии
Операция гайморотомии – это обычно плановая операция (исключение составляет экстренная гайморотомия при осложнениях гнойного гайморита – менингите, флегмоне глазницы).

Подготовка к операции включает в себя:
- Компьютерная томография пазух носа.
- Рентгенографию пазух.
- Гаймороскопию (назначают не всем, по показаниям).
- Анализы крови, мочи.
- Коагулограмма.
- Микробиологический посев отделяемой слизи из пазухи.
- Флюорографию.
- Осмотр терапевта.
- Осмотр стоматолога.
- ЭКГ для пациентов старше 40 лет.
Противопоказания к операции
Операция не будет проводиться, если имеется:
- Острое инфекционное заболевание.
- Хронические заболевания сердца, легких, печени, почек при тяжелом их течении.
- Декомпенсированное течение сахарного диабета.
- Нарушение свертывания крови.
- Обострение воспаления в пазухе (относительное противопоказание).
Классический метод гайморотомии
Этот метод является радикальным, так как при нем производится максимально широкий доступ к пазухе.
Операция проводится обычно под общей анестезией, в редких случаях возможно местное обезболивание.
Наиболее распространенный метод классической гайморотомии – это гайморотомия по Колдуэллу-Люку.
Положение – лежа на спине. Разрез проводится в полости рта чуть ниже переходной складки в области проекции передней стенки гайморовой пазухи длиной 4-5 см. Лоскут слизистой оболочки сдвигают вверх. Затем делают отверстие в костной стенке специальным буром или долотом. Костными кусачками отверстие расширяют. Диаметр отверстия – около 1-1,5 см. Таким образом достигается достаточно широкий доступ к пазухе.

гайморотомия по Колдуэллу-Люку
Следующий этап операции – это вычищение пазухи специальной ложкой. Удаляется патологический налет, слизь, гной, грануляции, измененная слизистая оболочка. Пазуха промывается антисептиками.
С помощью тех же костных инструментов производят частичное разрушение стенки пазухи, отделяющую ее от нижнего носового хода. То есть создается прямое сообщение пазухи с полостью носа. В это отверстие вставляется йодоформные турунды, смазанные вазелином. Они служат дренажом. Конец тампона выводится в носовой ход.
Сообщение с полостью носа, созданное в процессе операции, служит для адекватного дренажа и аэрации пазухи, а также через него можно промывать гайморову пазуху после операции растворами антибиотиков.
Рана со стороны рта ушивается.
Операция длится около часа.
После операции
Стационарное лечение после открытой гайморотомии – не менее двух недель. После операции отмечается боль, дискомфорт в области лица, отек, онемение и нарушение обоняния.
Тампоны из полости носа удаляются на 3-и сутки. Швы в полости рта снимаются через неделю.
После удаления тампонов полость носа промывается антисептиками, закапываются сосудосуживающие капли. Швы во рту также обрабатываются ежедневно, назначаются полоскания с антисептиком. Для профилактики инфекционных осложнений назначаются антибиотики широкого спектра действия или с учетом бактериального посева отделяемого, проведенного до операции.
Для уменьшения отека лица возможно наложение давящей повязки на область щеки, практикуется также прикладывание льда.
Отек щеки может сохраняться до 10 дней. Для ускорения рассасывания назначаются также физиотерапевтические процедуры (УВЧ, электрофорез с лекарственными средствами).
Основные преимущества открытой гайморотомии:
- Низкая стоимость.
- Возможность проведения в любом ЛОР-отделении.
- Наибольшая радикальность санирования пазухи.
Недостатки и возможные осложнения классической гайморотомии:
- Травматичность операции.
- Длительный период госпитализации.
- Достаточно длительный период дискомфорта и неудобства после операции.
- Большой риск развития осложнений (кровотечения, повреждения тройничного нерва, образования свищей).
Наиболее тяжелое осложнение после такой гайморотомии – это повреждение тройничного нерва. Последствия – нарушение мимики, а также сильнейшие боли в области поврежденного нерва.
Видео: пример проведения открытой гайморотомии
Эндоскопическая гайморотомия
Эндоскопический способ вскрытия верхнечелюстной пазухи на сегодняшний день является наиболее современным методом лечения ее патологии случаях, когда другие методы не дают эффекта.
Эндоскопический доступ – это доступ без разрезов из полости носа или (реже) из полости рта. В стенке гайморовой пазухи делается прокол, через который в нее вставляется эндоскоп. Прокол можно осуществлять из нескольких доступов: эндоназально – из нижнего или среднего носового хода, из полости рта – через переднюю стенку пазухи, а также через лунку удаленного зуба или через имеющееся свищевое отверстие.

эндоскопическая гайморотомия
Выбор доступа определяет врач после тщательного обследования, учитывается также и предпочтения пациента. Наиболее физиологичным считается эндоназальный доступ – путем расширения естественного соустья в области среднего носового хода.
Прокол в диаметре составляет не более 5 мм. Изображение с микроэндоскопа передается на монитор и хирург имеет возможность видеть внутреннее строение пазухи в многократном увеличении.
С помощью специальных эндоскопических инструментов в пазухе проводятся все необходимые манипуляции (вычищение, удаление патологического содержимого, удаление полипов, кист, инородных тел, взятие материала на гистологическое исследование).
Вторая цель операции – это расширение естественных соустий пазухи с полостью носа для нормального дренирования пазухи в последующем.
Вся операция длится около 20-30 минут. Положение пациента обычно – полулежачее в удобном кресле.
Может проводиться под местной анестезией, а также может быть использован кратковременный общий наркоз (по желанию пациента). Для местной анестезии используются особо тонкие иглы, место укола предварительно обрабатывается анестезирующим гелем.
Нахождение в стационаре после эндоскопической гайморотомии – не более 2-3 дней. Операция может также быть проведена амбулаторно.
Основные преимущества эндоскопического метода:
- Отсутствие разрезов.
- Малая травматичность, почти нет кровотечения.
- Нет необходимости в общем наркозе.
- Быстрый период восстановления.
- Возможность проведения в амбулаторных условиях.
- Почти нет дискомфорта и отека после операции.
Основной недостаток – это необходимость наличия специального оборудования и соответствующей квалификации хирурга, что увеличивает стоимость операции.
Операция может проводиться как ЛОР-врачами, так и челюстно-лицевыми хирургами, прошедшими подготовку по эндоскопическим операциям.
Основные рекомендации после гайморотомии
Для восстановления после операции следует выполнять следующие рекомендации:
- Покой, ограничение физических нагрузок.
- Прием антибактериальных препаратов в течение 5-7 дней.
- Прием обезболивающих препаратов по необходимости.
- Промывание носа солевыми растворами.
- По рекомендации врача закапывание сосудосуживающих капель или спреев с глюкокортикоидами.
- Соблюдение тщательной гигиены полости рта.
- Избегать высоких температур (пребывания на жаре, бани, сауны, горячего душа).
- Не употреблять острую, горячую, слишком соленую пищу и питье, исключить алкоголь.
- Избегать заражения вирусной инфекцией.
- Наблюдение у отоларинголога в указанные сроки.
Видео: пример проведения эндоскопической гайморотомии
Выбор пациента
Если врач предлагает гайморотомию, значит, скорее всего, все другие методы лечения уже не имеют никакого эффекта. Поэтому операцию не стоит откладывать. По отзывам пациентов, уже перенесших гайморотомию, это все же самый радикальный метод лечения хронического гайморита.
После операции проходят постоянная заложенность носа, головные боли, прекращаются выделения.
Если есть возможность выбора, лучше выбирать эндоскопическую гайморотомию. Кроме всех вышеописанных преимуществ, при эндоскопической операции возможно одновременно устранить и другие проблемы, мешающие нормальному носовому дыханию (исправление кривой носовой перегородки, подрезание гипертрофированных носовых раковин и др).
Стоимость радикальной гайморотомии начинается от 10 тысяч рублей (возможна бесплатная операция). Стоимость эндоскопической гайморотомии – от 25 до 50 тысяч рублей.
Видео: репортаж из клиники о проведении гайморотомии
Источник
Операция на гайморовой пазухе (гайморотомия) — ринохирургическое вмешательство, проводящееся с целью санации, ликвидации патологического содержимого и инородных тел из гайморовых пазух носа. Помимо устранения воспалительного процесса, эта операция направлена на восстановление полноценного носового дыхания. При успешно проведенной гайморотомии происходит полное восстановление дренажной функции соустий гайморовой пазухи.
Виды
Существуют различные способы хирургического вмешательства на верхнечелюстной пазухе:
- классическая операция Колдуэлла-Люка (выполняется через разрез под верхней губой);
- эндоскопическая гайморотомия (проводится эндоназальным доступом, без разрезов);
- малые оперативные манипуляции (прокол гайморовой пазухи и его альтернатива — баллонная синусопластика с применением синус-катетера ЯМИК).
Показания
Факторы и заболевания, являющиеся прямыми показаниями к оперативному вмешательству:
- отсутствие эффекта от консервативных методов лечения хронического гайморита;
- кисты гайморовой пазухи (образования в виде пузырьков наполненных жидкостью);
- наличие полипов внутри пазухи;
- наличие новообразований (при подозрении на злокачественную опухоль проводится биопсия);
- инородные тела гайморовой пазухи, являющиеся осложнением стоматологических вмешательств (фрагменты корней зуба, частицы зубных имплантов, частицы пломбировочного материала);
- наличие в полости сгустков крови и грануляций;
- повреждение стенок гайморовой пазухи.
Наиболее частой причиной, по которой назначается операция на гайморовых пазухах, является гайморит — воспаление слизистого покрова верхнечелюстной пазухи, вследствие которого происходит скопление гнойного экссудата и формирование гиперпластических изменений слизистой оболочки.
Основные симптомы
- заложенность носа;
- слизисто-гнойные выделения;
- повышение температуры тела;
- симптомы общей интоксикации организма (слабость, сонливость, недомогание, головная боль);
- боли в проекции гайморовых пазух.
Предоперационная подготовка
Подготовка к операции на гайморовых пазухах включает в себя ряд инструментальных и лабораторных исследований. Перед хирургическим вмешательством потребуется:
- компьютерная томография или рентгенография придаточных пазух носа;
- риноскопия;
- общий анализ крови (включающий лейкоцитарную формулу и количество тромбоцитов);
- исследование гемостатической функции крови — коагулограмма;
- общий анализ мочи;
- анализ на наличие ВИЧ, сифилиса, маркеров вирусных гепатитов;
- определение группы крови и резус-фактора.
Если планируется проведение операции под общей анестезией, дополнительно необходимо сделать электрокардиограмму и проконсультироваться с анестезиологом. Очень важно строго соблюдать предписания данные этим врачом , так как их нарушение влечет за собой серьезные последствия.
Противопоказания к гайморотомии:
- наличие серьезной соматической патологии;
- нарушения свертываемости крови (геморрагические диатезы, гемобластозы);
- острые инфекционные заболевания;
- обострение хронических заболеваний;
- острый гайморит (относительное противопоказание).
Как проходит операция
Малые операции: пункция и ее альтернатива — балонная синусопластика
Простейшим хирургическим вмешательством на гайморовой пазухе является пункция (прокол), которая производится через стенку носового хода с диагностической или лечебной целью. Более прогрессивным методом восстановления дренажа верхнечелюстной пазухи является баллонная синусопластика с использованием катетера ЯМИК. Суть этого метода заключается в атравматичном расширении соустий с помощью введения и надувания гибкого катетера. Далее в полости пазухи создается вакуум, это дает возможность эффективного удаления скопившегося гнойного экссудата. Следующим этапом после очищения следует введение в полость пазухи раствора лекарственных препаратов. Эта манипуляция проводится под видеоконтролем эндоскопического оборудования, но может проводиться и без него, что делает ее доступной для большинства пациентов. Неоспоримыми преимуществами этого метода являются:
- безболезненность;
- отсутствие кровотечения;
- сохранение целостности анатомических структур;
- минимальный риск возникновения осложнений;
- отсутствие необходимости пребывания в стационаре.
Эндоскопическая гайморотомия
Это хирургическое вмешательство проводится эндоназальным доступом, без нарушения целостности стенки гайморовой пазухи. Современная эндоскопическая техника позволяет высокоэффективное выполнение ринохирургических манипуляций. Благодаря использованию длиннофокусных микроскопов и высококачественной оптико-волоконной техники достигается качественная визуализация операционного поля, что позволяет минимизировать риск травмирования здоровых тканей.
Процедура очищения синусов производится при помощи современного ринохирургического оборудования: коагулятора (выполняющего функцию прижигания тканей и сосудов), шейвера (измельчителя тканей с функцией одномоментного всасывания), щипцов и других хирургических инструментов. Далее следует промывание антисептическими растворами с добавлением антибактериальных препаратов широкого спектра действия, протеолитических ферментов и кортикостероидных гормонов (в случае сильного отека).
Классический хирургический способ
Классическая операция Колдуэлла-Люка выполняется внутриротовым доступом. Чаще всего при этом методе применяется общая анестезия.
Основные этапы:
- Образование доступа к верхнечелюстной придаточной пазухе путем иссечения мягких тканей.
- Санация патологического очага (удаление полипов, грануляций, секвестров, инородных тел).
- Забор материала для гистологического исследования.
- Формирование полноценного сообщения между гайморовой пазухой и нижним носовым ходом.
- Установление дренажного катетера для орошения полости лекарственными растворами.
Осложнения радикальной гайморотомии:
- возможность развития интенсивного кровотечения;
- повреждение тройничного нерва;
- формирование свища;
- выраженный отек слизистой оболочки носовой полости;
- потеря чувствительности зубного ряда и скул со стороны проведения оперативного вмешательства;
- снижение обоняния;
- ощущения тяжести и болезненности в верхнечелюстных пазухах.
При малоинвазивных вмешательствах (эндоскопической гайморотомии, пункции и баллонной синусопластики осложнения возникают достаточно редко.
Послеоперационный период
Существует ряд мер для снижения риска рецидива заболевания и возникновения различных осложнений:
- ирригация(орошение) носовой полости водно-солевыми растворами;
- десенсибилизирующая терапия (прием антигистаминных препаратов);
- местное применение топических кортикостероидов;
- антибактериальная терапия;
- прием препаратов укрепляющих стенки сосудов.
Как правило, период послеоперационной реабилитации длится около одного месяца. В это время нежелательно
- употребление горячих, холодных, острых блюд;
- выполнять тяжелую физическую работу (особенно связанную с подъемом тяжестей);
- посещение бань и саун, плавание в бассейне.
Также следует избегать переохлаждения и контакта с больными ОРВИ. Хорошим завершением реабилитационного периода будет санаторное лечение на морском курорте или посещение солевой пещеры. В течение года после операции следует наблюдаться у врача-отоларинголога.
Источник
Одонтогенный гайморит – это одна из самых нетипичных форм верхнечелюстного синусита. Ее особенностью является то, что она не имеет отношения к респираторному и вообще простудному пути проникновения возбудителя. Инфекция проникает в пазуху не через соустье, а сквозь тонкую перемычку между придаточной камерой и ротовой полостью. Лечение одонтогенного гайморита производится совместно отоларингологом и стоматологом.
Причины развития заболевания и его виды
 Одонтогенный синусит – это воспалительный процесс слизистых оболочек придаточных камер носа, развивающийся вследствие перехода инфекции от больного зуба верхней челюсти. Причин может быть несколько:
Одонтогенный синусит – это воспалительный процесс слизистых оболочек придаточных камер носа, развивающийся вследствие перехода инфекции от больного зуба верхней челюсти. Причин может быть несколько:
- Ошибка стоматолога при установке пломбы. Корни жевательных зубов верхней челюсти часто расположены близко от гайморовой пазухи, иногда даже выступая в нее. Иногда неопытный врач, чистя и пломбируя зубной канал, может через него занести в воздухоносный карман часть пломбировочного материала. Пломба, оказавшаяся вне зуба, идентифицируется организмом в качестве инородного тела, и запускается защитный механизм, который провоцирует воспалительный процесс.
- Неудачное удаление больного зуба. Во время удаления зуба часть корня может отколоться и проникнуть в придаточный карман. Если же корень выступает в пазуху, то после удаления образуется свищ, который становится воротами для распространения патогенов из ротовой полости. Тем же может закончиться и некачественная установка имплантата.
- Недостаточный уход за ротовой полостью. Большинство людей не уделяют уходу за зубами достаточно внимания, ограничиваясь лишь их ежедневной чисткой. Из-за этого развиваются болезни зубов, которые могут обостриться в любой момент. Желание при появлении неприятных симптомов оттянуть поход к стоматологу до последнего может закончиться синуситом, особенно если поражен нерв.
Болезнями зубов, которые могут стать причиной одонтогенного синусита:
- глубокий запущенный кариес или пульпит верхних премоляров и моляров;
- нагноение зубной кисты;
- периодонтит;
- пародонтоз;
- остеомиелит;
- опухоль, разрушающая стенку синуса.
Возбудителем в основном является смешанная микрофлора полости рта (стрептококки, энтерококки, стафилококки, диплококки, различные палочки). Недуг может носить острый, подострый и хронический характер. Также разделяют стоматологические синуситы с перфорацией стенки синуса или без нее.
Болезнь может развиваться не сразу после неудачного вмешательства стоматолога, процесс способен запуститься как через несколько дней, так и через полгода после удаления зуба или установки имплантата.
Стадии развития и основные симптомы болезни
Стоматологическим гайморитом болеют взрослые люди, поскольку зубные корни у детей невелики и не достают до нижней стенки синуса. Чаще всего этот вид синусита носит односторонний характер, поражается лишь полость, соприкасающаяся с больным зубом. Перед началом болезни человек часто ощущает боль или воспаление в районе альвеолярного отростка, что может свидетельствовать о распространении болезнетворных бактерий.
Эта разновидность верхнечелюстного синусита проходит через две стадии развития:
- серозную, при которой идет острое воспаление, расширение сосудов, отек тканей и наполнение жидкостью клеток;
- гнойную, когда слизь накапливается, появляется гной и интоксикация организма.
Недуг в острой форме отличается такими характерными симптомами:
- Заложенность (чаще односторонняя) и усложненное носовое дыхание.
- Выделения из носа сначала водянистые и прозрачные, позже – с примесью гноя, имеют неприятный запах.
- Боль может охватывать как всю голову, так и отдельные ее части (десну, глаз, зуб, щеку), носит ноющий тупой характер.
- Лихорадка, высокая температура (до 39 градусов), иногда светобоязнь, слезотечение.
- Общая слабость, нарушения сна, отсутствие аппетита.
- Болезненность зубов при пережевывании пищи.
- Воспаление десен, наличие на них небольших язвочек.
- Гнилостный запах из ротовой полости.
- Воспаленные лимфатические узлы.
- Нарушение обоняния.
- Припухлость щеки в районе пораженной камеры.
 В случае, когда лечение было недостаточно квалифицированным, а источник инфекции (пораженный зуб, пломбировочный материал) не был удален, то развивается хроническая форма синусита. Она характеризуется частой болью в инфицированном зубе, повышенной утомляемостью, снижением работоспособности. Иногда проявляются головные боли, гнойные выделения из назальных ходов, ухудшение обоняния, чувство заложенности. Этот вид болезни может рецидивировать от переохлаждения, респираторных заболеваний, других патологий. Часто хроническая форма стоматологического гайморита протекает практически бессимптомно.
В случае, когда лечение было недостаточно квалифицированным, а источник инфекции (пораженный зуб, пломбировочный материал) не был удален, то развивается хроническая форма синусита. Она характеризуется частой болью в инфицированном зубе, повышенной утомляемостью, снижением работоспособности. Иногда проявляются головные боли, гнойные выделения из назальных ходов, ухудшение обоняния, чувство заложенности. Этот вид болезни может рецидивировать от переохлаждения, респираторных заболеваний, других патологий. Часто хроническая форма стоматологического гайморита протекает практически бессимптомно.
Диагностика стоматологического синусита
Выявить признаки синусита, являющегося следствием проблем в ротовой полости, может как отоларинголог, так и стоматолог, который обнаруживает признаки периодонтита, кисту корня зуба или наличие воспаленной ткани около имплантата.
После опроса пациента и сбора анамнеза ЛОР осуществляет ряд действий для установления точного диагноза. При этом он выбирает процедуры, исходя из показаний и наличия необходимого оборудования в больнице.
- Пальпация щеки в районе пораженной пазухи вызывает резкую боль.
- Риноскопия показывает опухлость нижней и средней части назальной полости со стороны пораженного придаточного кармана, иногда замечается гной вперемешку со слизью.
- Рентгенография (прицельная или панорамная) показывает затемнение в пораженной камере и больной зуб.
- Компьютерная томография позволяет разглядеть наличие в пазухе инородных предметов.
- Эндоскопия применяется в случаях, когда компьютерные способы не позволяют распознать истинную картину заболевания. Тонкий эндоскоп вводится через соустье или перфорированное дно синуса и дает детальную информацию о протекающем процессе.
- Пункция (лечебно-диагностическая или диагностическая) с последующим направлением содержимого камеры на бактериологический анализ.
- Анализ крови (общий) свидетельствует о повышенном СОЭ и нейтрофильном лейкоцитозе.
Санация ротовой полости как первый этап лечения
Лечение одонтогенного синусита состоит из двух основных обязательных этапов: устранение первичного источника инфекции и последующее лечение воспалительных явлений в воздухоносном кармане. При этом требуется постоянное сотрудничество специалистов отоларингологического и стоматологического отделений больницы. Если же такового сотрудничества нет, то может случиться, что не все необходимые мероприятия будут выполнены, и останется угроза повторного развития недуга.
Сначала производится санация ротовой полости, которая может включать в себя:
- Иссечение кисты или гранулемы с зубного корня.
- Извлечение имплантата.
- Удаление или лечение больного зуба. Чаще всего, несмотря на желание пациента сохранить зуб, он удаляется, поскольку даже самое современное лечение не может гарантировать полного уничтожения болезнетворных микроорганизмов в корневых каналах, нервах и окружающих тканях. Неудачное лечение будет вызывать новые вспышки инфекции и длительное перелечивание.
- Вскрытие абсцесса и обеспечение необходимого дренажа при остеомиелите или периостите.
В случае наличия перфорации после удаления зуба или имплантата, ее необходимо перекрыть во избежание перехода бактерий между пустотами. Как правило, такие свищи закрываются слизистыми покровами из ротовой полости.
Консервативная терапия стоматологического синусита
После завершения процесса санации полости рта дальнейшее лечение проводит отоларинголог. Если воспалительный процесс в придаточном кармане ограничивается отеком слизистых покровов, то при таком одонтогенном гайморите лечение проводится при помощи антибиотиков, впрыскивания лекарств и регулярных промываний.
- Антибиотикотерапия. Антибиотики подбираются лечащим врачом на основании данных бактериологического посева или же эмпирическим путем с учетом данных об основных возбудителях, отмеченных в регионе. Чаще всего выбор сводится к респираторным фторхинолонам или защищенным пенициллинам. Назначаются такие препараты общего действия, как Амоксициллин, Аугментин, Сумамед, Цефтриаксон. Местные антибиотики вводятся обычно при проведении пункции.
- Деконгестанты. При заложенности носа прописываются местные сосудосуживающие средства в виде
 капель и спреев (Галазолин, Нафтизин, Риназолин, Тизин, Оксиметазолин). Они вводятся только в тот назальный ход, который заложен.
капель и спреев (Галазолин, Нафтизин, Риназолин, Тизин, Оксиметазолин). Они вводятся только в тот назальный ход, который заложен. - Антигистаминные препараты. Применяются при системной терапии для уменьшения отечности слизистой оболочки (Лоратадин, Супрастин, Диазолин).
- Антисептические и антибактериальные средства в виде капель и орошений носовых ходов (Мирамистин, Биопарокс, Изофра, Полидекса).
- Промывания назальной полости и воздухоносных карманов с применением метода перемежающегося давления (ЯМИК-катетирование) или перемещения жидкостей («кукушка»). Эти процедуры проводятся в медицинских учреждениях под контролем специалистов. Исключение составляет лишь наличие в пазухе постороннего предмета. Обычные домашние полоскания не приносят должного эффекта.
- Физиотерапевтические процедуры способствуют ускоренному и более эффективному восстановлению эпителиальных тканей. Применяются УВЧ-терапия, электрофорез, солевая и фототерапия.
Хирургические способы лечения одонтогенного синусита
Часто консервативная терапия при зубном синусите не дает должного эффекта. Именно для этой формы гайморита свойственно оперативное вмешательство для очищения слизистых оболочек и удаления посторонних предметов.
Прокол гайморовой пазухи при стоматологическом синусите нужен в большинстве случаев. Пункция обеспечивает отвод накопившегося гнойного экссудата и доставку необходимого лечебного раствора из антибиотика, антисептика и ферментов непосредственно по адресу. Несмотря на дурную славу, прокол с использованием иглы Куликовского под местной анестезией практически безболезнен. Пациент чувствует лишь кратковременное неприятное ощущение распирания изнутри камеры во время нагнетания в нее жидкости. Жидкость со слизистыми накоплениями удаляется через рот.
В большинстве случаев нескольких пункций в сочетании с медикаментозной терапией достаточно для того, чтобы победить болезнь. Однако прокол имеет и свои слабые стороны, поэтому ряд специалистов относится скептически к его возможностям. При нем невозможно удалить из синуса измененные ткани (кисты, полипы), грибковые массы или инородные тела (отколовшиеся части корня, пломбировочный материал). Пункция с последующим промыванием помогает, только если механизмы естественного очищения пазухи сохранены, в противном случае приходится делать более серьезную операцию.
Радикальное хирургическое вмешательство. Удаление патологических тканей и посторонних предметов производится при помощи операции со стороны ротовой полости. Такой метод в различных вариациях используется уже больше века, однако он очень травматичен и имеет много осложнений. Пациент при этом надолго выпадает из обычного ритма жизни.
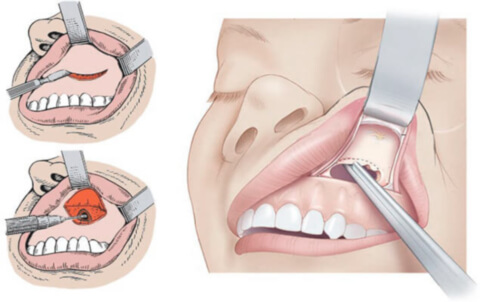
Под верхней губой делается разрез от второго моляра до латерального резца. После раскрытия слизистых оболочек удаляется часть стенки синуса. Через образовавшееся отверстие производится изъятие инородного тела, и специальными хирургическими инструментами выскабливается патологически измененная слизистая оболочка. Через нос в передней стенке камеры пробивается отверстие для отвода содержимого, в него вставляется марлевая турунда, смоченная в антисептике. После завершения всех манипуляций доктор накладывает швы.
Эндоскопическая операция имеет ряд преимуществ перед радикальным методом. Она осуществляется через естественный соединительный канал (соустье) или через отверстие, образовавшееся при удалении пораженного зуба. Может использоваться как местная анестезия, так и общий наркоз. Тонкие эндоскопы и специальные инструменты дают возможность очистить пазуху, практически не повреждая здоровые ткани, через крохотные доступы. Благодаря этому они безопаснее открытых операций и гораздо легче переносятся пациентами. Госпитализация при эндоскопической операции длится один день, после чего больной только регулярно наблюдается у врача.
Отказ от оперативного вмешательства при одонтогенном гайморите может грозить тяжелыми осложнениями, такими как:
- воспаление лобной и клиновидной пазухи;
- абсцесс десны;
- появление в мягких тканях гнойников;
- флегмона орбиты глаза;
- разрастание тканей (полипов и кист) в придаточном кармане с возможным перерождением их в злокачественные новообразования;
- менингит;
- гнойное поражение мозга.
Источники: medscape.com, health.harvard.edu,
medicalnewstoday.com.
Источник

