Опросник по астме aqlq
1. Bateman E.D., Hurd S.S., Barnes P.J. et al. Global strategy for asthma management and prevention: GINA executive summary. Eur. Respir. J. 2008; 31: 143–78.
2. Weiss K.B., Sullivan S.D., Lyttle C.S. Trends in the cost of illness for asthma in the United States, 1985–1994. J. Allergy Clin. Immunol. 2000; 106: 493–499.
3. Fuhlbrigge A.L., Adams R.J., Guilbert T.W. et al. The burden of asthma in the United States: level and distribution are dependent on interpretation of the national asthma education and prevention program guidelines. Am. J. Respir. Crit.Care Med. 2002; 166: 1044–1049.
4. Lai C.K., De Guia T.S., Kim Y.Y. et al. Asthma control in the Asia Pacific region: the Asthma Insights and Reality in Asia Pacific Study. J. Allergy Clin. Immunol. 2003; 111:263–268.
5. Rabe K.F., Vermeire P.A., Soriano J.B., Maier W.C. Clinical management of asthma in 1999: the Asthma Insights and Reality in Europe (AIRE) study. Eur. Respir. J. 2000; 16:802–807.
6. Expert Panel Report 3 (EPR 3): Guidelines for the Diagnosis and Management of Asthma Summary Report 2007.J. Allergy Clin. Immunol. 2007; 120: S94–S138.
7. British Thoracic Society and Scottish Intercollegiate Guidelines Network. British guideline on the management of asthma: a national clinical guideline, 2008.
8. Global Initiative for Asthma. Global strategy for asthma management and prevention. Available from www.ginasthma.org. Date last updated, 2002.
9. Global Initiative for Asthma. Global strategy for asthma management and prevention. Available from www.ginasthma.org. Date last updated, 2006.
10. Global Initiative for Asthma. Global strategy for asthma management and prevention. Available from www.ginasthma.org. Date last updated, 2009.
11. Graham L.M. Classifying asthma. Chest 2006; 130:13S–20S.
12. Calhoun W.J., Sutton L.B., Emmett A. et al. Asthma variability in patients previously treated with 2-agonists alone.J. Clin. Immunol. 2003; 112: 1088–1094.
13. Fuhlbrigge A.L. Asthma severity and asthma control: symptoms, pulmonary function, and inflammatory markers.Curr. Opin. Pulm. Med. 2004; 10: 1–6.
14. Reddel H.K., Taylor D.R., Bateman E.D. et al. An official American Thoracic Society / European Respiratory Society Statement: asthma control and exacerbations standardizing endpoints for clinical asthma trials and clinical practice.Am. J. Respir. Crit Care Med. 2009; 180: 59–99.
15. Asthma in America: a landmark survey. GlaxoSmithKline,1998. Available at: https://www.asthmainamerica.com
16. Kuehni C.E., Frey U. Age related differences in perceived asthma control in childhood: guidelines and reality. Eur.Respir. J. 2002; 20: 880–889.
17. Juniper E.F., O’Byrne P.M., Guyatt G.H. et al. Development and validation of a questionnaire to measure asthma control. Eur. Respir. J. 1999; 14: 902–907.
18. Nathan R.A., Sorkness C.A., Kosinski M. et al. Development of the asthma control test: a survey for assessing asthma control. J. Allergy Clin. Immunol. 2004; 113: 59–65.
19. Vollmer W.M., Markson L.E., O’Connor E. et al. Association of asthma control with health care utilization and quality of life. Am. J. Respir. Crit Care Med. 1999; 160: 1647–1652.
20. Boulet L.-P., Boulet V., Milot J. How should we quantify asthma control? A proposal. Chest 2002; 122: 2217–2223.
21. Bateman E.D., Bousquet J., Braunstein G.L. Is overall asthma control being achieved? A hypothesis-generating study.Eur. Respir. J. 2001; 17: 589–595.
22. Ehrs P.-O., Nokela M., Stallberg B. et al. Brief questionnaires for patient-reported outcomes in asthma: validation and usefulness in a primary care setting. Chest 2006; 129:925–932.
23. Bateman E.D., Boushey H.A., Bousquet J. et al. Can guideline-defined asthma control be achieved? The Gaining Optimal Asthma ControL study. Am. J. Respir. Crit Care Med. 2004; 170: 836–844.
24. Белевский А.С. Тест контроля астмы – «новая игрушка»или важный инструмент? Атмосфера. Пульмонология и аллергология 2005; 1: 1–2.
25. Огородова Л.М., Деев И.А., Селиванова П.А. GINA 2006:Контроль астмы как основная цель лечения и критерий эффективности терапии. Пульмонология 2007; 6:42–45.
26. Peters S.P., Jones C.A., Haselkorn T. et al. Real-world Evaluation of Asthma Control and Treatment (REACT):findings from a national Web based survey. J. Allergy Clin.Immunol. 2007; 119: 1454–1461.
27. Kosinski M., Kite A., Yang M. et al. Comparability of the Asthma Control Test telephone interview administration format with self administered mail-out mai- back format.Curr. Med. Res. Opin. 2009; 25: 717–727.
28. Schatz M., Sorkness C.A., Li J.T. et al. Asthma Control Test:reliability, validity, and responsiveness in patients not previously followed by asthma specialists. J. Allergy Clin.Immunol. 2006; 117: 549–556.
29. Schatz M., Mosen D.M., Kosinski M., et al. Validity of the Asthma Control Test completed at home. Am. J. Manag.Care 2007; 13: 661–667.
30. Thomas M., Kay S., Pike J. et al. The Asthma Control Test (ACT) as a predictor of GINA guideline-defined asthma control: analysis of a multinational cross-sectional survey.Prim. Care Respir. J. 2009; 18: 41–49.
31. Juniper E.F., O’Byrne P.M., Roberts J.N. Measuring asthma control in group studies: do we need airway calibre and rescue β2-agonist use? Respir. Med. 2001; 95: 319–323.
32. Svensson K., Mork A.C., Juniper E.F. ACQ – is five out of seven items acceptable in large clinical studies? Qual. Life Res. 2003; 12: 771.
33. Juniper E.F., Svensson K., Mork A.C. et al. Measurement properties and interpretation of three shortened versions of the asthma control questionnaire. Respir. Med. 2005; 99:553–558.
34. Juniper E.F., Bousquet J., Abetz L. et al. Identifying »well-controlled» and »not well controlled» asthma using the Asthma Control Questionnaire. Respir. Med. 2006; 100:616–621.
35. Bousquet J., Boulet L.P., Peters M.J. et al. Budesonide / for-moterol for maintenance and relief in uncontrolled asthma vs high dose salmeterol / fluticasone. Respir. Med. 2007;101: 2437–2446.
36. Kuna P., Peters M.J., Manjra A.I. et al. Effect of budesonide /formoterol maintenance and reliever therapy on asthma exacerbations. Int. J. Clin. Pract. 2007; 61: 725–736.
37. Rabe K.F., Atienza T., Magyar P. et al. Effect of budesonide in combination with formoterol for reliever therapy in asthma exacerbations: a randomised controlled, double-blind study. Lancet 2006; 368: 744–753.
38. O’Byrne P.M., Reddel H.K., Eriksson G. et al. Measuring asthma control: a comparison of three classification systems. Eur. Respir. J. 2010; 36: 269–276.
39. O’Byrne P.M., Reddel H.K., Eriksson G. et al. Measuring asthma control: a comparison of three classification systems. Eur. Respir. J. 2010; 36: 269–276.
40. Lange P., Parner J., Vestbo J. et al. A 15 year follow up study of ventilatory function in adults with asthma. N. Engl. J.Med. 1998; 339: 1194–1200.
41. Bateman E.D., Reddel H.K., Ericksson G. et al. Overall asthma control: the relationship between current control and future risk. J. Allergy Clin. Immunol. 2010; 125: 600–608.
42. Scicchitano R., Aalbers R., Ukena D. et al. Efficacy and safety of budesonide / formoterol single inhaler therapy versus a higher dose of budesonide in moderate to severe asthma.Curr. Med. Res. Opin. 2004; 20: 1403–1418.
43. O’Byrne P.M., Bisgaard H., Godard P.P. et al. Budesonide /formoterol combination therapy as both maintenance and reliever medication in asthma. Am. J. Respir. Crit Care Med. 2005; 171: 129–136.
44. Meltzer E.O., Busse W.W., Wenzel S.E. et al. Use of the Asthma Control Questionnaire to predict future risk of asthma exacerbation. J. Allergy Clin. Immunol. 2011; 127:167–172.
Источник

Анкета для опроса пациентов с бронхиальной астмой позволяет эффективно, дешево, а главное, быстро собрать и адекватно оценить информацию, особенно это важно для врача, когда речь идет о приеме больных в поликлинике.
Времени, чтобы определить тяжесть болезни и внести поправки в лечение, мало, а человек с этим заболеванием требует особого внимания для предотвращения опасных осложнений и даже инвалидизации и смерти.
Важность контроля бронхиальной астмы

По данным эпидемиологических исследований, количество больных с диагностированной бронхиальной астмой растет год от года. Современная медицина достигла больших успехов в изучении процессов возникновения этого заболевания, в раннем выявлении первых симптомов, в применении современных эффективных лекарственных средств и профилактических методов, но смертность от него увеличивается. Это связано со следующими причинами:
- неадекватная оценка пациентами тяжести своего заболевания;
- нерегулярность приема препаратов;
- частичное или полное невыполнение рекомендаций лечащего врача;
- неправильная техника использования ингаляционных лекарств.
Но астму можно успешно лечить и полностью контролировать, т.е. практически не испытывать неприятные симптомы ни днем, ни ночью, не принимать быстродействующие препараты для снятия приступа и даже жить полноценно, без ограничений, как люди со здоровой дыхательной системой.
Другими словами, контроль – это конечная цель терапии, когда в результате кропотливого труда врача и пациента удается достичь хорошего самочувствия при минимальном количестве препаратов.
Методы контроля
На протяжении жизни одного человека симптомы астмы могут исчезать и появляться снова, поэтому разработан ступенчатый подход к лечению, при котором по мере нарастания тяжести заболевания увеличивается интенсивность приема лекарств.
Астматик должен всегда принимать базисный препарат, как правило, это гормональные препараты с противовоспалительным действием (ингаляционные глюкокортикостероиды). При ухудшении дозу лекарств увеличивают, добавляют препараты с другим механизмом действия, при улучшении – убирают. Цель лечения – достижение контроля течения бронхиальной астмы.
Но понятие контроля многоплановое, и долгое время не было единого объективного метода его оценки. Это привело к разработке множества диагностических систем, которые учитывают симптомы бронхиальной астмы, ночные приступы и их количество, историю развития заболевания (анкеты, вопросники), оценку результатов лабораторных исследований и показателей функции дыхания, полученных при пикфлоуметрии, спирометрии.
Аппаратными методами оценки функционирования дыхательной системы пользуются преимущественно для диагностики астмы, для ежедневного контроля они не подходят, так как сложны в исполнении, недоступны для детей до 5 лет. Их показатели могут искажаться на фоне приема бронхорасширяющих лекарств.
Анкетирование пациентов с бронхиальной астмой

Анкета по бронхиальной астме стала более перспективным вариантом, и с 2008 г. публиковалось их большое количество. Наибольшее применение получили тест по контролю АСТ (Astma Control Test) и вопросник ACQ-5 (Asthma Control Questionnaire). Они имеют небольшие различия.
ACQ-5 не содержит вопросов о применении быстродействующих препаратов, снимающих спазм бронхов, поэтому его результаты могут быть несколько завышены. Его преимуществом над АСТ является возможность предсказать количество обострений у пациента в ближайший год и изменить лечение заранее.
Для оценки уровня контроля заболевания

Для оценки уровня контроля удобен простой тест АСТ, который больной может пройти сам и адекватно оценить свой статус. Его удобно проводить в любое время суток, на работе, дома или в поликлинике. Он представлен двумя формами: для взрослых и для детей. Ведущие пульмонологические центры одобрили АСТ для использования в медицинской практике.
Анкета по бронхиальной астме доказала свою достоверность: результаты теста совпадают с оцененным специалистом-пульмонологом состоянием пациента и с данными спирометрии. И если она покажет, что состояние пациента неудовлетворительное, то необходима консультация доктора для своевременной коррекции терапии.
С диагностическими целями

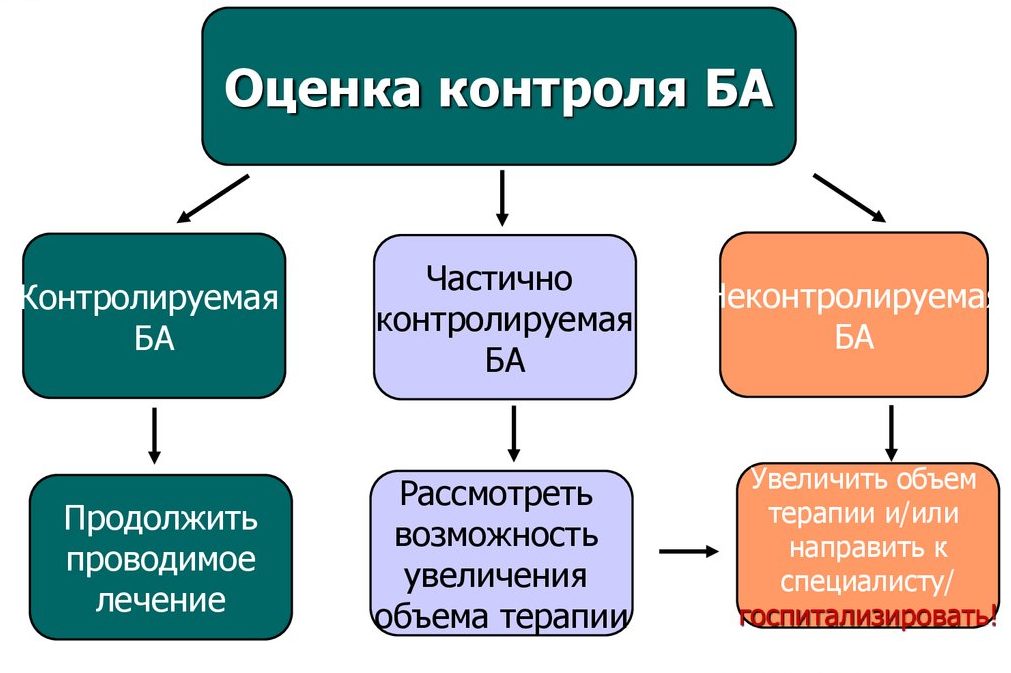
С диагностическими целями врачом могут быть заданы дополнительные вопросы. Так в докладе рабочей группой GINA (Глобальная инициатива по бронхиальной астме) было предложено простое исследование. Необходимо задать вопросы больному астмой о состоянии его здоровья в течение последнего месяца:
- Дневные приступы астмы чаще, чем 2 раза в неделю?
- Были ли ночные приступы астмы?
- Принимали ли вы препараты быстрого действия чаще двух раз в неделю?
- Испытываете ли вы ограничение физической активности?
Результаты трактуются так:
- контролируемая бронхиальная астма, если ответ «нет» на все вопросы. Лечение остается прежним;
- частично контролируемая, если ответ «да» на 1-2 вопроса. Возможно внесение некоторых изменений в схему приема или дозировку лекарственных препаратов;
- неконтролируемая, если положительные ответы на 3-4 вопроса. Требуется срочная коррекция базисной терапии, возможна госпитализация пациента.
Методика проведения анкетирования и оценка результатов
Если вы сомневаетесь, под контролем ли ваша бронхиальная астма, ответьте на вопросы анкеты АСТ самостоятельно. Тест легко можно найти в Интернете или получить у лечащего врача. Есть отдельные варианты для детей и для взрослых. Методика проведения теста проста и понятна.
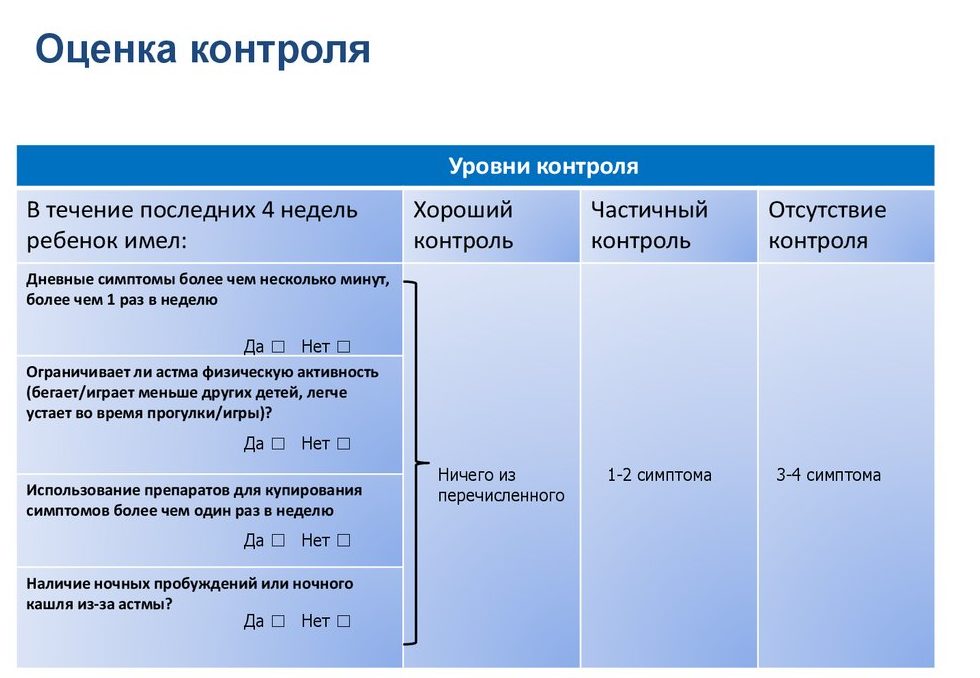
Опросник состоит из 5 вопросов, на каждый из которых нужно выбрать один из предложенных вариантов ответа. За ответы начисляются баллы от 1 до 5, которые в итоге суммируются. По набранному количеству баллов можно оценить данные о течении заболевания за последние 4 недели.
- 25 баллов – астма полностью контролируется.
- 20-24 балла – хорошо контролируется.
- Менее 20 баллов – астма контролируется неудовлетворительно, надо обратиться к медицинскому специалисту для изменения схемы лечения и предотвращения развития возможных осложнений.
В заключение
Бронхиальная астма неизлечима, но с ней можно жить полноценно, без приступов удушья и затруднения дыхания, если контролировать свою болезнь. Анкетирование астматиков позволяет своевременно выявить обострение бронхиальной астмы, предотвратить развитие опасных осложнений.
Успех лечения будет зависеть не только от выполнения врачебных рекомендаций и приема препаратов, но и от уровня осведомленности об особенностях болезни. Получать полезную информацию нужно из надежных источников (медицинская литература, специализированные веб-сайты).
Источник
ля над астмой GOAL и ACQ-5 у одних и тех же больных БА. Согласно резуль- |
Источник

