Остановка сердца при астме

Известно, что наиболее тяжкими осложнениями бронхиальной астмы являются те, которые возникают со стороны сердечно-сосудистой системы. Если сердце страдает слишком серьезно ввиду тяжести протекания астмы, игнорирования лечения, человек может стать инвалидом и утратить возможность жить нормальной жизнью.
Сердечно–сосудистые осложнения при астме

Справа на рисунке изображен суженный бронх при астме.
Вылечить бронхиальную астму полностью невозможно, по крайней мере, современная медицина еще не придумала такой способ. Но можно взять под контроль то, как поведет себя болезнь, повлиять на ее исход. Люди, которые внимательно относятся к своему здоровью и имеютдиагноз «астма», что был поставлен на ранней стадии, ввиду чего и лечение было начато своевременно, могут годами не вспоминать, что эта болезнь у них есть. В отсутствие же лечения астма обостряется чаще, приступы удушья становятся длительными, тяжелыми и неконтролируемыми. Это приводит к нарушению работы не только органов дыхания, но и всего человеческого организма. Вслед за дыхательной системой страдает сердечно – сосудистая.
У больных бронхиальной астмой сердце начинает работать хуже, так как:
- во время обострения болезни возникает дыхательная недостаточность;
- во время приступа повышается давление в грудной клетке;
- побочные реакции со стороны сердца возникают ввиду систематического использования астматиками бета2-адреномиметиков.
 У астматиков могут возникать такие осложнения со стороны сердечно–сосудистой системы:
У астматиков могут возникать такие осложнения со стороны сердечно–сосудистой системы:
- аритмии (от экстрасистол до фибрилляции желудочков);
- легочная гипертензия;
- острое и хроническое легочное сердце;
- ишемия миокарда.
Нарушения сердечного ритма у больных бронхиальной астмой
Аритмия – это нарушение сердечного ритма во время приступов бронхиальной астмы и между ними. В норме сердце человека сокращается в синусовом ритме, то есть пульс составляет 60-90 ударов в минуту. Отклонения от синусового ритма в большую сторону называются тахикардией. Именно она наблюдается у астматиков во время приступа удушья, когда пульс учащается до 130-140 ударов. Между приступами в период обострения пульс держится по верхней границе нормы или выходит за нее (90-100 ударов в минуту). При этом может нарушаться не только частота, но и ритмичность сердечных сокращений. Чем более тяжелое течение принимает астма, тем более выраженной и длительной становится синусовая тахикардия.
Изменение сердечного ритма при бронхиальной астме обусловлено тем, что стремясь компенсировать недостаток кислорода из-за нарушенной функции дыхания, от которого страдают все ткани и органы в организме, сердцу приходится качать кровь быстрее.
Больной бронхиальной астмой с тахикардией может ощущать:
- Неровность работы сердца. Больные описывают это состояние как «сердце трепещет», «сердце вырывается из груди», «сердце замирает».
- Слабость, головокружение. Это общий симптом и для тахикардии, и для выраженной дыхательной недостаточности, которая развивается во время приступа удушья.
- Нехватку воздуха. Больные жалуются на одышку, чувство сдавленности в груди.
К счастью, синусовая тахикардия при бронхиальной астме случается нечасто. Обычно, у больных с таким осложнением имеются сопутствующие патологии со стороны сердечно-сосудистой и дыхательной систем. Тахикардия у астматиков требует дифференцированной терапии. Ввиду ее отсутствия возможно быстрое развитие сердечной недостаточности, увеличивается риск внезапной остановки сердца во время приступа удушья.
Собственно лечение нарушений сердечного ритма у больных астмой имеет два направления:
- Необходимо перевести заболевание-первопричину из фазы обострения в фазу стойкой ремиссии.
- Необходимо нормализовать работу сердца посредством кислородотерапии и приема медикаментов:
- бета-блокаторов (бисопролол, соталол, небиволол и другие);

- ингибиторов If-каналов синусового узла (ивабрадин, кораксан, пр.);
- растительных препаратов (боярышника, валерианы, пустырника), если у астматика нет на них аллергии.
Легочная гипертензия как осложнение бронхиальной астмы
Одной из наиболее частых причин развития приобретенной легочной гипертензии являются хронические болезни органов дыхания – бронхиальная астма, туберкулез, ХОБЛ, фиброз легких и другие. Заболевание характеризуется увеличением давления в легочной артерии, которое в состоянии покоя превышает нормальное на 20 мм ртутного столба, а при нагрузке – на 30 мм ртутного столба и более. Как и синусовая тахикардия, легочная гипертензия у астматиков имеет компенсаторный характер.
Симптомами легочной гипертензии являются одышка (присутствует в состоянии покоя и усиливается при физической нагрузке), сухой кашель, боль справа под ребрами, цианоз.
Это патологическое состояние также устраняется кислородотерапией. Для снижения давления в легочной артерии применяют:
- блокаторы медленных кальциевых каналов (нифедипин);
- аденозинергические средства (аминофиллин);
- диуретики (фуросемид).
Правожелудочковая недостаточность (легочное сердце)
Острое легочное сердце, или правожелудочковая недостаточность, часто развивается во время продолжительного приступа удушья или при астматическом статусе. Патология заключается в остром расширении правых отделов сердца (со снижением их сократительной функции) и легочной артерии. Развивается гипоксемия. Происходит застой в большом круге кровообращения. Легкие отекают, в их ткани происходят необратимые изменения.
Хроническое легочное сердце, характеризующееся крайней степенью дистрофии правого желудочка, часто несовместимо с жизнью, помочь не могут даже реанимационные меры.
Легочное сердце имеет такие симптомы:
- ощущение сдавливания в груди;
- ощущение нехватки воздуха;
- головокружение;
- отеки верхних, нижних конечностей, шеи, лица;
- рвота;
- скачки артериального давления;
- обморок.
Задачами лечения легочного сердца являются сохранение жизни больного, нормализация у него кровообращения. Для этого применяют консервативные и оперативные методы.
Консервативный метод включает в себя прием антикоагулянтов, бета-блокаторов, сосудорасширяющих препаратов. С целью облегчения состояние больного, ему назначают обезболивающие лекарства.
В отсутствие эффекта от медикаментозного лечения или по прямым показаниям больному проводят кардиологическую операцию.
Астма как причина ишемической болезни сердца
Ишемическая болезнь сердца возникает в том случае, когда при бронхиальной астме нарушается кровоснабжение миокарда, в результате чего сердечная мышца получает кислород в недостаточном количестве.
Острой формой ишемии миокарда является инфаркт, хронический же патологический процесс проявляется в периодических приступах стенокардии.
Больной с ишемией жалуется на одышку, нарушение сердечного ритма, учащенный пульс, боль в груди, общую слабость, отеки конечностей.
Прогноз заболевания во многом зависит от того, насколько быстро и в полной мере больному была оказана медицинская помощь.
Лечение ишемии миокарда проводится препаратами, относящимися к трем группам:
- антиагреганты (клопидогрел);
- β-адреноблокаторы (бисопролол, карведилол);
- гипохолестеринемические препараты (ловастатин, розувастатин).
Сложность диагностики сердечно–сосудистых осложнений у астматиков
 Выявить те или иные осложнения со стороны сердечно-сосудистой системы у человека с диагнозом «бронхиальная астма» только по их симптомам непросто потому, что они во многом схожи с симптомами основного заболевания. Поэтому необходимым становится применение дополнительных методов диагностики, таких как:
Выявить те или иные осложнения со стороны сердечно-сосудистой системы у человека с диагнозом «бронхиальная астма» только по их симптомам непросто потому, что они во многом схожи с симптомами основного заболевания. Поэтому необходимым становится применение дополнительных методов диагностики, таких как:
- Аускультация сердца.
- Электрокардиография.
- Эхокардиография.
- УЗИ.
- Рентгенологическое исследование.
Причиной смерти астматиков в подавляющем большинстве случаев являются именно сердечно–сосудистые заболевания. Поэтому с того момента, как человеку была поставлендиагноз бронхиальной астмы, возникает необходимость в осуществлении контроля над работой его сердца. Раннее выявление любых возможных осложнений со стороны этого органа в разы увеличивает возможность жить долго и полноценно.
Советуем почитать: Препараты для лечения бронхиальной астмы
Видео: Бронхиальная астма симптомы и лечение. Признаки бронхиальной астмы
Источник

Синдром, возникающий внезапно при левожелудочковой сердечной недостаточности, – сердечная астма. Застой крови в кровеносной системе провоцирует приступы затрудненного дыхания, переходящие в удушье.
Так как этот синдром может привести к смерти, в первые минуты приступа нужно срочно обращаться за неотложной помощью. Лечение должно быть комплексным и проводиться в рамках стационарного режима. Кардиолог проводит необходимые обследования, собирает анамнез и на основе полученных данных выбирает схему лечения.
Сердечная астма: общая информация
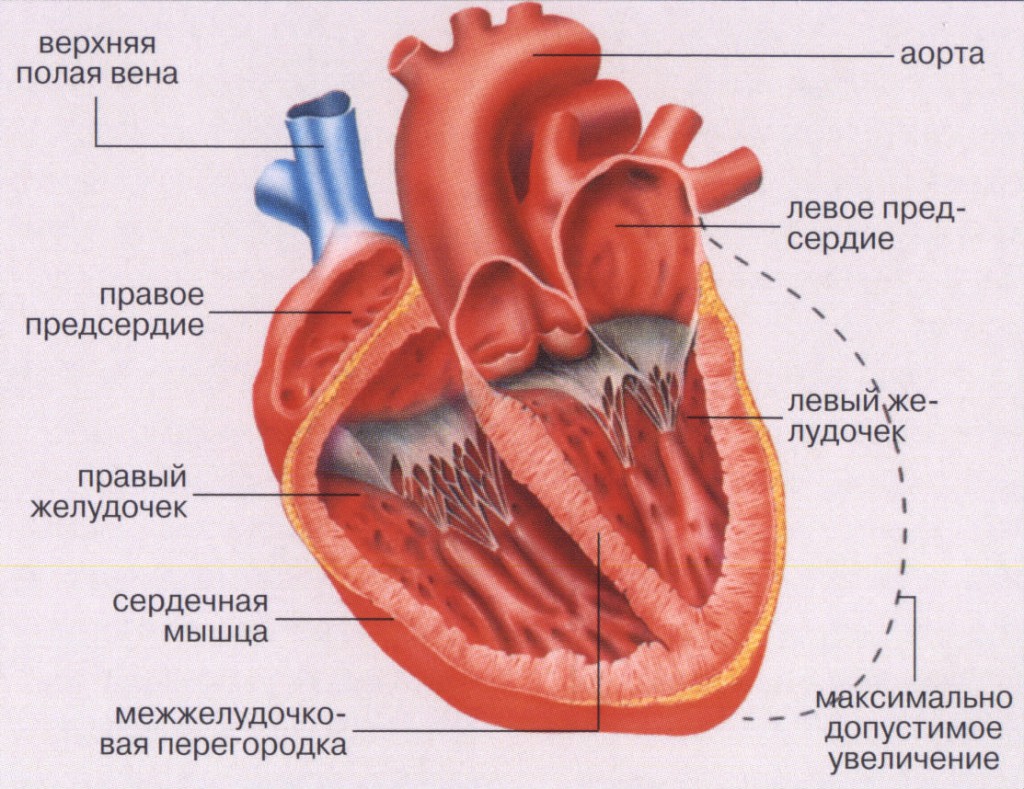
Сердечная астма — это тяжелое состояние организма, для которого характерны резкие приступы осложненного дыхания вплоть до удушья. Случаются такие приступы чаще ночью, длятся они 3-5 минут, но бывают и более долгие, до часа. Кардиологи относят этот вид астмы к симптомам острой сердечной недостаточности на малом круге кровообращения (сердце-легкие-сердце).
По своей сути каждый приступ – это попадание жидкости в органы дыхания. Застой крови в сосудах легких становится причиной затрудненного вдоха, потери сознания, тахикардии и иных нарушений. Без принятия мер на фоне синдрома развивается масштабный альвеолярный отек легких, который приводит к смерти.
Астма бронхиальная и сердечная: отличия
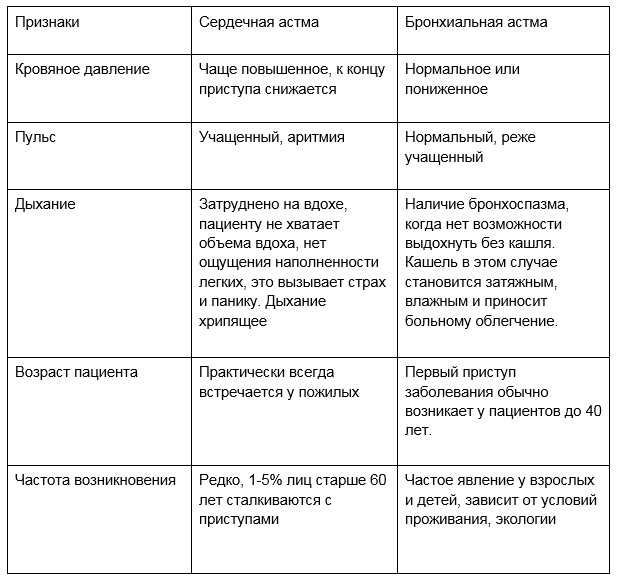
По внешним признакам различия между сердечной астмой и бронхиальной незначительны. Даже специалист на первый взгляд не сможет точно определить природу приступа. Но обычно известна первопричина – заболевание в анамнезе. Бронхиальная, как правило, начинается с аллергии и нарушений работы дыхательной системы, а сердечная – с патологий в области кровеносной системы и сердца.
Трудности при вдохе — главное отличие сердечной астмы от бронхиальной астмы, для которой характерно затруднение при выдохе.
Признаки сердечной астмы также нужно отличать от состояний нервного припадка, сужения дыхательных путей и гортани из-за отека Квинке или сдавливания вен средостения в результате травмы.
Механизм развития и причины сердечной астмы

Причин возникновения синдрома много. Сердечную астму могут спровоцировать такие состояния, как:
- кардиомиопатия;
- острое воспаление сердечной мышцы;
- аневризма;
- ишемическая болезнь;
- стеноз (сужение) митрального клапана;
- истончение миокарда, инфаркт;
- аритмия, тахикардия;
- избыток крови в системе и, как следствие, – высокое артериальное давление (гипертония);
- нарушения работы левых отделов сердца
- также провоцируют приступы образования, перекрывающие ток крови – опухоли, тромбы.
Кроме непосредственно сердечных патологий, повлиять на ухудшение дыхания могут аллергические реакции, пневмония, нарушения циркуляции крови в головном и спинном мозге — инсульты (ишемический, геморрагический).
Провоцирующими факторами являются прежде всего:
- длительное нахождение в неподвижном состоянии;
- злоупотребление алкоголем;
- гестоз у беременных;
- употребление большого количества жидкости и соли, особенно в вечернее время (соль дополнительно задерживает воду, это становится причиной отека легких и нарушений работы сердца);
- постоянные стрессы, из-за которых повышается давление, возникает аритмия, сердце перестает работать в привычном ритме.
Так или иначе, во всех случаях причиной сердечной астмы становится избыточная нагрузка на сердце. Невозможность вдохнуть полной грудью может быть спровоцирована чрезмерной физической нагрузкой, стрессом либо появляется внезапно, без особых причин, на фоне серьезных проблем с кровеносной системой.
Особенности приступа
Спрогнозировать приступ заранее невозможно. Развивается он стремительно. Пациенты с заболеваниями сердца должны знать о риске кардиальной астмы, о том, что может положить начало приступу, его первые признаки и правила оказания первой помощи. Обычно приступ случается, когда человек ложится: меняется положение тела, а вместе с ним интенсивность движения крови. Кровь активнее приливает к легким и там задерживается:
- левое предсердие, которое должно принять объем крови из легких, не справляется с этой задачей;
- митральный клапан между предсердием и желудочком дает сбой, и нарушается направление тока крови;
- левый желудочек не в состоянии протолкнуть кровь в большой круг кровообращения.
Кровь остается в системе малого круга, застой в легких нарастает. Начинаются проблемы с дыханием, повышается давление. Чем серьезнее нарушения в работе сердца, тем меньше провоцирующей физической или эмоциональной нагрузки нужно, чтобы начался приступ.
Малый круг кровообращения в организме человека выглядит так: из правого желудочка кровь проходит через легкие, обогащается кислородом и возвращается в левое предсердие. Механизм развития сердечной астмы связан с неправильной работой именно левой стороны сердца. Если левое предсердие из-за спазма, слабости или по каким-то другим причинам не способно принять в себя объем крови, то происходит ее застой в легочных венах.
Дальнейший патогенез сердечной астмы — интерстициальный отек легких из-за того, что в сосудах возрастает давление, и плазма крови через капилляры попадает в легкие. Именно поэтому кардиальная астма считается жизнеугрожающим состоянием: если не помочь пациенту вовремя, последствия могут быть необратимыми, пациент задохнется из-за жидкости в легких.
Симптомы
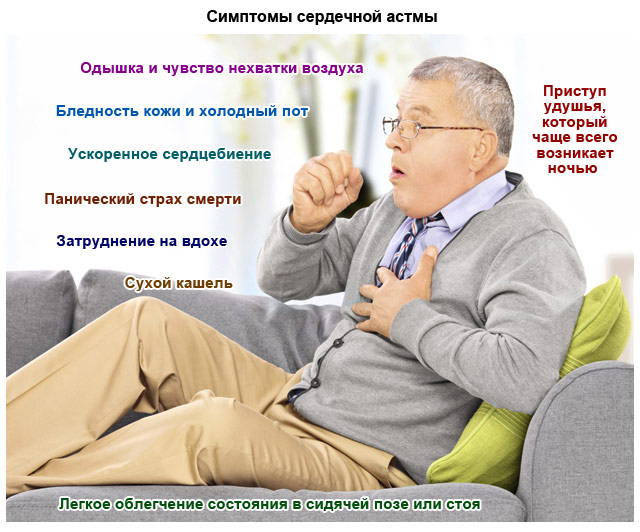
Приступ при сердечной астме обычно начинается внезапно. Но предпосылками могут стать постепенно нарастающие проблемы незадолго до появления синдрома. Предвестники появляются на протяжении 2-3 дней: пациент может жаловаться на нарушения дыхания, дискомфорт в грудной клетке при перемене положения тела из вертикального в горизонтальное.
Появляется непривычная одышка даже после небольшой нагрузки или стресса. Признаки могут быть разной степени выраженности, и пациенты, не имевшие ранее серьезных проблем с сердцем, зачастую не обращают на это внимание, ссылаясь на сильную усталость или стрессы.
Сам приступ астмы начинается с внезапной нехватки воздуха. Чаще это происходит во время сна, пациент просыпается от того, что не может вдохнуть. Клинические проявления сердечной астмы:
- каждый вдох дается с трудом. Основной симптом – шумное дыхание и отсутствие ощущения наполненности легких кислородом;
- дыхание учащается, но не приносит облегчения, оставаясь поверхностным;
- кожа бледнеет из-за недостатка крови в капиллярах, вокруг губ появляется заметная синюшность, синеют кончики пальцев;
- человек принимает специфическое положение ортопноэ: садится, выпрямляет и немного наклоняет вперед верхнюю часть тела, шею изгибает. Если сесть некуда, пациент упирается руками в стол, спинку кровати, стену. Таким образом он инстинктивно снижает нагрузку на дыхательную систему, чтобы в легкие поступало больше кислорода;
- пульс учащается, сердце бьется в непривычном ритме: слишком быстро или сбивчиво (аритмия);
- вены на шее набухают из-за нарушения оттока крови из верхней части тела;
- через некоторое время (10-15 минут) появляется сухой кашель, который облегчения не приносит. Хрипы при этом влажные и хорошо слышны.
Эти симптомы сердечной астмы вызывают панику, которая усугубляет состояние. Страх появляется из-за кислородного голодания мозга, он заставляет еще больше сжиматься мышцу предсердия, попытки откашляться не дают кислороду попадать в легкие. Поэтому пациентам во время приступа нужно постараться успокоиться и не поддаваться страху.
Осложнения сердечной астмы

Главное осложнение сердечной астмы при длительном застое крови в легких – это обширный отек:
- при кашле начинает отделяться мокрота в небольших количествах;
- кожные покровы приобретают сероватый оттенок, появляется обильный холодный пот из-за нарушения терморегуляции;
- состояние, которое угрожает жизни больного, сопровождается сильной аритмией, тахикардией, розовой пеной изо рта. Кожа синеет из-за длительной нехватки воздуха. Больной не может дышать.
Поэтому уже при первых признаках кардиальной астмы нужно сразу вызывать врача, чтобы не доводить до заполнения альвеол жидкостью и удушья.
Диагностика
При прослушивании стетоскопом врач замечает хрипы в нижней части легких, специфические шумы в сердце и чрезмерное напряжение тех мышц спины и межреберных пространств, которые в обычном состоянии в процессе дыхания не участвуют.
Чтобы подтвердить диагноз «кардиальная астма», после купирования приступа врач назначает:
- ЭКГ;
- рентгенография легких;
- ЭхоКГ.
Для диагностики сердечной астмы достаточно результатов этих обследований. Дополнительно можно сдать анализ крови. Если приступ произошел на почве сердечной недостаточности, то в результатах будут видны последствия серьезных нарушений в работе кровеносной системы.
Первая помощь при приступе

Первым пунктом алгоритма действий является звонок в скорую помощь с четким, быстрым и понятным описанием симптомов состояния больного. Затем меры по оказанию неотложной помощи при сердечной астме должны быть направлены на облегчение дыхания и восстановление работы сердечной мышцы.
Исход приступа во многом зависит от тех людей, которые находятся рядом с пациентом: в тяжелом состоянии больной редко может добраться до телефона, вызвать врача, открыть окно, не говоря уже об остальных мерах. Окружающие должны действовать быстро, четко и без паники:
- Первый пункт доврачебной помощи при сердечной астме – помочь пациенту сесть. Ноги опустить на пол, под спину организовать опору (подушки, спинка стула). При таком положении воздух лучше проникает в легкие и активизируется движение крови по большому кругу кровообращения в нижние конечности.
- Освободить грудную клетку больного от стесняющей одежды.
- Приток свежего воздуха поможет больному меньше паниковать. Поэтому открытое окно будет оптимальным вариантом. Иногда под рукой может оказаться баллон с кислородом – в этом случае он будет как нельзя кстати.
- Через 10 минут поместить ноги пациента в тепло: таз с водой, грелка, одеяло. Сухое или влажное тепло усилит приток крови в нижнюю половину тела и отток из верхней.
- При высоком давлении применяются препараты с сосудорасширяющим действием.
- Если давление высокое, а препаратов под рукой нет, накладывают жгут на бедро поверх одежды в 15 см от паха. Держат такой жгут не более 30 минут. Снимают, как только давление стабилизируется. Жгут уменьшает нагрузку на верхнюю половину тела, не пропуская кровь из большого круга кровообращения в сердце и далее в малый круг. Жгут может накладывать только человек, имеющий необходимые навыки. Неправильное наложение приводит к нарушению кровообращения и иннервации конечности.
- Избежать отека легких помогает вдыхание паров этилового спирта. Его достаточно нанести на вату, ткань или марлю и держать возле лица больного.
Бригада скорой помощи обеспечивает больного кислородной маской, вводит нейролептики внутримышечно для купирования панической атаки и сильные анальгетики, чтобы устранить сердечные боли. Одним из способов снизить давление является кровопускание.
В сложных случаях добавляются препараты для снижения уровня жидкости в организме (мочегонные). Препараты из группы гликозидов помогают снять спазмы сердечной мышцы и наладить ток крови. Экстренно проводится электрокардиостимуляция для выравнивания ритма.
Лечение сердечной астмы

Сразу после приезда бригады скорой помощи и купирования приступа больной либо остается на амбулаторном лечении, либо отправляется в стационар. Решение принимается врачами совместно с пациентом. Лучше соглашаться на госпитализацию, ведь в условиях больницы все обследования проведут быстрее, чем в поликлинике. В любом случае нельзя оставлять кардиальную астму без внимания. Приступ может повториться, когда и где это произойдет, неизвестно.
Лечение сердечной астмы комплексное. Сначала проводятся необходимые анализы и обследования. Врач-кардиолог оценит состояние сердца и легких после приступа и выберет тактику лечения.
Обычно при сердечной астме показаны лекарства, которые:
- устраняют отеки, выводят лишнюю жидкость из организма;
- укрепляют сердечную мышцу;
- восстанавливают ритм сердца и нормализуют давление.
Особенности диеты

Помимо лекарственных препаратов, назначается строгая диета. Рацион должен быть разнообразным, пища приготовлена с максимальным сохранением полезных веществ, витаминов и микроэлементов. Общие правила диеты таковы:
- практически полный отказ от соли;
- пища должна быть легкой, чтобы не задерживалась в организме: супы, мелкорубленые и пюрированные продукты, тушеные и приготовленные в пароварке овощи;
- как можно меньше жиров, подвергшихся тепловой обработке. Идеальными будут блюда отварные и на пару, совсем без масла;
- каши на воде и молоке;
- легкие молочные продукты;
- отварные яйца, свежие овощи и фрукты;
- питьевой режим умеренный. Сразу после приступа лучше ограничивать употребление жидкости (не более 1,5 л в сутки). В дальнейшем можно оставить стандартную норму — 2 л в день.
Не наедаться и не напиваться перед сном. От ужина до сна должно пройти 3 часа.
В первую очередь дальнейшее лечение фокусируется на устранении причины, которая вызвала приступ астмы. Если сердечная недостаточность была вызвана более серьезным заболеванием, врач назначает специфические препараты для его лечения и продолжает наблюдение. После обследования может выясниться, что пациенту необходима операция на сердце. Не стоит отказываться от этого шанса на полноценную жизнь.
Прогноз

Исход приступа сердечной астмы зависит от причин ее возникновения и от того, насколько серьезно отнесется сам пациент к своему состоянию. Выполнение всех рекомендаций кардиолога и прием всех прописанных лекарств в некоторых случаях – мера достаточная для того, чтобы приступ больше не повторился. Но все же этот синдром не возникает без серьезного заболевания, которое требует постоянного контроля, смены образа жизни и привычек.
Даже при общем отличном состоянии пациента прогноз остается неблагоприятным. Считается, что приступ может начаться в любой момент. Состояние, угрожающее внезапной смертью, требует тщательного контроля и бережного отношения пациента к своему здоровью.
Профилактика сердечной астмы
Пациент с любыми болезнями сердца должен знать о риске возникновения сердечной астмы и принимать меры по ее профилактике.
В первую очередь нужно следить за состоянием сердца. Регулярное наблюдение у врача-кардиолога и выполнение всех его предписаний поможет выявить нарушения на ранних этапах. Даже если внешних проявлений сердечных болезней еще не возникало, здоровые люди должны раз в три года проходить диспансеризацию и проверять работу сердечной мышцы.
Здоровый образ жизни позволит сохранить здоровье:
- регулярный восьмичасовой сон;
- прогулки пешком на большие расстояния;
- физические нагрузки в соответствии с состоянием организма;
- отказ от вредных привычек.
При внимательном отношении к своему здоровью каждый сердечник может снизить риск возникновения этого синдрома до минимума.
Источник


