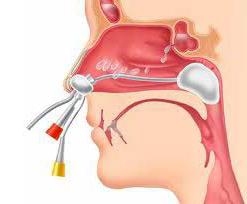
Острый гайморит к лору

Симптомы гайморит острого
- Повышенная температура тела, озноб.
- Общее недомогание.
- Насморк (выделения из носа обычно сначала слизистые, а на 5-7 день — гнойного характера).
- Заложенность носа.
- Чихание.
- Боль в области гайморовых пазух (подглазнично-щечной области), отдающая в зубы, лоб, корень носа.
- Боли усиливаются при наклоне головы вперед, чихании или кашле.
- Гнусавость.
- Снижение обоняния.
Формы
По типу воспаления выделяют:
- острый катаральный гайморит обычно не отличается от насморка и проявляется заложенностью, выделениями из носа, иногда отмечается небольшая тяжесть в щечно-подглазничной области. Острый катаральный гайморит может закончиться выздоровлением или перейти во вторую стадию, то есть стадию острого гнойного гайморита;
- острый гнойный гайморит характеризуется скоплением гноя в гайморовых (верхнечелюстных) пазухах. Лицевая боль становится более интенсивной, присоединяется головная боль, общее состояние больного значительно ухудшается.
При любой из форм гайморит может быть:
- односторонним (воспаление пазухи с одной стороны);
- двухсторонним (воспаление пазухи с обеих сторон).
В зависимости от того, откуда проникает инфекция в гайморовы пазухи, выделяют:
- риногенный гайморит (гайморит, развивающийся в результате ринитов (насморка));
- гематогенный гайморит (развивающийся в результате проникновения в полость гайморовой пазухи инфекции);
- одонтогенный гайморит (развивается на фоне заболевания зубов);
- травматический (в результате травм и ранений верхней челюсти).
Причины
Острый гайморит развивается:
- как осложнение после острых респираторных инфекций;
- при наличии очагов инфекции в области носоглотки (ринит (насморк), тонзиллит (воспаление небных миндалин));
- на фоне заболевания зубов верхней челюсти;
- в результате аллергии.
Предрасполагающим фактором также является сезонный гиповитаминоз, то есть состояние сниженного тонуса организма на фоне недостатка витаминов (как правило, в осенне-зимний период).
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика
- Анализ жалоб и анамнеза заболевания: отмечает ли пациент заложенность носа, густые выделения из носа (возможно, зеленого цвета), головную или лицевую боль, усиливающуюся при наклоне головы вперед, гнусавость, повышение температуры тела, наличие предшествующего заболеванию насморка, простудных заболеваний, факт лечения у стоматолога и т.д.
- Общий осмотр: наличие припухлостей в области щек, при надавливании в области гайморовых пазух отмечается дискомфорт — от повышенной чувствительности и легкой болезненности до резкой боли, отдающей в область глазницы и др.
- Риноскопия — инструментальный осмотр носовой полости, в ходе которого могут быть обнаружены признаки развития воспалительного процесса (отечность и покраснение слизистой оболочки, гнойные выделения).
- Эндоскопический осмотр носа позволяет обнаружить гной в среднем носовом ходе, что свидетельствует о наличии гнойного гайморита.
- Рентгенологическая диагностика: на рентгеновском снимке гайморовых пазух в некоторых случаях виден уровень жидкости. Метод позволяет отличить гнойный гайморит от катарального, но далеко не всегда рентгенологического заключения достаточно для постановки окончательного диагноза.
- При сомнительной клинической картине, когда недостаточно данных рентгенологического заключения, прибегают к диагностической пункции гайморовой пазухи: специальной тонкой иглой под местным обезболиванием прокалывают стенку верхнечелюстной пазухи в носу, в том месте, где она наиболее тонкая. Затем с помощью шприца вытягивают содержимое пазухи. При получении гноя пазуху промывают и вводят в нее лекарственное вещество.
- Содержимое из пазух высевают на питательную среду для определения типа возбудителя инфекции и его чувствительности к антибиотикам (антибиотикограмма). Данные антибиотикограммы применяются при выборе антибактериального лечения (если стандартная терапия оказалась неэффективна) или при рецидивирующих (повторяющихся) гайморитах.
- УЗИ околоносовых пазух иногда применяется как альтернатива рентгеновскому исследованию.
- Орофарингоскопия (обследование ротовой полости) на выявление кариозных зубов, оценка состояния пломб и др. При необходимости показана консультация стоматолога.
- Диафаноскопия лампочкой Геринга (лампочку в затемненной комнате вводят в полость рта больного, который затем плотно обхватывает ее основание губами. При воспалении верхнечелюстной пазухи отмечают снижение свечения лампочки).
Лечение гайморит острого
Медикаментозное лечение:
- сосудосуживающие препараты в виде спреев или капель в полость носа (препараты данной группы снимают отек слизистой и способствуют выведению застоявшейся жидкости из гайморовых пазух). Средства применяются коротким курсом, продолжительностью 5-7 дней;
- спреи в нос, содержащие антибиотики и стероидные гормоны (обладают противовоспалительным действием);
- антигистаминные препараты, если заболевание развилось на фоне аллергических реакций;
- муколитики – препараты, способствующие разжижению содержимого гайморовых пазух и, как следствие, улучшающие его выведение;
- при гнойном гайморите возможно назначение антибиотиков (в виде таблеток или инъекций).
Немедикаментозное лечение.
- Пункции (прокол) верхнечелюстных пазух. Для этого специальной тонкой иглой под местным обезболиванием прокалывают стенку верхнечелюстной пазухи в том месте, где она наиболее тонкая. Пазуху промывают антисептическим раствором и вводят в нее лекарственное вещество.
Преимущество метода: возможность быстрого извлечения гнойного содержимого (что приводит к быстрому уменьшению головной и лицевой боли, улучшению общего состояния); возможность введения непосредственно в пазуху различных лекарств.
Недостаток метода: необходимость неоднократного повторения процедуры при наличии гнойного процесса (до окончательного очищения пазухи); возможность осложнений при атипичном строении пазухи (редко). Проведение пункций гайморовых пазух во многих случаях позволяет обойтись без назначения антибиотиков. - Чтобы не проводить повторную пункцию, во время первого прокола устанавливают дренаж – тонкую резиновую трубку, через которую производят дальнейшее промывание пазухи.
- Установка ЯМИК-катетера – беспункционный метод лечения, альтернатива проколам. Под местным обезболиванием в нос вводится резиновый катетер, у которого раздуваются 2 баллона — в носоглотке и в области ноздри. Таким образом, носовая полость герметично закрывается, после этого через отдельный канал шприцем отсасывают содержимое из пазух, а затем вводят туда лекарство.
- Преимущество метода: неинвазивность процедуры (не нарушается целостность слизистой оболочки).
Недостаток метода: возможна необходимость проведения нескольких повторных процедур (как и в случае с пункциями); данная процедура проводится далеко не во всех медицинских учреждениях. - Промывание носа солевыми, травяными и антисептическими растворами:
- процедуру можно проводить самостоятельно в домашних условиях с помощью специальных устройств для носового душа, спреев или спринцовки;
- в ЛОР-кабинетах промывание носа и околоносовых пазух проводят методом перемещения лекарственных средств (народное название метода – « кукушка»). Пациенту в одну ноздрю вливают раствор, из другой ноздри отсасывают содержимое с помощью отсоса, при этом пациент повторяет « ку-ку», чтобы раствор не попадал в ротоглотку. Процедура абсолютно безболезненная и неинвазивная, но значительно менее эффективная, чем пункция и ЯМИК.
- Физиотерапию (лечение с помощью природных и искусственно создаваемых физических факторов) назначают на стадии выздоровления и только при хорошем оттоке содержимого из пазух.
- Прием общеукрепляющих препаратов.
Хирургическое лечение проводится при наличии орбитальных (глазных) и внутричерепных осложнений. Лечение сводится к вскрытию гнойных полостей и их санации, то есть удалению гноя.
Осложнения и последствия
- Воспаление мягких тканей лица.
- Распространение воспаления в дыхательные пути: воспаление бронхов (бронхит), легких (пневмония), а также ушей (отит).
- Распространение воспалительного процесса в полость черепа с развитием менингита (воспаление мозговых оболочек), энцефалита (воспаление вещества головного мозга) или абсцесса мозга (образование гнойных полостей).
- Гнойное воспаление костей черепа (серьезное осложнение, требующее хирургического вмешательства).
- Воспаление глазного яблока и его оболочек, возможно гнойное воспаление, что может стать причиной потери зрения.
- Воспаление тройничного нерва (крупного нерва в области лица), сопровождающееся сильной болью.
- Сепсис — тяжелое осложнение, развивающееся при попадании возбудителя в кровеносное русло, с дальнейшим образованием вторичных очагов воспаления в жизненно важных органах.
- Риск летального исхода.
Профилактика гайморит острого
- Своевременное и адекватное лечение насморка (ринита).
- Лечение заболеваний носа, сопровождающихся затруднением носового дыхания (хронический ринит, искривление перегородки носа).
- Своевременная санация (лечение) кариозных зубов.
- Своевременное лечение аллергии.
- Профилактика простудных заболеваний и укрепление иммунитета:
- закаливание в осенне-зимний период;
- избегать переохлаждений;
- прием поливитаминных комплексов в осенне-зимний период;
- ношение защитных повязок в период массовой заболеваемости, например, гриппом;
- сбалансированное и рациональное питание (употребление в пищу продуктов с высоким содержанием клетчатки (овощи, фрукты, зелень) и др.).
Дополнительно
Некоторые кости черепа человека представляют собой полые образования, то есть внутри имеют пазухи.
Выделяют следующие пары (правая и левая) околоносовых пазух:
- верхнечелюстные (гайморовы) – расположены в верхнечелюстных костях. Передняя их стенка соответствует верхней части щеки. Воспаление гайморовой пазухи называют гайморитом;
- лобные (фронтальные) – расположены в лобной кости, в центральной части лба, над переносицей. В случае воспаления лобной пазухи говорят о фронтите;
- решетчатые (этмоидальные) – состоят из отдельных, связанных друг с другом воздухоносных клеток, которые делятся на передние решетчатые и задние решетчатые клетки, они расположены в глубине носа. Воспалительный процесс в этмоидальных пазухах — это этмоидит;
- клиновидные (сфеноидальные) – расположены в клиновидной кости, наиболее глубокие околоносовые пазухи, задняя их стенка граничит с полостью черепа и головным мозгом. Сфеноидит — это воспаление клиновидных пазух.
Самой большой пазухой является гайморова (верхнечелюстная). Гайморова пазуха расположена в теле верхнечелюстной кости.
Попадание в пазуху бактерии, вируса или аллергена провоцирует развитие отека, просвет пазухи уменьшается, образуется избыточное количество слизи, которая нарушает движение воздушного потока. В полости начинают размножаться бактерии, продуцирующие гной. Так развивается гайморит.
Источник
Что такое острый гайморит?
Острым гайморитом называют воспалительные процессы, происходящие в гайморовой пазухе носа.
Видео: лечение гайморита без прокола
Причины возникновения острого гайморита
Основная причина возникновения острого гайморита — это проникновение в слизистую оболочку стафилококка и стрептококка. Также к возбудителям острого гайморита можно отнести вирусы вызывающие острые респираторные инфекции (грипп, парагрипп). Как правило, вирус проникает в носовую полость вместе со струёй вдыхаемого воздуха и попадает в гайморову пазуху носа.
Также причиной возникновения острого гайморита можно считать попадание инфекционного возбудителя из ротовой полости, где может находиться гнойный очаг. Наиболее часто гнойный очаг возникает в корнях зубов верхней челюсти при распространенном кариесе, корни этих зубов выходят в гайморову пазуху, что способствует переходу воспаления на слизистую пазухи. Острый гайморит может стать следствием вазомоторного ринита.
Разновидности острого гайморита

Существует два вида острого гайморита. Это гнойный острый гайморит и катаральный гайморит. Первый вид заболевания характеризуется появлением гнойных выделений из носа, а также заполнением гноем пазух носа. При катаральном гайморите наблюдается отечность и выделение слизи из носовой полости.
Симптомы острого гайморита
Разделяют местные и общие симптомы заболевания. Общие признаки острого гайморита — это мигрень, высокая температура тела, отсутствие аппетита. Местные признаки обуславливаются воспалительными явлениями со стороны слизистой полости носа. Также основным симптомом острого гайморита можно назвать выделения гноя из носовых пазух. В результате уменьшения и, иногда, абсолютной заложенности выводных отверстий гайморовой пазухи происходит остановка секреторных выделений. В результате этого процесса возникают болезненные ощущения в носовой полости, в области щеки, мигрень.
Если проводить пальпацию носовых пазух, то наблюдается возникновение острых болевых ощущений. Довольно часто болевые ощущения могут распространяться на челюсть, лицевую часть черепа, лоб. В положении лежа не исключено попадание гноя в носоглотку, что вызывает довольно неприятные ощущения. Гной, попадающий в глотку, может вызвать раздражение слизистой оболочки глотки, происходит отек слизистой в области обонятельной щели. Вследствие этого исчезает обоняние и осложняется дыхание носом.
Диагностика острого гайморита
Диагностическим симптомом острого гнойного гайморита можно назвать концентрацию гнойных выделений в носовой полости. Это можно обнаружить, если произвести риноскопию. Наиболее правильный метод диагностики — это рентген черепа в затылочно-лобной проекции. Сбор всех признаков заболевания необходим для точной диагностики острого гайморита.
Осложнения острого гайморита
Принимая во внимание, что гайморова пазуха носа находится недалеко от мозговой части черепа, и соседствует с глазницей, гайморит может иметь осложнения в виде риногенных внутричерепных и орбитальных заболеваний.
Лечение острого гайморита
В современной тактике лечения синуситов до сих пор широко распространён хирургический подход, такие манипуляции, как пункция верхнечелюстных пазух (прокол) при гайморите, трепанопункция лобных пазух при фронтите, имеют широкое хождение в клиниках Москвы и России. С помощью методов применяемых в нашей клинике, эффективность которых обусловлена воздействием на все важные звенья патогенеза синусита, удаётся вылечить такие заболевания как гайморит, фронтит без всяких хирургических манипуляций и без антибиотиков. На приведённой ниже иллюстрации рентгенологические снимки пациента с двусторонним гнойным гайморитом до лечения и после.
На фото — рентген околоносовых пазух до лечения (в обеих верхнечелюстных пазухах визуализируется уровень жидкости)

в обеих верхнечелюстных пазухах
визуализируется уровень жидкости
верхнечелюстные пазухи
пневматизированы
В нашем медицинском центре при индивидуальном подходе к лечению острого гайморита идёт влияние на все значимые элементы патогенеза этой болезни. В итоге в 90% ситуаций местный иммунитет восстанавливается до нормального уровня, уничтожаются бактерии, вирусы, грибы и слизистая оболочка гайморовой пазухи приходит в норму, что позволяет избежать больному неблагоприятных последствий этой болезни.
Видеоотзывы о лечении гайморита в нашем центре
Источник
Острый гайморит — этот диагноз, который можно часто услышать в кабинете оториноларинголога. Острым гайморитом называется воспаление верхнечелюстных (гайморовых) пазух. Пазухи могут воспалиться по многим причинам, среди которых достаточно необычные, например, кариозные зубы. Болезнь протекает с достаточно неприятными симптомами, поэтому первые признаки заболевания сложно не заметить. Каковы причины острого гайморита? С какими симптомами протекает болезнь? Как нужно правильно лечить гайморит? Ответы вы найдёте в нашей новой статье.
Диагноз острый гайморит очень часто ставят в кабинете у оториноларинголога. По количеству обращений острый гайморит занимает лидирующее место среди прочих лор диагнозов.
Гайморитом называется форма синусита, при которой воспаляются гайморовы пазухи. У этих пазух есть и второе название, характеризующее их месторасположение — верхнечелюстные.
Болезнь может протекать в острой и хронической формах. Воспаление носа считается острым, если симптомы болезни длятся не больше трёх недель и после правильного лечения полностью исчезают.
Чаще всего острая форма гайморита осложняет острые респираторные вирусные инфекции, поэтому в группе риска люди, которые очень часто «подхватывают» простуду в течение года.
Симптомы острого гайморита «переждать» в бездействии не получится. Острая форма гайморита протекает с очень характерными симптомами, которые проблематично терпеть и которые мешают вести привычный образ жизни.
Гайморит — это не банальный насморк, когда можно понадеяться на собственные защитные силы организма, и его не лечить. Лечить заболевание нужно в обязательном порядке, причём адекватное и эффективное лечение подбирается исключительно лор-врачом. Очень важно не упустить время и сразу распознать первые признаки острой формы гайморита.
Как развивается воспаление в пазухах? Каковы основные причины заболевания? На какие признаки болезни нужно сразу обратить внимание? Как лечить острый гайморит? Методы лечения, причины и симптомы острой формы гайморита — тема нашей новой статьи.
Как возникает острая форма гайморита?
Верхнечелюстные — самые большие из придаточных пазух носа. Это полости в черепе, которые заполнены воздухом. Их поверхность выстилается слизистой оболочкой, которая всегда выделяет определённое количество слизи. Здоровые пазухи выполняют ряд важных задач в организме: снижают вес черепа и нивелируют силу удара при механических травмах, согревают и увлажняют воздух, которым мы дышим, участвуют в образовании голоса.
Выделения слизистой оболочки двигают в одном направлении — к соустью.
Соустье — это единственный «мостик», который соединяет пазуху с полостью носа. Именно через соустье слизь, не задерживаясь в пазухе, выходит в носовую полость, и далее выводится наружу.
Диаметр соустья — всего пара миллиметров, и, если по какой-то причине пазуха воспаляется и отекает, это отверстие становится ещё меньше, слизь не может покинуть область пазухи, и её дренажная функция нарушается. Слизистые массы остаются заблокированными и застаиваются. В такой среде тут же запускается инфекционный процесс, что влечёт за собой воспаление пазухи, или всем нам известный диагноз острый гайморит.
На этом этапе важно своевременно начать лечить болезнь, чтобы снять неприятные симптомы воспаления, облегчить состояние больного, а главное, не допустить перехода острой формы заболевания в хроническую форму и снизить риск развития осложнений.
Причины воспаления
Ни одно из заболеваний (и диагноз гайморит — не исключение) не возникает на пустом месте. Развитию воспаления в пазухах обязательно предшествуют определённые причины.
Главная причина гайморита — это инфицирование здоровой пазухи болезнетворными микроорганизмами.
Чаще всего возбудителями являются стафилококки и стрептококки. Но нельзя также сбрасывать со счетов вирусы, грибки, хламидии и т.п.
Все причины, провоцирующие развитие диагноза, объединяет одно: все они затрудняют естественную вентиляцию пазух и способствуют проникновению в них болезнетворных микроорганизмов.
Список причин, вызывающих воспаление в пазухах, достаточно обширен:
- инфекционные заболевания (ОРВИ, ОРЗ, грипп, ринит и прочие подобные диагнозы);
- хронические заболевания в анамнезе больного — причиной в этом случае выступают очаги инфекции, которые присутствуют в организме постоянно, и бактерии из одного органа легко с кровотоком переносятся к другому (к таким диагнозам относят: тонзиллит хронической формы, хронический ринит, хронический фарингит и т.п.);
- аденоиды — частая причина развития болезни у детей (увеличенная глоточная миндалина нарушает естественное носовое дыхание, в результате чего пазуха недостаточно хорошо вентилируется; воспалённая глоточная миндалина (диагноз «аденоидит») — сама является хроническим источником воспаления, которое может перейти на здоровую пазуху;
- искривлённая носовая перегородка — ещё один фактор, способствующий нарушению нормального дыхания через нос со всеми вытекающими последствиями;
- кариозные зубы верхней челюсти — инфекция с корней зубов может легко попадать в полость пазухи, поэтому важно своевременно посещать стоматолога и вовремя лечить зубы. Если причина болезни кроется в больных зубах, лор-врач ставит диагноз «одонтогенный гайморит»;
- механические травмы носа;
- наличие полипов в носовой полости — признак того, что человек также находится в группе риска;
- склонность к аллергическим реакциям;
- постоянное нахождение в пространстве с загрязнённым или запыленным воздухом;
- переохлаждение;
- ослабленный иммунитет.
Лечить болезнь нужно начинать с определения точной причины её появления.
Можно сколько угодно бороться с признаками заболевания, но без устранения первопричины симптомы будут возвращаться вновь и вновь.
Признаки заболевания
Болезнь протекает с очень яркими симптомами, поэтому не заметить первые признаки воспаления будет ну очень сложно.
Характерный признак заболевания, который указывает на воспалительный процесс в пазухах, — болевые ощущения в области щёк. Боль может «отдавать» в лобную часть головы, а также в зубы. Чтобы понять, связан ли этот симптом с больными зубами, наклоните голову вниз. Если боль в области переносицы и щёк усилится, с большой долей вероятности, у вас проблема не с зубами, а именно с пазухами.
Характерно, что боль нарастает к вечеру, поэтому в конце дня симптомы болезни усиливаются, и больной чувствует себя особенно плохо.
Одним из признаков заболевания, появляющимся в числе первых, является заложенность носа. Заложенность ощущается с той стороны, с которой находится воспалённая пазуха. При двустороннем воспалении нос заложен полностью.
На начальной стадии болезни выделения из носовой полости прозрачные, но, если болезнь не начать лечить сразу, застоявшаяся в пазухе слизь превращается в гной. Выделения из носа становятся густыми, жёлто-зелёного цвета с характерным неприятным запахом.
Признак любого воспалительного процесса в организме — повышение температуры тела. То же самое происходит и при гайморите. Это ответная реакция организма на возбудителя и попытка его уничтожить с помощью собственных внутренних ресурсов. При острой форме болезни температура повышается до отметки 39℃.
Больной всё это время чувствует себя крайне усталым, разбитым, симптомы болезни выбивают человека из привычного ритма жизни. Лечить болезнь необходимо начинать на ранней стадии.
Вылечить болезнь собственными силами не получится: нужна грамотная схема лечения, подобранная лор-врачом.
Как вылечить гайморит?
Лечение заболевания начинается с посещения лор-врача, который поставит диагноз, определит причину и назначит эффективную схему лечения. Лечить воспаление народными средствами не только неэффективно, но и опасно. Все, наверное, помнят старый бабушкин метод лечения — приложить горячие яйца к щекам. А вы знаете, что если этим способом лечить болезнь, процесс образования гноя только усилится, и состояние больного резко ухудшится?
Правильное лечение острого гайморита включает:
- антибиотикотерапию;
- сосудосуживающие препараты;
- местные противовоспалительные и антибактериальные назальные спреи;
- растворы для промывания носа на основе морской воды;
- противовоспалительные препараты;
- промывания пазух в лор-клинике (метод «кукушка» и ЯМИК-катетер);
- физиотерапевтическое лечение.
Именно такая схема лечения, применяемая в «Лор Клинике Доктора Зайцева», эффективна и даёт быстрый результат.
Чтобы записаться на консультацию, звоните, пожалуйста, по телефонам: +7 (495) 642-45-25; +7 (926) 384-40-04.
Тысячи пациентов уже оценили качество наших услуг и доступные цены.
Приходите — мы вам поможем!

Всегда ваш, Доктор Зайцев.
Об авторе: ЛОР врач высшей категории, кандидат мед. наук.
Источник