Отек легких и сердечная астма дифференциальная диагностика
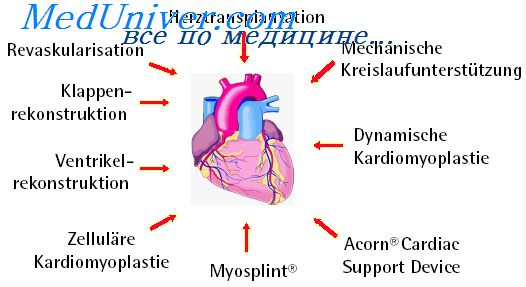
Оглавление темы «Острая сердечная недостаточность»:
Дифференциальная диагностика кардиальной астмы. Отек легких.Дифференциальную диагностику кардиальной астмы проводят: Определяются признаки острой правожелудочковой недостаточности. По данным ЭКГ выявляется острая перегрузка правых отделов сердца и феномен S1—Q3, а рентгенография легких указывает на повышение купола диафрагмы на стороне поражения и разнообразные тени (реже). Иногда на этом фоне развивается и ОЛЖН вследствие появления сопутствующей дисфункции ЛЖ (из-за сочетанного воздействия гипоксемии и смещения межжелудочковой перегородки в полость ЛЖ). Второй этап эволюции ОЛЖН кардиально обусловлен ОЛ (развивается более быстрыми темпами, чем некардиальный) вследствие наличия ИМ, АГ, пороков сердца, миокардита, ДКМП или ПЖТ У кардиальных больных ОЛ может формироваться как следующий этап после КА, но может развиться и внезапно, минуя эту клиническую фазу (иногда переход занимает всего лишь несколько минут).
Отек легкихОтек легких (ОЛ) — более широкое понятие, чем ОЛЖН. К развитию отека легких помимо патологии сердца способны привести другие заболевания (инфекции, болезни ЦНС, массивные перфузии и др ). ОЛ может развиваться как самостоятельное первичное состояние, отягощающее различные заболевания (состояния) с избыточной транссудацией жидкости, электролитов и белков из микрососудов легочного русла в интерстициальную ткань и поверхность альвеол. Недостаточность дренажной функции лимфатической системы играет важную роль в том, что не удается компенсировать быстро растущее гидростатическое давление в интерстициальной ткани ОЛ сопровождается выраженной артериальной гипоксемией. В легких здорового человека находится 0,5 л крови. При ряде патологических состояний этот объем может увеличиваться в 2—3 раза, что приводит к росту гидростатического давления в малом круге кровообращения. Разница гидростатического и онкотического давлений (по закону Старлинга) определяет давление жидкости по обе стороны стенки сосуда. Некардиогенный отек легких, возникающий при отсутствии патологии сердца (из-за повышенной фильтрации жидкости, богатой белком через сосудистую стенку легочных капилляров вследствие повышенной концентрации цитокинов), встречается при острых или хронических процессах — сепсисе или острых инфекционных заболеваниях дыхательных путей (тяжелой пневмонии или гриппе), уремическом пневмоните на фоне терминальной ХПН (вследствие циркуляции в кровотоке токсических веществ), ингаляционном проникновении в дыхательные пути токсических субстанций (оксиды серы, озон, фосген и др ), повреждающих альвеолокапиллярную мембрану, инородном теле в бронхе, остром радиационном повреждении легких, раке легких (массивное метастазирование), аллергической реакции, массивной эвакуации плевральной жидкости (более 1,5 л), введении больших доз наркотиков (например, героина) или НПВП. Выделяют и неврогенный отек легких, развивающийся из-за повышенной симпатической стимуляции (это приводит к венозной ЛГ или сдвигу системного объема крови в легочную циркуляцию) достаточно быстро после повреждения центральных структур головного мозга — при судорожном синдроме (эпилепсия), внутричерепном кровоизлиянии или ЧМТ (раненные в голову при ДТП). У конкретного больного необходимо выявить причины отека легких (кроме частого ИМ). Всегда следует уточнить кардиогенный ли отек легких. Если отек легких кардиогенный, то важно выяснить фон, на котором действовал повреждающий фактор: компенсированное сердце до сих пор (как при свежем ИМ) или «поврежденное» (длительная ХСН). После оценки состояния сердца сразу же начинают лечение согласно общепринятым схемам. — Также рекомендуем «Патогенез отека легких. Механизмы отека легких.» |
Источник
1. Определения.Сердечная астма
(СА) – острая декомпенсированная
сердечная недостаточность (впервые
возникшая или декомпенсация хронической)
– мало выраженные симптомы ОСН, не
соответствующие критериям отека легких,
КШ или гипертонического криза. Отек
легких (ОЛ) – тяжелый респираторный
дистресс с влажными хрипами в легких,
орто-пноэ и, как правило, насыщением
артериальной крови кислородом менее
90% до начала лечения.
а) болезни легких – БА, тяжелая пневмония,
пневмоторакс, опухоль бронха, инородное
тело трахеи и бронха;
б) болезни гортани и трахеи – ларингоспазм,
экспираторный стеноз трахеи, отек
Квинке;
г) некардиогенный ОЛ – сепсис, опухоль,
ОНМК, травма ГМ и др.
Овладевать
практическими умениями диагностики
СА и ОЛ наиболее рационально по схеме
последовательности действий,
представленной в табл. 10. Достаточность
полученных результатов, правильность
их оценки и интерпретации на каждом
этапе действия Вы сможете проверить
самостоятельно, обратившись к
соответствующим пунктам графы «Критерии
для самоконтроля».
Этапы
действия
Средства
действия
(ориентировочные
признаки)
Критерии
для самоконтроля
(диагностические
признаки)
1.
Оцените общее
состояние больного.
Визуальные(осмотр).
Установите:
—
тяжесть состояния больного;
— его положение и поведение;
— состояние сознания.
— цвет, влажность и температуру кожных
покровов;
— характер дыхания;
— наличие и характер кашля;
—
состояние наружных яремных вен.
ПодсчитайтеЧДД.
Наиболее
вероятны средняя степень тяжести или
тяжелое состояние.
Ортопноэ,
тревога и страх смерти;
Спутанность
сознания; сопор, переходящий в кому.
Типичны
холодная влажная кожа бледно-серого
цвета, акроцианоз;
—
шумное, клокочущее дыхание с участием
вспомогательной мускулатуры;
—
кашель «сухой» при СА или с пенистой
мокротой белого или розового цвета
при ОЛ.
набухание
наружных яремных вен, сохраняющееся
в положении сидя.
Характерно
тахипноэ.
СА и
ОЛ – потенциально опасные для жизни
состояния, что требует четкого
формулирования вопросов и быстрогоанализа полученных сведений.
Воспользуйтесь информацией из
медицинской документации пациента
(амбулаторная карта, выписки из
историй болезни), а при его госпитализации
– информацией, полученной от врача
СМП.
2. Жалобы
больного и анамнез заболевания.
Вербальные(опрос).
Уточнитехарактер одышки.
Выясните:
— были ли ранее диагностированы
заболевания сердечно-сосудистой и
других систем, которые могли привести
к ХСН;
— при наличии заболеваний
сердечно-сосудистой системы и
компенсированной ХСН предположите
возможные факторы, способствовавшие
ее декомпенсации;
— при отсутствии
предшествующей патологии
сердечно-сосудистой системы –
симптомы, время и условия возникновения
возможного острого заболевания, как
причины впервые возникшей ОСН.
Преимущественно в виде чувства
нехватки воздуха, реже – с затруднением
фазы вдоха (стридор) или выдоха
(бронхоспазм).
ОСН с симптомами застоя может быть
следствием дисфункции миокарда при
хронических ССЗ (ИБС и ранее перенесенный
ИМ, пороки МК и АК, ГБ, нарушения ритма,
опухоли левых отделов сердца) и
несердечных причин (тяжелая анемия,
тиреотоксикоз)
Декомпенсация ХСН могут развиться
вследствие недостаточной приверженности
к лечению, перегрузки объемом,
физической перегрузки, мерцательной
аритмии, внезапного и значительного
повышения АД, септических инфекций,
тяжелого инсульта, обширного
оперативного вмешательства, почечной
недостаточности, БА, передозировки
лекарственных средств, злоупотребления
алкоголем.
Основные
причины развития ОСН с симптомами
застоя – ИМ и/или его механические
осложнения, нестабильная СТ, острые
клапанные дисфункции при инфекционном
эндокардите, гипертонический криз,
нарушения ритма сердца, тяжелый острый
миокардит, тахиаритмии.
Выявив
на любом этапе заболевание, приведшее
к СА и ОЛ, или факторы, отягощающие
их течение, следует рассмотреть
возможность немедленного их устранения
или ослабления неблагоприятного
воздействия.
3.
Продолжите
обследование
больного.
Физикальные методы.
Подсчитайтечастоту пульса.
Проведите:
— измерение и оценку АД;
— аускультацию сердца, оцените качество
тонов, наличие шумов и дополнительных
тонов;
— аускультацию
легких и оценку ее результатов.
Чаще тахикардия и/или тахиаритмия.
Установление уровня АДсист(>
или < 100 мм рт. ст., > или < 70 мм рт.
ст.) важно при определении тактики
лечения.
Изменения громкости тонов, шумы и
дополнительные тоны могут быть
проявлениями предшествующей патологии
сердца, острого его заболевания (см.
п. 2) или свидетельством левожелудочковой
недостаточности (IIIиIVтоны).
Жесткое
дыхание с обилием сухих (при СА) и
влажных мелкопузырчатых хрипов,
распространяющихся более, чем на
нижнюю половину легких (при ОЛ).
• При выявлении признаков СА и ОЛ
придайте больному возвошенное
положение, создайте ему условия
физического и психического покоя.
• Наряду с продолжением возможных
в конкретной ситуации исследований,
приступите к немедленному оказанию
неотложной помощи.
• Одновременно с диагностическими
и лечебными мероприятиями каждые 5
мин оценивайте ЧДД, АД, ЧСС, хрипы над
легкими.
• Организуйте
транспортировку больного в ПИТ или
отделение реанимации специализированной
бригадой СМП.
4. Назначьте и проведите дополнительные
инструментальные и лабораторные
исследования.
Инструментальные методы
Определите:
— насыщение крови кислородом.
Выполните:
— запись и анализ ЭКГ;
—
рентгенограмму грудной клетки;
— ЭхоКГ.
Лабораторные методы.
Проведите исследования:
— обязательные– общие анализы
крови и мочи, уровни мочевины,
креатинина, калия, натрия, АСТ, АЛТ,
МВ-КФК, тропонины Т иI,
сахар крови.
Другие лабораторные исследования
выполняются при дополнительных
показаниях и наличии возможности
ЛПУ:
— МНО;
— Д-димер;
— газы артериальной крови;
—
мозговой натрийуретический пептид
(BNP) и его предшественник
(NT-proBNP).
При ОСН сатурацияО2ниже 94%.
Признаки ИМ (острая фаза или ранее
перенесенный) или повторяющиеся
эпизоды ишемии миокарда, тахиаритмии
позволят установить этиологию ОСН;
могут быть выявлены синусовая
тахикардия, гипертрофия ЛЖ. Отсутствие
изменений на ЭКГ не исключает диагноза
СА и ОЛ!
Кардиомегалия и признаки венозного
застоя являются свидетельствами ХСН
вследствие предшествующего заболевания
сердца; наличие только симптома
«крыльев летучей мыши» в области
корней легких характерно для ОСН.
Структурные изменения миокарда,
сердечных клапанов, перикарда позволят
установить или уточнить этиологию
ОСН; низкая ФВ ЛЖ<40% с систолической
дисфункцией или сохраненная ФВ>40%
с диастолической дисфункцией
подтверждают сердечную недостаточность.
Лабораторные исследования выполняются
в динамике и их результаты, наряду с
клиническими показателями (выраженность
одышки и цианоза, частота пульса и
уровень АД, распространенность влажных
хрипов над легкими), используются при
оценке эффективности и безопасности
лечения.
У
больных, получающих непрямые
антикоагулянты, и при тяжелой СН.
При
подозрении на ТЭЛА (см. раздел «ТЭЛА»).
При
тяжелой СН и СД.
При возможности;
уровень BNP> 100 пг/ мл
иNT-proBNP> 300 пг/мл считаются биомаркерами
ОСН.
5.
Формулирование диагноза.
Клиническое мышление.
В диагнозе укажите:
— основное заболевание;
— его
осложенения.
Согласно
МКБ-10– Застойная сердечная
недостаточностьI50.0.Левожелудочковая недостаточность
(отек легкого)I50.1.
Источник
Клинические симптомы характеризуются пароксизмами затрудненного дыхания вследствие выпотевания в лёгочную ткань серозной жидкости с образованием (усилением) отёка – интерстициального (при сердечной астме) и альвеолярного, со вспениванием богатого белком транссудата (при отёке лёгких).
Этиология, патогенез. Причинами сердечной астмы (СА) и отёка лёгких (ОЛ) в большинстве случаев являются первичная острая левожелудочковая недостаточность (инфаркт миокарда, другие острые и подострые формы ИБС, гипертонический криз и другие пароксизмальные формы артериальной гипертензии, острый, нефрит, острая левожелудочковая недостаточность у больных кардимиопатией и др.) либо острые проявления хронической левожелудочковой недостаточности (митральный или аортальный порок, хроническая аневризма сердца, другие хронические формы ИБС и пр.).
К основному патогенетическому фактору – повышению гидростатического давления в легочных капиллярах обычно присоединяются провоцирующие приступ дополнительные факторы: физическое или эмоциональное напряжение, гиперволемия (гипергидратация, задержка жидкости), увеличение притока крови в систему малого круга при переходе в горизонтальное положение и нарушение центральной регуляции во время сна и другие факторы.

Сопровождающие приступ возбуждение, подъём АД, тахикардия, тахипноэ, усиленная работа дыхательной и вспомогательной мускулатуры повышают нагрузку на сердце и снижают эффективность его работы. Присасывающее действие форсированного вдоха ведёт к дополнительному увеличению кровенаполнения лёгких. Гипоксия и ацидоз сопровождаются дальнейшим ухудшением работы сердца, нарушением центральной регуляции, повышением проницаемости альвеолярной мембраны и снижают эффективность медикаментозной терапии.
Причинами несердечного отёка легких могут быть: 1) поражение лёгочной ткани – инфекционное, аллергическое, токсическое, травматическое; тромбоэмболия лёгочной артерии, инфаркт легкого; синдром Гудпасчера; 2) нарушение водно-электролитного баланса, гиперволемия (инфузионная терация, почечная недостаточность, эндокринная патология и стероидная терапия, беременность); 3) утопление в солёной воде; 4) нарушение центральной регуляции – при инсульте, субарахноидальном кровоизлиянии, поражении головного мозга (токсическом, инфекционном, травматическом), при перевозбуждении вагусного центра; 5) снижение внутригрудного давления – при быстрой эвакуации жидкости из брюшной полости, жидкости или воздуха из плевральной полости, подъёме на большую высоту, форсированном вдохе; 6) избыточная терапия (инфузионная, медикаментозная, оксигенотерапия) при шоке, ожогах, инфекциях, отравлениях и других тяжёлых состояниях, в том числе после тяжлых операций («шоковое лёгкое»); 7) различные комбинации перечисленных факторов, например, пневмония в условиях высокогорья (необходима неотложная эвакуация больного!).
Симптомы, течение, диагноз. Сердечная астма: удушье с кашлем, свистящим дыханием. Обычно приступ начинается ночью: больной просыпается от мучительного ощущения нехватки воздуха – удушья, которое с первых же минут становится резко выраженным, сопровождается страхом смерти. Нередко приступу предшествует физическое переутомление или нервное напряжение. При осмотре положение больного вынужденное: лежать он не может, а потому вскакивает, опирается на подоконник, стол, старается быть поближе к открытому окну. Тяжелобольные не в силах подняться с постели: они сидят, опустив ноги, опираясь руками о кровать. На лице застывает страдальческое выражение, больной возбуждён, ловит воздух ртом, кожа лба, шеи, груди, спины покрыта каплями пота, бледность (иногда с сероватым оттенком) при длительном приступе сменяется синюшностью. Голова наклонена вперед, мышцы плечевого пояса напряжены, надключичные ямки сглажены, грудная клетка расширена, межреберья втянуты, на шее видны набухшие вены. Дыхание во время приступа, как правило, учащенное (30–40 в 1 мин, иногда больше). Во всех случаях дыхание явно затруднено, особенно вдох, либо больному не удаётся отметить, что для него труднее – вдох или выдох. Из-за одышки больной не в состоянии разговаривать. Приступ может сопровождаться кашлем – сухим или с мокротой, которая часто бывает обильной, жидкой.

При осмотре на фоне ослабленного дыхания выслушиваются сухие, нередко – скудные мелкопузырчатые хрипы. Признаки выраженных расстройств сердечно-сосудистой деятельности являются обязательными спутниками приступа СА. Пульс во время приступа достигает 120–150 ударов в 1 мин (резкая тахикардия особенно характерна для больных митральным пороком), полный, иногда аритмичный. Симптоматика зависит и от предшествовавшего приступу состояния органов кровообращения. Если удушье начинается на фоне компенсации, может наблюдаться отчетливая динамика пульса: ритмичный, нормальной частоты и наполнения в начале приступа, он становится затем (при длительном тяжёлом течении приступа) частым, малым, аритмичным (экстрасистолия). Часто во время приступа выявляется повышенное АД, которое может затем падать, сигнализируя о присоединении острой сосудистой недостаточности. Выслушивание сердца во время удушья затруднено из-за шумного дыхания и обилия хрипов. Обычно определяются глухость тонов сердца, иногда ритм галопа или аритмия (экстрасистолия, мерцательная аритмия). В некоторых случаях при перкуссии удается выявить расширение границ относительной тупости сердца, свидетельствующее об остром расширении его (это подтверждается рентгенологическим исследованием во время приступа).
Клиническая картина СА у разных больных и даже повторных приступов у одного и того же больного может быть различной. В одних случаях приступ не имеет предвестников (например, при митральном стенозе), в других – больные на протяжении нескольких дней до приступа отмечают ухудшение самочувствия, усиление одышки, сердцебиение, приступы сухого кашля, а иногда минутное ощущение удушья, которое возникало ночью и проходило после нескольких глубоких вдохов. Продолжительность приступа – от нескольких минут до многих часов.
В лёгких случаях, проснувшись от удушья, больной садится в постели или встаёт, открывает окно, и через несколько минут приступ заканчивается без лечения; он снова засыпает.
При тяжёлом течении СА приступы удушья возникают иногда несколько раз в сутки, продолжительны, купируются только применением всего комплекса терапевтических мероприятий. Иногда приступ не поддаётся лечению, затягивается, состояние больного становится крайне тяжёлым: лицо синюшное, пульс нитевидный, АД низкое, дыхание поверхностное, больной принимает более низкое положение в постели. Возникает угроза смерти больного при клинической картине шока или угнетения дыхательного центра.
Более частой причиной смерти является осложнение приступа СА отеком лёгких. Следует учитывать, что набухание слизистой оболочки бронхов может сопровождаться нарушением бронхиальной проходимости.

Дифференциальный диагноз с бронхиальной астмой очень важен, поскольку при бронхиальной астме (в противоположность СА) противопоказаны (опасны) наркотические анальгетики и показаны бета-адренергические препараты. Следует оценить анамнез (заболевание сердца или лёгких, эффективность бета-адренергических препаратов) и обратить внимание на затрудненный, удлинённый выдох (при бронхиальной астме).
Отёк лёгких (ОЛ) возникает более или менее внезапно, часто ночью, во время сна, с пробуждением больного в состоянии удушья, либо днём при физическом усилии или волнении. Во многих случаях наблюдаются предвестники приступа в виде частого покашливания, нарастания влажных хрипов в легких. С началом приступа больной принимает вертикальное положение, лицо выражает страх и растерянность, приобретает бледно-серый или серо-цианотичный оттенок.
При гипертоническом кризе и остром нарушении мозгового кровообращения лицо может быть резко гиперемированным, а при пороке сердца иметь характерный «митральный» (цианотичный румянец на щеках) вид. Больной ощущает мучительное удушье, которому нередко сопутствуют стеснение или давящая боль в груди. Дыхание резко учащено, на расстоянии слышны клокочущие хрипы, кашель становится все более частым, сопровождается выделением большого количества светлой или розовой пенистой мокроты. В тяжёлых случаях пена течет изо рта и носа. Больной не в состоянии определить, что для него труднее – вдох или выдох; из-за одышки и кашля он не может говорить. Нарастает цианоз, набухают шейные вены, кожа покрывается холодным, липким потом. При выслушивании лёгких в начале приступа, когда могут преобладать явления отёка в межуточной (интерстициальной) ткани, симптоматика может быть скудной: определяются только небольшое количество мелкопузырчатых и единичные крупнопузырчатые хрипы. В разгар приступа выслушиваются обильные разнокалиберные влажные хрипы над различными участками лёгких. Дыхание над этими участками ослаблено, перкуторный звук укорочен. Участки укороченного перкуторного звука могут чередоваться с участками коробочного звука (ателектаз одних сегментовлегких и острая эмфизема других). Пульс обычно резко учащен, нередко до 140–150 ударов в 1 мин. В начале приступа он удовлетворительного наполнения.
В более редких и, как правило, очень тяжёлых случаях наблюдается резкая брадикардия. Выявляются симптомы, зависящие от заболевания, на фоне которого развился ОЛ; границы тупости сердца, как правило, расширены влево, тоны глухие, часто вообще не выслушиваются из-за шумного дыхания и обильных хрипов. АД зависит от исходного уровня, который может быть нормальным, повышенным или пониженным.
При длительном течении отёка лёгких АД обычно падает, наполнение пульса слабеет, его трудно прощупать. Дыхание становится поверхностным, менее частым, больной принимает горизонтальное положение, у него нет сил откашлять мокроту. Смерть наступает от асфиксии. Иногда весь приступ, заканчивающийся смертью больного, продолжается несколько минут (молниеносная форма); чаще он длится несколько часов и прекращается лишь после энергичных лечебных мероприятий.
Очень важно не забывать о возможности волнообразного течения ОЛ, когда у больного, выведенного из приступа, развивается повторный тяжёлый приступ, нередко заканчивающийся смертью. Приступ удушья, сопровождающийся клокочущим дыханием, выделением пенистой жидкой мокроты, обильными влажными хрипами в лёгких, столь характерен, что в этих случаях диагноз ОЛ не представляет затруднений.
Рентгенологически при ОЛ выявляются расширение тени средостения, снижение прозрачности лёгочных полей, расширение корней легких, линии Керли (признак отека междольковых перегородок – горизонтальные параллельные полоски длиной 0,3–0,5 см вблизи наружных синусов или вдоль междолевой плевры), плевральный выпот. Однако и без рентгенологического исследования приступ удушья при бронхиальной астме, сопровождающийся свистящими хрипами на фоне резко удлиненного выдоха, скудной вязкой мокротой, трудно спутать с ОЛ.
В некоторых случаях не так просто различить ОЛ и СА. При последней нет обильной пенистой мокроты и клокочущего дыхания, влажные хрипы выслушиваются преимущественно в нижних отделах лёгких. Однако следует учитывать, что ОЛ не всегда протекает со всеми указанными характерными симптомами: мокрота не всегда жидкая и пенистая, иногда больной выделяет всего 2–3 плевка бесцветной, розовой или даже желтоватой слизистой мокроты. Количество влажных хрипов в лёгких может быть и небольшим, но обычно уже на расстоянии слышны клокочущие хрипы. Бывают и приступы удушья, не сопровождающиеся ни клокочущим дыханием, ни влажными хрипами в лёгких, ни выделением мокроты, но с рентгенологической картиной отёка лёгких. Это может зависеть от преимущественного скопления жидкости в интерстициалыюй ткани, а не в альвеолах.
В других случаях при тяжёлом состоянии больного отсутствие обычных признаков отёка лёгких может объясняться закупоркой бронхов мокротой. Всякий тяжёлый приступ удушья у больного, страдающего заболеванием сердца, вынуждает думать о возможности ОЛ. Пенистую мокроту при ОЛ следует отличать от пенистой, нередко окрашенной кровью, слюны, выделяемой при эпилептическом приступе и при истерии. «Клокочущее» дыхание у агонизирующих больных не является специфическим признаком ОЛ.
Лечение – экстренное, уже на стадии предвестников (возможный летальный исход). Последовательность терапевтических мероприятий во многом определяется их доступностью, временем, которое потребуется для их осуществления. Больному необходимо придать возвышенное положение – сидя, спустив ноги с кровати. При этом под действием силы тяжести происходит перераспределение крови, депонирование её в венах ног и, соответственно, разгрузка малого круга кровообращения. Обязательно вдыхание кислорода, так как всякий отёк лёгких вызывает кислородное голодание организма.
Медикаментозная терапия должна быть направлена на снижение возбудимости дыхательного центра и разгрузку малого круга кровообращения. Первой цели служит введение морфина: помимо избирательного действия на дыхательный центр, морфин уменьшает приток крови к сердцу и застой в лёгких за счет снижения возбудимости сосудодвигательных центров, оказывает общее успокаивающее действие на больного. Морфин вводят п/к или в/в дробно в дозе 1 мл 1% раствора. Уже через 5–10 мин после инъекции дыхание облегчается, больной успокаивается.
При нарушении ритма дыхания (дыхание типа Чейна – Стокса), угнетении дыхательного центра (дыхание становится поверхностным, менее частым, больной принимает более низкое положение в постели) морфин вводить не следует. Осторожность требуется и в тех случаях, когда характер приступа неясен (не исключена бронхиальная астма).
Для того, чтобы уменьшить явления застоя в лёгких, прибегают к введению мочегонных средств. Наиболее эффективно в/в струйное введение лазикса (фуросемида). При СА начинают с 40 мг, при ОЛ доза может быть увеличена до 200 мг. При внутривенном введении фуросемид не только уменьшает объем циркулирующей крови, но и оказывает венодилатирующее действие, уменьшая за счёт этого венозный возврат к сердцу. Эффект развивается через несколько минут и продолжается 2–3 ч.
С целью депонирования крови на периферии и разгрузки малого круга кровообращения внутривенно капельно вводят венозные вазодилататоры –нитроглицерин либо изосорбид динитрат. Начальная скорость введения препаратов – 515 мкг/мин, каждые 5 мин скорость введения увеличивают на 10 мкг/мин до улучшения параметров гемодинамики и регресса признаков левожелудочковой недостаточности, либо до снижения систолического АД до 100 мм рт. ст.
.jpg)
При начальных явлениях левожелудочковой недостаточности и невозможности парентерального введения прибегают к сублингвальному приёму нитроглицерина (12 таблетки каждые 10–20 мин). В ряде случаев монотерапия нитроглицерином оказывается достаточной, заметное улучшение наступает через 5–15 мин.
Лечение ОЛ проводят под постоянным (с интервалом 12 мин) контролем систолического АД, которое не должно снижаться более чем на V3 от исходного или ниже 100–110 мм рт. ст. Особая осторожность требуется при сочетанном применении препаратов, а также у лиц пожилого возраста и при высокой артериальной гипертензии в анамнезе. При резком снижении систолического АД необходимы экстренные мероприятия (опустить голову, поднять ноги, начать введение вазопрессоров).
При ОЛ на фоне артериальной гипотонии с самого начала показано в/в капельное введение допамина со скоростью 3–10 мкг/кг/мин, а по мере стабилизации гемодинамики к терапии добавляют нитраты и мочегонные.
Венозные жгуты на конечности (попеременно по 15 мин) или венозное кровопускание (200–300 мл из локтевой вены) могут быть рекомендованы в качестве вынужденной замены «внутреннего кровопускания» – перераспределения кровенаполнения, проводимого обычно с помощью нитроглицерина и фуросемида.
При наличии мерцательной тахиаритмии показана быстрая дигитализация (дигоксин в/в по 1 мл 0,025% раствора 12 раза в сутки), при пароксизмальных нарушениях ритма – электроимпульсная терапия.
При выраженном эмоциональном фоне, артериальной гипертензии используют нейролептик дроперидол – 2 мл 0,25% раствора вводят в/в струйно.
При поражении альвеолярной мембраны (пневмония, аллергический компонент) применяют преднизолон или гидрокортизон.
Поскольку верхние дыхательные пути при ОЛ часто заполнены слизью, пенистыми, выделениями, необходимо отсосать их через катетер; соединённый с отсосом.
Специализированная помощь включает при необходимости и такие меры, как интубация или трахеотомия, искусственное аппаратное дыхание, которые применяются в самых тяжёлых случаях.
Во многих случаях, особенно при токсическом, аллергическом и инфекционном происхождении ОЛ с поражением альвеолярно-капиллярной мембраны с успехом применяют большие дозы глюкокортикостероидов. Преднизолона гемисукцинат (бисукцинат) повторно по 0,025–0,15 г – но 36 ампул (до 1200–1500 мг/сут) или гидрокортизона гемисукцинат – 0,125-300 мг (до 1200–1500 мг/сут) вводят капельно в вену в изотоническом растворе хлорида натрия, глюкозы или другого инфузионного раствора.
Показания к госпитализации могут возникать в стадии предвестников и после выведения из приступа СА.
Выведение из ОЛ проводится на месте силами специализированной реанимационной кардиологической бригады скорой помощи. После выведения из ОЛ госпитализация в блок интенсивной терапии осуществляется силами этой же бригады (угроза рецидива ОЛ).
Прогноз серьёзный во всех стадиях и во многом определяется тяжестью основного заболевания и адекватностью лечебных мероприятий. Особенно серьёзен прогноз при сочетании развернутого ОЛ с артериальной гипотонией.
Источник


