Поддерживающая терапия при бронхиальной астме у детей

Поддерживающая терапия бронхиальной астмы у детей. Лекарства для лечения детской астмы
Легкую или умеренной тяжести постоянную бронхиальную астму следует лечить длительно действующими поддерживающими средствами, к которым относятся НПВС, ингаляционные глюкокортикоиды, депо-препараты теофиллина, длительно действующие b2-адреностимуляторы и модуляторы лейкотриенов.
НПВС при бронхиальной астме у детей
Кромолин и недокромил угнетают проявления ранней и поздней фаз аллергической астматической реакции и могут снимать бронхоспазм, вызванный физическим усилием. Оба препарата принадлежат к средствам первой линии защиты детей с легкой постоянной бронхиальной астмой. Они практически лишены побочных эффектов, но их нужно вводить не менее 2-4 раз в сутки, и по эффективности они уступают веществам двух других главных групп поддерживающих средств — ингаляционным глюкокортикоидам и модуляторам лейкотриенов.
Поэтому в настоящее время их относят к альтернативным средствам. Кромолин и недокромил снимают бронхоспазм, вызванный физическими усилиями, и их можно использовать вместо b-адреностимуляторов, особенно если последние вызьшают побочные эффекты (например, тремор или тахикардию), а также в сочетании с ними, если связанные с физическими усилиями бронхоспазмы не снимаются одними только быстродействующими р-адреностимуляторами.
Глюкокортикоиды при детской бронхиальной астме
Глюкокортикоиды выпускаются в формах, пригодных для ингаляции, приема внутрь и парентерального введения. Они представляют собой наиболее активные и эффективные средства лечения как острых (при системном введении), так и хронических (при местном применении) проявлений бронхиальной астмы.

Ингаляционная глюкокортикоидная терапия
Разработка ингаляционных устройств, обеспечивающих поступление глюкокортикоидов в дыхательные пути, сделала этот метод основным в лечении постоянной бронхиальной астмы. Ингаляционная глюкокортикоидная терапия ослабляет симптомы астмы, улучшает функцию легких и снижает раздражимость бронхов. Кроме того, при легкой бронхиальной астме или заболевании умеренной тяжести у детей такая терапия снижает потребность в быстродействующих b2-адреностимуляторах и преднизоне, а также почти вдвое уменьшает число врачебных вызовов и госпитализаций.
Как показывают крупные эпидемиологические исследования, низкодозовая ингаляционная глюкокортикоидная терапия уменьшает и частоту смертельных приступов бронхиальной астмы. Ингаляционная глюкокортикоидная терапия отвечает всем целям лечения астмы и поэтому является «золотым стандартом».
Согласно рекомендациям NAEPP, низкодозовую ингаляционную глюкокортикоидную терапию следует проводить во всех случаях постоянной бронхиальной астмы. Однако ее необходимость при заболевании легкой степени у детей вызывает сомнения. Сторонники ее использования у всех больных с постоянной астмой обосновывают свое мнение тем, что она уменьшает воспаление дыхательных путей, снижает чувствительность бронхов и уменьшает связанные с астмой заболеваемость и смертность. Противники же подчеркивают небезопасность такого метода лечения и предлагают ограничить его использование только случаями постоянной астмы умеренной тяжести или тяжелой.
В некоторых исследованиях показано, что чем позже начинают ингаляционную глюкокортикоидную терапию, тем слабее ее лечебный эффект. Это лишь подчеркивает тот факт, что бронхиальная астма — прогрессирующее заболевание, требующее применения противовоспалительных средств, которые предотвратили бы перестройку дыхательных путей и снижение их чувствительности к терапевтическим воздействиям.
В настоящее время FDA США одобрено применение пяти ингаляционных глюкокортикоидных препаратов. Существуют ингаляторы-дозаторы глюкокортикоидов (не содержащие веществ, разрушающих озоновый слой), порошкообразные препараты для вдыхания, а также растворы, используемые с распылителем. Все они эффективны при бронхиальной астме. Препараты II поколения — флутиказон пропионат, мометазон фуроат и (в меньшей степени) будесонид — обладают бо.льшим местным и меньшим системным свойством, чем другие ингаляционные глюкокортикоиды, что повышает их терапевтический эффект.
Это связано с их быстрым разрушением уже при первом пассаже через печень. Рекомендуется начинать с высоких доз ингаляционных глюкокортикоидов, постепенно снижая их по мере купирования симптомов заболевания. Многократно показано, что после достижения компенсации бронхиальной астмы достаточно применять лишь часть начальной дозы этих препаратов. Дозы ингаляционных глюкокортикоидов должны быть достаточно высокими, чтобы предотвращать симптомы астмы, и в то же время достаточно низкими, чтобы не возникали побочные системные эффекты. Применять эти препараты можно всего 1-2 раза в сутки.
К длительной ингаляционной глюкокортикоидной терапии у детей относятся с опасением, прежде всего из-за ее возможных побочных эффектов. Однако при использовании рекомендованных доз клинически значимые побочные эффекты такой терапии наблюдаются крайне редко. Риск их возникновения зависит от дозы и частоты вдыхания глюкокортикоидов и возрастает при частом (например, 4 раза в сутки) применении высоких доз (1000 мкг/сут).
Чаще всего при ингаляционной глюкокортикоидной терапии развиваются местные побочные эффекты — кандидозный стоматит и дисфония (охриплость голоса). Причиной кандидозного стоматита считают местную иммуносупрессию, а дисфонии — миопатию голосовых связок. Эти эффекты дозозависимы и наиболее часто возникают при высокодозовой ингаляционной и/или пероральной глюкокортикоидной терапии. Их частоту можно свести к минимуму путем использования специальных приспособлений для вдыхания (дозаторов), которые резко снижают отложение вдыхаемых веществ на слизистой оболочке полости рта и глотки. После ингаляции любого глюкокортикоида рекомендуется тщательно прополаскивать рот. Особые опасения вызывает возможная задержка роста детей при хроническом использовании ингаляционной глюкокортикоидной терапии.
Однако нередко забывают, что при недостаточном лечении бронхиальная астма может сама по себе замедлять рост ребенка. По данным исследования, проведенного в рамках Программы лечения бронхиальной астмы у детей (Childhood Asthma Management Program), за 4,3 года дети с астмой легкой или умеренной степени, получавшие будесонид в дозе 400 мкг/сут, выросли в среднем на 22.7 см, тогда как получавшие плацебо выросли на 23.8 см, причем эта разница в 1,1 см приходилась главным образом на первый год терапии. Иными словами, задержка роста оказалась преходящим и не прогрессирующим феноменом. По данным другого исследования, окончательный рост у больных астмой, более 9 лет получавших ингаляции будесонида (400 мкг/сут), не отличался от oжидaeмго. Здесь также отмечалась преходящая задержка роста на первом году терапии. Таким образом, судя по результатам этих двух длительных исследований, ингаляционная глюкокортикоидная терапия и оказывает лишь слабое и транзиторное влияние на развитие скелета и практически на сказывается на окончательном росте.
Не было обнаружено влияния такой терапии и на минеральную плотность костей. Хотя на основании проведенных исследований нельзя исключить возможность развития остеопороза в зрелом возрасте (после 30-летней ингаляционной глюкокортикоидной терапии), следует помнить, что улучшение состояния больных должно со временем уменьшать потребность в глюкокортикоидах. Подводя итог, можно заключить, что имеющиеся данные не подтверждают опасений относительно неблагоприятного влияния длительной ингаляционной глюкокортикоидной терапии на окончательный рост и минеральную плотность костной ткани у больных бронхиальной астмой. Вместе с тем эти данные касаются лишь использования будесонида в дозе 400 мкг/сут, эффекты более высоких доз ингаляционных глюкокортикоидов могут оказаться более опасными.
— Вернуться в оглавление раздела «физиология человека»
Оглавление темы «Детская бронхиальная астма»:
- Бронхиальная астма у детей. Причины
- Распространенность (эпидемиология) детской бронхиальной астмы
- Механизмы развития бронхиальной астмы. Патогенез
- Клиника бронхиальной астмы у детей. Проявления детской астмы
- Дифференциальная диагностика бронхиальной астмы у детей
- Исследования при бронхиальной астме. Исследование функции внешнего дыхания (ФВД)
- Безлекарственное лечение детской бронхиальной астмы. Терапия сопутствующих болезней
- Принципы лекарственной терапии детской бронхиальной астмы
- Лекарства для снятия приступа бронхиальной астмы у детей. Неотложная помощь при астме
- Поддерживающая терапия бронхиальной астмы у детей. Лекарства для лечения детской астмы
Источник
Бронхиальная астма – хроническое воспаление верхних дыхательных путей, возникающее по причине действия раздражителей и сопровождающееся изменением структуры бронхов. БА особенно распространена среди детей.
Медицина обладает набором довольно эффективных медикаментов для облегчения состояния больного при бронхиальной астме.
Специфика терапии БА
Концепция лечения детей в современном мире основывается на том, что прогрессирование заболевания определяется аллергическими реакциями, приводящими к воспалениям верхних дыхательных путей ребенка. Лечение состоит в:
-
 непосредственном создании IgE-ответа;
непосредственном создании IgE-ответа; - снижении высокой чувствительности бронхов;
- увеличении просвета бронхов;
- прекращении спазма;
- устранении воспаления бронхов.
Таким образом, главная задача терапии БА – получение картины клинической ремиссии, снижение острых и хронических признаков, исключение возврата болезни, поддержание нормального функционирования органов дыхания, снижение побочного действия медикаментов и улучшение качества жизни. Согласно GINA, целью терапии БА является устойчивый контроль над ней.
Выбор лекарственных средств основывается на степени тяжести заболевания, соотношении полезных и отрицательных свойств лекарства, их доступности, правилах системы здравоохранения, семейных обстоятельствах пациента.
Препараты от астмы для детей делятся на два типа:
- Базисная терапия. Профилактический прием медикаментов против воспаления бронхов.
- Облегчение признаков во время приступа.
Препараты, созданные для контролирования течения болезни, принимаются каждый день в течение длительного времени.
 Медикаменты для скорой помощи являются быстродействующими, направленными на устранение конкретных острых симптомов БА, и не являются лечебными. Существует несколько способов ввода лекарств в организм пациента:
Медикаменты для скорой помощи являются быстродействующими, направленными на устранение конкретных острых симптомов БА, и не являются лечебными. Существует несколько способов ввода лекарств в организм пациента:
- ингаляционный, осуществляемый при помощи небулайзера, дозированного аэрозольного или порошкового ингалятора. Является наиболее результативным и безопасным;
- пероральный;
- парентеральный.
к оглавлению ↑
Препараты для лечения астмы у детей
Сегодня существует огромное количество лекарственных препаратов, направленных на облегчение симптоматики астмы, купирование приступов и профилактику болезни. Однако для детей могут применяться не многие из них.
к оглавлению ↑
Медикаменты для контроля БА
Препараты этого типа регулярно применяются в течение длительного времени и направлены на увеличение межприступного периода у детей-астматиков. Основными из них можно считать следующие:
Ингаляционные глюкокортикоиды (ИГК) – Беклазон, Пульмикорт. Это одни из самых эффективных контролирующих средств, которые используются также для лечения персистирующей бронхиальной астмы. Они показаны для регулярного приема у больных БА всех степеней тяжести. Эффективность терапии повышается, если лечение начинать как можно раньше. Сначала назначаются высокие дозы ингаляционных глюкокортикоидов.
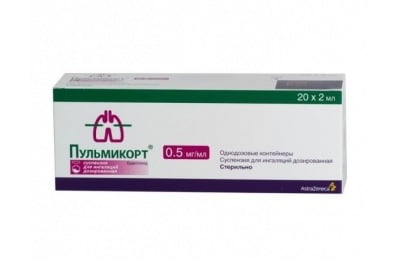 После исчезновения признаков дискомфорта дыхания дозировку сокращают в два раза. Обычно это происходит в период со второго по четвертый месяц приема. Внешняя дыхательная функция приходит в норму с шестого по восьмой месяц. Улучшение бронхомоторных тестов замечается с десятого по двенадцатый месяц.
После исчезновения признаков дискомфорта дыхания дозировку сокращают в два раза. Обычно это происходит в период со второго по четвертый месяц приема. Внешняя дыхательная функция приходит в норму с шестого по восьмой месяц. Улучшение бронхомоторных тестов замечается с десятого по двенадцатый месяц.Длительное планомерное лечение приводит к нивелированию симптомов гиперактивности бронхов. Спустя полгода пациент может принимать негормональные противовоспалительные медикаменты, такие как Интап, Тайлед. Поддерживающая терапия ИГК для детей обеспечивает контроль над симптомами БА. У детей дошкольного возраста выявляются положительные результаты. ИГК – это единственный препарат базисной терапии, подходящий для детей, не достигших трехлетнего возраста.
- Кромоны – Кромогексал, Кетотифен. Являются первичной терапией персистирующей БА. Имеют короткий период влияния и более низкую эффективность, чем ИГК. Защищают от непрямых бронхоконстрикторных стимулов, таких как физическое усилие, дым или аллерген. Теперь используются нечасто, так как заменяются низкими дозами ИГК. Эффективность применения кромонов у детей дошкольного возраста не доказана.
-
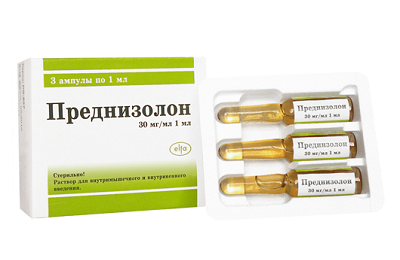 Системные глюкокортикоиды – Гидрокортизон, Преднизон. Довольно действенны в лечении, но имеют много нежелательных побочных явлений. Поэтому длительная терапия противопоказана. Вызывают увеличение веса, задержку роста, расстройства психики, остеопороз, иммуносупрессию, стероидный диабет. Назначение детям ограничено из-за вирусных инфекций.
Системные глюкокортикоиды – Гидрокортизон, Преднизон. Довольно действенны в лечении, но имеют много нежелательных побочных явлений. Поэтому длительная терапия противопоказана. Вызывают увеличение веса, задержку роста, расстройства психики, остеопороз, иммуносупрессию, стероидный диабет. Назначение детям ограничено из-за вирусных инфекций. Ингаляционные Бета-2- адреномиметики длительного действия – Фенотерол. Дети показывают хорошую переносимость препарата даже при большом сроке употребления. Средство обладает эффективностью для поддержания контроля БА. Но монотерапия бета2-адреномиметиками увеличивает возможность летального исхода пациента. Поэтому обычно их комбинируют с базовой терапией ИГКС, когда начальные дозы ИГКС не оказывают должного действия.
Длительность положительного эффекта сохраняется в течение 12 часов, лекарство начинает действовать через двадцать минут. К этой группе препаратов относятся также Формотерол, Салметерол, Кленбутерол. Последний имеет вид сиропа, что больше подходит для ребенка. Действие Формотерола начинается быстрее, через три минуты после приема. Максимальный эффект наступает спустя полчаса или час.
-
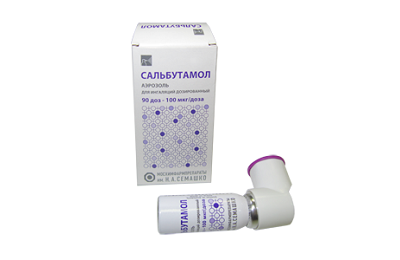 Пероральные Бета2 — адреномиметики длительного действия. Это препараты Сальбутамола, которые эффективно и быстро действуют против ночных приступов БА. Сальбутамол отлично купирует симптомы астмы. Используются также как дополнение к ИГК. Имеют некоторые негативные воздействия на сердце, вызывают тревогу и тремор.
Пероральные Бета2 — адреномиметики длительного действия. Это препараты Сальбутамола, которые эффективно и быстро действуют против ночных приступов БА. Сальбутамол отлично купирует симптомы астмы. Используются также как дополнение к ИГК. Имеют некоторые негативные воздействия на сердце, вызывают тревогу и тремор. - Комбинации. Комбинации препаратов могут оказывать боле сильное действие за счет их совокупности. Сочетание двух сильнодействующих веществ в одном ингаляторе – преимущество этих препаратов. Низкая дозировка сочетания ИГК и Бета2-адренометика длительного действия действуют лучше, чем только ИГК. Салметерол и Флутиказон в одном ингаляторе позволяют быстрее добиться контроля над заболеванием. Формотерол с Будесонидом в совместном применении также оказывают больший контроль над БА.
- Метилксантины. К этому типу лекарственных средств относится Теофиллин, оказывающий бронхолитическое действие, устраняющие воспаления. Он способен подавить не только раннюю, но и позднюю стадию реакции астмы, а также контролирует ночные приступы. Но применение в детском возрасте нежелательно, так как лекарство дает побочные быстро возникающие нарушения работы сердца и даже смерть. Поздними последствиями становятся нарушения в поведении и трудности в учебе.
-
 Антагонисты лейкотриеновых рецепторов. Частично защищают, в течение нескольких часов, от спазма бронхов, возникшего из-за физического напряжения. Применяются такие препараты, как Зафирлукаст, Монтелукаст. Применяются при неэффективности низких дох ИГК. Усиливают терапию у детей со средней тяжестью БА или ее тяжелым течением. Антагонисты лейкотриеновых рецепторов также используются как монотерапия. При этом они улучшают функционировании легких у детей старше шести лет, контролируют признаки бронхиальной астмы у детей двухлетнего возраста. Зафирлукаст улучшает дыхание у детей после двенадцати лет с тяжелой формой БА.
Антагонисты лейкотриеновых рецепторов. Частично защищают, в течение нескольких часов, от спазма бронхов, возникшего из-за физического напряжения. Применяются такие препараты, как Зафирлукаст, Монтелукаст. Применяются при неэффективности низких дох ИГК. Усиливают терапию у детей со средней тяжестью БА или ее тяжелым течением. Антагонисты лейкотриеновых рецепторов также используются как монотерапия. При этом они улучшают функционировании легких у детей старше шести лет, контролируют признаки бронхиальной астмы у детей двухлетнего возраста. Зафирлукаст улучшает дыхание у детей после двенадцати лет с тяжелой формой БА. - Антихолинергические препараты. Ипратропия бромид для детей практически не применяется, так как его безопасность и эффективное действие не установлено.
к оглавлению ↑
Препараты для снятия приступа астмы
Часто против свистящего хрипа, кашля и зажатости грудной клетки применяются Бета 2-агонисты, обладающие быстротой воздействия. Потребность в таких медикаментах является вынужденной, поскольку указывает на то, что базовая терапия не дает должного эффекта.
 Слишком большое количество ингаляционных бронхорасширителей приводит к тому, что бронхи перестают реагировать, развивается астматический статус. Это очень опасно, так как может привести к смерти пациента, даже если он получит лекарство. Поэтому лишь дети с адекватной базовой терапией могут жить, как все здоровые люди.
Слишком большое количество ингаляционных бронхорасширителей приводит к тому, что бронхи перестают реагировать, развивается астматический статус. Это очень опасно, так как может привести к смерти пациента, даже если он получит лекарство. Поэтому лишь дети с адекватной базовой терапией могут жить, как все здоровые люди.
Для неотложной помощи используется ингаляционная форма бронхорасширяющих средств, относящихся к группе бета2-агонистов: Сальбутамол, Беротек, Вентолин, Беродуал и другие. Они применяются для снятия острых проявлений, так как хорошо расширяют бронхи.
Таблетированная форма медикаментов, облегчающих признаки, это: Эуфиллин, Теофедрин, Теотард, Теопек. Эуфиллин короткого действия при частом применении негативно сказывается на работе сердечной мышцы. Тяжелые обострения снимают системными таблетированными или внутривенными гормональными препаратами.
Важно подобрать эффективный препарат, а также метод его введения. Баллончик-ингалятор не всегда удобен для детей при использовании. Кроме того, большая часть препарата при использовании баллончика оседает на задней стенке гортани. Существует специальный резервуар для препарата в виде аэрозоля – спейсер, совместно с которым применяется система «легкое дыхание».
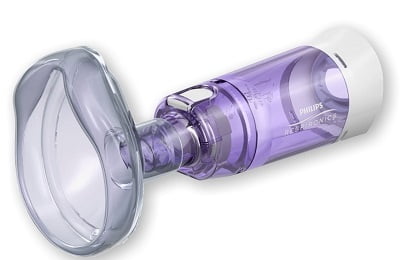 Для порошковых препаратов созданы такие приспособления как дискхалер, циклохалер, турбухалер. Аппарат для перевода медикамента в аэрозоль, небулайзер, дает возможность делать долгую ингаляцию.
Для порошковых препаратов созданы такие приспособления как дискхалер, циклохалер, турбухалер. Аппарат для перевода медикамента в аэрозоль, небулайзер, дает возможность делать долгую ингаляцию.
Препараты от астмы для детей должны применяться только после согласования с врачом. Также стоит помнить, что при самостоятельном использовании ингаляторов детьми возможны передозировки из-за боязни возникновения приступа. Необходимо строго вести контроль над приемом медикаментов у детей.

Бондаренко Татьяна
Эксперт проекта OPnevmonii.ru
Статья помогла вам?
Дайте нам об этом знать — поставьте оценку
Загрузка…
Adblock
detector
Источник


